Базалиома – базальноклеточный рак
Базальноклеточная карцинома — это наиболее распространенная форма рака кожи среди жителей России. По различным статистическим сведениям на ее долю приходится до 75% всех эпителиальных немеланомных новообразований кожи.
Чаще всего базалиома кожи имеет наружную локализацию, в частности — область лица и волосистой части головы, что обусловлено рядом факторов, способствующих ее развитию.
На первом месте среди них выступает повреждающее действие инсоляции на открытые участки тела. В зоне риска оказываются любители позагорать в солярии.
При наличии генетической предрасположенности — светлой коже с многочисленными родинками — солнечное облучение является травмирующим фактором, который провоцирует клетки на самообновление. Частое повреждение клеток вызывает потерю контроля организма над процессами восстановления, что в свою очередь является начальным этапом онкопроцесса.
Кожные инфекции, хронические дерматозы, иммунодефицит различного происхождения также способствуют развитию базалиом.
Особенностью данного заболевания является редкая частота метастазирования, но при этом инвазивный рост с разрушением окружающих тканей определяет агрессивность течения.
Базалиома — начальная стадия
Для начальной стадии базалиомы характерна разнообразная клиническая картина. Различают следующие формы базально-клеточного рака кожи (виды):
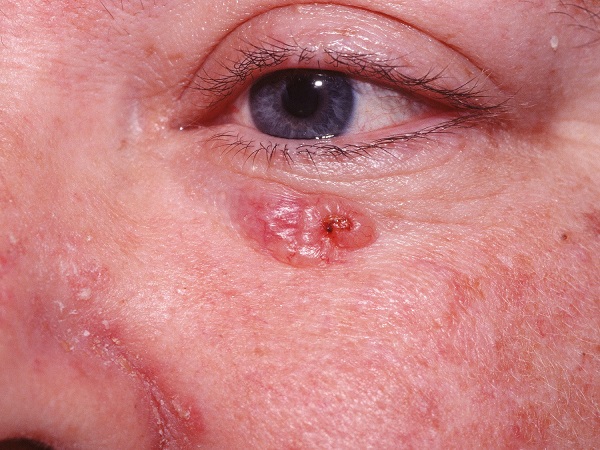
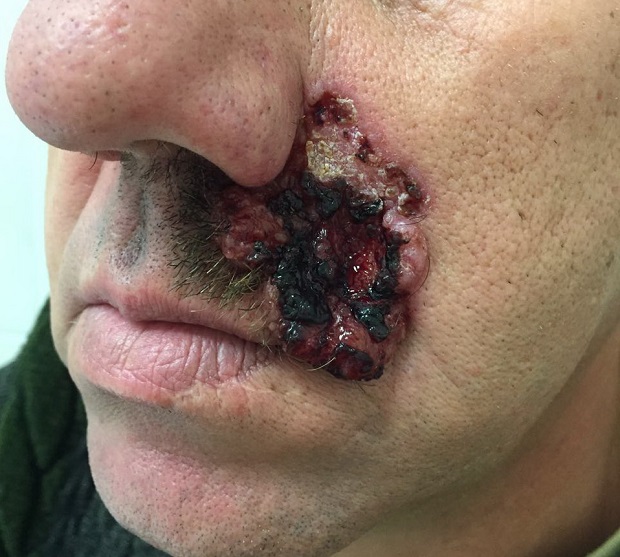
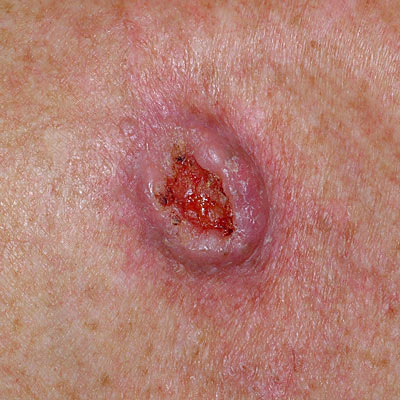
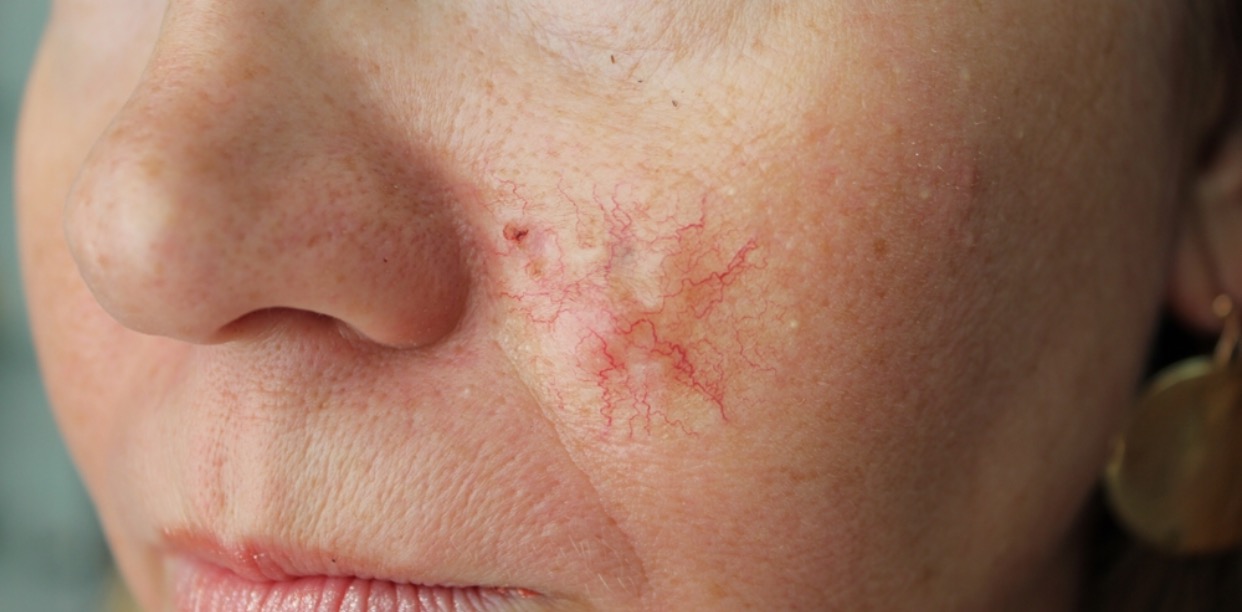
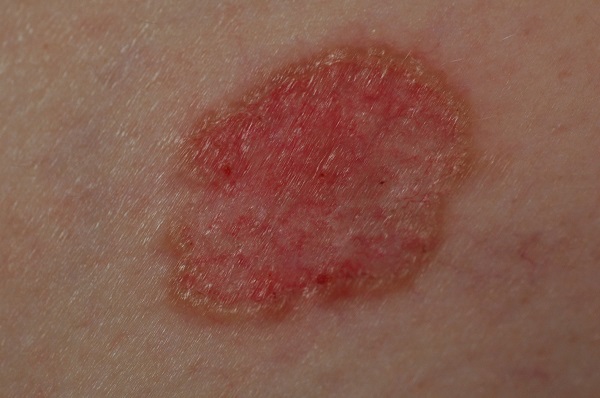
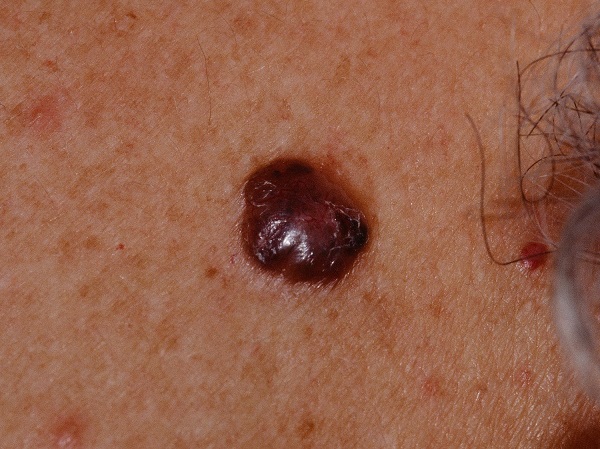
Несмотря на наличие кожного дефекта, пациенты с начальной стадией опухоли базалиомы из-за боязни услышать страшный диагноз «онкология» надолго откладывают свой визит к врачу. Именно от того, насколько своевременно начнется лечение заболевания рак кожи, зависит прогноз выживаемости и продолжительность жизни пациента с базалиомой.
Часто злокачественные опухоли кожи, в том числе базалиома, появляются на месте существующей на коже родинки, которая много лет никак не беспокоила человека. Если родинка была травмирована и изменилась, следует обраться к дерматологу. Бывает, что родинки начинают меняться без каких-то видимых причин: расти, терять волосяной покров, изменять цвет, зудеть и т.п.
К настораживающим симптомам также следует отнести язвы в области кожи и слизистой рта. Они могут привести к злокачественной опухоли в области рта или на слизистой оболочке губ.
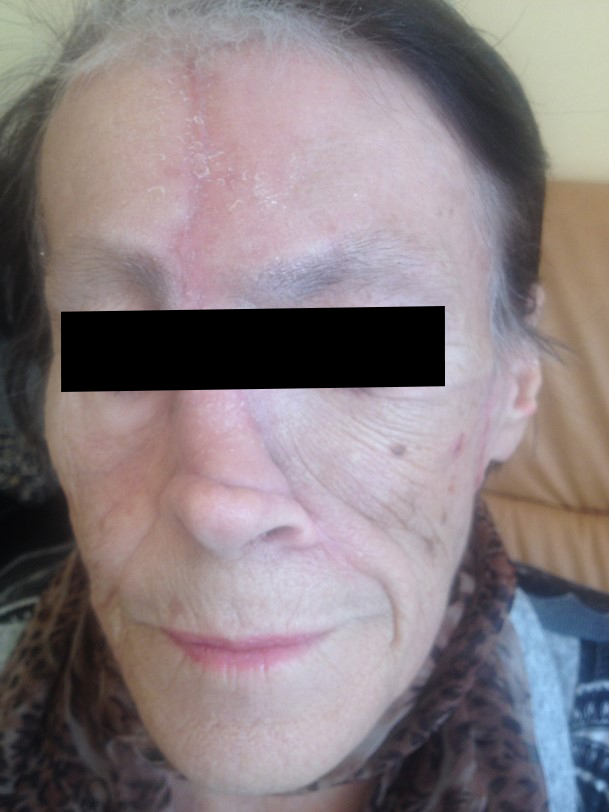
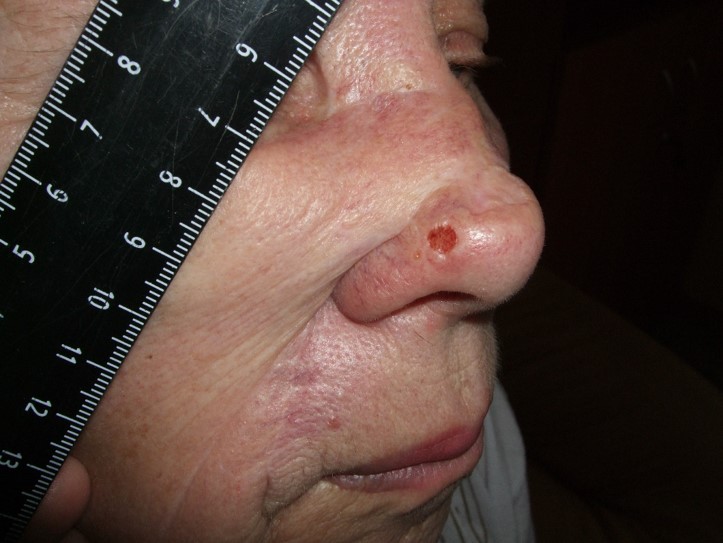
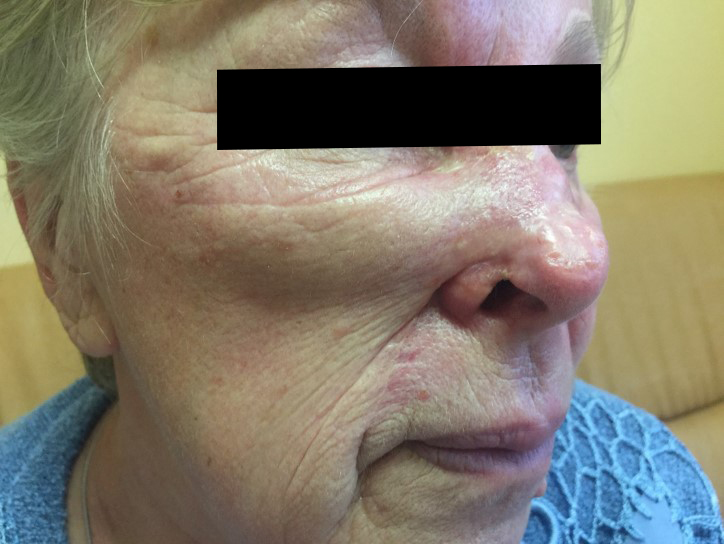
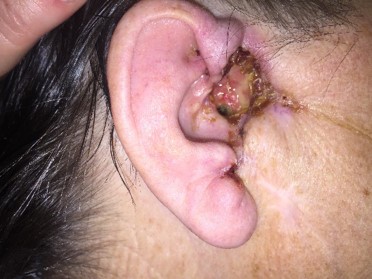
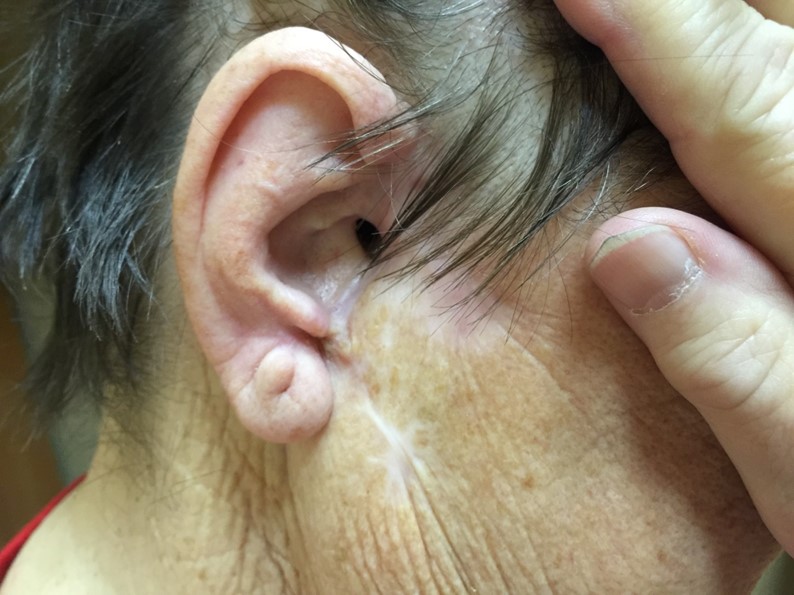
Как выглядит базалиома до и после лечения можно увидеть на фото:
До
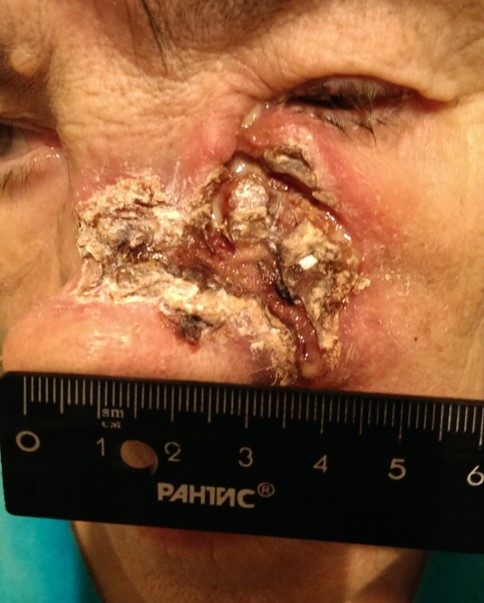
После
До
После
До
После
Базалиома – диагностика
После осмотра, проведенного врачом-дерматологом с помощью специального прибора — дерматоскопа, может быть заподозрена злокачественная природа опухоли.
Постановка диагноза — базальноклеточная карцинома — возможна только после морфологической верификации. На первом этапе это цитологическое исследование соскоба с поверхности новообразования на наличие атипичных клеток. Безусловным диагностическим мероприятием является биопсия, позволяющая сделать гистологическое заключение с учетом структуры ткани.
Методы лечения базалиомы кожи
Современная медицина владеет достаточно широким спектром лечебных пособий по борьбе с наиболее распространенной формой рака кожи. Тактика ведения пациента подразумевает грамотный выбор способа лечения. На сегодняшний день существуют следующие методики:
- хирургическое иссечение
- близкофокусная рентгенотерапия
- фотодинамическая терапия
- лазерная терапия
- криотерапия
- медикаментозная терапия.
В отделении опухолей головы и шеи НИИ онкологии им. Н.Н. Петрова пациентам с базалиомой кожи лица успешно делают реконструктивно-пластические операции. Выполняется и криодеструкцию базалиом под УЗ-контролем.
Криодеструкция актуальна для:
- поверхностных поражений;
- опухолей с локализацией в сложных анатомических зонах области лица;
- ослабленных пациентов с тяжелой сопутствующей патологией;
- соблюдения косметических требований.
Разные виды криодеструкции – струйная, аппликационная, пункционная – позволяют максимально индивидуализировать лечение. Накопленный опыт отделения позволяет судить об очень низком проценте рецидивов заболевания. Процедура криодеструкции заключается в местной анестезии, взятии биопсийного материала и троекратном холодовом воздействии сверхнизкой температуры с последующим оттаиванием.
Продолжительность каждого воздействия определяется распространенностью опухолевого процесса и глубиной инвазии. На месте зоны раневого дефекта формируется крионекроз, заживление происходит под струпом. Данная методика относится к хирургическим вмешательствам, поэтому подготовка к ней и послеоперационный период требуют контроля со стороны врача и ответственного выполнения всех предписаний пациентом. По окончанию периода заживления на месте криовоздействия остается эластичная рубцовая ткань удовлетворительных косметических свойств.
Продолжаются разработки новых методов лечения. Одним из достижений молекулярной онкологии является расшифровка мутаций генов Hedgehog-сигналинга, наблюдаемых в большинстве случаев базальноклеточной карциномы. Данное открытие дало толчок по внедрению в клиническую практику новых таргетных препаратов для системного лечения, что особенно актуально для пациентов с метастазами.
Таким образом, онконастороженность, профилактические меры, своевременное обращение пациентов за медицинской помощью, качественная диагностика и грамотный подход к лечению в совокупности могут обеспечить радикальный контроль над базальноклеточным раком кожи.


Авторская публикация:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки:
Базалиома: что это и как лечить?
Выделяют разные формы злокачественного новообразования, распространяющегося на кожу. Базалиома — рак, визуально схожий с базальными клетками эпидермиса, опасен быстрым распространением, прорастанием в соседние ткани, их разрушением.

Причины возникновения
Причины формирования злокачественных процессов для конца не выявлены врачами. Проведены исследования, с помощью которых выявили основные повреждающие условия, провоцирующие процесс. Они нужны для профилактики болезни, тогда риск патологии снизится. Выделяют следующие предрасполагающие причины:
- частый контакт с ультрафиолетовым излучением, распространяющимся от солнца или искусственного освещения, например, при посещении солярия;
- светлый цвет кожи;
- употребление алкоголя, никотина, наркотиков в больших количествах;
- наличие у близких родственников злокачественных новообразований в анамнезе;
- частый контакт с химикатами, канцерогенами, другими вредными веществами (сотрудники заводов, фабрик);

Болезни больше подвержены взрослые люди. Крайне редко встречаются патологии у детей. Для этого должны присутствовать наследственные заболевания, мутации. Например, синдром Горлина-Гольца. При его развитии у детей формируется киста, опухоль, пороки развития наружных и внутренних органов, особенно кожи.

Болезненная симптоматика
Основное место расположения патологических образований — лицо, шея, нос. Эти части тела не прикрыты одеждой, поэтому не защищены от ультрафиолетового излучения. При развитии патологии формируются следующие изменения в эпидермисе:
- формирование узелка разных цветов, начиная от бежевого, заканчивая бордовым;
- по внешним признакам узелок выглядит, как прыщ, постепенно увеличивающийся в размерах, но не приносящий дискомфорт;
- посередине образуется корочка серого или черного цвета, если ее удалить, сформируется ямка, которая вновь покрывается корочкой;
- вокруг новообразования из слоев эпидермиса формируется валик, он становится четче, если натянуть кожу;
- при ближнем рассмотрении валик похож на жемчужинки небольших размеров;
- постепенно образуются новые узелки со схожей клинической симптоматикой, они сливаются с другими новообразованиями;
- повреждение сосудистой ткани с образованием звездочек;
- формирование эрозий, язв, после которых образуется рубец;
- постепенное врастание в глубокие ткани вплоть до костей, что провоцирует резкую боль.

Выделяют разные виды базалиом. От их формирования зависит дальнейшее появление признаков. Поэтому важно определить, к какой классификации относится состояние пациента.
Узелково-язвенная, прободающая, бородавчатая форма
При узелково-язвенной форме на коже постепенно формируется уплотнение. Оно выступает над поверхностью. Форма округлая, похожа на небольшой узелок. Постепенно образование увеличивается в размерах. На его месте образуется крупная язва, поэтому появляются нечеткие границы, очертания. Появляются небольшие жемчужинки вокруг ямки. Постепенно образование распространяется на веки, лоб, носогубную складку, внутреннюю часть глаз.
Узелково-язвенная форма распространена больше всего, реже формируется прободающий вид.
Прободающая базалиома образуется в случаях, когда кожа подвергается частым травмам, формируются глубокие шрамы. От классической узелковой формы она отличается крайне быстрым разрастанием. Если в эпидермисе появляется небольшое уплотнение, напоминающая брокколи, это бородавчатая форма. Она имеет небольшой размер, шаровидные очертания. Разрастание формируется над поверхностью кожи, оно не врастает во внутренние ткани.

Нодулярная, пигментная, склеродермиформная, рубцово-атрофическая форма
Нодулярное образование имеет вид одиночного узелка, выступающего над поверхностью кожи. Вокруг расположены сосудистые звездочки. Постепенно происходит разрастание вглубь тканей.
Пигментное образование имеет классический вид с жемчужным валиком. Но имеются некоторые отличия. Формирует симптоматика по типу меланомы. Если образуется склеродермиформная базалиома, из классического узелка постепенно образуется плотная бляшка. Ее контур четкий, но поверхность шероховатая. Сверху часто образуются язвы.
Болезненный процесс начинается в момент, когда патология затрагивает сосуды, нервные ткани, разрастаясь вширь и вглубь.
Рубцово-атрофическое образование тоже имеет форму угла. Когда происходит его рост, формируется разрушение внутреннего содержимого, появляется язва. Она увеличивается в размерах вплоть до самых краев опухоли. На месте образуется рубцевание тканей. Они становятся плотными, врастают внутрь.

Доброкачественные формы
Педжетоидная эпителиома, опухоль с Шпиглера формируются крайне редко. Они имеют отличительные черты в виде наиболее крупных размеров. Дополняется клиническая симптоматика, улучшающая состояние кожи.
- Педжетоидная эпителиома. На коже формируются множественные точечные образования, с максимальной шириной до 4 см. Если отсутствует лечение, они прорастают внутрь глубоких слоев эпидермиса. Возвышение над кожей не образуется. Окраска бывает разной, начинается от розовой, заканчивается ярко-красной. Присутствуют жемчужные края. Это доброкачественное новообразование, которое может переродиться в базальноклеточный рак.


Чаще всего доброкачественная опухоль перерождается в рак при отсутствии терапии. Образования могут развиваться в течение 10 лет. Но если действуют негативные факторы окружающей среды, озлокачествление происходит быстрее. Поэтому важно своевременно обращаться к дерматологу, онкологу.
Диагностика перед назначением лечения
Без проведения диагностических тестов назначить методы терапии невозможно. Нужно провести ряд анализов, чтобы провести дифференциальный диагноз. То есть выявить точную причину патологии, устранить другие возможные повреждающие факторы. Врачи рекомендуют провести следующие анализы:
- общий анализ крови и мочи для выявления состояния кровеносной, иммунной системы, клеточных элементов биологической жидкости;
- цитологический, гистологический тест — берут соскоб с язвочек, просматривают под микроскопом, выявляя атипичные или нормальные клетки;
- биопсия внутреннего содержимого узелка с гистологией;
- МРТ для выявления метастазов, которые могли распространяться по организму при отсутствии терапии.

Обязательно проведение дифференциального диагноза. Болезнь схожа с системной красной волчанкой, лишаем, себореей, псориазом, склеродермией, плоскоклеточным раком. Но в отличие от этих патологий, при базалиоме формируется характерная симптоматика, определенный вид злокачественных клеток. Часто состояние путают с меланомой. Тогда требуется тщательно визуальный осмотр, чтобы выявить отличия.
Как подобрать лечение?
Чтобы устранить патологию, не дать появиться рецидиву, нужно своевременно обратиться к врачу. Терапией занимается онколог, он дифференциальную диагностику. Чтобы вылечить человека, нужен комплексный подход:
- хирургическая операция;
- криодеструкция;
- облучение новообразования;
- лазерное удаление.

Если есть риск распространения метастазов через системный кровоток, достаточно лишь хирургической операции. Чтобы определить состояние кровеносной системы, других внутренних органов, назначают анализ онкомаркеров. Если показатели повышены, важно использовать облучение, химиотерапию. Это методы, помогающие устранить возможность рецидива.
После лечения базалиомы кожи носа или других частей анализы проводят повторно каждые полгода. Это нужно для контроля состояния организма. Если появляются плохие показатели, возможно назначение повторных процедур, чтобы добиться эффекта полного удаления базалиомы.
Хирургическая, лазерное удаление
Самый эффективный метод ликвидации новообразования вместе с корнем — хирургическое удаление. Операция проводится только в случае, когда рак распространен на ранних стадиях, нет врастания в хрящи, суставы, кости. Также методика применима, если у опухоли отсутствует чувствительность к облучению. Врач скальпелем вручную извлекает новообразование. Он может рассмотреть ткани под ним, вручную удаляя остатки.
Лазерная резекция подходит пожилым людям, для которых хирургическое удаление может пройти с осложнениями, ухудшающими самочувствие.
Используют высокочастотный лазер, проникающий вплоть до глубоких тканей.

Подходит для лечения базалиомы кожи лица, глаз. Это связано с тем, что после применения метода отсутствуют шрамы. Поэтому сохраняется косметический эффект. Лазер применим в случаях, когда образуется большое количество новообразований, которые невозможно удалить вручную с помощью хирургической методики.
Дополнительные методы удаления
Выделяется много процедур, уменьшающих риск метастазов, рецидива рака, его разрастания. Эти методы можно использовать в комплексе с хирургическим или лазерным удалением. Тогда возникнет максимальный эффект. Применяют следующие способы.
- Криодеструкция. Область поражения замораживают, прижигают путем использования жидкого азота. Образование легко удаляют небольшим скальпелем. Процедура проводится очень быстро, безболезненно. Поэтому пациент не успевает почувствовать дискомфорт. Используется лишь местная анестезия.



Самостоятельно метод терапии выбрать невозможно. Его определяют совместно с хирургом, онкологом. В процессе лечения и после завершения сдают лабораторно-инструментальные анализы повторно. Это нужно, чтобы контролировать функциональность организма. Возможно, потребуются дополнительные методы терапии, если выявятся негативные процессы.
Домашнее лечение
Лечение базалиомы народными средствами проводят только с разрешения врача. Он расскажет, сколько его проводить. Это вспомогательные способы, не предназначенные для монолечения. Применяя только их, образование устранить невозможно. Выделяют популярные народные методы, описанные в таблице.
| Название метода | Приготовление | Применение |
| Табачно-спиртовая настойка | Смешивают 100 г табака и 200 мл водки, спирта. Настаивают в течение 2-3 недель. Место должно быть холодным, без солнечных лучей. Получившийся раствор процеживают | Пропитывают ватный тампон, делая аппликации |
| Отвар чистотела | Кипятят 250 мл воды. Добавляют 2-3 листа чистотела. Настаивают раствор до полного остывания | Употребляют внутрь 3 раза в сутки. Делают это до еды |
| Мумие с виноградом | Берут 2 г мумие, растворяя в соке, полученном из свежего винограда. Получившийся раствор нагревают на водяной бане 5-10 минут. До кипения не доводят | Раствор пьют утром и вечером в количестве 50 мл |
| Камфора | Это средство эффективно устраняет воспалительные процессы, язвы на эпидермисе. Берут 15 г вещества, смешивая с 200 мл водки. Настаивают 3 дня | Необходимо сделать аппликацию. После нее применяют мазь Левомеколь |
С помощью домашних методов эффективно лечится болевой синдром, воспаление, патологическое разрастание кожи. Можно использовать средства, употребляемые внутрь или наружу. Все зависит от выбора пациента, показания и противопоказания средства

Домашнее лечение или традиционная медицина
При появлении доброкачественного или злокачественного процесса обязательно использование методов народной медицины. Если сформировалась базалиома, применяют комплексный подход. Обязательно хирургическое или лазерное удаление рака. Если есть риск метастазов, проводят химиотерапию, облучение.
Использовать только домашние методы терапии нельзя, улучшений не возникнет.
Домашние рецепты использует в качестве дополнения к традиционным методам. Они помогают наладить самочувствие пациента, убирая негативные симптомы. Например, болезненность, воспаление, раздражение на коже, разрастание язвы. При использовании травяных отваров, спиртовых настоек снижается риск бактериального заражения в качестве вторичной болезни.
В процессе использования традиционных способов, домашних рецептов, обязательно проведение анализов. С точностью можно сказать, выздоравливает человек, или ему становится хуже. Рекомендуется после полного курса лечения повторно пройти обследование у онколога, не допустив повторное развитие болезни.
Меланома
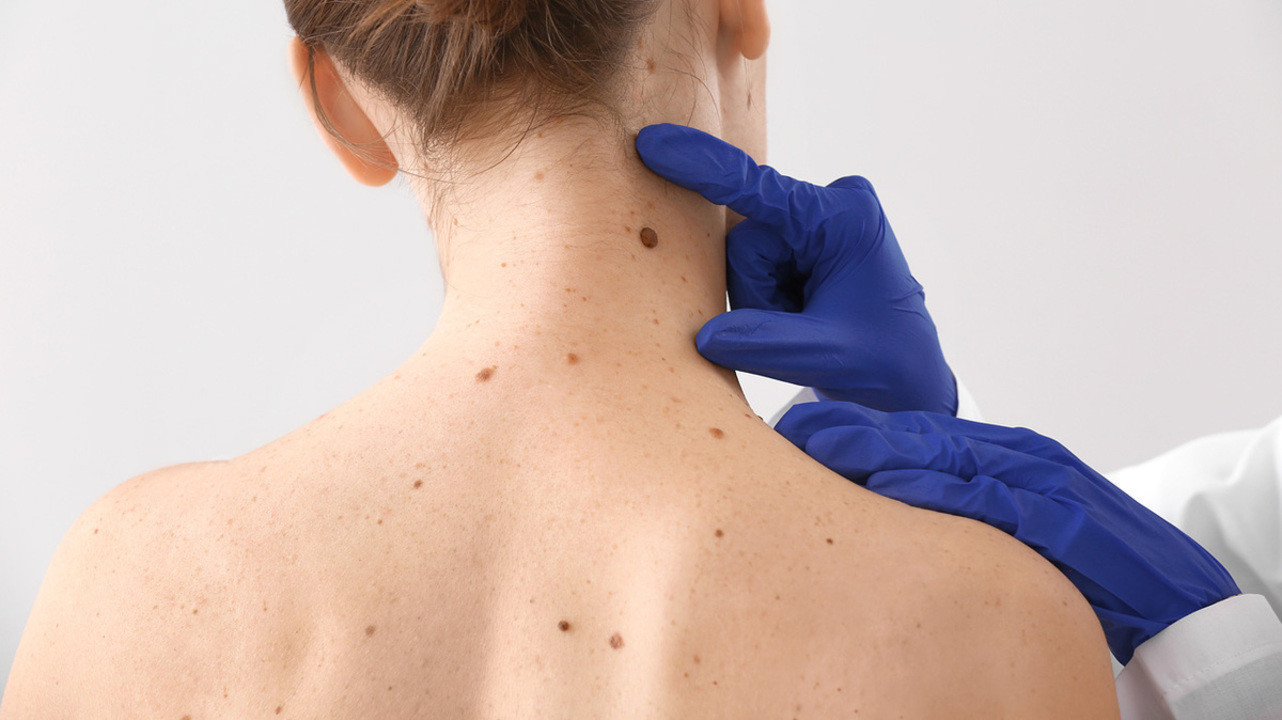
Меланома относится к числу наиболее опасных видов рака и часто развивается из обычных родинок. Признаки злокачественного перерождения зачастую малозаметны, что становится причиной позднего выявления заболевания. А промедление с началом лечения в большинстве случаев фатально. Расскажем, как не пропустить меланому и отличить ее от обычной родинки.
Что такое меланома?
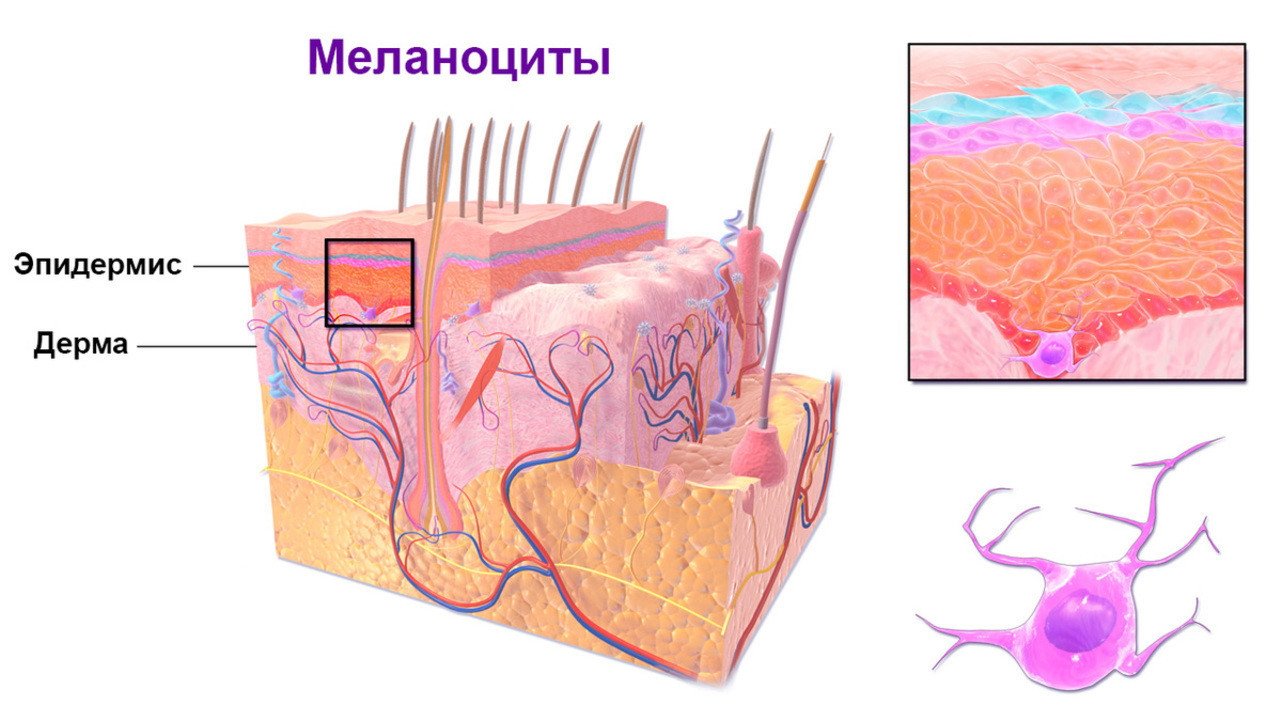
Меланома — это злокачественная опухоль, возникающая в результате чрезмерного размножения и перерождения пигментных клеток кожи — меланоцитов (рис. 1). В подавляющем большинстве наблюдений это новообразование располагается на поверхности кожи, но также может поражать слизистые оболочки и некоторые органы, например, глаза и кишечник.
Меланома — сравнительно редкий вариант злокачественного новообразования. Согласно статистическим данным, в РФ она отмечается у 1-3% взрослых и менее чем у 1% детей. Но в последние годы растет число случаев меланомы у детей.
Рак этого типа встречается во всех возрастных группах, наиболее часто в возрасте от 11 до 15 и от 40 до 60 лет [1], преимущественно среди женщин. Больше других заболеванию подвержены люди, проживающие в южных странах и регионах с повышенной солнечной активностью, так как ультрафиолет увеличивает риск возникновения новообразований кожи.
Меланома обладает наибольшим показателем летальности среди всех онкологических заболеваний. По данным ВОЗ, каждый год в мире от меланомы погибает около 48 000 человек.
Причины появления меланомы
Меланома развивается в результате атипичного размножения и злокачественного перерождения меланин-продуцирующих клеток кожи (меланоцитов), которые в норме отвечают за цвет кожного покрова.
Обычно клетки кожи развиваются контролируемым и упорядоченным образом: новые здоровые клетки выталкивают старые к поверхности, где они умирают и в конечном итоге отшелушиваются. Но когда в некоторых клетках происходит повреждение ДНК, новые клетки могут начать бесконтрольно расти, что приводит к образованию опухоли.
На данный момент неясно, что именно повреждает ДНК в клетках кожи и как именно это приводит к меланоме. Предполагается, что это результат влияния многих факторов окружающей среды. Тем не менее врачи считают, что воздействие ультрафиолетового (УФ) излучения солнца, ламп для загара и соляриев — одна из ключевых причин меланомы.
Однако ультрафиолетовые лучи не являются триггером всех меланом, особенно тех, которые возникают на закрытых участках тела, не подвергающихся воздействию солнечного света. Это указывает на то, что на появление опухоли могут влиять и другие факторы [3].
Кто в группе риска?
Несмотря на то что точные причины и механизмы развития меланомы все еще изучаются, уже четко выделены факторы риска, которые связаны со злокачественным перерождением пигментных клеток кожи.
- Светлая кожа. Меньшее количество пигмента (меланина) делает кожу более восприимчивой к ультрафиолетовому излучению. Считается, что у людей со светлыми или рыжими волосами и голубыми глазами больше шансов заболеть меланомой, чем у людей с темным цветом кожи.
- Ранее перенесенные солнечные ожоги. Один или несколько серьезных солнечных ожогов, сопровождающихся появлением волдырей, могут увеличить риск меланомы.
- Чрезмерное воздействие ультрафиолетового излучения. УФ-излучение, исходящее от солнца и соляриев, увеличивает риск рака кожи.
- Проживание в экваториальной зоне. Люди, живущие ближе к экватору Земли, получают большие дозы ультрафиолетового излучения, чем жители северных или южных широт.
- Большое количество родинок (невусов). Наличие на теле более 50 обычных родинок указывает на повышенный риск развития меланомы.
- Семейный анамнез меланомы. Вероятность развития меланомы выше у людей, которые имеют близких кровных родственников, сталкивавшихся с этой патологией.
- Частая травматизация невусов. Это могут быть травмы, полученные во время бритья, в результате ношения ювелирных украшений, белья или других элементов одежды (например, шлеек рюкзака). В таких случаях риск злокачественного перерождения достигает 90%2.
- Ослабленная иммунная система. Люди с нарушениями иммунитета имеют повышенный риск меланомы и других видов рака кожи. Чаще всего это связано с приемом лекарств для подавления иммунной системы, например, после трансплантации органов или при аутоиммунных патологиях и ВИЧ-инфекции.
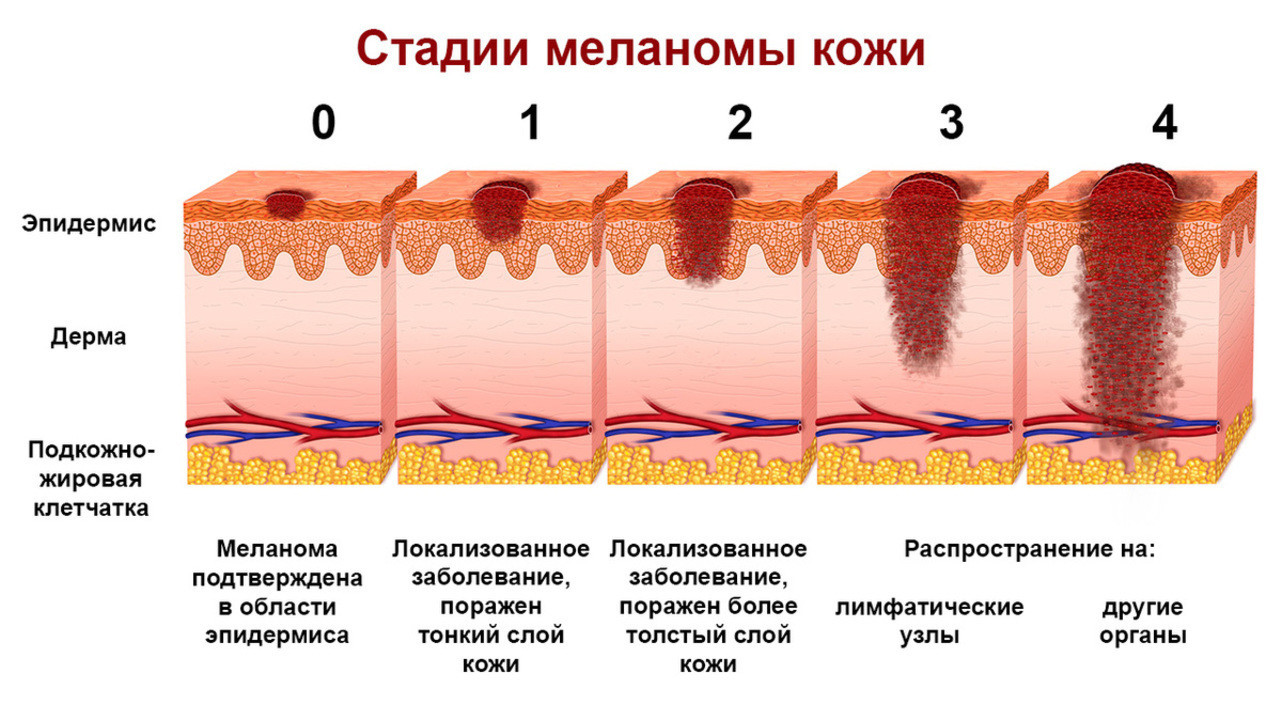
Классификация и стадии развития меланомы
В клинической практике используется международная классификация меланом по системе TNM Американской объединенной комиссии по злокачественным новообразованиям. Ее используют для многих злокачественных опухолей. В ходе оценки учитывается распространенность новообразования и наличие метастазов:
- Т — первичная опухоль. Классифицируется в зависимости от толщины прорастания, наличия или отсутствия изъязвлений. Выставляется после гистологического исследования образца ткани опухоли.
- рT — первичная опухоль.
- pТХ — первичная опухоль не может быть оценена.
- pТ0 — отсутствие данных о первичной опухоли.
- pТis — меланома in situ (I уровень инвазии по Clark) (атипичная меланоцитарная гиперплазия, тяжелая меланоцитарная дисплазия, неинвазивное злокачественное поражение).
- pТ1 — меланома толщиной 1 мм или менее (pТ1а – уровень инвазии по Clark II или III без изъязвления, pТ1b – уровень инвазии по Clark IV или V или с изъязвлением).
- pТ2 — меланома толщиной более 1 мм, но не более 2 мм (pТ2а – без изъязвления, pТ2b – с изъязвлением).
- pТ3 — меланома толщиной более 2 мм, но не превышающая 4 мм (pТ3а — без изъязвления, pТ3b — с изъязвлением).
- pТ4 — меланома толщиной более 4 мм (pТ4а — без изъязвления, pТ4b — с изъязвлением).
- N — отображает вовлеченность в патологический процесс лимфатических узлов.
- Nx — нет достоверных данных для правильной оценки.
- N0 — признаки поражения лимфатических узлов отсутствуют.
- N1 — метастазы в лимфатических узлах размером до 3 см.
- N2a — метастазы более 3 см.
- N2b — наличие метастазов в кожу или подкожную жировую клетчатку, расположенных на расстоянии более 2 см от основной опухоли (транзитные метастазы).
- N2c — наличие метастазов в лимфатические узлы размером более 3 см в сочетании с транзитными метастазами.
- М — наличие отдаленных метастазов (выходящие за пределы анатомической области).
- Мх — нет данных для определения наличия отдаленных метастазов.
- М0 — отдаленные метастазы не определяются.
- М1а — отдаленные метастазы в лимфатических узлах, коже или подкожной жировой клетчатке.
- М1b — наличие метастазов во внутренние органы.
Глубина врастания (вертикального роста) меланомы разделяется на 5 уровней инвазии по Кларку:
- I уровень — неинвазивная опухоль, ограниченная эпидермисом;
- II уровень — опухолевые клетки располагаются в сосочковом слое дермы;
- III уровень — опухолевые клетки находятся между сосочковым и сетчатым слоем;
- IV уровень — опухолевые клетки обнаруживают в сетчатом слое дермы.
- V уровень — опухолевые клетки обнаруживают в подкожной жировой клетчатке.
На основе вышеизложенных критериев определяется клиническая стадия меланомы (рис. 2).
Насколько опасна меланома?
Меланома является наиболее опасным видом злокачественных новообразований. Без ранней диагностики и лечения эта опухоль быстро распространяется во внутренние органы через лимфатические и кровеносные сосуды.
Склонность к образованию метастазов зависит от биологических особенностей меланомы. При толщине опухоли более 1 мм внутрикожные метастазы выявляют в 12,4% случаев. При этом опухоль более 4 мм связана с показателем пятилетней выживаемости не менее 50%. Это означает что даже при полноценном лечении в таких случаях только половина больных проживает более 5 лет с момента постановки диагноза. При подтвержденном метастатическом поражении внутренних органов этот показатель падает до 7-10%.
Метастазы при меланоме возникают в регионарных лимфатических узлах, печени, легких, головном мозге, костях, почках и надпочечниках. При этом часто причиной обращения человека за медицинской помощью являются симптомы поражения этих органов, например, головная боль или боль в спине, кашель или одышка и т.д.
Симптомы меланомы
Меланома может проявляться по-разному, в зависимости от размера, локализации, цвета и других характеристик. Общей чертой является незначительное возвышение над уровнем прилегающих участков кожи и образование небольших опухолей-сателлитов.
Варианты форм колеблются в широких пределах: от округлых до треугольных и неправильных фигур, размеры — от нескольких миллиметров до 2-3 сантиметров. Окрас в большинстве случаев красный или темно-коричневый, но встречаются черные, фиолетовые, серые и розовые опухоли, а также депигментированные вариации и их комбинации. Консистенция чаще плотная, реже — упругая. На поверхности новообразования могут возникать изъязвления и кровоточивость даже при малейшем внешнем воздействии.
В зависимости от характерных признаков принято выделять 4 основных клинических варианта меланомы (рис. 3):
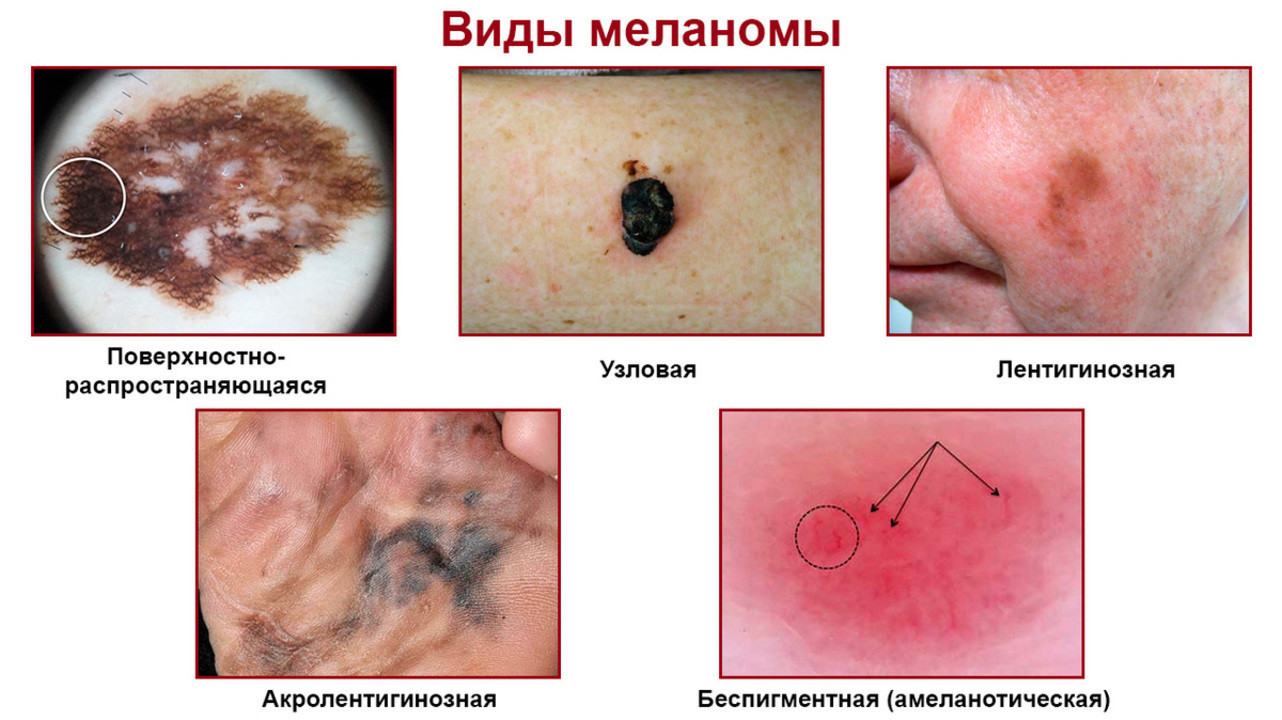
- Поверхностно-распространяющаяся меланома. Наиболее частый вариант, составляющий порядка 70% от всех случаев. Дебютирует как пятно коричневого цвета, затем постепенно увеличивается в размерах, теряет симметричность, структуру и изменяет цвет на более темный. Отличается длительным течением при горизонтальном росте — до 7 лет. При вертикальном распространении, сопровождающемся возвышением над прилегающей кожей, быстро возникают метастазы во внутренних органах.
- Узловая меланома. Внешне напоминает полип или узел, имеет плотную консистенцию и симметричную форму, сине-красный или бурый, черный цвет. Отличается быстром ростом, при котором на поверхности опухоли могут появляться небольшие язвы.
- Лентиго-меланома. Имеет вид пятна неправильной формы и неоднородного цвета. Чаще возникает у пожилых людей. Основой для ее развития является продолжительное течение злокачественного лентиго (предракового меланоза Дюбрейля).
- Беспигментная или амеланотическая меланома. Характерная особенность — отсутствие насыщенного цвета, из-за чего опухоль зачастую имеет вид папулы розового или телесного цвета.
Заголовок вреза
Как отличить меланому от родинки?
Более чем в 70% случаев меланома развивается на месте уже имеющегося скопления меланоцитов — родинок или пигментного невуса. Вовремя распознать злокачественное перерождение можно с помощью шкалы ABCDE (рис. 4) [2]:
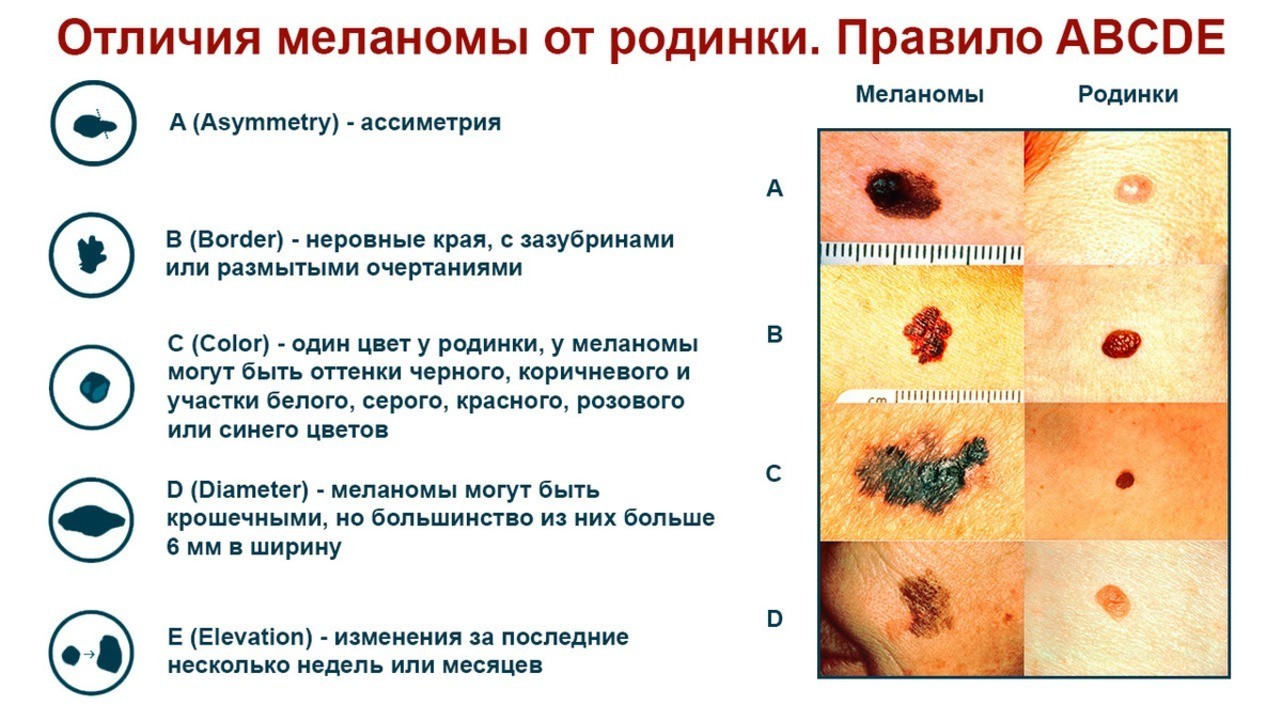
- А — asymmetry, асимметрия. В норме родинки, в отличие от меланомы, симметричные. Определить это изменение можно, проведя воображаемую линию между двумя половинами кожного образования.
- В — border irregularity или изменение края, контура. В норме в пигментных образованиях кожи край ровный и ярко выраженный. Для меланомы характерно нарушение четкости, размытость, появление «языков пламени» на границах с нормальной кожей.
- C — color, цвет. Почти все родинки имеют равномерную окраску темно-красного или коричневого цвета. Изменение цвета родинки, особенно ее отдельных частей, часто является проявлением меланомы.
- D — diameter, диаметр. Родинки могут иметь разный размер, но обычно они не больше 5-6 мм в диаметре. Превышение этих значений, в особенности если оно произошло за сравнительно короткий промежуток времени, расценивается как признак меланомы.
- Е — elevation, приподнятость. Развивающаяся меланома в большинстве случаев немного приподнята над окружающей кожей.
Помимо меланомы, существуют и другие, немеланомные виды рака кожи. Они могут сопровождаться следующими симптомами, которые не исчезает в течение как минимум 4 недель:
- Белое, красное или розовое объемное образование.
- Обесцвеченные пятна на коже.
- Чешуйчатость кожи или ее уплотнение.
- Струпья или язвы, которые кровоточат, болят или чешутся.
Диагностика
Диагностика меланомы основывается на сборе данных анамнеза, осмотре кожных покровов, гистологического исследования и, при необходимости, дополнительных аппаратных методов диагностики.
Ключевым исследованием при выявлении меланомы является дерматоскопия, проводимая с помощью дерматоскопа, многократно увеличивающего подозрительное кожное образование. Она позволяет выявить самые ранние признаки злокачественной опухоли и определить дальнейшую тактику ведения больного.
С целью подтверждения диагноза требуется биопсия тканей. Образец может браться при помощи мазка-отпечатка или полного удаления образования в пределах здоровых тканей, что зависит от конкретной ситуации. При этом частичный забор тканей противопоказан, так как это может стать причиной метастазирования опухоли.
Также, в зависимости от характеристик выявленной опухоли, дополнительно могут проводиться:
- Ультразвуковое исследование (УЗИ) рядом расположенных лимфатических узлов.
- Компьютерная томография (КТ) головного мозга, органов брюшной и/или грудной полости с внутривенным введением рентгеноконтрастного вещества, позитронная эмиссионная томография (ПЭТ).
- Серологическая диагностика: определение уровня онкомаркера S-100, лактатдегидрогеназы (ЛДГ).
- Генетическое исследование: выявление мутаций в генах BRAF, CKIT.
Лечение меланомы
Цель проводимого лечения — удаление опухоли кожи и регионарных метастатически пораженных лимфатических узлов (при их наличии). Для этого используются как хирургические, так и медикаментозные методы, реже — лучевая терапия.
Основным методом лечения меланомы считается хирургическое удаление опухоли. На I стадии его достаточно для полного излечения. Особенность операций при онкологических патологиях — удаление новообразования в пределах здоровых тканей. В зависимости от общего размера опухоли отступ при иссечении может составлять от 1 до 3 сантиметров. Удаленные ткани после этого направляют на биопсию.
Медикаментозное лечение меланомы представлено иммунотерапией. Она показана при опухолях толщиной более 2 мм с изъязвлениями, что соответствует стадиям IIB и IIC, III и IV. Для стадий IIB и IIC чаще используют препараты рекомбинантного интерферона альфа-2a,b (ИФН-альфа). При стадиях III и IV показаны ингибиторы BRAF (вемурафениб, дабрафениб), блокаторы рецептора CTLA4 (ипилимумаб), анти-PD1 терапия. Однако схема лечения подбирается индивидуально, в зависимости от состояния пациента, особенностей опухоли и других параметров [1].
Один из современных вариантов медикаментозного лечения — таргетная терапия. Это целенаправленное введение лекарственных средств в опухоль, за счет чего происходит гибель раковых клеток с минимальным количеством побочных эффектов. Такой подход может быть рекомендован при меланоме, если рак распространился на лимфатические узлы или другие области тела.
При меланомах, которые нельзя удалить полностью хирургическим путем, дополнительно используется лучевая терапия. Она применяется при поражении лимфатических узлов и внутренних органов и позволяет уничтожить раковые клетки.
Жизнь с меланомой
Лечение онкологических заболеваний, в том числе и меланомы, накладывает серьезный отпечаток на жизнь больного. Пациентам нужно быть готовыми к различным вариантам развития событий.
- Меланому не всегда можно вылечить. В некоторых случаях полностью избавиться от злокачественной опухоли невозможно, тогда основной тактикой лечения становится предотвращение ее дальнейшего распространения в организме.
- Контрольные визиты к доктору и повторные обследования. Даже после полного излечения от меланомы рекомендуются регулярные визиты к онкологу каждые полгода-год. Наряду с риском рецидива люди, у которых была меланома, имеют высокий риск развития других видов рака. Также некоторые побочные эффекты лечения могут длиться долго или даже не проявляться в течение нескольких лет после окончания терапии.
- Необходимость хранения всей медицинской документации. Не только во время лечения, но и после выздоровления. Это может помочь справиться с отсроченными последствиями того или иного лечения, а также быстрее подобрать терапию при рецидиве.
Прогноз и профилактика
Прогноз напрямую зависит от стадии, на которой была выявлена опухоль. При удалении меланомы кожи толщиной менее 1 мм выживаемость составляет более 90%, и лишь у небольшого количества пациентов впоследствии могут иметь место рецидивы [2]. В то же время при больших раковых опухолях и метастазах во внутренних органах уже в течение нескольких лет умирает больше половины больных.
Для профилактики меланомы рекомендуется соблюдать следующие рекомендации:
- Избегайте солнечных лучей в середине дня. Это риск ожогов и загара, вызывающего повреждение кожи и увеличивающего риск развития меланомы. Ультрафиолетовое излучение наиболее интенсивно с 10 до 16 часов.
- Пользуйтесь солнцезащитным кремом. Выбирайте средство с SPF не менее 30 даже в пасмурные дни, а летом на солнце — SPF 40-50. Обильно наносите крем на тело и повторяйте процедуру каждые два часа или чаще, если вы плаваете или сильно потеете.
- Не забывайте об одежде. Прикрывайте кожу темной плотной тканью, закрывающей руки и ноги, носите головные уборы с широкими полями. Используйте солнцезащитные очки.
- Избегайте ламп для загара и соляриев, они излучают ультрафиолетовые лучи и могут увеличить риск возникновения рака кожи.
- Осматривайте свое тело. Регулярно проверяйте кожу: не появились ли новые образования, не изменились ли родинки, веснушки, родимые пятна.
- Удаляйте родинки, которые часто травмируются. На месте удаленной родинки остается лишь малозаметный рубец. Наибольший риск развития меланомы — у невусов, которые регулярно задеваются нижним бельем, шлейками от рюкзака или лезвием во время бритья или стрижки.
Солнцезащитный крем как средство профилактики меланомы

Прежде чем выходить на улицу в жаркий солнечный день, рекомендуется нанести на открытые участки тела солнцезащитный крем, который позволит блокировать ультрафиолетовые лучи. Однако не все средства подходят для детей в возрасте 6 месяцев и младше.
Солнцезащитный крем обладает различной степенью защиты от солнечных лучей. Sun protection factor, SPF показывает, насколько хорошо блокируются УФ-лучи. Для профилактики меланомы рекомендуется использоваться средства с SPF 30 и выше.
При этом важно помнить, что солнцезащитный крем стирается или теряет свои защитные свойства со временем. Его следует наносить снова, если кожа остается под воздействием солнца более 2 часов, а также после купания, при сильном потоотделении или после вытирания полотенцем [4].
Заключение
Меланома — один из самых опасных видов рака. В то же время за счет того, что обычно она располагается на поверхности кожи, ее легко выявить и вовремя удалить. Это предотвратит распространение опухоли во внутренние органы.
Источники
- Меланома. Клиника, диагностика, лечение. Методическое пособие для врачей. Организационно-методический отдел ГУЗ Областной клинический онкологический диспансер.
- Клинический протокол диагностики и лечения меланома кожи. «Республиканский центр развития здравоохранения» министерства здравоохранения и социального развития республики Казахстан. 2015.
- Melanoma. Mayo Clinic.
- Skin cancer. Centers for Disease Control and Prevention.
Источник https://nii-onco.ru/vidy/bazalioma/
Источник https://karpov-clinic.ru/articles/onkologiya/959-bazalioma-chto-jeto-i-kak-lechit.html
Источник https://medportal.ru/enc/dermatology/cancer/4/