Плоскоклеточный рак кожи — симптомы и лечение
Что такое плоскоклеточный рак кожи? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пешиной Таисии Олеговны, онколога со стажем в 15 лет.
Над статьей доктора Пешиной Таисии Олеговны работали литературный редактор Елизавета Цыганок , научный редактор Анатолий Егорин и шеф-редактор Маргарита Тихонова

Онколог Cтаж — 15 лет
Косметология «Атрибьют Клиник»
Дата публикации 23 декабря 2022 Обновлено 23 декабря 2022
Определение болезни. Причины заболевания
Плоскоклеточный рак кожи (Squamous cell carcinoma of the skin) — это злокачественная опухоль кожи, которую формируют кератиноциты — эпителиальные клетки эпидермиса или волосяных фолликулов. Процесс начинается с поверхностных слоёв, но постепенно опухоль проникать вглубь тканей и дают метастазы.
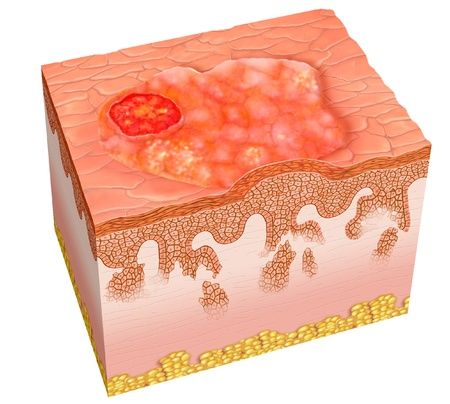
Впервые болезнь описал английский врач Персиваль Потт в конце XVIII века, когда лечил рак мошонки у британских трубочистов. Он считал, что причиной болезни был частый контакт с печной сажей.
Распространённость плоскоклеточного рака кожи
Плоскоклеточный рак занимает второе место по частоте среди немеланомных опухолей кожи после базалиомы и является одним из трёх самых распространённых онкологических диагнозов наряду с раком груди и лёгких:
- рак молочной железы — 11,8 %;
- рак кожи (кроме меланомы) — 10,9 %;
- рак трахеи, бронхов и лёгких — 9,8 %;
- рак ободочной кишки — 7,2 %;
- рак предстательной железы — 6,9 %;
- рак желудка — 5,8 %;
- рак прямой кишки, ануса и переходной зоны между сигмовидной и прямой кишкой — 5,1 %;
- рак лимфатической и кроветворной ткани — 5 %;
- рак тела матки — 4,3 %;
- рак почек — 3,8 %;
- рак поджелудочной железы — 3,4 %;
- рак шейки матки — 2,8 %;
- рак мочевого пузыря — 2,8 %;
- рак яичника — 2,4 % [17] .
Согласно статистике, общая заболеваемость плоскоклеточным раком среди людей европеоидной расы, в зависимости от географической зоны, составляет 20–200 случаев на 100 тыс. человек в год. Считается, что мужчины старше 65 лет болеют чаще, чем женщины [1] .
Причины развития плоскоклеточного рака кожи
Одним из ведущих факторов риска считается воздействие ультрафиолетовых лучей. Именно поэтому заболеваемость сильно меняется в зависимости от места проживания: плоскоклеточный рак кожи широко распространён на экваторе, в Центральной Америке и Австралии. Этот факт указывает на чёткую связь между болезнью и хроническим, многократным воздействием солнечной радиации [2] .
В зоне риска также находятся люди с низким фототипом (светлой кожей, голубыми или зелёными глазами, русыми или рыжими волосами), так как они чаще получают солнечные ожоги. По классификации Фицпатрика, к низким относятся I–II фототипы

Среди других факторов риска выделяют хроническую травму кожи и предраковые изменения (шрамы от ожогов, актинический кератоз, хронический лучевой дерматит, воздействие промышленных канцерогенов, например смолы или масла, склероатрофический лихен, рубцы от дискоидной красной волчанки и края незаживающих ран, например при хронических язвах ног).
Считается, что некоторые штаммы вируса папилломы человека (типы 16, 18, 31, 33 и 45) способны вызывать плоскоклеточный рак вульвы, полового члена, заднепроходного отдела и ногтевых валиков [3] .
К факторам риска также относят врождённый или приобретённый иммунодефицит: трансплантация органов, приём иммуносупрессивных препаратов, лимфому, хронический лимфоцитарный лейкоз и ВИЧ [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы плоскоклеточного рака кожи
Первичный очаг может находиться на любом участке кожи и слизистых оболочек. Типичным местом развития опухоли является лицо, особенно кожная часть нижней губы, скуловая дуга, крылья носа и ушные раковины, а также шея, тыльная поверхность кистей и предплечья.
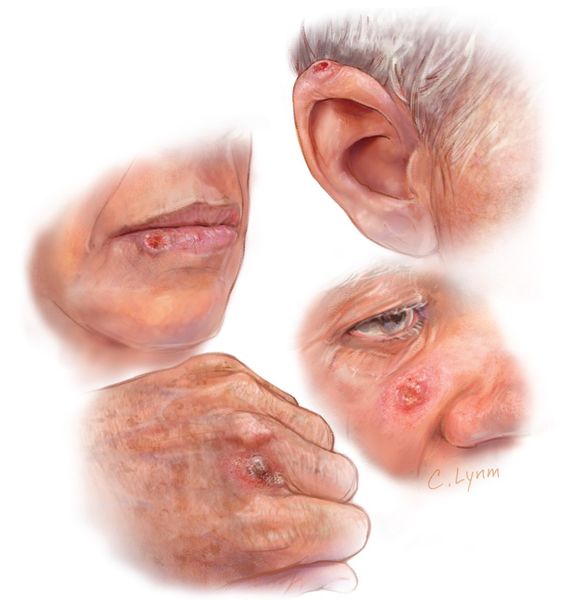
Образование также нередко возникает в местах, которые часто травмируются, т. е. в очагах хронического воспаления.
В клинической картине различают два варианта развития плоскоклеточного рака кожи:
- in situ (неинвазивный рак);
- инвазивная форма.
Плоскоклеточный рак кожи in situ
Под неинвазивными формами рака подразумевают эритроплазию Кейра и болезнь Боуэна.
Болезнь Боуэна — это форма рака, которая развивается только на поверхности кожи. Обычно она встречается у пожилых женщин и характеризуется появлением одной или нескольких красных бляшек на туловище или ногах. Бляшки имеют неправильную форму и чётко отграничены от окружающих тканей. На поверхности могут быть чешуйки и корки, плотно прилегающие к коже. Наружные противовоспалительные препараты обычно никак не видоизменяют образование. Постепенно бляшки растут и переходят в инвазивную форму. На это косвенно может указывать появление плотного узла внутри бляшки, который быстро распадается.
![Болезнь Боуэна [21]](https://probolezny.ru/media/bolezny/ploskokletochnyy-rak-kozhi/bolezn-bouena-21_s.jpeg)
Эритроплазия Кейра — опухоль, гистологически идентичная болезни Боуэна, но новообразование появляется на головке полового члена, малых половых губах или на внутреннем листке крайней плоти. Как правило, это красное пятно или бляшка с чёткими границами и блестящей влажной поверхностью. При развитии процесса поверхность покрывается язвами, обильно и длительно кровоточит при малейшей травме. Помимо самого образования пациента иногда беспокоит болезненность и зуд. У мужчин может нарушиться мочеиспускание, снизиться подвижность крайней плоти и количество выделений из уретры.
Инвазивные формы плоскоклеточного рака кожи
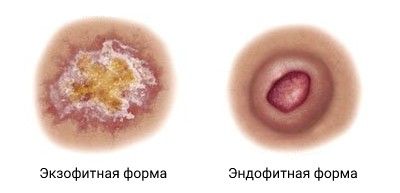
В этом случае клиническая картина и степень злокачественности может существенно отличаться в зависимости от причины болезни и степени дифференцировки опухолевых клеток (т. е. злокачественности опухоли). Различают опухолевую (экзофитную) и язвенную (эндофитную) формы рака.
Экзофитная форма роста обычно представлена бляшкой или узлом, спаяным с подлежащими тканями. Новообразование покрыто корками, разрастаниями по типу бородавок или наслоениями роговых масс. Размер опухоли обычно начинается от 2 см, при этом она куполообразно возвышается над кожей. По плотности может напоминать хрящ. Иногда на поверхности узла обнаруживаются разрастания, похожие на цветную капусту. Как правило, такие опухоли растут быстрее и чаще травмируются.
При высокодифференцированном раке на поверхности или в толще образования почти всегда появляются роговые массы. При низкодифференцированном варианте признаков ороговения обычно нет.
По мере развития опухолевого процесса на поверхности опухоли появляются язвы, что говорит о переходе в эндофитную форму. Если не лечить язву, анатомические структуры в подлежащих тканях начинают разрушаться [5] .
Патогенез плоскоклеточного рака кожи
Иногда плоскоклеточная карцинома развивается на здоровой коже, но это случается крайне редко. Обычно появлению опухоли предшествуют патологические нарушения покровов с последующей деформацией эпителия.
Различные факторы вызывают воспаление, увеличивают или уменьшают количество слоёв кожи и изменяют структуру клеток на контактных участках. Всё это снижает эффективность противоопухолевого иммунитета и активизирует формирование новых микрососудов, что подавляет процессы устранения дефектных клеток.
Важную роль также играет мутация одного из ключевых блокаторов роста опухолей — гена ТР53 (он кодирует белок, который отвечает за саморазрушение повреждённых клеток). На фоне этих процессов деформированных клеток кожи становится больше, они скапливаются и превращаются в злокачественные [6] .
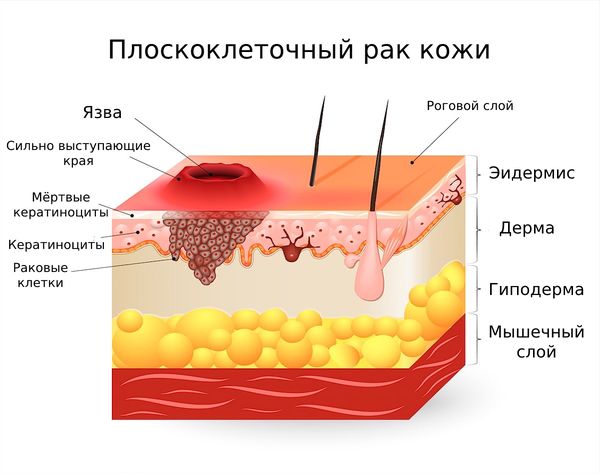
Таким образом, для развития плоскоклеточного рака кожи необходимо взаимодействие внешних факторов, влияющих на организм, и мутация некоторых генов.
Классификация и стадии развития плоскоклеточного рака кожи
В Международной классификации болезней 10-го пересмотра (МКБ-10) плоскоклеточный рак кожи входит в группу «Другие злокачественные новообразования кожи», код — C44.
Рак кожи различают в зависимости от местонахождения, например рак головы и шеи, кожи век, включая спайки, и все другие анатомические области.
Международная гистологическая классификация опухолей кожи из кератиноцитов выделяет несколько вариантов в зависимости от строения:
- кератоакантома — это высокодифференцированный единичный узел красного цвета с кератиновыми наслоениями в центре, описаны случаи спонтанного разрешения;
- акантолитическая плоскоклеточная карцинома — похожа на кератоакантому, низкая степень злокачественности;
- веррукозная плоскоклеточная карцинома — это высокодифференцированная опухоль, которая медленно растёт и редко даёт метастазы;
- аденосквамозный рак — имеет в своей структуре высокодифференцированные железистые клетки, прогноз положительный;
- светлоклеточный плоскоклеточный рак — клетки низкодифференцированны, чаще развивается на открытых участках (голове и шее), средняя степень злокачественности.
Другие (редкие) варианты:
- плоскоклеточный рак с саркоматоидной дифференцировкой — опухоль склонна к изъязвлению, средний риск рецидива и метастазирования;
- рак по типу лимфоэпителиомы — низкодифференцированная опухоль, прогноз неблагоприятный;
- псевдоваскулярная плоскоклеточная карцинома — имитирует ангиосаркому, прогноз неблагоприятный;
- плоскоклеточный рак с гигантскими клетками по типу остеокластов — очень редкий вариант, характеризуется высокой дифференцировкой клеток и низкой агрессией;
- болезнь Боуэна — поверхностная опухоль, но при прогрессировании может проникать в глубокие слои кожи, обычно прогноз благоприятный;
- карцинома Меркеля — высокоагрессивная опухоль.
При определении стадии болезни и распространённости процесса используют международную классификацию TNM:
- T — характеристика первичной опухоли:
- ТХ — нет данных, оценивают предварительный размер;
- Т0 — нет признаков первичного образования (например, когда есть метастазы, но первичный очаг не обнаружен);
- Тis — преинвазивная карцинома (не выходит за границы эпителия, располагается выше базальной мембраны);
- T1–Т4 — указывает на размер опухоли и распространённость процесса.
- N — указывает на наличие или отсутствие метастазов в ближайших лимфатических узлах:
- NХ — недостаточно данных для оценки показателя;
- N0 — регионарные лимфатические узлы не поражены;
- N1–N4 — степень поражения лимфатических узлов в зависимости от размера узла и их количества;
- М — указывает на наличие или отсутствие отдалённых метастазов:
- МХ — недостаточно данных;
- М0 — нет отдалённых метастазов;
- М1 — определены отдалённые метастазы.
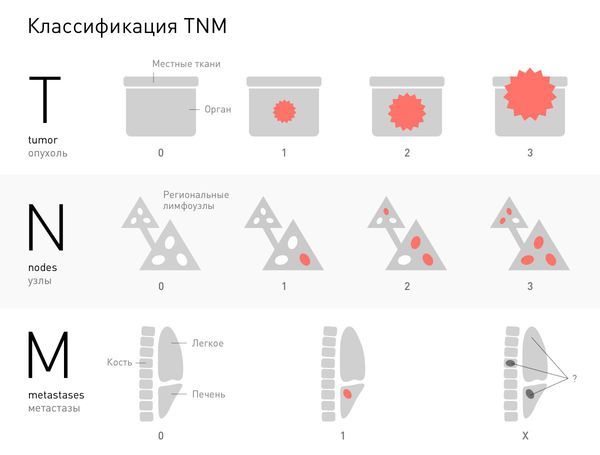
Далее все критерии анализируют и определяют стадию онкологического процесса:
- стадия 0 — опухоль в пределах эпидермиса, метастазов нет;
- стадия I — опухоль до 2 см, прорастает в глубокие слои кожи, метастазов нет;
- стадия II — размер опухоли от 2 до 4 см, метастазов нет;
- стадия III — опухоль более 4 см в наибольшем измерении, подлежащая кость разрушается, или новообразование проникает в пространство вокруг нервного ствола, или прорастает за пределы подкожножировой клетчатки, иногда в процесс вовлекается близлежащий лимфоузел (до 3 см) на стороне поражения;
- стадия IVа — опухоль прорастает во внешнюю оболочку кости или в костный мозг, метастазы в близлежащих лимфоузлах более 6 см, отдалённых метастазов нет;
- стадия IVb — опухоль прорастает в костный канал или в пространство между твёрдой оболочкой спинного мозга и надкостницей позвонков, или опухоль любого размера с отдалёнными метастазами [20] .
Осложнения плоскоклеточного рака кожи
Осложнения плоскоклеточной карциномы можно разделить на местные и системные.
При запущенном процессе разрушаются подлежащие ткани и расположенные рядом органы, после чего они не могут работать как прежде. Также повреждаются нервные стволы и крупные сосуды, что иногда приводит к массивным кровотечениям.
К системным осложнениям относится появление метастазов. Через 1–3 года после постановки диагноза их обнаруживают в близлежащих лимфатических узлах. Метастазирование плоскоклеточного рака, возникшего на фоне актинического кератоза, происходит в 0,5 % случаев, метастазирование рака, возникшего на рубцах, развивается более чем в 30 % случаев, а в очагах позднего рентгеновского дерматита — около 20 % [7] .
Чем больше диаметр, толщина опухоли и глубина инвазии, и чем ниже степень дифференцирования клеток, тем выше риск появления метастазов. Также на их распространённость влияет расположение первичной опухоли: образования на открытых участках тела менее агрессивны, а карциномы, расположенные в естественных складках или на половых органах, обладают бóльшим потенциалом к метастазированию.
В целом, в 85 % случаев при III–IV стадии метастазы поражают близлежащие лимфоузлы, расположенные по пути оттока лимфы, в остальных случаях обнаруживают вторичные опухоли в лёгких и костной системе [7] .
При отдалённых метастазах симптомы отличаются и зависят от поражённого ими органа. Так, при метастазах в лёгких пациент жалуется на одышку, кровь в мокроте и частые инфекционные заболевания. При поражении костей отмечают патологические переломы и болевой синдром.
Диагностика плоскоклеточного рака кожи
Чтобы установить диагноз, используют клинические и лабораторные методы исследования.
Сначала врач тщательно уточняет историю болезни и жалобы пациента. Это помогает выявить факторы, которые влияют на выбор диагностического и лечебного пути. Врача интересует, как давно пациент заметил первые симптомы, что могло спровоцировать появление образования, что предпринимал до обращения в больницу. Также важно сообщить, были ли в семье случаи онкологических заболеваний. Причина болезни влияет на методы профилактики рецидива и метастазирования опухоли.
Чтобы выявить заболевание на ранней стадии, нужно проходить осмотр кожи, в том числе с использованием оптических приборов, например дерматоскопа. Он многократно увеличивает изображение, что позволяет оценить субэпидермальные структуры, которые находятся под эпидермисом.
![Дерматоскопия [22]](https://probolezny.ru/media/bolezny/ploskokletochnyy-rak-kozhi/dermatoskopiya-22_s.jpeg)
Врач осматривает весь кожный покров, доступные слизистые, ногтевые пластины и волосистую часть головы, чтобы исключить наличие других подозрительных новообразований или первично-множественных опухолей. Также он оценивает состояние лимфатических узлов [8] .
По результатам анализа жалоб, анамнеза и физикального осмотра принимают решение о проведении диагностической биопсии и дальнейшего лабораторного исследования биоматериала. Гистологическое исследование более информативно чем цитологический анализ, мазки-отпечатки или соскобы с изъязвлённой поверхности [9] .
После получения результатов гистологического исследования составляют план дальнейшего обследования и лечения.
При подозрении на распространённый процесс рекомендуют провести общеклинические обследования: клинический и биохимический анализы крови, общий анализ мочи, ультразвуковое и пункционное исследование лимфатических узлов, компьютерную или магнитно-резонансную томографию поражённой области, а также исследование лёгких на предмет наличия метастазов.
Дифференциальная диагностика
Плоскоклеточный рак кожи необходимо дифференцировать с базальноклеточной карциномой, актиническим и себорейным кератозом, беспигментной меланомой кожи, кожным рогом и псориазом. Это можно сделать с помощью дерматоскопии. В сложных случаях назначают биопсию с последующим гистологическим исследованием.
Лечение плоскоклеточного рака кожи
Тактика лечения зависит от местонахождения и распространённости процесса, структуры опухоли, а также от общего состояния пациента. Цель лечения — это полное удаление опухоли с сохранением работоспособности поражённого органа и наименьшим косметическим дефектом.
Оперативное лечение
Хирургические методы являются наиболее эффективными, при этом риск рецидива крайне мал. В ходе операции опухоль вырезают вместе с небольшим количеством здоровых окружающих тканей.
Сейчас самым бережным вариантом хирургического иссечения является микрографический метод, предложенный американским хирургом Фредериком Мосом. Каждый срез исследуют с помощью микроскопа и проверяют, есть ли в ткани опухолевые клетки. Несмотря на трудоёмкость и затратность технологии (каждый срез необходимо залить в парафин и заморозить), она позволяет сохранить максимально большое количество здоровых тканей [10] [11] .
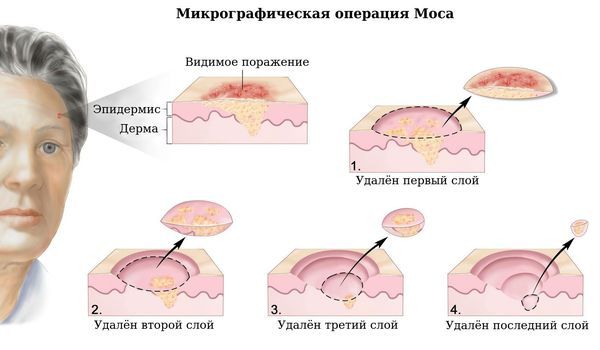
При метастатических формах плоскоклеточного рака кожи также удаляют близлежащие лимфоузлы, в которых нашли метастазы. После этого показана дополнительная лучевая терапия.
Деструктивные способы удаления опухоли
Используют на начальных стадиях при наличии сопутствующей патологии, лекарственной непереносимости, тяжёлом состоянии, преклонном возрасте, а также когда пациент отказывается от операции. К таким методам относят:
- кюретаж, электрокоагуляцию и лазерную терапию — используют для лечения опухоли размером до 2 см в зонах низкого риска (на туловище, руках и ногах, кроме голеней, ладоней и стоп);
- криодеструкцию — иногда применяют для лечения поверхностных форм, однако не является методом выбора, поскольку не позволяет оценить радикальность вмешательства, зачастую формируются грубые рубцы [12] ;
- лучевую терапию — используют близкофокусное рентгеновское излучение;
- фотодинамическую терапию — в организм вводят вещество (фотосенсибилизатор), усиливающее восприимчивость тканей к световой энергии, далее новобразование облучают светом с определённой длинной волны, после чего активные формы кислорода разрушают опухолевые клетки.
![Электрокоагуляция [23]](https://probolezny.ru/media/bolezny/ploskokletochnyy-rak-kozhi/elektrokoagulyaciya-23_s.jpeg)
Если опухоль сформировалась на веках, по возможности её вырезают. Однако помимо операции часто используют углекислотный лазер или радиоволновой скальпель. Этот подход позволяет провести дозированный разрез с минимальной травматизацией тканей и формированием малозаметного рубца.
Комбинированная терапия
При запущенных формах (III–IV стадии), высоком риске метастазирования и глубоком прорастании, а также если опухоль появилась снова, применяют комбинацию медикаментозного и лучевого воздействия с последующей пластической реконструкцией.
Пациентам назначают препараты на основе моноклональных антител (Пембролизумаб, Ниволумаб) и цитотоксические средства (Цисплатин, Доксорубицин, Капецитабин, Фторурацил и др.) [13] [19] . Обычно их используют, чтобы уменьшить размер опухоли перед операцией или в случаях неоперабельного, метастатического рака.
Лучевой терапией воздействуют на область первичной опухоли и близлежащие лимфоузлы для подавления метастазов. Её также используют, чтобы облегчить состояние пациента с неоперабельными опухолями [13] .
При распространённом процессе иногда применяют близкофокусную рентгенотерапию: как самостоятельный способ лечения, так и в рамках комбинированной терапии (хирургический + лучевой методы лечения) [14] .
Осложнения при лечении
- лучевой дерматит, поражение слизистых оболочек рта и глаз, лучевой кератит;
- полинейропатия и алопеция, нарушения со стороны печени, сердца и сосудов в результате химиотерапии.
Их лечат с помощью симптоматической терапии.
Также пациента иногда беспокоят слабость, тошнота и рвота, снижение переносимости физических нагрузок.
Прогноз. Профилактика
Если не лечить болезнь, она будет неуклонно прогрессировать, что грозит неблагоприятным исходом. Так, средняя 5-летняя выживаемость при диаметре образования до 2 см составляет около 90 %, при увеличении размера опухоли показатель снижается до 50 % [18] .
Худший прогноз имеют карциномы, которые формируются в ухе (до барабанной перепонки), вокруг глаз, в заушной области и носогубной складке.
Профилактика плосколеточного рака кожи
Чтобы снизить риск возникновения болезни, в первую очередь нужно ограничить воздействие ультрафиолетового облучения. Желательно не выходить на солнце в пиковые часы инсоляции (с 11:00 до 16:00), использовать солнцезащитные средства, прикрывать кожу элементами одежды и не злоупотреблять посещениями солярия.
- защищать рубцы от механического воздействия;
- ограничить контакт кожи с материалами и веществами, которые содержат или являются потенциальными канцерогенами (например, с минеральным маслом, креозолом, каменноугольной смолой, мышьяком, сажей, парафином);
- вовремя лечить язвы и хронических болезни, на фоне которых они возникают [15] .
Если у пациента повышенный онкологический риск (наличие в семье случая онкозаболевания, иммунодефицит, состояние после трансплантации внутренних органов, большие рубцы, хронические язвы голеней), необходимо регулярно проходить осмотры у дерматолога, желательно раз в год. В дополнение иногда проводят дерматоскопию и создают цифровую фотографию кожи с фиксацией всех видимых новообразований. Это позволяет отслеживать изменения, вовремя выявлять подозрительную активность и при необходимости начать лечение.
При выявленном плоскоклеточном раке важно проводить самообследование кожи и лимфатических узлов, чтобы отследить видимые изменения [16] . Длительно существующие образования необходимо осматривать ежемесячно, особенно те, что не поддаются базовой терапии.
Список литературы
- Европейское руководство по лечению дерматологических болезней / под ред. А. Д. Кацамбаса, Т. М. Лотти. — 2-е издание. — М., 2009. — С. 212–216.
- Rosso S., Zanetti R., Martinez C., Tormo M. J. et al. The multicentre south European study «Helios». II: Different sun exposure patterns in the aetiology of basal cell and squamous cell carcinomas of the skin // Br J Cancer. — 1996. — № 11. — Р. 1447–1454.ссылка
- Burton K. A., Ashack K. A., Khachemoune A. Cutaneous Squamous Cell Carcinoma: A Review of High-Risk and Metastatic Disease // Am J Clin Dermatol. — 2016. — № 5. — Р. 491–508.ссылка
- Brewer J. D., Shanafelt T. D., Khezri F., Sosa Seda I. M. et al. Increased incidence and recurrence rates of nonmelanoma skin cancer in patients with non-Hodgkin lymphoma: a Rochester Epidemiology Project population-based study in Minnesota // J Am Acad Dermatol. — 2015. — № 2. — Р. 302–309.ссылка
- Que S. K. T., Zwald F. O., Schmults C. D. Cutaneous squamous cell carcinoma: Incidence, risk factors, diagnosis, and staging // J Am Acad Dermatol. — 2018. — № 2. — Р. 237–247.ссылка
- Ганцев А. С. Плоскоклеточный рак кожи // Практическая онкология. — 2012. — № 2. — С. 80–91.
- Шляхтунов Е. А., Гидранович А. В., Луд Н. Г., Луд Л. Н. и др. Рак кожи: современное состояние проблемы // Вестник ВГМУ. — 2014. — № 3. — С. 20–28.
- Dinnes J., Deeks J. J., Chuchu N., Matin R. N. et al. Visual inspection and dermoscopy, alone or in combination, for diagnosing keratinocyte skin cancers in adults // Cochrane Database Syst Rev. — 2018. — № 12.ссылка
- Ferrante di Ruffano L., Dinnes J., Chuchu N., Bayliss S. E. et al. Exfoliative cytology for diagnosing basal cell carcinoma and other skin cancers in adults // Cochrane Database Syst Rev. — 2018. — № 12.ссылка
- Chaqas F. S., Silva B. S. Mohs micrographic surgery: a study of 83 cases // An Bras Dermatil. — 2012. — № 2. — P. 228–234.ссылка
- Pugliano-Mauro M., Goldman G. Mohs surgery is effective for high-risk cutaneous squamous cell carcinoma // Dermatol Surg. — 2010. — № 10. — Р. 1544–1553.ссылка
- Hansen J. P., Drake A. L., Walling H. W. Bowen’s Disease: a four-year retrospective review of epidemiology and treatment at a university center // Dermatol Surg. — 2008. — № 7. — Р. 878–883.ссылка
- Ferris R. L., Blumenschein G., Fayette J., Guigay J. et al. Nivolumab for Recurrent Squamous-Cell Carcinoma of the Head and Neck // N Engl J Med. — 2016. — № 19. — Р. 1856–1867.ссылка
- Бровкина А. Ф. Лучевая терапия в лечении опухолей органа зрения // Офтальмология. — 2003. — № 1. — С. 15–19.
- Sanchez G., Nova J., Rodriguez-Hernandez A. E., Medina R. D. et al. Sun protection for preventing basal cell and squamous cell skin cancers // Cochrane Database Syst Rev. — 2016. — № 7.ссылка
- Can basal and squamous cell skin cancer be found early? // American cancer society. — 2019.
- Злокачественные новообразования в России в 2020 году (заболеваемость и смертность) // под ред. А. Д. Каприна, В. В. Старинского, А. О. Шахзадовой. — М.: МНИОИ им. П. А. Герцена, 2021. — 252 с.
- Ганцев Ш. Х., Юсупов А. С. Плоскоклеточный рак кожи // Практическая онкология. — 2012. — № 2. — С. 80–91.
- DeConti R. C. Chemotherapy of squamous cell carcinoma of the skin // Semin Oncol. — 2012. — № 2. — Р. 145–149.ссылка
- Ассоциация онкологов России. Плоскоклеточный рак кожи: клинические рекомендации. — М., 2020. — 89 с.
- Maione V., Errichetti E., Roussel S. L., Lebbé C. Pigmented Bowen’s disease presenting with a «starburst» pattern // Dermatol Pract Concept. — 2016. — № 4. — Р. 47–49.ссылка
- Dermatoscope: What is it used for and what does it see? // Medical News Today. [Электронный ресурс]. Дата обращения: 19.12.2022.
- Mehata S. Electrocautery & Radiofrequency for wart and mole removal // Scin Care. [Электронный ресурс]. Дата обращения: 15.11.2022.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи (ПКРК) – одно из самых распространенных злокачественных заболеваний, встречается у каждого 4 пациента с онкологическими поражениями кожи. Этот вид рака кожи одинаково часто поражает мужчин и женщин любого возраста.
- Статистика
- Признаки
- Каким бывает плоскоклеточный рак?
- Причины возникновения ПРК
- Стадии заболевания
- Лечение ПКРК
- Прогноз выживаемости
- Преимущества лечения плоскоклеточного рака кожи в МеланомаЮнит
- Частые вопросы
- Стоимость лечения плоскоклеточного рака кожи
- Наши врачи
- Наши лицензии
Статистика
На ранних этапах развития заболевания прогноз — благоприятный, поэтому при адекватном и своевременном лечении выздоровление наступает в 90% случаев. Однако, заболевание склонно к рецидивам, которые могут возникать в 40% случаев. Поэтому очень важно регулярно наблюдаться у онколога — это позволит не пропустить начало обострения.
Плоскоклеточный рак кожи может быть высоко- и низкодифференцированный. Для низкодифференцированного рака характерно агрессивное и быстрое течение, даже при своевременном и адекватном лечении пятилетняя выживаемость не превышает 50%. Низкодифференцированный плоскоклеточный рак имеет вид язвы или шишки, которая может болеть и кровоточить. Высокодифференцированный рак развивается на фоне болезни Боуэна и актинического кератоза. Опухоль в этом случае растет долго, на ее поверхности образуются корки и шиповатые роговые наросты, она отличается большой плотностью.
Как развивается плоскоклеточное заболевание?
Плоскоклеточный рак образуется из клеток кожи — кератиноцитов, и по частоте встречаемости занимает третье место после меланомы и базалиомы. При этом у плоскоклеточного рака нет половой или возрастной предрасположенности.
Признаки
Чаще всего при плоскоклеточном заболевание опухоль возникает на:
- 55% — коже головы и лица
- 13% — ногах
- 18% — кистях рук
Каким бывает плоскоклеточный рак?
Принято выделять следующие формы заболевания:
- Язвенно-инфильтративная — сначала образуется пятно, которое за несколько месяцев трансформируется в малоподвижный и плотный на ощупь узел. Еще через 4-6 месяцев на его поверхности формируется язва неправильной формы. Далее процесс быстро распространяется на окружающие ткани, лимфоузлы, кости и легкие. О поражении лимфоузлов может говорить их припухлость и болезненность.
- Экзофитная или папиллярная — первичная опухоль коричневого или темно-красного цвета, похожее на цветную капусту. Она быстро растет и прорастает вглубь и вширь.
По своему строению заболевание может быть 2 видов:
- Ороговевающий плоскоклеточный вид — характеризуется медленным ростом и доброкачественным течением. Круглое или овальное образование может иметь цвет, желтый или красный оттенок. Почти всегда на его поверхности есть чешуйки, которые трудно отшелушить, а язва в центральной части покрывается коркой. На поздних стадиях заболевание поражает регионарные лимфоузлы.
- Неороговевающий плоскоклеточный вид — быстро растет и поражает окружающие ткани, поэтому характеризуется злокачественным течением. Образование мягкое, «мясистое», похоже на пятно или узел, имеет бурую язву с коркой на поверхности, которая при контакте может кровоточить. Чешуек на поверхности нет. Злокачественный процесс раньше, чем при ороговевающей разновидности, поражает лимфоузлы.
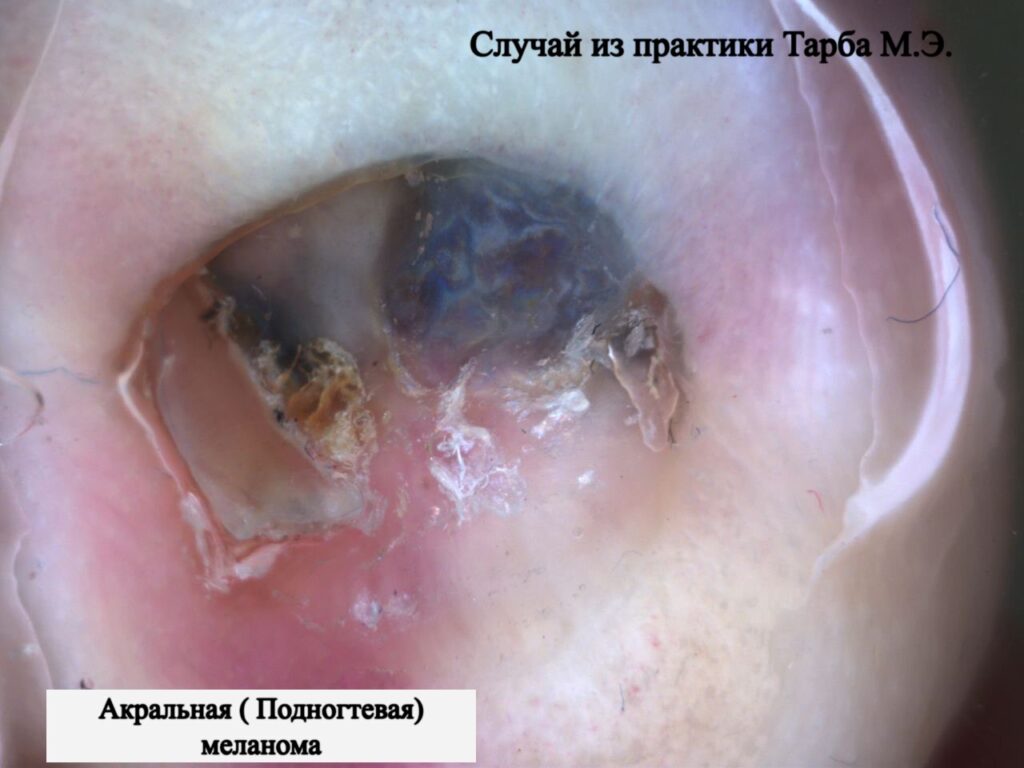
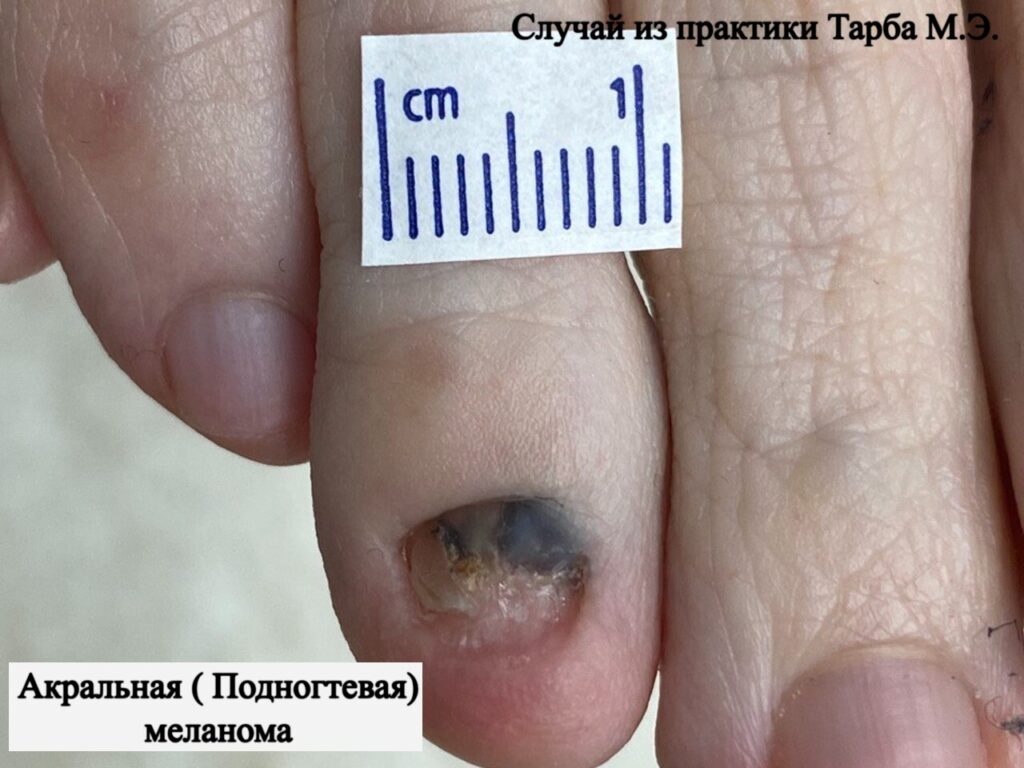
Метастазы для плоскоклеточного заболевания кожи – редкость. Чаще всего метастазируют образования, расположенные на слизистых оболочках, языке, вблизи красной каймы губ, ушей, на рубцах.
Причины возникновения ПРК
Новообразование может появиться как на здоровой поверхности покрова, так и в местах хронического воспаления, язв, на рубцах от ожогов. Основные факторы риска:
- длительное воздействие ультрафиолета и солнечные ожоги
- ПУВА-воздействие
- возраст старше 65 лет
- ионизирующее излучение (лучевая терапия других злокачественных болезней в анамнезе)
- лечение псориаза и акне
- хронические заболевания кожи и предраковые состояния
- язвы и рубцы
- иммуносупрессия, возникающая на фоне вирусов или перенесенной трансплантации органов
- воздействие некоторых химических реагентов, например, селена или родона
- вирус папилломы человека 16, 18, 31, 33, 35, 45 типов, вызывающий новообразование в области заднего прохода и наружных половых органов
- наследственная предрасположенность
- альбинизм, буллозный эпидермолис, пигментная ксеродерма
- длительное применение некоторые фармакопрепаратов
Стадии заболевания
В течении заболевания можно выделить 4 последовательных стадии:
Плоскоклеточный рак кожи: диагностика, лечение, профилактика
В России среди всех злокачественных опухолей рак кожи по частоте встречаемости занимает третье место (после рака желудка и легких) и составляет около 11–28 %.
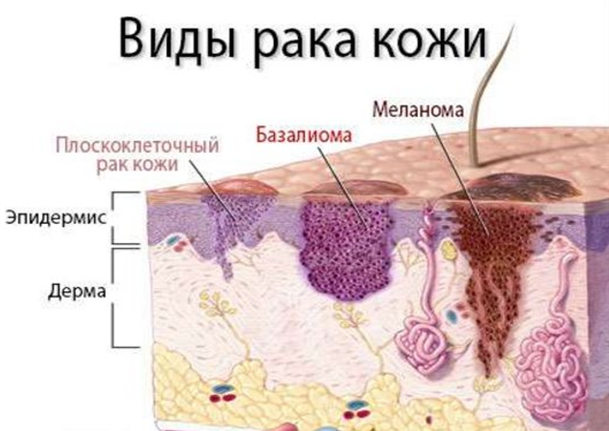
Плоскоклеточный рак кожи (далее ПКРК) – злокачественная опухоль, развивающаяся из кератиноцитов и способная вырабатывать кератин, часто возникает на фоне предраковых заболеваний кожи. ПКРК – второй в структуре заболеваемости рак кожи (рисунок 1) после базальноклеткочного рака (базалиомы).
Невозможно установить единственную причину возникновения опухолей кожи, однако наиболее важным фактором является длительное облучение солнечными лучами ультрафиолетового спектра. Кожный покров двух разных людей не одинаково восприимчив к воздействию ультрафиолетового излучения типа В (длина волны 290–320 нм) и типа А (320–400 нм), что определяется шестью фототипами кожи (рисунок 2). Первый и второй фототипы отличаются наибольшей вероятностью возникновения солнечного ожога, а пятый и шестой – наименьшей.

Следует отметить такие факторы риска, как врожденный или приобретенный иммунодефицит (что связано не только с таким заболеванием, как ВИЧ, но и с необходимостью принимать препараты, снижающие иммунитет, например, после трансплантации органов), контакт с мышьяком и ионизирующей радиацией. ПКРК является наиболее частой опухолью, которая развивается на фоне предсуществующего рубца или длительно незаживающей раны, язвы. Описан ряд наследственных синдромов, в рамках которых возможно возникновение плоскоклеточного рака кожи: альбинизм, пигментная ксеродерма.
Предраковые состояния и условия
У человека могут быть предшественники рака (предраковые состояния), которые при стечении определенных неблагоприятных факторов иногда могут озлокачествляться: актинический кератоз, кожный рог, трофические язвы, кератоакантома. Редко рак кожи развивается de novo (на «пустом месте»).
Так, к примеру, актинический (старческий) кератоз возникает чаще у мужчин старше 50 лет, на открытых участках тела. В своем развитии происходят изменения от розового пятна неправильной формы с гладкой поверхностью до очерченного скопления ороговевших чешуек желто-коричневого цвета. Отличить актинический кератоз от инвазивной формы плоскоклеточного рака кожи невозможно без данных патоморфологического или цитологического исследования, т.е. исследования кусочка ткани под микроскопом.
В отличие от предраковых состояний имеются предраковые условия («облигатный предрак»), который практически всегда подвергается злокачественной трансформации. К нему относятся следующие заболевания: пигментная ксеродерма, болезнь Боуэна, болезнь Педжета, эритроплазия Кейра.
Например, в основе пигментной ксеродермы – повышенная чувствительность кожи к ультрафиолетовому излучению, связанная с аутосомно-рециссивным типом наследования. Первые симптомы появляются в еще детском возрасте: красные, слегка воспалительные пятна, на месте которых впоследствии образуются очаги пигментации. Превращение в рак происходит в 100 % случаев.
Клиническая картина заболевания
Плоскоклеточный рак кожи чаще всего формируется на участках кожи, подверженной постоянному УФ-излучению: в 70–80 % случаев поражается поверхность головы и шеи, в 8 % случаев тыльная поверхность кистей и предплечий. ПКРК у мужчин развивается чаще, чем у женщин.
Заподозрить плоскоклеточный рак можно, обнаружив опухоль или язву кожных покровов, которые быстро увеличиваются в размерах. При присоединении воспалительного компонента вследствие инфицирования возникают боли. Выделяют 3 формы ПКРК: язва, узел, бляшка.
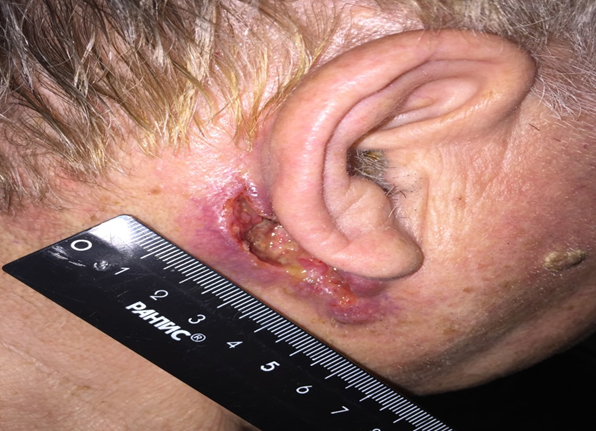
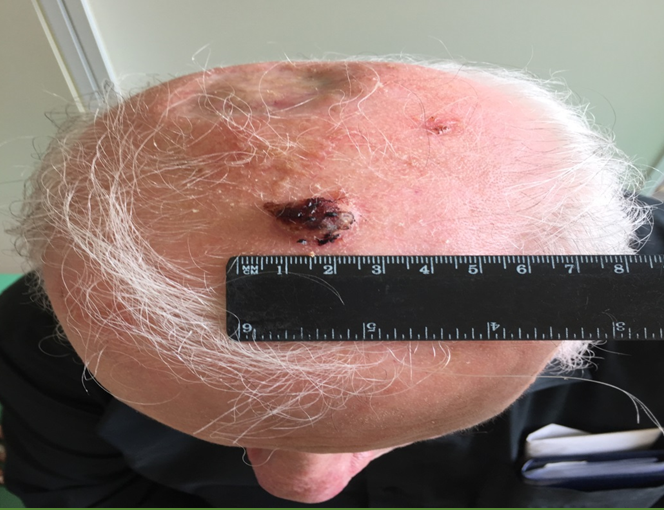
Язвенная форма (рисунок 3) характеризуется резко приподнятыми краями, окружающими язву в виде валика. Края язвы придают ей вид кратера, серозно-кровянистый экссудат засыхает в виде корочек. От новообразования исходит неприятный запах.
Раковый узел (рисунок 4) по внешнему виду напоминает цветную капусту или гриб на широком основании, коричневого или ярко-красного цвета, поверхность которых может быть покрыта трещинами или язвами.
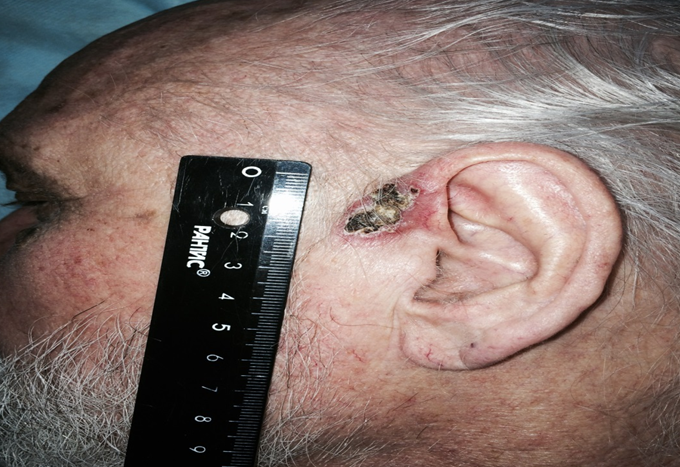
Раковая опухоль в виде бляшки (рисунок 5) плотной консистенции с мелкобугристой поверхностью, красного цвета, кровоточит, быстро распространяется в подлежащие поверхности.
Диагностика
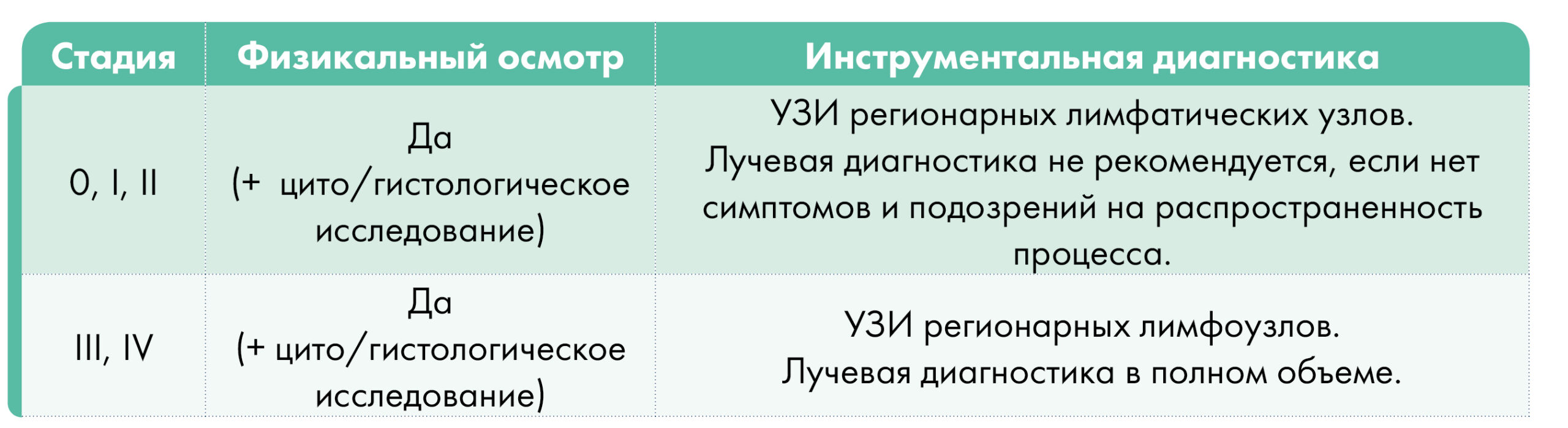
Поскольку диагноз ПКРК должен подтверждаться исследованием кусочка пораженной ткани под микроскопом, то крайне важно заключение врача-патологоанатома.
План обследования в зависимости от стадии заболевания:
Лечение
При локальных стадиях заболевания (I-II стадия) предпочтение отдается хирургическим методам лечения. В случае противопоказаний к хирургическому лечению рекомендованы:
— фотодинамическая терапия (ФДТ);
Лечение плоскоклеточного рака кожи с метастазами в регионарные лимфоузлы (III стадия) заключается в удалении регионарных (близкорасположенных) лимфоузлов с последующей лучевой терапии.
Решение о проведении лечения больных метастатическим и нерезектабельным раком кожи (III нерезектабельная и IV стадия) принимается совместно хирургом, химиотерапевтом и радиотерапевтом.
Рекомендации по первичной профилактике опухолей кожи:
Главной целью первичной профилактики является предотвращение солнечного ожога кожи. Для этого следуйте приведенным ниже рекомендациям:
- Необходимость защиты от ультрафиолетового излучения определяется уровнем УФ-индекса в этот день. Для его ежедневного мониторирования можно воспользоваться данными мобильного приложения, а также сайтами о прогнозе погоды. При УФ-индексе более 2 необходима защита от солнца (см.Таблицу ниже).

- На современном рынке представлены средства, защищающие как от УФ-лучей типа А, так и типа В. Для описания степени защиты используются индексы. Для ультрафиолетовых лучей типа A – PPD (Persistent Pigment Darkening), для лучей типа В – SPF (Sun Protecting Factor). Лицам с I или II фототипом можно дать универсальный совет использовать кремы с SPF 30–50+ и максимальным PPD 42.
- Загорать рекомендуется в утреннее время (до 11–12 часов) и вечернее время (после 15–16 часов).
- Не пользоваться лампами для искусственного загара.
Мерами профилактики рака кожи также являются: защита рубцов от механических травм; строгое соблюдение мер личной гигиены при работе со смазочными материалами и веществами, содержащими канцерогены; лечение язв.
Осмотр кожи
Осмотр кожи рекомендуется не реже 1 раза в 3–6 месяцев с использованием зеркал: панорамного и ручного.
Особое внимание следует уделять пятнам размером более 4 мм, имеющим асимметрию формы, неровные края, двухцветную окраску (часто наблюдаются различные оттенки коричневого). Стоит обращать внимание и на их изменения с течением времени: родинка может стать толще, увеличиться в размерах, изменить рельеф. Иногда часть пятна начинает бледнеть и исчезать.
Если вы заметили пигментные пятна, подходящие под данное описание, то обратитесь к дерматологу или онкологу. Не всегда данные признаки говорят об озлокачествлении, однако точный ответ на этот вопрос может дать лишь врач, выполнив осмотр и необходимые исследования.
- Министерство здравоохранения Российской Федерации. Клинические рекомендации: «Плоскоклеточный рак кожи» (протокол от 20.12.2019г. №10/2-3-4). М.: 2020. — 89с.
- Давыдов, М. И. Онкология : учебник / М. И. Давыдов, Ш. Х. Ганцев [и др. ]. — Москва : ГЭОТАР Медиа, 2020. — 920 с. : ил. — 920 с.
- Пустынский И.Н., Кропотов М.А., Ткачев С.И., Пачес А.И., Алиева С.Б., Ягубов А.С., Бажутова Г.А., Сланина С.В. и др. Лечение больных плоскоклеточным раком кожи головы и шеи. Российский онкологический журнал. 2013г.
- Ганцев, Ш. Х. Рак кожи. Меланома / Ганцев Ш. Х. , Кзыргалин Ш. Р. , Тимин К. Е. — Москва : ГЭОТАР-Медиа, 2020. — 160 с. (Серия «Онкология»).
- Снарская Е.С. Фотоканцерогенез и профилактика рака кожи. Российский журнал кожных и венерических болезней.2012г. — 10-13 с.
- Министерство здравоохранения Российской Федерации. Клинические рекомендации: «Рак кожи базальноклеточный и плоскоклеточный». М.: 2018. — 35с.
- Рак кожи. Меланома. Клиника, диагностика, Лечение. Методическое пособие для врачей/сост.: организационно-методический отдел ГУЗ ОКОД. — Ульяновск: 2020г. -27с.

Авторская публикация:
Червяк Мария Викторовна,
ординатор НМИЦ онкологии им. Н.Н. Петрова

Под научной редакцией:
Нажмудинов Рустам Асульдинович,
к.м.н., врач-онколог отделения опухолей головы и шеи НМИЦ онкологии им. Н.Н. Петрова
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки:
Источник https://probolezny.ru/ploskokletochnyy-rak-kozhi/
Источник https://melanomaunit.moscow/onkologiya/ploskokletochny-rak-kozhi/
Источник https://nii-onco.ru/organy/rak-kozhi/ploskokletochnyj-rak-kozhi-diagnostika-lechenie-profilaktika/