Вальгусная деформация стопы — симптомы и лечение
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саковича Никиты Валерьевича, ортопеда со стажем в 10 лет.
Над статьей доктора Саковича Никиты Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Ортопед Cтаж — 10 лет
Медицинский центр «Красная Талка»
Дата публикации 23 января 2018 Обновлено 28 декабря 2021
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
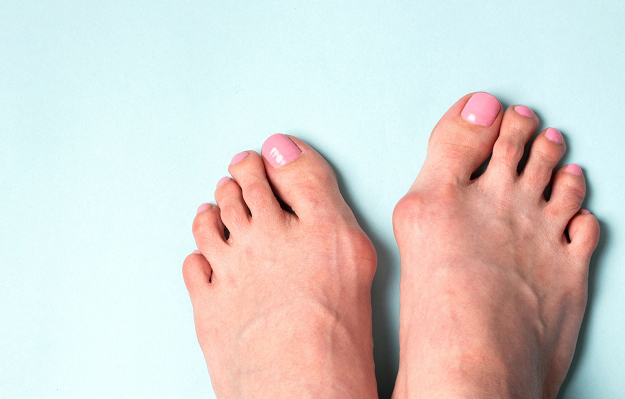
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
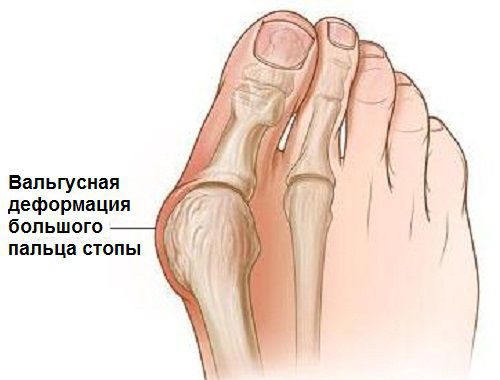
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
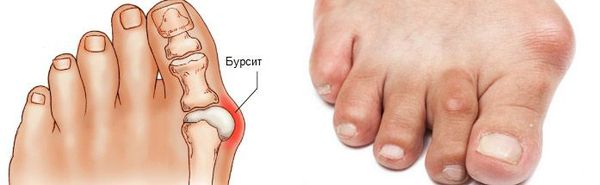
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
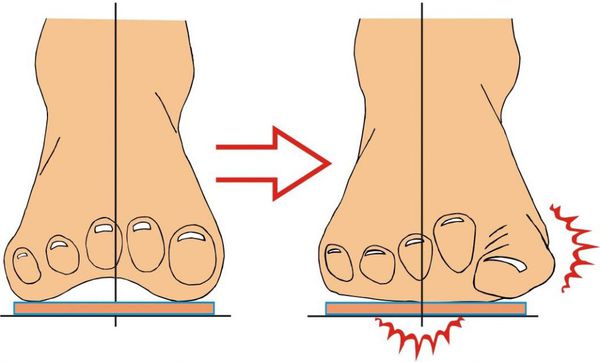
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
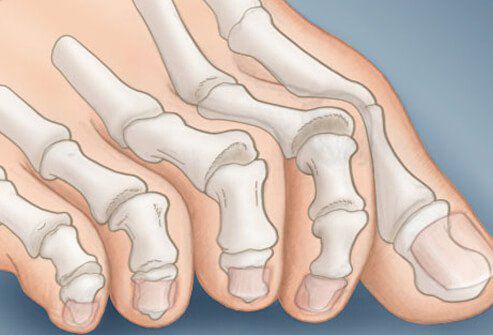
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
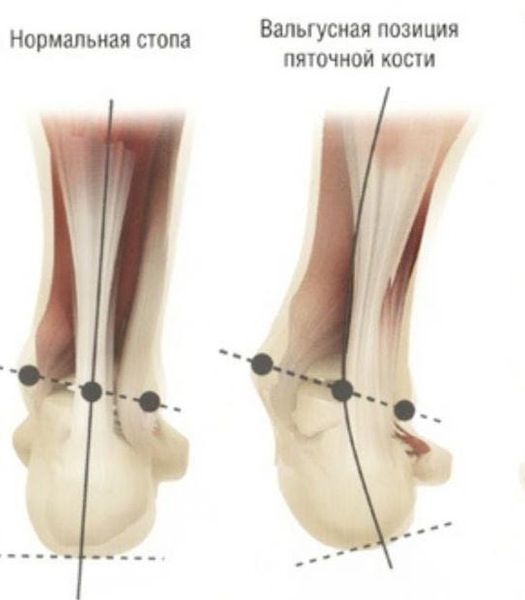
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
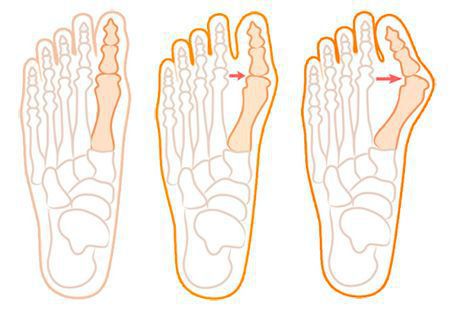
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
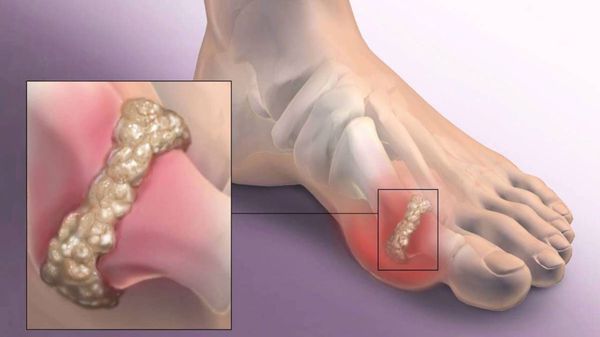
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
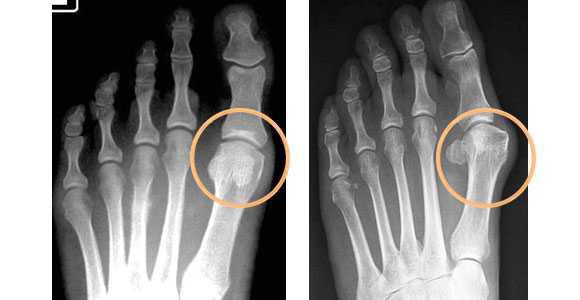
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
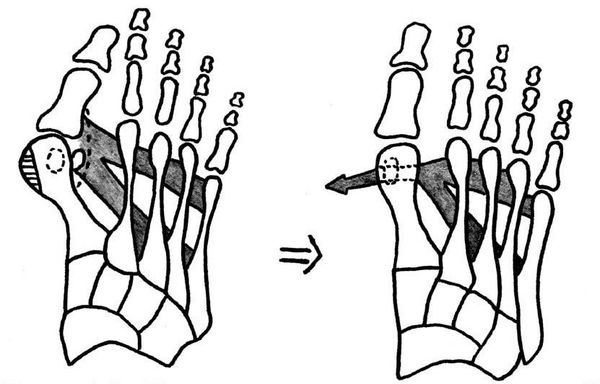
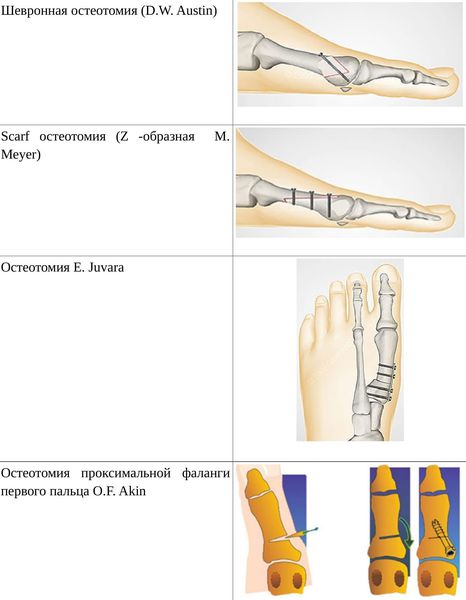
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Список литературы
- Вреден Р.Р. Pesplano-valgus. Плоскостопие: практическое руководство по ортопедии / Р.Р. Вреден и т.д. М.; Л., 1930. С. 237–250
- Кисельков А.В. О классификации плоскостопия / А.В. Кисельков, М.Ф. Муравьев // Материалы респ. науч.-практ. конф. травматологов-ортопедов и хирургов. Ижевск, 1973. С. 76–77
- Куслик М.И. Плоскостопие (продольное плоскостопие) / М.И. Куслик // Многотомное руководство по хирургии. М., 1960. Т. 12. С. 531–545
- Johnson K.A., Strom D.E. Tibialis posterior tendon dysfunction / K.A. Johnson, D.E. Strom // Clin. Orthop. 1989. 239. 196–206
- Waldenstrom U., Nilsson C.A. Experience of childbirth in birth center care // Acta Obstet. Gynecol. Scand. 1994. Vol. 73. P. 547–554
- Myerson M.S. Instructional course lectures. Treatment of dysfunction of the posterior tibial tendon / M.S. Myerson // J. Bone. Joint. Surg. Am. 1996; 780–792
- Magee D.J. Orthopedic physical assessment / D.J. Magee. 3 ed. 1997
- DiGiovanni J., Smith S. Normal biomechanics of the rearfoot: a radiographic analysis / J. DiGiovanni, S. Smith // JAPA. 1976. 66. P. 11
- Веденина А.С. Метод и информационно-измерительная система для скрининговой оценки структурного и функционального состояния нижней конечности: дис. канд. техн. наук: 05.11.17 / А.С. Веденина. СПб., 2016. С. 159– 173
- Бережной, С.Ю. Чрескожная остеотомия центральных плюсневых костей в лечении статических метатарсалгий / С.Ю. Бережной, Д.С. Афанасьев // Астраханский ме- дицинский журнал. – 2010. – Т. 5, № 4. – С. 83-86
- Бережной, С.Ю. Двойная чрескожная остеотомия основной фаланги как способ устранения грубых вальгусных деформаций первого пальца стопы / С.Ю. Бережной, Д.С. Афанасьев // Астраханский медицинский журнал. – 2011. – Т. 6, № 4. – С. 116-118
- Горбатенко, А.И. Ортопедическая обувь для функциональной терапии плоскостопия / А.И. Горбатенко, В.Д. Сикилинда, А.В. Дубинский // Известия ЮФУ. Технические науки. – Южный федеральный университет, 2012. – № 9 (134). – С. 89-92
- Карданов, А.А. Хирургия переднего отдела стопы / А.А. Карданов, Л.Г. Макинян, М.П. Лукин. – М.: ИД «Медпрактика-М», 2008. – 104 с. 6. Barouk, L.S. Forefoot reconstruction / Paris: Springer Verlag. – 2002. – P. 359-364
- Akin, O. The treatment of hallux valgus – a new operative procedure and its results / O. Akin // Med. Sentinel. – 1925. – Vol. 33. – P. 678–679
- Cohen, М. The oblique proximal phalangeal osteotomy in the correction of hallux valgus / М. Cohen // The Journal of Foot and Ankle Surgery. – 2003. – Vol. 42, Issue 5. – P. 282–289
- Colloff, B. Proximal phalangeal osteotomy in hallux valgus / B. Colloff, E.M. Weitz // Clin. Orthop. – 1967. – Vol. 54. – P. 105–113
- De Prado, M. Cirurgia percutanea del pie / M. De Prado, P. L. Ripoll, P. Golano // Masson. – 2003. – P. 57–98
- Isham, S. The Reverdin-Isham procedure for the correction of hallux abducto-valgus – a distal metatarsal osteotomy procedure / S. Isham // Clin. Podiatr. Med. Surg. – 1991. – № 8. – Р. 81–94
Операция по удалению косточки на ноге: обзор новейших методов хирургии
Экзостоз или косточка на большом пальце ноги, возникающая в области первого плюсне-фалангового сустава, является довольно распространенной проблемой в современном мире. Данная патология представляет собой не только эстетический дефект, но в некоторых случаях снижает качество жизни человека, нарушая функцию сустава и инициируя возникновение болевых ощущений.

В подавляющем большинстве случаев патология не поддается консервативным методам коррекции и нуждается в хирургическом вмешательстве.
Косточка на ноге большого пальца
Многие женщины, а зачастую и мужчины сталкиваются с таким явлением, как шишка на большом пальце ноги. Однако у данной патологии есть медицинский термин — вальгусная деформация стопы (на латыни «Hallus valgus»).
Сустав от чрезмерных нагрузок искривляется и отклоняется в сторону, что приводит, в свою очередь, к деформации костей и потере стопой возможности полноценно выполнять свои функции.

Вальгусная деформация сустава большого пальца ноги
Лечение косточки без операции
Консервативное лечение имеет место при деформации первого плюсне – фалангового сустава первой степени (угол отклонения большого пальца менее 25).
- снизить вес для уменьшения статической нагрузки на нижние конечности;
- лечебную физкультуру (специальные упражнения на заднюю группу мышц голеней и мышцы и связки стопы);
- ношение ортопедической обуви для исключения статической нагрузки на суставы;
- использование вкладышей между первым и вторым пальцами для исключения дальнейшего отклонения первого пальца.

Специальные ортопедические приспособления для коррекции
Далеко не всегда удается вылечить выльгусную деформацию послностью. В случае неэффективности консервативных методов лечения следует склониться в сторону оперативного вмешательства. Исправление и выпрямление стопы полностью возможно только с помощью хирургического вмешательства.
Показания к проведению операции
Операция показана, если присутствуют данные признаки:
- выраженный болевой синдром (возникает не только при движении,но даже в состоянии покоя);
- угол отклонения большого пальца 35 0 и более;
- нарушение функции сустава (трудности при ходьбе);
- развитие воспалительного процесса (определяется зона гиперемии и отека кожи в области проекции сустава);
- имеется стадия деформации соседних пальцев стопы (молоткообразная второго пальца стопы).

Углы отклонения костей при вальгусной деформации
Противопоказания
Существует и ряд противопоказаний к оперативному лечению, как правило связанных с наследственными или тяжелыми приобретенными заболеваниями:
- наличие сахарного диабета;
- нарушения жирового обмена 3 степени;
- коагулопатии, тромбофилии (наследственные и приобретенные);
- тяжелая соматическая патология;
- тромбофлебит;
- трофические изменения в области проекции сустава, нарушение иннервации и кровоснабжения стопы.
Как подготовиться к операции?
Перед оперативным вмешательством пациенту предстоит следующий спектр обследования:
- общеклинический минимум (наличие общего анализа крови, мочи, биохимия крови, кровь на RW,ВИЧ, вирусные гепатиты, определение группы крови и резус-фактора);
- флюорография;
- ЭКГ;
- рентгенография стоп в двух проекциях (для уточнения степени тяжести заболевания и определения дополнительных деформаций);
- МРТ, КТ (в качестве дополнительных методов обследования в случае неинформативности вышеописанных).

Рентген в двух проекциях для уточнения степени тяжести болезни
Методы и виды оперативных вмешательств при «Hallus valgus»
Оперативные вмешательства при данной патологии разделяются на малоинвазивные (не требующие иссечения большого объема тканей) и реконструктивные (достаточные по объему и более травматичные методики).
Малоинвазивные методики
Данные методики имеют ряд преимуществ по сравнению с традиционными. Период заживления сокращается, риск осложнений после операции также уменьшается.
Коррекция деформации сустава лазером («шлифовка»)
Специальный лазер позволяет удалить экзостоз тонкими слоями, сохраняя подвижность сустава без предварительного рассечения кожи и мягких тканей. В отличие от традиционных методик лазерный способ удаления куда менее травматичен и не требует длительной реабилитации.
Данная методика используется при небольших деформациях первого пальца стопы и отсутствии других осложнений.
Перкутанная малоинвазивная остеотомия
Перкутанная остеотомия – одна из новых методик, недавно применяемая в хирургии стопы (около 10 последних лет).
К достоинствам данного метода можно отнести малую травматичность, отличный косметический эффект (послеоперационные рубцы маловыраженны), практически отсутствует болевой синдром и значительно короче период восстановления.
Методом обезболивания является эпидуральная анестезия, куда реже проводят обезболивание раствором лидокаина.
Операция проводится таким образом:
- Предварительно совершается прокол кожи и иссекаются послойно мягкие ткани.
- Используя специальный бур, хирург создаёт отверстие в кости плюсны стопы диаметром 3 мм, далее в отверстие вводится спица.
- С противоположной стороны устанавливается спица с винтом размером 2 мм.
- В результате их сочетанного воздействия меняется положение кости вдоль оси.
В восстановительном периоде рекомендуется ношение повязки в течение двух дней. Рентген-контроль необходим после удаления спиц.
Реконструктивные методики
Данные методики также применяются в случаях, когда имеются показания для их применения.
Резекция экзостоза
Резекция экостоза производится так:
- Операция производится под инфильтрационной анестезией раствором новокаина после предварительной обработки кожи в месте инъекции йодопироном.
- Производится размер длиной 4-5 см с рассечением кожи и мягких тканей до костной.
- Костная деформация разбивается специальным инструментом — долотом, поверхности полируются.
- Ткани затем послойно восстанавливаются.
- Между первым и вторым пальцами стопы в конце фиксируется жёсткий валик.
- Стопа фиксируется шиной в определённом положении.
Остеотомия первой кости плюсны (по Хохману)
Операция по Хохману проходит так:
- Под инфильтрационной анестезией новокаином хирург делает разрез в области проекции сустава, затем убирает суставную сумку в области костного выроста.
- Далее надсекает сухожилие, закрепляющееся к первой фаланге.
- В плюсневой кости с помощью долота резецируется клиновидный участок, что позволяет выравнивать ось сустава.
- После этого участки кости плотно закрепляются между собой пластинкой для лучшей фиксации кости вдоль оси.
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой повязкой (приблизительно на 3 недели).
Усечение мышцы (операция по Мак-Брайду)
- Под обезболиванием раствором лидокаина осуществляется разрез кожи с подошвенной стороны стопы.
- Затем отделяется приводящая мышца первого пальца, которая прикрепляется своим сухожилием к фаланге первого пальца.
- Её надсекают, укорачивают и подшивают к первой кости плюсны (под действием натяжения деформированный сустав впоследствии выпрямляется).
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой лонгетой в течение 3 недель.

Схема операции по Мак Брайду с иссечением мышц
Остеотомия первой кости плюсны (по Вредену-Мейо)
- Под обезболиванием раствором лидокаина производится дугообразный разрез, иссекаются мягкие ткани.
- При помощи специальной костной ложечки хирург «вывихивает» кость, которая нуждается в укорочении, в рану.
- Резекцию кости производят с помощью пилы, кость полируется.
- Целостность тканей восстанавливается, накладывается шина.
Реконструктивная операция по методу ЦИТО
Данная методика является модификацией остеотомии. Также производится иссечение клиновидного участка первой кости плюсны, затем полость замещается аутотрансплантатом (субстратом служит сухожилие).
Производится фиксация кости двумя спицами, которые впоследствии удаляются, также производится укорочение одного из сухожилий, которое зафиксирует кость вдоль оси. Стопа в таком положении находится в течение месяца.

Результат операции на ноге
Эндопротезирование
Смысл методики заключается в замене пораженного сустава имплантатом, что способствует в дальнейшем полному восстановлению функции сустава, устранению болевого синдрома.
Минусы заключаются в возможности реэндопротезирования (повторная замена сустава через 10-15 лет), ограничении двигательной активности, возможности возникновения вторичного инфицирования, смещения протеза.
Операция на втором пальце стопы при молоткообразной деформации
При симптоматической коррекции хирург удаляет часть костного выступа, возвращая палец в физиологическое положение. После данной операции человек быстро реабилитируется, однако не исключены рецидивы.
При радикальных операциях производится коррекция всей проблемной зоны стопы, а не конкретно кости или сустава. По ходу операции к первой плюсневой кости подшивается сухожилие приводящей мышцы большого пальца. Таким образом, мышца не удерживает палец в отклоненном положении, угол между костями меняется в меньшую сторону, а свод принимает постепенно свою прежнюю форму.

Молоткообразная деформация суставов стопы
Рецидивы при таком вмешательстве сводятся к минимуму, но период реабилитации длительный и болезненный.
Восстановление и реабилитация
Объем и длительность реабилитационных мероприятий напрямую зависит от разновидности хирургических вмешательств. При вмешательствах исключительно на костях плюсны необходима фиксация сустава сроком до 4 недель (миниинвазивные методы являются исключением), если операция захватывает смежные пространства – иммобилизация до 12 недель.
Заживать кости и суставы будут в среднем 1-2 месяца. Ношение специальных фиксирующих средств и соблюдение рекомендаций врача поможет ускорить этот процесс.
Общие рекомендации для послеоперационного периода, чтобы избавиться от риска осложнений:
- минимальные статические нагрузки, исключение нагрузок на нижние конечности, в первые дни после операции рекомендовано использовать костыли;
- ношение специальной ортопедической обуви для уменьшения давления на первый палец, улучшения кровообращения по всей поверхности стопы;
- разработка стопы, гимнастика для пальцев (на 20-й день после операции): катание по полу предметов (мячики, карандаши, ручки), подъем предметов, хождение по неровным поверхностям, поочередное стояние на одной и другой ноге;
- медикаментозная терапия: антибактериальная (цефотаксим 1,0 в/м 2 р/д), противовоспалительная терапия («Найз» по 100 мг 2 р/д внутрь), адекватное обезболивание (Кеторолак 3% 2,0 в/м при выраженном болевом синдроме);
- физиолечение (амплипульстерапия, УВЧ-терапия, лазеротерапия, массаж).

Специальная обувь в полеоперационный период
Осложнения после вмешательства
К сожалению, в процессе оперативного вмешательства не всегда удается избежать технических погрешностей, что приводит к некоторым типичным осложнениям в раннем послеоперационном периоде.
К ним относятся такие последствия:
- вторичное инфицирование — возникает при нарушениях правил асептики и антисептики, наличии у больного сопутствующей патологии, очагов хронической инфекции (сцельюпрофилактикиназначаетсякурсантибиотиков, противовоспалительная терапия);
- рецидив (при неправильно выбранном методе лечения в конкретной клинической ситуации, при несвоевременной реабилитации);
- болевой синдром при двигательной активности (сустав может болеть из-за некорректного положения винта);
- контрактура плюсне-фалангового сустава (значительное ограничение подвижности) – при несвоевременной реабилитации, некорректном выполнении физических упражнений в восстановительном периоде или же их отсутствия (необходимо делать легкие физические упражнения с 4-5 дня во избежание подобного осложнения);
- нарушение кожной и тактильной чувствительности (может быть вариантом нормы, так как во время операции пересекаются некоторые поверхностные веточки чувствительных нервов, полное восстановление происходит около девяти месяцев) – необходим своевременный курс ЛФК, физиолечение, прием нейропротекторов.
Боль, онемение и отеки после оперативного лечения
Болевой синдром, отечность и легкое онемение в пальцах нижних конечностей могут проявиться в течение нескольких дней после операции, как ответ на травматизацию тканей. Данное состояние является вариантом нормы, по прошествии времени нога постепенно станет меньше неметь и опухать.
Через 5-7 дней боли чувство онемения и отеки становятся значительно меньше, что связано с процессами заживления в поврежденных тканях.
Снять боль и отеки помогут следующие процедуры:
- В первую неделю необходима симптоматическая терапия данных состояний: Кеторолак 3% 2,0 в/м или Трамадол 2% 2,0 в/м при болях первые 2 суток.
- В качестве противовоспалительной терапии – Найз 100 мг 2 р/д внутрь, местно – гель Диклофенак 5% 2 р/д.
- Физиолечение (амплипульстерапия, лазеротерапия, УВЧ-терапия, лечебный массаж).
- Необходимо разрабатывать ногу, делать легкие физические упражнения сразу после операции (шевеление пальцами, сгибание и разгибание в суставах, поочередное поднимание ног).

Трамадол в инъекциях

Диклофенак в форме геля

Найз — нестероидный противовоспалительный препарат

Кетанов в ампулах и таблетках
Иногда чувство онемения после оперативного лечения можно расценивать как нарушение кожной чувствительности, связанной с техническими погрешностями во время операции, тогда необходимо более тщательное наблюдение за пациентом, так как его восстановительный период потребует большее количество времени и лечебных мероприятий.
Как сделать операцию бесплатно?
Оперативное лечение по показаниям реализуется бесплатно по квоте. Направление в лечебное учреждение, имеющее лицензию на данный вид деятельности, дает врач-травматолог поликлиники по месту жительства больного.
Чтобы сделать операцию, пациенту необходимо будет пройти ряд медицинских исследований, по результатам которых доктор принимает решение о направлении документов больного на рассмотрение комиссией органа управления здравоохранения субъекта РФ.

Операцию можно сделать по квоте
Перечень документов в больницу должен включать:
- результаты проведённого лечения;
- согласие пациента;
- копию паспортных данных;
- СНИЛС;
- копию полиса ОМС и ИНН.
После принятия решения в пользу больного комиссия направит всю необходимую документацию в профильное лечебное учреждение и соответствующие специалисты по данному профилю уже назначат окончательную дату операции.
Если же пациенту отказано в бесплатной медицинской помощи, то альтернативным вариантом являются платные услуги.При получении платных медицинских услуг работающий гражданин РФ может претендовать на возврат 13% от оплаты в качестве налогового вычета.
Где делают операции по коррекции косточки лазером в Москве и Санкт-Петербурге?
Платное медицинское обслуживание предлагают следующие клиники:
- «Ortomed» — коррекция Hallus valgus от 28 до 56 тыс. рублей с использованием мини инвазивных методик (лазер), г. Москва.
- «Клиника Века» — средняя стоимость от 55 до 75 тыс. рублей в зависимости от степени сложности (1 нога) – в стоимость включена анестезия, 3 койко-дня, рентгенография стоп, г. Москва.
- «МедикаМенте» — 42 тыс. рублей (в стоимость включено стационарное размещение, консультация врача, анестезия, шовный материал), г. Москва.«Пропорция» — от 15 до 22 тыс. рублей в зависимости от степени сложности, г. Москва.
- Клиники «Абиа» — 28750 рублей , г. Санкт-Петербург.
- «Долголетие» — 17800 рублей , г. Санкт-Петербург.
- РНИИ травматологии и ортопедии им. Р.Р. Вредена – 20900 рублей , г. Санкт-Петербург.
Средняя стоимость операции в Москве и регионах России
Усреднённая стоимость оперативного вмешательства по коррекции «Hallus valgus» составляет от 10 до 25 тыс. рублей по региону и 45 тыс.рублей в городе Москва. Если используются малоинвазивные методики, то стоимость операции возрастает еще на 6-10 тыс. рублей.
В стоимость лечения входит обезболивание, перевязки, консультации врачей и непосредственно само вмешательство.
| Вид хирургической коррекции стопы | Средняя стоимость в г. Москва (руб.) | Средняя стоимость в регионах России (руб.) |
| Вальгусная деформация 1 пальца стопы 1 степени сложности | 28 000 | 20 000 |
| Вальгусная деформация 1 пальца стопы 2 степени сложности | 48 000 | 25 000 |
| Вальгусная деформация 1 пальца стопы 3 степени сложности | 56 000 | 30 000 |
| Устранение молоткообразной деформации 2 пальца стопы | 25 000 | 20 000 |
Отзывы пациентов об операции на косточке



Плюсы и минусы операции
В целом, исходя из отзывов пациентов, можно смело заверить, что операция по коррекции Hallus Valgus является отличным способом нивелирования косметического дефекта стопы и позволяет пациентам значительно улучшить качество жизни (устранить болевой синдром, получить возможность свободно передвигаться).
Отрицательными моментами после оперативного вмешательства являются:
- длительный восстановительный период;
- болевые ощущения и отек после операции;
- потеря трудоспособности на 1-2 месяца.
Принимать решение об операции необходимо исходя из рекомендаций лечащего врача, для уверенности можно проконсультироваться с несколькими специалистами.
Заболевания по направлению Вальгусная деформация первого пальца стопы
Вальгусная деформация первого пальца стопы (Hallux valgus, «косточка» на ноге, «шишка» на стопе) — наиболее частое заболевание стопы, возникающее в области первого пальца, представляет собой отклонение большого пальца по направлению к мизинцу. Второй палец стопы при этом также деформируется.
Кто подвержен заболеванию?
Заболевание, как правило, носит наследственный характер, но неудобная и тесная обувь также может способствовать появлению деформации. Чрезмерная нагрузка на стопу ведет к нарастанию деформации, при этом происходит захождение второго пальца на первый. Возникают, так называемые, «косточки».
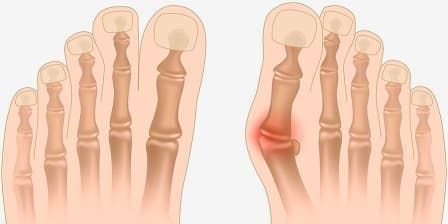
В нашу Клинику с данной проблемой чаще всего обращаются женщины старше 30 лет. Основные причины:
- наследственность
- ношение неудобной обуви
- чрезмерная физическая нагрузка
- избыточный вес
- изменения гормонального фона (в том числе после беременности)
- воспалительные процессы в суставах
- последствия травм или неудачных оперативных вмешательств.
Сначала выпирающие косточки кажутся косметическим дефектом, со временем появляется боль, нарушается двигательная способность стопы, как вытекающие последствия развивается артроз коленного и тазобедренного сустава, остеохондроз и прочие патологии связанные с опорно-двигательным аппаратом. В зависимости от тяжести деформации, для лечения используют различные методики хирургических вмешательств. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Постановка диагноза
Прежде чем назначить лечение наши специалисты проводят тщательную диагностику пациента, в ходе этой диагностики выявляется этиология (происхождение болезни) и степень тяжести. Существуют международные стандарты по которым все ортопеды-травматологи классифицируют патологию по одним и тем же принципам, а именно:
- Статическая. Деформация произошла из-за нарушений осанки
- Врождённая. Нарушение связано с генетической особенностью положения одной из косточек стопы
- Компенсаторная. В данном случае, деформация является ответом на анатомическую особенность сухожилия, в результате которого большеберцовая кость меняет положение и деформирует голеностопный сустав;
- Паралитическая деформация. Возникает после перенесенного полиомиелита или других воспалительных процессов в центральной нервной системе;
- Спастическая. Является осложнением мышечных спазмов;
- Гиперкоррекционная. При неправильном лечении патологий стоп;
- Травматическая. Является осложнением переломов и травм связок.
Значение данной классификации заключается в том, что лечение патологии невозможно без воздействия на причину. Операция избавит пациента от деформации и приведет к нормальному образу жизни. А воздействие на этиологию заболевания поможет избежать нового появления деформации.
В зависимости от степени тяжести, вальгусная деформация может быть:
От степени тяжести заболевания зависит метод лечения пациента.
Когда стоит обратиться к врачу?
Главный симптом — боль в стопе после статической нагрузки или длительной ходьбы. Она может сочетаться с дискомфортом в икроножных мышцах. В тяжёлой степени тяжести боль становится постоянной.
Стоит обратиться на консультацию, если вы обнаружили следующие проявления:
- увеличение “косточки”,
- болезненность и покраснение;
- деформация пальцев ноги;
- боль в суставах стопы;
- ощущение усталости после небольших нагрузок;
- сложности с подбором обуви.
Как проводится диагностика вальгусной деформации стопы
Врачи-травматологи отделения травматологии и ортопедии № 2 могут уже на первом приёме определить комплекс типичных нарушений, поставить клинический диагноз и назначить дополнительные обследования для его подтверждения. Дополнительные методы, которые позволяют провести дифференциальную диагностику и уточнить диагноз:
- плантография;
- рентгенография;
- подометрия.
Можно ли вылечить данную патологию?
Да, можно. Всё зависит от тяжести заболевания. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Консервативная терапия включает в себя:
- ношение удобной обуви,
- ортопедические стельки,
- использование корригирующих бандажей на большой палец,
- физиотерапия,
- массаж.
Оперативное вмешательство необходимо, если консервативные меры оказались неэффективными, а также присутствует выраженный болевой синдром. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Решать вопрос об оперативном лечении следует лишь в том случае, если все проводимые консервативные мероприятия окажутся неэффективными, особенно если речь идет о пациентах пожилого возраста.
Оперативное лечение вальгусной деформации
Рекомендовано в том случае, если консервативные меры оказываются неэффективными, а также присутствует выраженный болевой синдром. Наличие только косметического дефекта не является показанием к хирургическому вмешательству. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания улучшению способствует смена обуви на более удобную, использование ортопедических стелек. Хирургическое лечение показано лишь при наличии болевого синдрома.
Простое удаление «косточки» при оперативном лечении, как правило, не достаточно. Необходимо выполнение корригирующей остеотомии плюсневой кости как при средней и тяжелой степени выраженности деформации.
Коррекция деформации осуществляется за счет резекции выступающей костной ткани, а также коррекции угла между плюсневыми костями путем позиционирования первой плюсневой кости. Результат операции заключается в восстановлении функции сустава. Для лечения «косточки» стопы в Клинике высоких медицинских технологий им. Н. И. Пирогова используется малотравматичный метод. Хирургическая манипуляция затрагивает, в основном, мягкие ткани и выполняется на сухожилиях. Это сокращает период восстановления после операции. Для коррекции хирургическим путем достаточно двух разрезов: один на внутренней поверхности стопы, а другой — в промежутке между пальцами. Для обезболивания применяется анестезия, тип которой определяет анестезиолог, учитывая общее состояние пациента и сопутствующие заболевания.
Подготовка к операции
Пациент проходит общую подготовку: проходит консультацию различных специалистов, санацию и устранение возможных противопоказаний.
Противопоказаниями к операции являются:
- воспалительные и инфекционные процессы кожи и мягких тканей стопы;
- патология сосудистой системы нижних конечностей;
- нарушения системы свертываемости крови;
- декомпенсация систем организма и выраженное нарушение их функций.
Врач контролирует общие анализы и показатели жизнедеятельности, которые определяют готовность пациента к оперативному лечению.
После операции пациенту накладывается эластичная тугая повязка, которая ограничивает движения. Постепенно разрабатывается программа реабилитации, во время которой восполняется объем движения и пациент возвращается к привычной активности. Лечащий врач рекомендует, в какой период можно вновь выполнять нагрузки на ногу. Также, рекомендуется ношение специальной обуви и супинаторов.
После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
- 1. Питайтесь правильно. Исключите из меню острые и солёные блюда, ограничьте употребление углеводов и сахара. Добавьте в рацион овощи и фрукты. Следите за весом, ведь как мы уже писали ранее, лишние килограммы усиливают нагрузку на стопы и провоцируют деформацию.
- 2.Делайте гимнастику для стоп. Выделите 5-10 минут на выполнение простейших упражнений. Основным условием гимнастики является ее регулярность. При ежедневных упражнениях укрепляются мышцы и связки стопы:
- — разбросайте по полу мелкие предметы и собирайте их пальцами (ручки, карандаши, ластик, лист бумаги);
- — ходите на носочках и пятках;
- — рисуйте пальцами в воздухе или на песке (полу) всё что душа пожелает;
- — раздвигайте пальцы, таким образом, чтобы они не соприкасались. Держите в таком положении не менее минуты;
- — перекатывайте ступней бутылку с водой.
- 3.Массаж стоп. Массаж стопы возможно делать самостоятельно в домашних условиях. Выполняйте основные правила:
- — Руки должны быть тёплыми и сухими.
- — Массаж проводить 2 раза в день: утром и вечером.
- — Выполните растирание ступни и пальцев. Используйте постукивающие и поглаживающие движения, делая акцент на внутреннюю поверхность подошвы.
- — Пальцы следует массировать от кончиков по направлению к стопе.
- — Закончите массаж сгибанием и разгибанием пальцев ног.
- 4. Ванночки для стоп. После тяжёлого дня тёплые ванны для ног прекрасно расслабляют и успокаивают. Добавьте травы, соль или соду. После окончания процедуры промойте ступни прохладной водой и аккуратно разотрите подошвы мягким полотенцем.
- 5.Носите правильную обувь. Модницам необходимо минимизировать носку туфель на высоком каблуке с узким носом. Повседневная обувь должна быть с устойчивым каблуком – не выше 4 -5 см, с округлым мысом, с мягкой и гнущейся подошвой.
- 6. Подберите ортопедические стельки. Ортопедические стельки показаны всем людям и носить их можно в любом возрасте. Стельки разгружают пальцы, перераспределяя давление по стопе. Правильно подобранные стельки — это стельки которые сделаны на специальном аппарате по вашей стопе.
- 7. Используйте ортезы. Ортезы — это специальные межпальцевые вставки-разделители, которые располагаются между большим и вторым пальцами. Так же существуют вкладыши-подушечки разных видов, защищающие стопы от натоптышей. Вы можете приобрести их и получить консультацию в любом ортопедическом салоне в Санкт-Петербурге.
- 8. Давайте ногам отдохнуть. Если работа требует постоянного нахождения в положении «стоя», необходимо через определенные промежутки времени устраивать ногам разминку (опускать и поднимать пальцы ног, «распускать пальцы веером» и т.д.).
Обратившись за помощью Вы получите:
- помощь врачей регулярно обучающихся за границей,
- передовое, а главное доступное диагностическое оборудование МРТ и КТ,
- оперативный прием,
- материалы и импланты, качество которых доказано 3-мя миллионами врачей,
- внимательный уход после операций.
Наш опыт — 30 000 здоровых пациентов. Наша гордость — легкое протекание реабилитации и полное восстановление работоспособности в кратчайшие сроки.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Источник https://probolezny.ru/valgusnaya-deformaciya-stopy/
Источник https://cdc-nv.ru/articles/ortopediya-travmatologiya/13927-operatsiya-po-udaleniyu-kostochki-na-noge.html
Источник https://www.gosmed.ru/lechebnaya-deyatelnost/spravochnik-zabolevaniy/travmatologiya-bolezny/valgusnaya-deformatsiya-pervogo-paltsa-stopy/