Ложный круп у ребенка

Круп развивается из-за отека гортани, что препятствует здоровому дыханию. Первичные признаки ложного крупа: повышенная температура, кашель, заложенность носа.
Ложный круп характерен для детей от года до пяти. Максимальная вероятность заболеть приходится на второй год.
Симптоматика ложного крупа
- Тяжело дышать.
- Шумы во время вдоха.
- Лающий кашель.
- Осиплость.
Отличия ложного крупа от других болезней
- Бронхит. Спутать ложный круп с бронхитом — сложно. Бронхит отличается наличием влажного кашля и хрипов в легких. При этом характер кашля совсем другой (не лающий).
- Истинный круп. Кроме ложного, существует еще и истинный круп. Второй свойственен при дифтерии, поэтому симптоматика схожая. Отличие заключается в том, что при дифтерии сложно дышать не из-за отека гортани, а по причине появления дифтерийных пленок.
- Бронхиальная астма. Заболевание характеризуется затрудненным дыханием, хрипы присутствуют на выдохе. Ложный круп сопровождается шумным дыханием во время вдоха.
- Эпиглоттит. Это бактериальное заболевание. Симптомы эпиглоттита: температура тела 39 градусов и выше, болезненные ощущения в горле, рот не открывается полностью. Заболевание крайне опасное и требует госпитализации ребенка.
Стадии проявления ложного крупа:
Первая стадия. У ребенка появляется вялость, лающий кашель, незначительная охриплость. Такое состояние длится от нескольких часов до нескольких дней.
Вторая стадия. Ребенок возбужден, может кричать и плакать. Лицо становится бледным, дыхание более громким. Стадия длится до 5 дней.
Третья стадия. Сознание неясное: у ребенка наблюдается сонливость и слабость. Дыхание поверхностное, кашель грубый.
Четвертая стадия. Крайне опасное состояние, характеризуется наступлением асфиксии, когда кислород с трудом попадает в легкие.
Первая помощь при приступе ложного крупа
- Вызовите скорую.
- Обеспечьте ребенка свежим воздухом с достаточным уровнем влажности.
- Сделайте так, чтобы ребенок находился в вертикальном положении.
- При приступе ребенку лучше дышать носом.
- Успокойте малыша, в случае необходимости дайте несколько капель валерьянки.
Нужна ли госпитализация? Если ребенку меньше года, то его необходимо госпитализировать. Более взрослому могут назначить домашнее лечение.
Самостоятельное лечение крупа
В случае, когда приступ ложного крупа у ребенка возникает повторно, необходимо обзавестись ингалятором.
Семейная клиника в г. Видное и Молоково
Политика и соглашение об использовании персональных данных
Для физических лиц
Для того, чтобы перейти на обслуживания по полису ДМС, Вам необходимо связаться с вашей страховой компанией и удостовериться, что Верба клиника есть в списке доступных Вам лечебных учреждений. Если Ваш полис позволяет получать, медицинскую помощь в нашей клинике, то можете записываться на прием к нужному специалисту, уведомив администратора, что обсуживаетесь по ДМС.
Если у Вас нет полиса ДМС, то Вам необходимо обратиться в любую страховую компанию из предложенного списка, с кем мы сотрудничаем и приобрести у них полис ДМС, позволяющий получать медицинскую помощь в нашей клинике.
Для юридических лиц
Для того, чтобы сотрудники Вашей организации получали медицинское обслуживание в нашей клинике, Вам необходимо обратиться в любую страховую компанию из предложенного списка и заключить договор с возможностью прикрепления застрахованных к клинике Верба.
Или связаться с договорным отделом нашей клиники и заключить прямой договор на медицинские услуги.
С вами свяжется наш специалист для уточнения всех деталей.
Ложный круп у детей


02.12.2022
Дата обновления информации
Количество просмотров
- Причины
- Распространенность
- Симптомы
- Патогенез
- Классификация
- Возможные осложнения
- К какому врачу обращаться?
- Первая помощь при ложном крупе
- Методы диагностики
- Методы лечения
- Прогноз
- Профилактика
- Главное
Ложный круп — это распространенная патология у детей младше 5 лет. В клинической практике круп принято делить на две разновидности:
- Истинный – обычно так называют круп, возникающий при дифтерии.
- Ложный круп у детей возникает при любых других заболеваниях, приводящих к стенозу гортани из-за отека тканей и нарушению дыхания. В большинстве случаев это ОРВИ.
Причины
В большинстве случаев ложный круп возникает при вирусных заболеваниях – ОРВИ. По разным данным, около 75–80% случаев приходится на инфекции, вызванные вирусами парагриппа, преимущественно 1 и 2 типов. К другим наиболее распространенным возбудителям-вирусам относят:
- вирусы гриппа A и B
- вирус кори
- респираторно-синцитиальный вирус
- аденовирусы
- энтеровирусы
- риновирусы
- коронавирусы
- бокавирус
- метапневмовирус
Также к ложному крупу у детей может приводить возбудитель текущей пандемии – коронавирус Sars-CoV-2. Например, случаи ложного крупа у детей, особенно на первом году жизни, часто наблюдались в 2021 году, во время волны заболеваемости, вызванной штаммом Омикрон.
Бактериальные инфекции встречаются реже. Истинный круп при дифтерии был очень распространен раньше, но с началом массовой вакцинации стал встречаться крайне редко. В настоящее время превалируют такие бактерии, вызывающие ложный круп, как:
- золотистый стафилококк (staphylococcus aureus)
- пневмококк (streptococcus pneumoniae)
- гемофильная палочка (hemophilus influenzae)
- моракселла (moraxella catarrhalis)
- микоплазма (mycoplasma pneumoniaе)
Существуют и неинфекционные причины крупа. К ним относят:
- инородные тела гортани
- травмы и ожоги верхних дыхательных путей
- пороки развития
- доброкачественные и злокачественные новообразования
- аллергические реакции
Какие факторы повышают вероятность возникновения ложного крупа у грудничка и ребенка младшего возраста?
В группе повышенного риска находятся дети, которым не проводили вакцинацию. В Национальном календаре профилактических прививок предусмотрена иммунизация против таких причин крупа, как дифтерийная, гемофильная палочка, пневмококк.
Аллергические реакции у самого ребенка или его близких родственников (когда есть наследственная предрасположенность) повышают риск рецидивирующего крупа. Например, одним из факторов является атопический дерматит. Также развитию стеноза гортани способствует гастроэзофагеальный рефлюкс – состояние, при котором кислое желудочное содержимое забрасывается в пищевод, может попадать из него в верхние дыхательные пути и повреждать их слизистую оболочку, вызывать в ней воспаление.
Другие факторы риска:
- нахождение ребенка на искусственном вскармливании
- курсы антибиотиков
- иммунодефицитные состояния
- частые и хронические инфекционные заболевания органов дыхания
- особенности анатомического строения гортани
Распространенность
Согласно российским данным, ложный круп является одной из самых частых причин сужения верхних дыхательных путей у детей в возрасте от 6 месяцев до 6 лет. Среди всех обращений к педиатрам около 6% случаев приходится на обструктивный ларингит (воспаление гортани и сужение ее просвета). В 5% случаев такие дети нуждаются в госпитализации, а у 1–3% госпитализированных может возникнуть необходимость в интубации.
Американские эксперты приводят похожую статистику. В США около 7% детей, проходящих стационарное лечение, госпитализируются по поводу ложного крупа. Это состояние ежегодно диагностируют у 3% детей, чаще всего в возрасте от 6 месяцев до 3 лет. Причем среди мальчиков больных примерно в полтора раза больше, чем среди девочек.
У взрослых круп встречается очень редко, и обычно он истинный, вызванный дифтерией.
Симптомы
Обычно в начале появляются характерные признаки ОРВИ. Повышается температура тела, иногда до 38–39° C и выше. Ребенок испытывает недомогание, появляются выделения из носа, першение в горле, кашель. Затем присоединяются признаки ларингита. Голос становится осиплым, вплоть до афонии – когда он совсем перестает звучать. Ребенка беспокоит навязчивый грубый, «лающий» кашель – он характерен для воспалительных процессов в гортани.
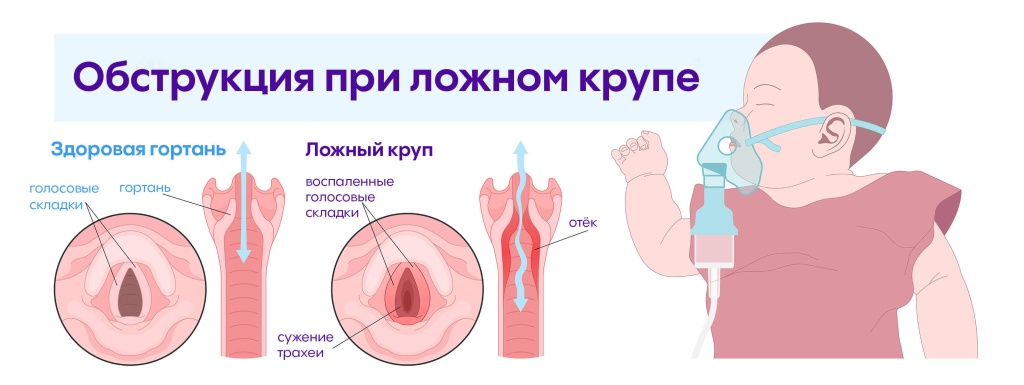
Затем появляются характерные симптомы ложного крупа – шумное свистящее дыхание, которое называется стридором. Через 2–4 дня с момента начала заболевания может присоединиться одышка. Она носит инспираторный характер, то есть ребенок испытывает затруднения во время вдохов. При этом отмечается втяжение податливых мест на грудной клетке. Например, втягивается яремная ямка, которая находится над грудиной.
Проявления ложного крупа обычно возникают внезапно вечером, ночью или в утренние часы.
Патогенез
Когда вирус попадает в дыхательные пути, он поражает клетки слизистой оболочки и приводит к их гибели. Развивается воспалительный процесс. Происходит инфильтрация клетками-лейкоцитами слизистой оболочки, возникает ее отек. Это приводит к частичной обструкции (перекрытию просвета) дыхательных путей. Если она значительная, то ребенку приходится прикладывать во время дыхания бо́льшие усилия, увеличивается частота дыхания, возникают характерные шумы, связанные с турбулентным потоком воздуха – стридор.
Похожие процессы происходят при бактериальных инфекциях. При этом на слизистой оболочке дыхательных путей могут возникать гнойные выделения, изъязвление, происходит некроз (гибель) тканей.
При аллергических реакциях в слизистой оболочке гортани, трахеи и бронхов развивается воспалительный процесс, вызванный выбросом гистамина и других медиаторов воспаления. Из-за них происходит увеличение проницаемости стенок кровеносных сосудов, застой крови, отек.
При травмах слизистой оболочки и попадании инородных тел также развивается воспаление, отек.
Круп всегда связан с воспалением в верхних дыхательных путях. Основной диагноз может звучать следующим образом:
- ларингит – воспаление гортани
- трахеит – воспаление трахеи;
- ларинготрахеит – воспаление гортани и трахеи
Классификация
Чаще всего для классификации тяжести крупа используют шкалу Westley. В ней оценивается пять факторов: наличие стридора, втяжения уступчивых мест на грудной клетке во время дыхания, степень прохождения воздуха по дыхательным путям, цианоз и состояние сознания. По каждому критерию приписывается определенное количество баллов, всего их может быть от 0 до 17:
Количество баллов
Наличие стридора – шумов, возникающих во время дыхания в результате турбулентных потоков воздуха.
Отсутствует – 0 баллов.
Возникает в состоянии возбуждения – 1 балл.
Возникает в состоянии покоя – 2 балла.
Втяжение податливых мест грудной клетки во время дыхательных движений.
Умеренные – 2 балла.
Сильно выраженные – 3 балла.
Цианоз – синюшность кожи.
Во время плача и при физической активности – 4 балла.
В покое – 5 баллов.
Степень проходимости дыхательных путей.
Нормальная – 0 баллов.
Умеренно снижена – 1 балл.
Сильно снижена – 2 балла.
В норме – 0 баллов.
Нарушено – 5 баллов.
Степень тяжести крупа зависит от общего количества баллов:
Количество баллов
Степень тяжести
Круп средней степени тяжести
Надвигающаяся дыхательная недостаточность
Также часто применяется классификация В.Ф. Ундрица – с помощью нее по клиническим признакам судят о степени ложного крупа у детей, в зависимости от выраженности стеноза гортани:
Клинические признаки
Степень стеноза гортани
- умеренная одышка
- осиплый голос
- грубый, навязчивый, «лающий» кашель
I степень (компенсированный стеноз)
- выраженная одышка
- грубый, навязчивый, «лающий» кашель
- осиплый голос
- в дыхании участвует вспомогательная мускулатура
- ребенок возбужден
- во время дыхания втягиваются податливые места на грудной клетке
- учащенное сердцебиение
- синюшность кожи в области носогубного треугольника
- крылья носа раздуваются во время дыхания
II степень (частично компенсированный стеноз)
- грубый, навязчивый, «лающий» кашель
- осиплый голос
- ребенок становится беспокойным, испытывает страх
- сильная одышка
- возможна апатия, заторможенность
- втяжение податливых мест на грудной клетке
- бледность
- синюшность кончиков пальцев, носа, мочек ушей (такое состояние называется акроцианозом)
III степень (декомпенсированный )
- сильная бледность, синюшность кожи
- потеря сознания
- снижение температуры тела
- судороги
- частое и поверхностное дыхание
- снижение артериального давления
- расширенные зрачки
- нитевидный пульс
IV степень (терминальная, асфиксия). В финале происходит остановка дыхания и сердцебиения.
Более чем в 85% случаев круп у детей протекает в легкой форме. Тяжелое течение встречается менее чем в 1% случаев. Примерно у 2/3 детей с крупом при обращении к врачу диагностируется стеноз гортани I степени.
Возможные осложнения
Ложный круп в детском возрасте может приводить к таким осложнениям, как:
- Бактериальный трахеит – инфекция трахеи, которая чаще всего бывает вызвана золотистыми стафилококками и бета-гемолитическими стрептококками группы A. Заболевание сопровождается сужением просвета трахеи, вызывает одышку, стридор. В свою очередь, бактериальный трахеит может осложниться пневмонией, сепсисом (генерализованным воспалительным процессом – «заражением крови»), резким падением артериального давления, остановкой сердца и смертью.
- Бактериальный бронхит развивается из-за размножения болезнетворных микроорганизмов в бронхах, вызванного нарушением вентиляции.
- Пневмония – воспаление легких.
- Отек легкого – опасное для жизни состояние, при котором возникает сильная одышка, хрипы во время дыхания, потливость, может выделяться пенистая мокрота с примесью крови.
- Распространение инфекции на другие ЛОР-органы. При этом может развиваться средний отит (воспаление в барабанной полости), синусит (воспаление в придаточных пазухах носа), ангина (воспаление небных миндалин).
- Спонтанный пневмомедиастинум – состояние, при котором в средостение (комплекс тканей, расположенный между легкими) попадает воздух. Обычно в данном случае лечения не требуется. В очень редких случаях встречается так называемый напряженный пневмомедиастинум, когда воздух сдавливает органы средостения. При этом его выводят через прокол иглой.
К какому врачу обращаться?
Диагностикой и лечением ложного крупа у детей занимаются педиатры, а при рецидивирующих эпизодах – ЛОР-врачи. Если симптомы ОРВИ и ларингита не исчезают и усиливаются в течение 3–5 дней, необходимо посетить доктора. Зачастую приступ ложного крупа у ребенка развивается очень быстро в вечерние, ночные или ранние утренние часы, и в таких случаях нужно вызвать «скорую помощь».
Ребенку срочно нужна медицинская помощь, если возникли следующие симптомы:
- шумное, свистящее дыхание – шумы могут возникать на вдохе и выдохе
- шумное дыхание, когда ребенок находится в состоянии покоя
- сильное слюнотечение, сложности во время глотания
- вялость, слабость, недомогание или, напротив, сильное беспокойство, возбуждение
- учащенное дыхание
- одышка, западение яремной ямки и других податливых мест грудной стенки на вдохе
- синий или сероватый цвет кожи в области носа, рта, ногтей
Первая помощь при ложном крупе
Если у ребенка начался приступ, то он может выглядеть пугающе, но родителям важно не впадать в панику. Сразу вызывайте «скорую помощь». До приезда врачей помочь могут следующие действия при ложном крупе у детей:
- Постарайтесь успокоить ребенка. Если он будет сильно нервничать и паниковать, то симптомы усилятся
- Обеспечьте доступ свежего воздуха. Откройте окна. Расстегните на ребенке одежду
- Не укладывайте ребенка. Возьмите его на руки в вертикальном положении или усадите прямо
- Если ребенок может пить, дайте ему достаточное количество жидкости
- При высокой температуре и боли можно дать ацетаминофен (парацетамол) или ибупрофен
- Не давайте ребенку другие лекарства против кашля и простуды – они не помогут
- Тепловые ингаляции и увлажнители воздуха тоже не показали эффективности в научных исследованиях
Методы диагностики
Диагноз ложного крупа является клиническим. Врач устанавливает его на основе оценки симптомов и сбора анамнеза. Родителям ребенка могут быть заданы следующие вопросы:
- Предшествовали ли нарушению дыхания симптомы ОРВИ, повышение температуры?
- Прошел ли ребенок иммунизацию в соответствии с Национальным календарем профилактических прививок?
- Были ли у ребенка аллергические реакции, страдает ли он бронхиальной астмой?
- Были ли ранее у ребенка приступы крупа, приходилось ли обращаться за неотложной медицинской помощью?
- Как началось заболевание, насколько быстро появились симптомы? Если крупу не предшествовали проявления ОРВИ, то врач может заподозрить другую причину, помимо вирусной инфекции, например, инородное тело в дыхательных путях.
- Был ли у ребенка ранее диагностирован гастроэзофагеальный рефлюкс?
- Случались ли эпизоды крупа у других членов семьи?
- Возникло ли шумное дыхание у ребенка недавно, или оно отмечалось и ранее? Если стридор был с рождения, то могут быть заподозрены врожденные пороки развития, новообразования гортани.
Во время осмотра ребенка врач оценивает частоту дыхательных движений, проверяет, нет ли цианоза, одышки, втяжения яремной ямки и других областей грудной стенки. Во время аускультации – выслушивания легких с помощью фонендоскопа – уточняют характер одышки. Обычно она инспираторная – затруднение отмечается на вдохе. При сильном сужении верхних дыхательных путей и поражении бронхов одышка бывает экспираторной (затруднение на выдохе) и смешанной.
Измеряют уровень сатурации – уровня насыщения крови кислородом. Для этого используют пульсоксиметр – прибор, который надевают на палец.

Лабораторные анализы крови обычно сразу не проводят. Во-первых, зачастую в них нет сильной нужды, потому что в большинстве случаев ложный круп вызван вирусными инфекциями, и его причина очевидна. Проверить маркеры воспаления в крови имеет смысл, только когда у ребенка очень сильно повышена температура, и есть подозрение на бактериальную инфекцию. Во-вторых, забор крови – это болезненная процедура. Она вызывает у ребенка стресс, и из-за этого могут усилиться симптомы крупа. Есть риск возникновения рефрактерного (стойкого) ларингостеноза. Поэтому врач назначает анализы крови только тогда, когда уверен, что это будет безопасно для ребенка.
Инструментальные методы диагностики обычно тоже не применяются. Они могут быть назначены, когда нужно провести дифференциальную диагностику между инфекционным ложным крупом и другими патологиями, такими как:
- Эпиглоттит – воспаление надгортанника. Чаще всего заболевание встречается у детей от 3 до 12 лет. Оно проявляется в виде затруднения и боли во время глотания, высокой температуры, слюнотечения. Голос ребенка становится приглушенным.
- Паратонзиллярный абсцесс – скопление гноя в клетчатке возле небной миндалины. Чаще всего встречается в возрасте от 6 месяцев до 3,5 лет. Симптомы развиваются остро, возникает «лающий» кашель, осиплость голоса, стридор.
- Заглоточный абсцесс – скопление гноя в клетчатке у задней стенки гортани. Наиболее характерно для детей 2–4 лет. Сильно повышается температура тела, возникают затруднения и боль при глотании, боли в шее. Может быть заметен отек на шее. Ребенок может держать голову запрокинутой и повернутой в сторону, где находится абсцесс.
- Ангионевротический отек – аллергическая реакция, способная развиваться в любом возрасте, после контакта с аллергенами. При этом, помимо нарушения дыхания из-за отека гортани, возникают другие проявления аллергических реакций.
- Инородное тело в дыхательных путях. Обычно это происходит у детей младше 3-х лет. Внезапно наступает нарушение дыхания, у ребенка обильно текут слюни.
- Ожог слизистой оболочки гортани возникает, если ребенок случайно выпьет что-то очень горячее или жидкости, содержащие кислоты, щелочи (например, уксус).
- Бактериальный трахеит чаще всего развивается у детей младше 6 лет.
- Гемангиома – новообразование, представляющее собой клубок расширенных, неправильно развитых кровеносных сосудов. Чаще всего оно встречается на коже, но иногда может находиться во внутренних органах, в том числе в области гортани. Стридор отмечается с рождения, обычно родители замечают его в первые месяцы жизни ребенка. Он усиливается во время беспокойства.
- Врожденные пороки развития дыхательных путей могут проявиться в возрасте от 6 месяцев до 4 лет. Периодически возникают эпизоды стридора и «лающего» кашля.
В зависимости от того, с какими патологиями нужно дифференцировать ложный круп, применяются такие методы диагностики, как рентгенография и компьютерная томография шеи, общий анализ крови для оценки уровня лейкоцитов, ларингоскопия, бронхоскопия. При подозрении на аллергию проводят кожные пробы и исследование уровня иммуноглобулинов в крови. При подозрении на бактериальную инфекцию берут мазки из глотки и проводят бактериологическое исследование, определяют чувствительность микроорганизмов к антибиотикам.
Методы лечения
Лечение ложного крупа проводится консервативно. Назначают следующие группы препаратов:
- Этиотропная терапия – направленная против возбудителя заболевания. При вирусных инфекциях она не показана. Исключение составляет только круп, вызванный вирусами гриппа (если это доказано лабораторными исследованиями!). По назначению врача применяют препараты из группы ингибиторов нейраминидазы – Осельтамивир и Занамивир. При подтвержденных бактериальных инфекциях проводят лечение антибиотиками.
- Кортикостероиды – препараты гормонов коры надпочечников, подавляющие воспалительный процесс. При крупе чаще всего применяют дексаметазон или будесонид. Они помогают снять воспаление, уменьшить отек тканей и восстановить свободное дыхание. Обычно применяют будесонид через небулайзер или дексаметазон перорально (в виде таблеток). Если это не помогает либо если диагностирован стеноз гортани II степени, внутримышечно вводят дексаметазон. В более тяжелых случаях применяют преднизолон.
- Эпинефрин – препарат адреналина. Его применяют ингаляционно при тяжелом крупе и в случае неэффективности кортикостероидов.
В большинстве случаев этих препаратов достаточно. Если уровень сатурации в крови падает менее 92%, показана оксигенотерапия – пациенту дают дышать кислородом через специальную маску. Стеноз гортани III степени – грозное состояние, требующее немедленной интубации. В дыхательные пути устанавливают специальную трубку, через которую ребенок может дышать.
Если у ребенка наступило удушье (асфиксия), и нет возможности провести интубацию, выполняют трахеостомию. На шее спереди делают разрез, рассекают стенку трахеи и вставляют в нее специальную трахеостомическую трубку. В дальнейшем ее удаляют, и отверстие зарастает самостоятельно. К трахеостомии при ложном крупе приходится прибегать в крайне редких случаях.
Прогноз
В большинстве случаев прогноз благоприятный. Обычно в течение 48 часов состояние ребенка улучшается, и впоследствии он выздоравливает. Опасным для жизни состоянием является стеноз гортани III–IV степени. Если не провести срочную интубацию или трахеостомию, ребенок может погибнуть от асфиксии. Но такое тяжелое течение заболевания в детском возрасте встречается редко.
Профилактика
Профилактика крупа состоит в предотвращении заражения инфекциями, которые к нему приводят. Меры довольно просты:
- Стараться не бывать в людных местах в сезоны эпидемий ОРВИ
- Не контактировать с больными людьми
- Часто и тщательно мыть руки с мылом, намыливать их не менее 20 секунд. Это помогает уничтожить вирусы
- Ребенок не должен пользоваться общими предметами гигиены с другими людьми
Против некоторых инфекций проводится вакцинация. В Национальном календаре профилактических прививок России предусмотрена иммунизация против гриппа (ежегодно), дифтерии, гемофильной, пневмококковой инфекции.
Главное
- Ложный круп – состояние, при котором в слизистой оболочке гортани и других верхних дыхательных путей развивается воспаление, возникает отек, и их просвет сужается. Из-за этого нарушается дыхание.
- Чаще всего патология встречается у детей от 6 месяцев до 6 лет.
- Основная причина крупа – вирусы, вызывающие ОРВИ. Реже он вызван бактериальной инфекцией. Также существуют неинфекционные причины.
- Круп проявляется в виде стридора (шумного свистящего дыхания), учащенного дыхания, в более тяжелых случаях – одышки, асфиксии.
- Приступы чаще всего возникают вечером, ночью и рано утром.
- Если у ребенка начался приступ – нужно постараться его успокоить, усадить вертикально, обеспечить приток свежего воздуха и вызвать «скорую помощь».
- Круп диагностируют по клинической картине и анамнезу. Дополнительные методы диагностики нужны только в определенных случаях.
- Этиотропное (направленное на причину) лечение проводят только при крупе, вызванном вирусами гриппа (противовирусные препараты) и бактериями (антибиотики). В остальных случаях это вирусное самокупирующееся заболевание.
- Основная цель лечения – снять воспаление, отечность и восстановить свободное дыхание. Для этого применяют глюкокортикостероиды и иногда другие меры.
- Прогноз в большинстве случаев благоприятный.
- Профилактика сводится к мерам защиты от ОРВИ и своевременной вакцинации в соответствии с Национальным календарем профилактических прививок.
Ларинготрахеит у детей: симптомы, лечение, первая помощь при ложном крупе
Раньше ларинготрахеит называли «ложным крупом» — от английского слова croup, что значит «каркать». Первым признаком болезни являлся сухой кашель, похожий на карканье. Слово «ложный» означало сужение гортани на фоне ОРВИ, в отличие от «истинного» крупа, который проявлялся при дифтерии.
В статье рассмотрены виды ларинготрахеита, симптомы, способы лечения и первой помощи.

Медицинский редактор
Заведующая ООО «Центр детского здоровья». Врач-педиатр. Стаж работы по специальности с 1994 года
Чем опасен ложный круп и как его лечить у детей?
Ларинготрахеит является одним из самых частых детских заболеваний дыхательных путей. Это воспаление гортани и трахеи, вызванное вирусными инфекциями или аллергическими реакциями.
Симптомы острого ларингита легко спутать с признаками ОРВИ. Заболевание развивается после попадания вирусов на слизистую оболочку горла. Начинается размножение бактерий и микроорганизмов. Возникает отёк, спазм и сужение мышц гортани. В просвете дыхательных путей образуется густое слизистое гнойное выделение. Появляется вязкая, трудноотделяемая мокрота.
В гортани находится большое количество нервных окончаний, реагирующих на провоцирующие факторы. Вследствие перечисленных факторов дыхание становится затрудненным, появляется “лающий” кашель и осиплость голоса. Затрудняется поступление кислорода в лёгкие, увеличивается риск удушья.
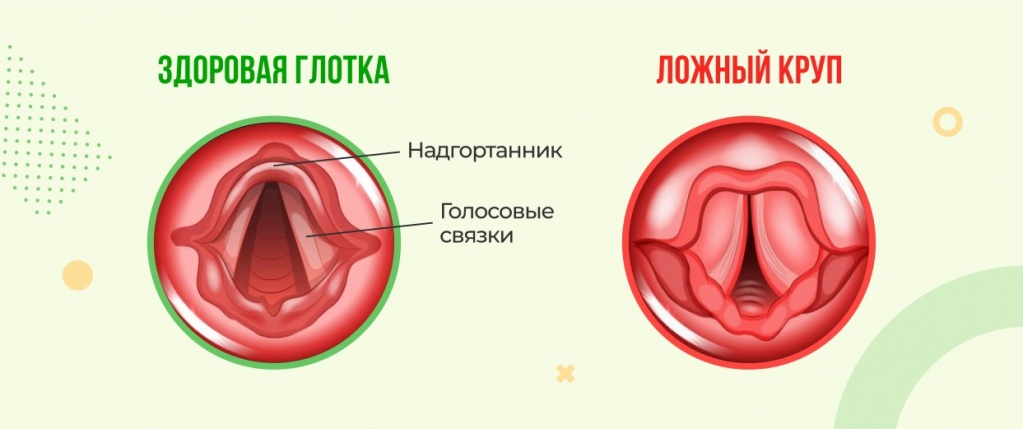
Отличительной особенностью ларинготрахеита у ребенка является то, что болезнь имеет длительный период, около 20 дней. Из-за риска этой патологии особенную опасность представляет собой ларинготрахеит у детей до 3-5 лет.
Основным фактором возникновения ларинготрахеита является снижение иммунитета. Также причинами заболевания являются вирусы и инфекции различного происхождения, травмы гортани, аллергические реакции.
Классификация
Различают следующие виды ларинготрахеита у детей.
1. По времени развития и типу течения:
- Острый.
- Подострый
- Хронический.
- простая неосложненная;
- осложненная стенозирующая;
3. По клиническому варианту:
- острый;
- рецидивирующий;
4. По стадии стеноза:
- I –компенсации;
- II – неполной компенсации;
- III – декомпенсации;
- IV – терминальная (асфиксия).
Различить формы заболевания может только врач на основании анализа клинических признаков результатов обследования.
Симптомы
Острый ларинготрахеит у детей начинается внезапно, как правило, ночью. Для него характерны три основных симптома: острая боль в горле, грубый «лающий» кашель, охриплость и / или осиплость голоса. Громкость кашля обусловлена степенью отека слизистой оболочки: чем больше отек, тем тише кашель. Могут присутствовать насморк и повышение температуры тела.
Появление приступов ночью объясняется тем, что в горизонтальном положении усиливается отек горла в районе голосовых связок, отсутствует откашливание слизи, что приводит к рефлекторному ларингоспазму. Также в ночное время усиливается сократительная активность гладкой мускулатуры гортани, трахеи, бронхов. В просвете гортани появляется вязкая слизь, возникает осиплость голоса.
Наиболее часто острый инфекционный ларинготрахеит осложняется тем, что вирусы или бактерии распространяются на нижние отделы дыхательной системы. В результате развиваются такие заболевания, как бронхит, бронхиолит, пневмония. Сниженный иммунитет приводят к часто повторяющимся болезням, которые могут перейти в хроническую форму. Хронизация болезни является потенциально угрожающей жизни: при переходе патологии в хронический ларингит есть риск развития рака гортани.
Для стенозирующего ларинготрахеита характерны те же симптомы, что и для острого. К признакам болезни добавляются шумный вдох и выдох, учащенное сердцебиение, тяжелое дыхание и одышка. Стеноз (сужение мышц гортани) может быть настолько сильным, что приведет к сильному спазму и асфиксии.
При 1 стадии стеноза ровное дыхание достигается за счет уменьшения пауз между вдохом и выдохом. Пульс при этом замедляется. Кожные покровы остаются бледно-розового цвета или гиперемированы при повышенной температуре тела.
При неполной компенсации дыхание шумное, слышное на расстоянии. Ребенок ведет себя беспокойно, кожные покровы бледные.
При декомпенсации дыхание частое, поверхностное с максимальным участием вспомогательной мускулатуры. Отмечается повышенная потливость, слабый пульс. Шумный вдох наблюдается все реже, пропадая совсем.
При 4 стадии стеноза у ребенка пропадает дыхание. Кожа становится бледно-серого цвета, дыхательные движения единичные, поверхностные, прерывистые, пульс едва прощупывается.
Диагностика
Диагностику заболевания проводит педиатр, детский отоларинголог или инфекционист. Не стоит самостоятельно ставить диагноз и заниматься самолечением.
Во время диагностики врач проводит осмотр, оценивает симптомы, собирает анамнез на основании жалоб родителей больного. После прослушивает легкие и оценивает характер дыхания и степень сужения мышц гортани. При необходимости для подтверждения диагноза диагностика дополняется такими исследованиями, как ларинготрахеоскопией, общий анализ крови, бактериологический анализ мазков из ротоглотки или мокроты, анализы методом ИФА или ПЦР для выявления возбудителей болезни. При хроническом ларинготрахеите иногда проводится биопсия со слизистой оболочки гортани.
Во время проведения ларинготрахеоскопии (обследование с помощью специальных медицинских приборов) врач выявляет степень отека слизистой оболочки гортани, накопление серозного или гнойного экссудата в просвете гортани и трахеи на фоне пропитывания ее воспалительной жидкостью.
В первую очередь необходимо отличить ларинготрахеит от других заболеваний, например, бронхиальной астмы, и исключить такие болезни, как эпиглоттит, бактериальный трахеит; инородное тело гортани; абсцесс глотки.

Расшифровка анализов ребенка врачами-педиатрами онлайн
стоимость услуги: 500 рублей
Педиатр расшифрует анализы в режиме онлайн звонка в приложении Zoom или WhatsApp.
- подробное пояснение врача педиатра.
- альтернативное мнение компетентного специалиста по расшифровке анализов.
- возможность задать вопросы врачу, касающиеся результатов анализов.
Первая помощь
Как оказать ребёнку помощь до приезда врача. Ларинготрахеит опасен именно возникновением удушья. Поэтому необходимо знать меры профилактики и порядок действий при оказании первой помощи.
Родители, сталкивающиеся с осложненным или стенозным ларинготрахеитом, знают, как трудно сохранять спокойствие, когда ребёнок задыхается. Тем не менее, отсутствие паники — верный путь к успеху. Необходимо находиться рядом с ребёнком, чтобы успеть оказать неотложную помощь.
Действия родителей при спазме гортани и развитии стеноза:
- Успокоить, обнять, отвлечь ребёнка. Прекратить панику и истерику.
- Поить малыша тёплым молоком, минеральной водой или компотом из сухофруктов.
- Проветрить комнату, открыв окно, и увлажнить воздух.
- Дать жаропонижающее в случае повышенной температуры.
- Приподнять верхнюю часть туловища, освободить область шеи от одежды.
При самостоятельной помощи детям НЕЛЬЗЯ:
- давать противокашлевые препараты;
- проводить ингаляции без назначения врача;
- ставить горчичники;
- растирать грудь настоем с резким запахом;
- лечить ребёнка мёдом и лимоном.
Прием отхаркивающих препаратов возможен лишь после полного восстановления проходимости дыхательных путей.
Лечение
Лечение осуществляется на основании Приказа Минздрава России. Лечение проводят в домашних условиях под наблюдением врача из детской поликлиники или в стационаре.
Амбулаторно лечат детей с легкой степенью ларингита. Госпитализация в стационар необходима лишь в случаях развития синдрома стеноза гортани.
Лечить ларинготрахеит в простой форме следует при помощи препаратов, направленных на устранение причин отека гортани. Такими становятся спазмолитики, антигистаминные препараты и противовирусные средства. Антибиотики при остром ларингите на фоне ОРВИ вводить целесообразно только при присоединении вторичной (бактериальной) инфекции. Антибиотики применяются при тяжелом течении болезни и при переходе ее в бронхит. Эффективно лечение ларинготрахеита путем проведения ингаляции с увлажняющими и противоотечными средствами курсом в 5-7 дней.
Острый ларинготрахеит может осложняться стенозом гортани при применении горчичников/согревающих компрессов, повышении температуры воздуха в помещении более 21°С, использовании инъекций и растирании мазями, с в составе которых содержится эвкалипт или ментол. Поэтому следует соблюдать особую осторожность при использовании в лечении данных средств.
При хроническом ларинготрахеите широко используются физиотерапевтические методы: электрофорез на область трахеи и гортани, щелочная ингаляционная терапия, УВЧ, индуктотермия. В период обострения проводится симптоматическая терапия (противокашлевые, антигистаминные и муколитические препараты). При повышенной температуре назначаются жаропонижающие средства. В качестве противовоспалительной терапии рекомендуется полоскать горло настоями трав или раствором морской соли.
Для эффективного лечения необходимо соблюдать и внешние условия. Увлажнять воздух, проветривать помещение, соблюдать постельный режим. Придерживаться диеты с исключением любой раздражающей (горячей, соленой, острой, грубой) пищи и давать пить обильное щелочное питье.
Лечение острого ларинготрахеита у малышей первого года жизни проводится в стационаре. Госпитализация показана также детям при 2-й и выше степени стеноза, с врожденными аномалиями развития гортани, недоношенным, при неэффективности лечения, с сопутствующей патологией, по эпидемическим показаниям.
Экстренная госпитализация обязательна для детей с острым стенозирующим ларинготрахеитом до 6 месяцев жизни, с наличием обструкции дыхательных путей в анамнезе, при недостаточном эффекте от лечения дома.
Тактика лечения определяется степенью стеноза. В настоящее время при лечении острого стенозирующего ларинготрахеита препаратами первой линии выбора являются глюкокортикостероиды (ГКС). Высокая эффективность достигается за счет быстрого поступления ГКС в дыхательные пути, а также высокой противовоспалительной местной активности и выраженного сосудосуживающего действия. Эффект после ингаляции наступает уже в течение 30 минут и сохраняется на протяжении 4-8 часов. При недостаточном эффекте и сохранении стеноза гортани назначаются системные глюкокортикостероиды, которые можно вводить повторно при возобновлении признаков стеноза гортани.
После купирования стеноза гортани с целью разжижения и удаления из дыхательных путей мокроты назначают муколитические препараты в ингаляциях через небулайзер. В более тяжелых случаях можно использовать комбинированные препараты . Ребенку старше 2-х лет может назначаться препарат в форме сиропа.
При неэффективности проводимого лечения и нарастании симптоматики применяют увлажненный кислород, для купирования отека слизистой оболочки — гипертонические растворы глюкозы, глюконата кальция, гормональные препараты, сердечные средства. При отсутствии эффекта и наличии тенденции к прогрессированию болезни проводится интубация гортани, а в случае неэффективности интубации — трахеостомия.
Профилактика
Любую болезнь легче предупредить, чем лечить. Своевременное проведение профилактических мероприятий существенно снижает риск возникновения ларинготрахеита.
Меры профилактики включают в себя следующие мероприятия:
- соблюдать сбалансированное правильное питание, ежедневно есть фрукты, овощи, орехи;
- гулять каждый день на свежем воздухе;
- придерживаться режима сна и бодрствования;
- ходить босиком, плавать, закаляться;
- избегать во время пика заболеваний мест большого скопления людей (магазины, общественный транспорт);
- принимать противовирусные препараты и витамины, особенно в период сезонных эпидемий;
- избегать переохлаждения;
- проводить вакцинацию против гриппа и пневмококковых инфекций;
- поддерживать уровень влажности в помещении, своевременно вытирать пыль, проветривать помещение.
Источник https://verbaclinic.ru/services/pediatr/lozhnyy-krup-u-rebenka/
Источник https://nv-clinic.ru/disease/lozhnyy-krup/
Источник https://zn48.ru/articles/laringotrakheit-u-detey-simptomy-lechenie-pervaya-pomoshch-pri-lozhnom-krupe/