Симптомы, стадии и лечение крупозной пневмонии у взрослых
К рупозная пневмония это острое либо хроническое заболевание органов дыхательной системы, в первую очередь легких, инфекционного, аллергического или застойного генеза. При этом речь всегда идет о воспалительном процессе в структуре нижних дыхательных путей. Когда среднестатистический человек говорит о воспалении легких, он имеет в виду именно крупозную форму пневмонии.
Ранее болезнь считалась смертным приговором, к счастью, в наши дни заболевание вполне качественно лечится. Если верить данным статистики, страдает крупозной пневмонией каждый десятый житель планеты.
В некоторых случаях недуг протекает в латентной, вялой форме. Его признаки настолько скудны, что больные принимают свое состояние за банальное острое респираторное заболевание. Тем не менее, крупозная форма воспаления легких крайне опасна. Что о ней следует знать?
Причины развития заболевания
Пневмония не возникает, что называется, на пустом месте, патогенез крупозной пневмонии включает в себя два основных фактора. Первый — это инфицирование опасным возбудителем.
Причиной возникновения проблемы со здоровьем указанного рода становятся следующие из них:
- Пневмококк. Небольшой, но крайне неприятный микроорганизм. Становится виновником развития воспаления легких в 70% случаев (в среднем). Именно пневмококк является причиной становления недуга в подавляющем большинстве клинических ситуаций. Это основной возбудитель крупозной пневмонии.
- Клебсиелла. Занимает достойное место в деле формирования болезни. Наиболее часто провоцирует воспаление у детей.
- Стрептококк . Может быть виновником пневмонии крупозного типа, однако это сравнительно редко случается. Вызывает довольно простые в плане излечения формы воспаления легких.
- Стафилококк. Золотистый и гемолитический.
Первый считается наиболее опасным, поскольку создает многослойные структуры, не позволяющие достаточно эффективно бороться с возбудителем даже с помощью наиболее мощных антибактериальных средств.
Несмотря на это, золотистый и зеленящий стафилококк ввиду высокой контагиозности (заразности) присутствует в организме почти каждого человека (число носителей близится к 85-90%, почти как у герпеса).
Им инфицированы почти все. Согласно информации из медицинских источников, число носителей близится к 98-100%, поскольку вирус передается сразу несколькими основными путями. Возбудителями крупозной пневмонии оказываются следующие штаммы герпетического агента:
- вирус простого герпеса (тип 1);
- вирус второго типа (генитальный герпес, передается при незащищенных генитальных и орально-генитальных контактах);
- штамм третьего типа (провоцирует становление опоясывающего лишая и пресловутой ветряной оспы);
- герпес четвертого типа (вирус Эпштейна-Барр), цитомегаловирс (вызывает массивные поражения всей дыхательной системы).
Передаются данные агенты четырьмя путями: воздушно-капельным, контактно-бытовым, гематогенным и лимфогенным.
Причины иммунодифицита
Второй фактор становления проблемы — это снижение эффективности работы иммунной системы, когда защитные структуры организма оказываются неспособны дать достойный отпор возбудителям. Как уже было сказано, тот же стафилококк обитает почти в каждом. Но почему болеют не все? Все дело как раз в иммунитете. Какова же этиология ( причина ) недостаточности его функционирования?
- Наличие в организме очагов хронического инфекционного поражения.
Наиболее часто именно такие клинические ситуации приводят к становлению хронических инфекционных пневмоний крупозного типа.
Это могут быть кариозные зубы, больные суставы, тонзиллиты, ангины (больное горло) и иные причины. Иммунитет направляет все силы на подавление распространения инфекции по организму, но лимфогенным и гематогенным путями возбудители транспортируются по телу, оседая в легких, желудочно-кишечном тракте и т.д.
- Частые острые респираторные вирусные инфекции.
Провоцируют становление пневмонии в несколько меньшей степени. Дело в том, что борьба с частыми острыми респираторными заболеваниями истощает защитные силы иммунитета. Как итог — наблюдается развитие множественных вторичных очагов хронического вирусного или инфекционного поражения, в том числе и в нижних дыхательных путях.
- Авитаминозы . В особенности недостаток витамина C, который отвечает за нормальную выработку иммуноглобулинов. В первую очередь интерферона.
- Хронические неинфекционные заболевания воспалительного генеза . Сюда входят гепатиты, циррозы печени, системные заболевания организма (в том числе красная волчанка).
- Наличие в анамнезе проблем с эндокринной системой . У мужчин речь идет о недостатке специфических гормонов-андрогенов, у представительниц слабого пола — о дефиците эстрогенов. Кроме того, сказываются проблемы с синтезом инсулина, гормонов щитовидной железы. Организм человека — тонкая система. Нарушение одной функции неминуемо сказывается на других системах тела. В том числе на иммунной.
- Частые стрессы , хронический недосып, психоэмоциональные нагрузки длительного характера. Вызывают повышение концентрации норадреналина, адреналина и кортизола в кровеносном русле. Эти вещества мобилизуют организм, но подавляют работу иммунной системы. Результат понятен.
- Развитие опухолей . В первую очередь злокачественного характера. Столь опасные патологии вызывают угнетение иммунной системы организма.
- Прохождение курса лучевой или химиотерапии .
- Прием некоторых лекарственных средств . В первую очередь иммунодепрессантов.
Воспаление легких может иметь аллергическую природу, может развиваться по причине травматического поражения органов грудной клетки в результате ушибов (например, после неудачного падения, ДТП). В целом же, речь идет о подобном комплексе проблем.
Патогенез
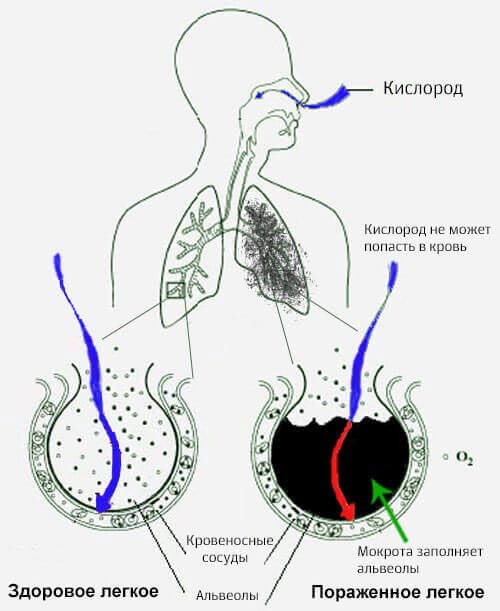
Суть патологического процесса заключается в воспалении отдельных очагов или всех сегментов легкого или легких. Из-за чего в альвеолах скапливается экссудат серозного типа.
Симптоматика
Симптомы крупозной пневмонии развиваются постепенно, со временем. Острое начало почти всегда свидетельствует в пользу неблагоприятного характера течения заболевания.
В целом же, речь идет о следующих проявлениях:
- Повышение температуры тела . В первичный период может отсутствовать. Как правило, имеет место повышение температуры до показателей 37-38 градусов на раннем этапе течения болезни, до 40 в острой фазе. Гипертермии может и не быть на протяжении всего периода.
- Боли за грудиной . Развиваются в результате воспалительного процесса. Свидетельствуют в пользу воспаления легких. Усиливаются при вдохе, могут иметь спонтанный характер. Определяются самими пациентами как ноющие, тянущие, тупые, стреляющие.
- Нарушения дыхания . В первый момент появляется легкая одышка — увеличение количества продуктивных дыхательных движений. Наблюдается даже при незначительных физических нагрузках. При тяжелом поражении также и в состоянии покоя.
- Далее присоединяется удушье — невозможность нормально дышать. Пациент может вдохнуть, но оказывается неспособен выдохнуть. Это крайне опасное состояние, способное повлечь смертельный исход. В общем смысле указанная патология носит название вторичной дыхательной недостаточности.
- Нарушения сердечной деятельности . Проявляется, как правило, тахикардией.
- Кашель . Забивающий, сильный. Выходит небольшое количество прозрачной или зеленоватой мокроты. В последнем случае речь идет о гнойной пневмонии.
- Слабость , ощущение ватности тела, головная боль и иные признаки интоксикации организма.
Симптоматика развивается исподволь (наиболее часто). Симптомокомплекс окончательно оформляется на 5-7 день от начала болезни. Интенсивность симптомов зависит от обширности процесса.
При генерализованной форме развиваются наиболее интенсивные проявления, если речь идет о долевой крупозной пневмонии, симптоматика не так выражена.
Стадии течение патологии
Стадии крупозной пневмонии малочисленны. В своем развитии заболевание проходит 4 этапа.

- Он же этап прилива или инициальный этап . В этот период возникает кашель, отек пораженного легкого, развивается гипертермия незначительного характера. Длительность первого этапа составляет 1-2 суток. Из симптомов характерно то, что отходит огромное количество жидкого экссудата. Это крайне опасная биологическая жидкость, поскольку в ней обнаруживается множество возбудителей.
- Патологические явления нарастают . Поднимается температура тела до 39-40 градусов Цельсия, начинается мучительный кашель. Развивается одышка. Длительность течения данного этапа составляет, в среднем, порядка 2-3 дней.
- Острая фаза . Основные симптомы усугубляются. Появляется гнойная мокрота (не всегда), развиваются явления общей интоксикации. Возможно наступление так называемого периода мнимого благополучия. Это момент времени, который длится не более 1-2 суток и характеризуется резким, стремительным улучшением состояния. Длительность этапа составляет около 2 недель.
- Разрешение . Симптоматика постепенно сходит на нет. Проявляются остаточные явления (боли, кашель, одышка).
Крупозная форма пневмонии длится от 3 до 7 недель и заканчивается полным выздоровлением пациента в случае правильно назначенного лечения. В противном случае воспаление легких переходит в хроническую форму.
Возможные осложнения
Осложнения пневмонии крупозного типа включают в себя:
- Отек легких.
- Расплав легочной ткани.
- Лимфаденит.
- Менингит.
- Вторичный бронхит.
- Плеврит.
- Летальный исход.
В тяжелых случаях развивается так называемая плевропневмония — воспалительный процесс одного (и более) долей легких с вовлечением плевры (при котором развивается плеврит).
Диагностика
Диагностикой занимаются специалисты-пульмонологи. Проводится устный опрос, вслушивание легочного звука, сбор анамнеза, физикальное исследование. Ряд функциональных тестов.
В первоочередном порядке сдается общий анализ крови, биохимия, анализ мокроты. Эти исследования выявляют классическую картину воспалительного процесса.
В редких случаях показана бронхоскопия. Может понадобиться МРТ или КТ-исследование.
Точку в вопросе призваны поставить объективные исследования. Наиболее информативное из них — это рентгенография.
Лечение
Терапия заключается в устранении первопричины недуга и ослаблении симптомов. Назначаются медикаменты нескольких групп:
- Противовоспалительные.
- Кортикостероиды.
- Антибактериальные средства.
- Противогрибковые препараты.
- Муколитики, отхаркивающие.
- Спазмолитики.
- Бронхолитики.
На усмотрение врача могут быть назначены и иные препараты.
Крупозная пневмония представляет собой сложное и опасное заболевание, требующее срочной медицинской коррекции. Своими силами справиться невозможно, потому время тратить не стоит. Следует обратиться к специалисту.
Всё о крупозной пневмонии: причины, патогенез, симптомы, диагностика, лечение и возможные осложнения

Воспаление легких − грозное заболевание, не теряющее свою актуальность. Оно унесло много жизней, пока врачи не научились его распознавать и лечить.
Одна из разновидностей этого заболевания – крупозная пневмония. Она имеет свои симптомы и тонкости лечения, которым и посвящена настоящая статья.
Что такое крупозная пневмония
Заболевание представляет собой острое, многофакторное, инфекционно−воспалительное заболевание легких, поражающее долю или сегмент легкого с развитием выпота жидкой части крови в альвеолы с большим количеством белка−фибрина, нарушением проницаемости сосудов и вовлечением в процесс плевры. В научной литературе встречаются такие синонимы заболевания: лобарная пневмония, долевая, сегментарная, фибринозная, плевропневмония.
Причины: возбудители и этиология
Микроорганизмы, вызывающие крупозное воспаление легких:
- Streptococcus pneumoniae;
- Klebsiella pneumoniae;
- Staphylococcus aureus.
Основной возбудитель крупозной пневмонии − Streptococcus pneumoniae. Пневмококк − грамположительная бактерия. Растёт в виде пар на кровяном агаре. Есть 90 серотипов. Их различают по полисахаридам. 1,3,4,7,8,9,12 типы – причины пневмоний у взрослых, а 6,14,19 и 23 − у детей. Мужчины болеют в 1,5 раза чаще, чем женщины.
В альвеолы микроорганизмы попадают через органы дыхания. У всех есть защитные механизмы, препятствующие попаданию инфекционных агентов. Бактерии могут присутствовать в ротоглотке у здоровых людей.

Во время сна происходит вдыхание содержимого ротоглотки, но за счёт работы ресничек эпителия трахеобронхиального дерева, выделяемой слизи, кашлевого рефлекса, клеток альвеол, которые поглощают чужие частицы, и происходит удаление бактерий и вирусов.
Причины нарушения барьерных функций организма:
- нарушение очистительных способностей эпителия органов дыхания;
- дефекты системы легких;
- недостаточная защитная функция белых клеток крови и альвеолярных макрофагов;
- изменение общего и местного иммунитета;
- переохлаждение;
- состояние алкогольного опьянения.
В зоне риска заболеть пневмонией находятся:
- дети до 6 лет, лица преклонного возраста ≥65 лет;
- курильщики;
- лица, употребляющие алкоголь и наркотические вещества,
- люди с хроническими заболеваниями легких, сердца, почек и органов пищеварительного тракта;
- контактирующие с животными, грызунами;
- лица с иммунодефицитом.
Патогенез и стадии долевого воспаления лёгких
В основе возникновения пневмонии лежат 2 фактора:
- Снижение резистентности организма.
- Попадание бактерий в альвеолы.
Микроорганизмы выделяют факторы, повышающие проницаемость сосудистой стенки. Это способствует экссудации и распространению микроорганизмов от одной альвеолы к другой. Остановить их может только плотная плевральная оболочка.
Выделяют следующие стадии крупозной пневмонии:
- Прилива. Она длится от 12 до 72 часов.
- Опеченения. Красного 1-3 суток и серого 2-6 дней.
- Разрешение.
Первая стадия воспаления легких − образуется экссудат с большим содержанием фибрина. В альвеолах много пневмококков. В следующий этап, легочная ткань визуально становится похожей на печень: плотная, безвоздушная. В стадию красного опеченения в содержимом альвеол много эритроцитов, а при сером − эритроциты разрушаются и заменяются лейкоцитами. В фазу разрешения легочная ткань приобретает прежнюю структуру.

Симптомы
Заболевание начинается остро, с очень высокой температуры 39-40 гр С, слабости, сухого кашля, головной боли и дискомфорта в груди. Если плевра диафрагмы входит в воспалительный комплекс, боль может отдавать в различные отделы брюшной полости. Появляются симптомы острого живота.
На вторые сутки кашель усиливается, симптомы интоксикации сохраняются. Мокрота становится грязно−красного цвета (ржавая). Состояние больного тяжелое. Появляется покраснение щеки в соответствии со стороной воспаления, высыпания на губах и крыльях носа в виде пузырьков. Дыхание поверхностное, учащенное 30-40 в минуту. Сердечная деятельность − выраженная тахикардия.
Пораженный участок отстаёт при дыхании. Притупленный тимпанический звук, похож на звон при ударе по пустой керамической вазе, при проведении перкуссии, постукивании пальцами по грудной клетке. При уменьшении воздушности легких перкуторный звук становится тупым, как при постукивании по столу. В легких над пораженным местом выслушивается ослабленное везикулярное дыхание, мягкий шум сходен со звучанием буквы «Ф». Появляются первые признаки крепитации − звук раскрытия альвеол на вдохе, «хруст снега» и шума трения плевры, выслушивается как шелест бумаги.
Объективные симптомы крупозного воспаления легких в стадию разгара:
- при перкуссии грудной клетки над очагом воспаления определяется тупость;
- при выслушивании фонендоскопом хрипов нет, бронхиальное дыхание – шум, как при произношении звука «Х», сохраняется шум трения плевры.
Последняя стадия. В легочные пузырьки поступает воздух. Перкуторно − тимпанический звук. При аускультации − крепитирующие хрипы. При отхождении жидкой мокроты, появляются звучные влажные хрипы, звук как при выдувании воздуха через толстую соломинку в стакан с водой.
Диагностика
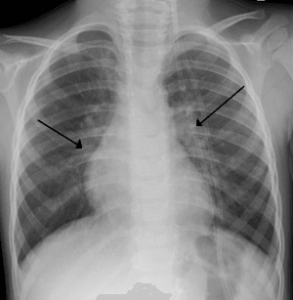
Обязательный метод исследования − рентген легких в двух проекциях: боком и спереди или КТ ОГК.
Пневмония считается подтвержденной, если на рентгенограмме пациента выявляется очагово-инфильтративные затемнения в сочетании с двумя и более дополнительными клиническими критериями:
- острое начало с фебрильной температуры;
- продуктивный кашель;
- объективные данные − притупление или тупой звук, бронхиальное или ослабленное везикулярное дыхание, очаг мелкопузырчатых хрипов и/или крепитации;
- лейкоцитоз более 10х10 9 л и/или палочкоядерный сдвиг в крови больного.
Пневмония выглядят на рентгене следующим образом:
- субтотальные или тотальные тени с одной или обеих сторон;
- средостенье смещается в сторону наибольшего поражения;
- положение куполов диафрагмы изменено;
- полная деформация легочного рисунка;
- корни легких тяжистые.
Для диагностики крупозного воспаления легких проводятся исследования мокроты:
- микроскопия мазков, окрашенных по Граму;
- посев материала на питательную среду (кровяной агар),
- микроскопия мазков по Циль-Нильсену (дифференциальная диагностика с туберкулёзом)
Исследование биологического материала − обязательный диагностический метод при пневмонии. Он позволяет откорректировать антибактериальную терапию. Значимым результатом посева является наличие 10 6 колониеобразующих единиц (КОЕ)/мл и более.
Результат микроскопии мазков мокроты при крупозной пневмонии зависит от стадии заболевания. При красном опеченении обнаруживается большое количество эритроцитов, высокое содержание лейкоцитов, при сером − лейкоциты во всех полях зрения. В первую и вторую стадию геморрагической экссудации в мокроте много пневмококков. В завершающей фазе определяется детрит − разрушенные лейкоциты и макрофаги.

Лечение
В терапии долевого воспаления легких главную роль играют антибиотики. Их выбор основывается на результатах микробиологических исследованиях мокроты. Но эти процессы занимают в среднем 48 часов, а лечение необходимо начинать в момент подтверждения диагноза. По этим причинам врачи, выбирая антибактериальный препарат, опираются на знания патогенеза крупозной пневмонии и предположительный возбудитель.
Всех больных внегоспитальной пневмонией делят на IV группы, для облегчения выбора тактики их ведения:
- Больные с нетяжелым течением и без сопутствующей патологии.
- Больные с нетяжелым течением с сопутствующей патологией.
- Больные с нетяжелым течением, но неблагоприятным прогнозом.
- Больные с тяжелым течением.
Для определения степени тяжести пневмонии используются «Критерии тяжелой пневмонии (IDSA/ATS)».
- выраженная дыхательная недостаточность, требующая ИВЛ;
- септический шок.
- ЧДД≥30 в мин.;
- PaO2 /FiO2≤250-фракция кислорода во вдыхаемом воздухе, у здорового человека равна 500;
- мультилобарная инфильтрация − рентгенологический признак, в воспалительный процесс вовлечено более 2−х долей;
- нарушение сознания;
- уремия (остаточный азот мочевины≥20 мг/дл);
- лейкопения (лейкоциты ≤ 4х10 9 );
- тромбоцитопения (тромбоциты ≤100х10 9 );
- гипотермия (≤36).
1 «большой» критерий или 3 «малых» определяют тяжелую пневмонию, и пациента в обязательном порядке госпитализируют в отделение реанимации и интенсивной терапии.

При крупозной пневмонии пациенты относятся к III или IV группе. Их лечение проводится в терапевтическом стационаре и отделении интенсивной терапии соответственно.
Принципы лечения крупозной пневмонии:
- купирование интоксикационного синдрома и лихорадки;
- устранение местных воспалительных изменений со стороны нижних дыхательных путей;
- предупреждение развития осложнений.
Первая комбинация препаратов для пациентов 3-й группы−защищенный аминопенницилин/клавулановая кислота для внутривенного ведения и макролид в таблетках. Или цефалоспорин 2-3 поколения (цефуроксим, цефотаксим, цефтриаксон) парентерально (в/в) +макролид в таблетках. При непереносимости препаратов первой линии, используется фторхинолон 3-4 поколения. Если препараты первой линии неэффективны, переходят на вторую− фторхинолон 3-4 поколения для внутривенного ведения или карбапенем.
Другие методы лечения:
- чтобы мокрота легче отходила, используются муколитики: бромгексин, ацетилцистеин;
- для снижения температуры применяются жаропонижающие средства (ибупрофен, парацетамол), при болях при дыхании обезболивающие;
- дезинтоксикационная терапия помогает организму вывести продукты деятельности бактерий;
- проводится лечение сопутствующих заболеваний при их обострении;
- при затяжном течении и медленном разрешении экссудации в легких, применяются иммуномодуляторы;
- антиоксидантная терапия направлена на восстановление структур мембран клеток органов дыхания (витамин Е);
- физиотерапевтические методы включаются при нормализации температуры тела.
Если больной отнесен к 4-ой группе препаратом выбора является защищенный аминопенициллин (или цефалоспорин 3-го поколения) + макролид. Альтернативный препарат, при непереносимости, фторхинолон 3-4 поколония+B-лактам. Второй ряд − карбапенем + фторхинолон 3-4 поколения (или макролид). Антибиотики вводятся только внутривенно.
Проводится коррекция гемодинамических, микроциркулярных нарушений, дезинтоксикационная терапия (физиологический раствор, 5% раствор глюкозы), оксигенотерапия, бронхолитическая терапия. Используются также муколитики, антиоксиданты, жаропонижающие и обезболивающие средства.
По показаниям: кортикостероиды, иммуномодуляторы, антиферментные препараты, бронхоскопия.
Возможные осложнения
Осложнения возникают из−за действия бактериальных токсинов на стенки сосудов. Наиболее опасные из них:
- острая сердечно−сосудистая и дыхательная недостаточность;
- инфекционный токсический шок;
- артериальная гипотензия;
- миокардит;
- экссудативный плеврит;
- абсцедирование.
Для предупреждения осложнений крупозной пневмонии необходимо своевременное применение лекарственных средств, соответствующих этиологии основного заболевания, – антибиотиков. При плеврите, легочной деструкции, пиопневмотораксе требуется хирургическое пособие.
Прогноз и летальность
Для жизни и трудоспособности прогноз благоприятный.
Смертельные случаи происходят в первые 3 дня у 17% лиц из группы риска. Причины − острая дыхательная недостаточность, инфекционно-токсический шок и бактериемия.
Полезное видео
Чем опасно воспаление легких, как не заболеть и как правильно лечиться:
Заключение
Крупозная пневмония в большинстве случаев провоцируется пневмококками. Возникает у ослабленных лиц. Протекает тяжело. Выздоровление происходит при назначении антибиотиков и сопутствующей медикаментозной терапии.
Для профилактики проводится вакцинация детей с рождения до 6 лет. Вакцина Превенар-13 входит в Национальный календарь Российской Федерации с 2014 года.
Долевая пневмония неуточненная (J18.1)
Долевая пневмония — острое, бактериальное инфекционное заболевание с поражением крупной части или целой доли легкого и его висцеральной плевры.
Ввиду особенностей развития крупозную пневмонию вполне целесообразно рассматривать как более или менее своеобразную, отдельную форму пневмонии, что клинически важно при неуточненном возбудителе.
Период протекания
Минимальный период протекания (дней): 11
Максимальный период протекания (дней): не указан
Длительность протекания заболевания указана для молодых пациентов с неотягощенным фоном.
Этиология и патогенез
Наиболее часто возбудителем крупозной пневмонии являются пневмококки Френкеля-Вексельбаума (до 95%), дипломацилла Фридлендера (Klebsiella pneumoniae) , стафилококки, стрептококки, эшерихии (кишечная палочка), смешанная флора.

В развитии классическая долевая пневмония (ДП) проходит четыре стадии. Стадии не проявляются в четкой последовательности, а могут «перекрывать» друг друга.
1. стадия прилива характеризуется утяжелением и покраснением легкого и приобретением им тестоватой консистенции.При микроскопии видны полнокровные легочные сосуды, альвеолярный выпот с единичными нейтрофилами и , нередко, многочисленными бактериями.
2. стадия красного опеченения. пораженная доля ярко-красного цвета, плотная безвоздушнаяи на ощупь напоминает ткань печени. При микроскопии просвет альвеол заполнен эритроцитами, нейтрофилами и фибрином.
3. стадия серого опеченения. Поверхность легких серовато-коричневого цвета , сухая. При микроскопии выявляется распад эритроцитов при сохранном гнойно-фибринозном экссудате с большим количеством с большим количеством нейтрофилов и альвеолярных макрофагов. Из-за различий в соотношении компонентов экссудата стадию серого опеченения рекомендуется подразделять на серое опеченение (серую гепатизацию)
— с равным соотношением фибрина и лейкоцитов (СГ),
— с преобладанием лейкоцитов (СГПЛ),
— с преобладанием фибрина (СГПФ),
— с преобладанием фибрина и альвеолярных макрофагов (СГПФМ).
4. стадия разрешения. Экссудат расплавляется до зернистого полужидкого детрита, который впоследствии частично всасывается в кровь, частично поглощается макрофагами, частично откашливается.
Теоретически считается, что первая стадия продолжается 1-3 дня, вторая и третья — по 3-5 дней, разрешение наступает к 7-11 дню болезни. Но, при патанатомическом исследовании, строгой зависимости процесса от сроков не отмечается.
Фибринозная воспалительная реакция плевры (возникающая в самом начале, в ответ на воспаление паренхимы, при консолидации легочной ткани и достижении ею поверхности легкого) называется фибринозным(крупозным) парапневмоническим плевритом. Как и пневмония, плеврит способен к самостоятельному разрешению, но чаще он организуется, оставляя после себя плотные бляшки на поверхности плевры или соединеительнотканные спайки между плевральными листками.
Эпидемиология
Крупозная пневмония диагностируется практически всегда у взрослых, очень редко – у детей; мужчины заболевают чаще, чем женщины. Распространена крупозная пневмония повсеместно, встречается во всех возрастных группах, однако наиболее часто в 18-40 лет.
Частота случаев крупозной пневмонии колеблется, по данным различных авторов. В прошлом процент крупозной пневмонии составлял от 3 до 15 по отношению ко всем внутренним заболеваниям. Во всех современных исследованиях пневмонии, развившиеся вне стационаров — т.н. «community acquired», рассматриваются суммарно и, в лучшем случае, подразделяются только с учетом выделенной микрофлоры, что резко ограничивает возможность определения истинной частоты крупозной пневмонии. Среди аутопсий в России она составляет от 3 до 6 %.
Отмечается определенная сезонность заболеваемости крупозной пневмонией; большая часть заболеваний наблюдается в периоды с резкими колебаниями метеорологических факторов. Следует отметить, что процент заболеваемости крупозной пневмонией среди других заболеваний легких из года в год уменьшается. Это связано с более ранним началом антибактериальной терапии.
У детей в начале осени встречается наименьшее количество заболеваний , больше всего их бывает весной, иногда в самом начале лета. Крупозные и плюрицентрические пневмонии у детей также как и у взрослых расцениваются как метеоротропные заболевания. Среди мальчиков это заболевание встречается чаще, чем среди девочек.
Факторы и группы риска
— алкоголизм
— плохие материально-бытовые условия
— гипо- и авитаминоз
— плохое питание
— курение
Клиническая картина
Клинические критерии диагностики
-острое начало, озноб, рвота, боли в грудной клетке при вдохе; -цикличность, стойко высокая температура тела, критическое падение температуры; -отчетливость аускультативных и перкуторных изменений в легких; -«ржавая» или бурая тягучая стекловидная мокрота.
Cимптомы, течение
Заболевание начинается остро, потрясающим ознобом. Среди полного здоровья, обычно во второй половине дня, больной вдруг ощущает резкий холод, начинает дрожать всем телом, зубы у него стучат, чувство тяжелого недомогания заставляет лечь в постель. Озноб длится около получаса и постепенно сменяется сильным жаром. Температура повышается до 39—40°, затем лихорадка принимает постоянный, реже волнообразный характер. Падение температуры обычно критическое; кризис при отсутствии лечения антибиотиками наступает на 7—11-й день и продолжается менее суток. С применением антибиотиков течение крупозной пневмонии может быть оборвано уже в первой фазе. Температура падает до нормы в срок от 2 до 3 дней в 75—80% случаев.
В первые часы заболевания появляется колющая боль в боку, усиливающаяся при дыхании, сухой мучительный кашель. Иногда при нижнедолевой пневмонии боль возникает в области живота, симулируя острый аппендицит, приступ желчнокаменной или почечной колики. Через 2—3 дня болезни появляется густая, вязкая, трудно отделяемая мокрота. Характерно выделение «ржавой» мокроты. Количество ее колеблется от 50 до 100—200 мл в сутки. Больной неспокоен, на щеках лихорадочный румянец (больше на стороне поражения), глаза блестят; заметно движение крыльев носа; около губ и носа часто видно пузырьковое высыпание (herpes).
Дыхание всегда учащено: 30—40 в минуту и более. Оно поверхностно, так как глубокое дыхание болезненно из-за сопутствующего сухого плеврита. При осмотре довольно отчетливо заметно отставание той половины грудной клетки, где расположен воспалительный процесс.
Пальпаторно определяется усиление голосового дрожания в области уплотненной доли легкого. Голосовое дрожание ослабевает при сопутствующем экссудативном плеврите. Данные перкуссии и аускультации зависят от стадии развития воспаления легкого. В первый день заболевания вследствие гиперемии стенок альвеол «перкуторный легочный звук принимает тимпанический оттенок. При выслушивании определяется ослабленное везикулярное дыхание и крепитация (crepitatio indux). Она бывает хорошо слышна на высоте глубокого вдоха, особенно после покашливания. Возникает крепитация вследствие слипания при выдохе и разлипания при вдохе альвеол, покрытых липким экссудатом.
По мере уплотнения легкого соответственно границам пораженной доли определяется тупой тон и бронхиальное дыхание. Нередко можно уловить шум трения плевры. С началом разрешения тупость уменьшается, снова появляется более грубая крепитация (crepitatio redux), выслушиваются мелкопузырчатые хрипы; бронхиальное дыхание постепенно исчезает и заменяется везикулярным.
Бронхофония при крупозной пневмонии усилена. Выявление этого симптома весьма ценно для распознавания очагов воспаления, расположенных в глубине легкого (центральная пневмония).
Поражения других органов.
— У больных крупозной пневмонией развивается тахикардия, нередко наблюдаются аритмии, артериальная гипотония. На электрокардиограмме примерно у 20% больных регистрируется низкий или отрицательный зубец Т во II и III отведениях, смещение сегмента ST. Явления сосудистой недостаточности могут наступить в любой период болезни, но чаще бывает во время кризиса. При развитии миокардита, границы сердечной тупости расширяется, тоны сердца становятся приглушенными и может развиться острый отек легкого. У больного усиливается одышка, лицо становится синюшным, в нижней доле здорового легкого появляются влажные хрипы, затем клокочущие хрипы, слышимые на расстоянии, отхаркивается пенистая розовая мокрота. Во время острой сердечно-сосудистой недостаточности может наступить смерть. При наблюдении за больным крупозной пневмонией следует всегда помнить слова старых врачей: «болеют легкие — опасность со стороны сердца».
— В начале заболевания бывает тошнота и даже рвота. Аппетит резко понижен, язык обложен и сух. Часто наблюдается задержка стула, метеоризм. Нарушается функция печени, что выражается в появлении субиктеричности склер, а иногда и кожи; содержание билирубина в крови повышается.
— Мочеотделение снижено; моча бедна хлоридами (количество их падает с 15—18 до 2—3 г в сутки).
— На высоте заболевания сознание нередко затемнено, могут быть бред, судороги, головная боль, рвота. Больной может пытаться встать с постели и уйти или выпрыгнуть в окно. У лиц, страдающих алкоголизмом, нередко развивается белая горячка. Ранее крупозная пневмония считалась третьей из причин развития психозов у пациентов с инфекционными заболеваниями.
Выделяют несколько особых клинических форм крупозной пневмонии. Атипично крупозная пневмония протекает следующим образом:
— у детей начинается остро, но без озноба, общее состояние тяжелое из-за выраженной интоксикации; часто боли в животе, похожие на приступ аппендицита;
— у стариков характеризуется общим тяжелым состоянием при умеренном подъеме температуры и скудных физикальных данных;
— у алкоголиков наблюдается тяжелое течение с бредом (вплоть до картины белой горячки);
— у больных с верхушечной локализацией — тяжелое течение при весьма скудных физикальных данных. Пневмонией верхней доли чаще болеют дети; для этой формы характерна тяжелая нервная симптоматика (бред, икота, менингизм).
— двустороннее поражение протекает особенно тяжело и молниеносно.
Диагностика
Высокий процент расхождений диагноза (22,4 %) и цифры досуточной летальности (55,3%), по отдельным данным в РФ, свидетельствуют о неудовлетворительном качестве клинической диагностики заболевания на догоспитальном этапе.
Рентгенологическая диагностика. Патогомоничными типичными признаками считаются
— гомогенность инфильтрации доли или сегмента;
— отчетливая плевральная реакция;
— выпуклые границы пораженной доли.
Крупозная пневмония обычно развивается в одном легком (чаще справа) и может захватывать одну, две, три доли или даже быть двусторонней. Иногда при развитии характерной гомогенной пневмонической инфильтрации в проекции доли в контрлатеральном легком визуализируется небольшая очаговая инфильтрация. Данная рентгенологическая «находка» укладывается в клинику крупозной пневмонии и формулировки диагноза не меняет.
Изменения рентгенологической картины в разных стадиях развития долевой пневмонии
Стадия.
Динамика теневой картины
Прилива
1. Усиление и обогащение легочного рисунка вследствие гиперемии.
2. Расширение тени корня на стороне поражения, с потерей его обычной структуры и последующей гомогенизацией.
3. Прозрачность легочной ткани обычная.
4. Нежное снижение прозрачности легочной ткани.
5. Более высокое, чем в норме, положение купола диафрагмы, со стороны поражения.
Красного и серого опеченения.
1. Интенсивное снижение прозрачности легочной ткани, прилежащая плевра утолщена, тень корня расширена, гомогенизирована.
2. Корень лёгкого, на стороне поражения расширен, тень его гомогенизирована.
3. Более высокое, чем в норме, положение купола диафрагмы, со стороны поражения.
Стадия разрешения
1. Уменьшение интенсивности тени пораженного участка, неоднородность структуры затемнения.
2. Фрагментация массива тени, и уменьшение её в размерах.
3. Тень корня расширена, не структурная, гомогенизированная.
4. Легочной рисунок усилен, обогащен, на месте, ранее существовавшего снижения прозрачности легочной ткани.
Остаточные изменения, которые определяются в течение 4 недель после «клинического выздоровления»
1. Усиление и обогащение легочного рисунка.
2. Расширенная и частично гомогенизированная тень корня лёгкого.
Абсцедирование. После дренирования скиалогическая картина приобретает характерные черты — на фоне затемнения дифференцирутся полости распада. В некоторых случаях полости распада содержат жидкость и секвестры (лучше дифференцируются на томограммах). До дренирования полостей, об абсцедировании может свидетельствовать «ноздреватость» затемнения, что лучше визуализируется на томограммах. При абсцедирующей пневмонии, в отличие от абсцесса, выявляются несколько полостей и значительный участок инфильтрации, т. е. «пневмонический (инфильтративный) компонент» преобладает над «полостным компонентом».
Экссудативный плеврит. Часто долевая пневмония осложняется экссудативным плевритом. В некоторых случаях «реакция плевры» переходит в выраженный экссудативный плеврит с классическим синдромом «субтотального затемнения» нижнего легочного поля с типичной верхней границей в виде линии Демуазо — Эллис — Соколова, со смещением сердечной тени в противоположную сторону.
Разновидности и особенности течения (по скиалогической картине) некоторых пневмоний.
Массивная пневмония.
1. В стадиях опеченения просветы бронхов (светлые полоски) не визуализируются — они обтурированы фибриновой плёнкой.
2. Интенсивность тени поражения больше в медиальных отделах.
3. Тень «затемнения» однородна на всем протяжении. При проведении дифференциальной диагностики с ателектазом отличительным признаком является — отсутствие «уменьшения в объёме».
Перисциссурит. Эта форма крупозной пневмонии скиалогически отображается в виде синдрома «Затемнения без анатомических границ», при которой участки воспалительной инфильтрации локализуются по ходу междолевых щелей (плевры), по периферии долей и отделены от грудной стенки массивом «не пораженной легочной ткани».
Для перисциссурита характерно:
— чёткий контур по ходу междолевой плевры, нечеткость контуров с интактной легочной тканью;
— визуализация просветов сегментарных и субсегментарных бронхов на фоне инфильтрированной легочной ткани;
— стандартная конфигурация междолевых щелей, что свидетельствует об отсутствии объёмного уменьшения;
— некоторая гомогенизация и расширение тени корня на уровне патологического процесса
КТ показана при резистентности к проводимой терапии и в целях дифдиагностики.
ЭКГ целесообразна для ранней диагностики поражений миокарда.
Спирометрия. При анализировании спирометрических значений имеет место смешанный тип вентиляционных показателей — комбинация рестриктивных и обструктивных процессов, даже если клиническая симптоматика бронхиальной обструкции не наблюдается.
Прочие методы визуализации важны для своевременной диагностики осложнений.
Лабораторная диагностика
Выделение возбудителя. Т.к. этиология заболевания почти исключительно связана с пневмококком, его высеваемость составила 24 %. Бактериоскопически ланцетовидный диплококк определен в 100 % исследований, гистобактериоскопически в 86,2 %. Таким образом бактериоскопия мокроты остается «золотым стандартом» в диагностике этиологии долевой пневмонии.
ОАК. явный нейтрофильный лейкоцитоз до 20- 30х109/л, сдвиг лейкоцитарной формулы влево до юных типов нейтрофильных гранулоцитов и миелоцитов. О значительной патогенности возбудителей болезни и низкой устойчивости иммунитета свидетельствует гиперлейкоцитоз более 40х109/л или лейкопения менее 5х109/л. Часто регистрируют токсическую зернистость нейтрофилов. Количество эозинофилов уменьшается, эозинофилия диагностируется только при тяжелых формах. Часто регистрируют относительный или абсолютный моноцитоз и лимфопения. СОЭ в большинстве случаев значительно повышена. Тяжелые формы характеризуются тромбоцитопенией и геморрагическими высыпаниями
Биохимия.
СРБ — главный значимый биохимический маркер пневмонии. Диагноз пневмонии следует считать вероятным при значении показателя >100 мг/л, а низкий уровень СРБ (12 мкмоль/л).
При анализе белковых компонентов отмечается увеличение концентрации а2- и у-глобулинов. В острой фазе возрастает концентрация иммуноглобулинов, главным образом IgM. При длительном течении крупозной пневмонии типично уменьшение количества иммуноглобулинов.
ОАМ. протеинурия, уробилинурия, цилиндурия, признаки олигоурии.
Дифференциальный диагноз
Долевую (абсцедирующую) пневмонию необходимо дифференцировать с казеозной пневмонией. Трудности возникают особенно часто при локализации пневмонии в верхних долях, а туберкулезного поражения — в нижних, и связаны с тем, что в начальный период казеозной пневмонии в мокроте еще нет микобактерий туберкулеза, а клинико-рентгенологическая симптоматика этих заболеваний весьма сходна. Однако следует отметить, что у больных туберкулезом легких еще задолго до возникновения заболевания отмечается слабость, потливость и утомляемость. Они предъявляют меньше жалоб, не могут точно назвать день заболевания и подчас вовсе не считают себя больными. Для крупозной пневмонии характерно острое начало с лихорадкой, болью в груди, кашлем, кровянистой мокротой. Туберкулезный инфильтрат отличается отпневмонического более четкими контурами. Как правило, в легких находят петрификаты.
В периферической крови при туберкулезном процессе находят лейкопению и лимфоцитоз, для крупозной пневмониихарактерны выраженный лейкоцитоз со сдвигом влево, значительно ускоренно СОЭ. Положительные туберкулиновые пробы, и особенно обнаружение микобактерий, подтверждают туберкулезный характерпневмонии. В дифференциальной диагностике следует учитывать предрасполагающие, вероятные признаки туберкулеза.
К первой группе факторов относятся частые и длительные простудные заболевания, сахарный диабет, алкоголизм, курение, силикоз, лечение кортикостероидами, ко второй — контакт с больным туберкулезом, ранее перенесенный туберкулез, положительная туберкулиновая проба, отсутствие эффекта от неспецифической противовоспалительной терапии и пр.
ТЭЛА,
Для тромбоэмболии мелких ветвей легочной артерии характерно внезапное, часто приступообразное появление одышки или диспноэ с резкой болью в грудной клетке. Нередко отсроченное (на 3-5 дней) повышение температуры тела без предшествующего озноба. Отсутствие выраженной интоксикации в начале заболевания даже при высокой температуре, кровохаркание с выделением мокроты красноватого цвета. Часто на электрокардиограмме отмечаются, признаки гипертрофии или перегрузки правых отделов сердца при незначительно выраженной инфильтрации или даже при ее отсутствии. Для больных с тромбоэмболией ветвей легочной артерии характерна иктеричность, которая не сопровождается поражением печени. Физикальные методы исследования не специфичны, и не имеют решающего диагностического значения.
Важную роль играет рентгенологическое исследование, при помощи которого удается определить выбухание конуса легочной артерии, резкое расширение корня легкого, регионарное ослабление или исчезновение легочного рисунка и высокое стояние купола диафрагмы на стороне поражения. Спустя несколько суток, можно констатировать признаки инфаркта легкого, проявляющиеся в возникновении затемнения в виде «груши», полосы или «ракеты». Из биохимических показателей имеет значение повышение уровня лактатдегидрогеназы и билирубина.
Долевую пневмонию целесобразно дифференцировать с очагово-сливной бронхопневмонией (J18.0) для которой характерны связь с респираторными заболеваниями, более постепенное, размытое начало, отсутствие цикличности в клиническом течении, наличие очагов и отсутствие характерных долевых и плевритных изменений на рентгенограмме, слизистый или слизисто-гнойный характер мокроты..
Осложнения
Осложнения чаще наблюдаются со стороны органов дыхания (плеврит, иногда гнойный, хроническая пневмония, абсцесс легкого), значительно реже — со стороны других органов (нефрит, гепатит, менингит, перикардит). Среди легочных осложнений, наиболее частыми были нагноения (30,9 %), поражения сосудов (21,1 %), экссудативный плеврит (19,1 %). Важными внелегочными осложнениями были менингит (11,2 %), кровоизлияния в надпочечники (4,6 %), перикардиты и эндокардиты с поражением аортального клапана (3,3 %). Танатогенетически значимыми в целом из осложнений были изменения в сердце (33,5 %), почках (34,2 %).
Лечение
1. Прогностически очень важным является быстрое, не позже 4 ч после постановки диагноза, начало антимикробной терапии.
2. С целью улучшения эффективности терапии следует разделять пациентов на группы по возрасту (моложе и старше 65 лет) и по тяжести протекания пневмонии (возможно использование шкал PORT,CURB-65/CRB-65 определяющих также прогноз и место лечения).
3. Наиболее активными антипневмококковыми β -лактамами остаются карбапенемы. Высокая чувствительность пневмококков сохраняется также к действию цефепима, цефтриаксона и цефотаксима. Среди пероральных β-лактамных антибиотиков максимальной активностью в отношении S.pneumoniae обладает амоксициллин. Использование цефуроксима при лечении пневмонии с бактериемией, вызванной штаммами пневмококка, нечувствительными к пенициллину, как показали результаты исследований, ассоциируется с увеличением смертности пациентов.
4. Сохраняет свою значимость парентеральная антибактериальная терапия бензилпенициллином. Результаты исследований, на которые ссылаются европейские эксперты, свидетельствуют об эффективности использования бензилпенициллина (3,2 млн ЕД 6 раз в сутки) и цефалоспоринов III поколения (цефтриаксон 1г/2 раза в сутки и цефотаксим 2 г /4 раза в сутки) для лечения экстраменингеальных пневмококковых инфекций, вызванных штаммами возбудителя с МПК (минимальной подавляющей концентрацией) пенициллина ≤8 мг/л. Применение пероральных цефалоспоринов при пневмококковых инфекциях, вызванных штаммами с МПК пенициллина ≥2 мг/л, является нецелесообразным.
5. При аллергии на бета-лактамы целесообразно назначение «респираторных» фторхинолонов, которые сохраняют высокую эффективность: частота выявления устойчивости к препаратам данной группы в европейских странах составляет около 1%.
6. Доксициклин не рекомендован в связи с высокой резистентностью к нему на территории РФ (до 22%).Данные мониторинга устойчивости S. pneumoniae к АМП в европейских странах, полученные в рамках исследования EARSS ( European Antimicrobial Resistance Surveillance System), свидетельствуют о широком распространении штаммов пневмококка, резистентных к пенициллину и эритромицину ( до 47% в некоторых странах Европы).
7. Таким образом препаратами первой линии при нетяжелом течении и невыявленном возбудителе являются
Аминопенициллин ± макролид
Ингибиторозащищенный аминопенициллин ± макролид
Цефотаксим или цефтриаксон ± макролид
Левофлоксацин
Моксифлоксацин
Бензилпенициллин ± макролид
Высокая чувствительность пневмококка к пенициллинам и цефафалоспоринам позволяет использовать эти антибиотики в качестве диагностического теста. Их назначение в 2/3 случаев пневмококковой пневмонии приводит к нормализации температуры тела в течение 3 дней, резкому снижению интоксикации и лейкоцитоза в периферической крови. У 1/3 больных такое лечение малоэффективно, нормализация температуры тела происходит только через 6-7 дней. Обычно это наблюдается при поражении более чем одной доли легкого либо у лиц, страдающих алкоголизмом или сопутствующими заболеваниями (ИБС, хронические обструктивные болезни легких, гепатит). Тяжелая долевая пневмония стабилизируется в среднем через 3-5 дней на фоне адекватного антибактериального лечения. Критерии стабилизации — снижение температуры тела менее 38 °С; ЧД менее 25 /мин; САД более 90 мм рт. ст., ЧСС менее 100 уд/мин; способность принимать пищу; нормальная сфера сознания.
Прогноз
Зависит от наличия и тяжести осложнений, преморбидного фона, возраста. В целом прогноз благоприятен. Прежнее резкое снижение уровня смертности на фоне ранней массивной антибактериальной терапии теперь стабилизировалось на цифрах 3-6% в молодой группе пациентов и даже имеет тенденцию к повышению в группе пожилых пациентов с тяжелым течением ДП до 15-30%. Конкретные данные существенно разнятся. В Соединенных Штатах между 1999-2007 было зарегистрировано 14 121 смертей , где подрубрика J18.1 была указана в качестве основной причины смерти.
Критерии тяжести, определяющие повышенный риск летального исхода.
— возраст страше 65 лет,
— наличие сопутсвующих заболеваний,
— состояние после спленэктомии,
— хронический алкоголизм,
— нарушение интеллектуально-мнестического статуса
— ЧДД>30/мин, АД систдиаст38,3C
— метастатические (экстрапульмональные) очаги инфекции
— количество лейкоцитов в периферической крови 30 000/мкл
— почечная недостаточность
— PaO2 < 60 mmHg, PaCO2> 50 mm Hg при дыхании комнатным воздухом,
— многодолевое или двусторонее поражение, значительный плевральный выпот, формирование очагов деструкции
— необходимость респираторной поддержки,
— метаболический ацидоз,
— коагулопатия потребления,
— функциональная недостаточность внутренних органов.
Госпитализация
В экстренном порядке в отделение терапии, пульмонологии, интенсивной терапии.
Критериями для перевода в ОИТ взрослых пациентов служат:
— ЧДД>30/min
— необходимость проведения ИВЛ
— двусторонняя или многодолевая пневмония с быстрым прогрессом рентгенологических признаков в течение 48 часов,
— септический шок,
— необходимость применения вазопрессоров для поддержания АД,
— тяжелая ДН (Pao2/Fio2 < 250)
— острая почечная недостаточность
— диурез < 30 мл/час
Довольно часто (до 50 % случаев) долевая пневмония не распознается при жизни или больные поздно госпитализируются (до 60 %).
Профилактика
Крупозная пневмония не оставляет после себя иммунитета. С целью специфической профилактики пневмококковой ВП с вторичной бактериемией применяют 23-валентную вакцину, содержащую очищенные капсулярные полисахаридные антигены S.pneumoniae (категория доказательств А).
Вакцинация рекомендуется лицам с высоким риском развития пневмококковых инфекций, включая лиц в возрасте старше 65 лет, а также пациентов в возрасте от 2 до 64 лет с определенными заболеваниями внутренних органов (хронические заболевания сердечно-сосудистой системы, хронические заболевания легких, сахарный диабет, алкоголизм, хронические заболевания печени и др.).
Ревакцинации подлежат лица в возрасте старше 65 лет, если первая вакцинация проводилась, по крайней мере, 5 лет назад, и в тот период они были моложе 65 лет. .
Информация
Источники и литература
-
- —
- —
Информация
1. Современная характеристика крупозной пневмонии по материалам паталогоанатомических вскрытий тема диссертации и автореферата по ВАК 14.03.02, кандидат медицинских наук Свистунов, Владимир Владимирович Научная библиотека диссертаций и авторефератов disserCat http://www.dissercat.com/content/sovremennaya-kharakteristika-krupoznoi-pnevmonii-po-materialam-patalogoanatomicheskikh-vskry#ixzz2G3AtK8JF
5. Визер В.А.. Лекции по терапии, 2011
6. Рекомендации по ведению взрослых пациентов с инфекциями нижних дыхательных путей
(По материалам согласительных рекомендаций Европейского респираторного общества и Европейского общества клинической микробиологии
и инфекционных заболеваний, 2011 г.)
А.И. Синопальников,А.Г. Романовских Российская медицинская академия последипломного образования, Москва
Клиническая микробиология и антимикробная химиотерапия 2012, Том 14, № 1
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Источник https://deti-klinika.ru/krupoznaya-pnevmoniya/
Источник https://clinic-a-plus.ru/articles/pulmonologiya/15185-krupoznaya-pnevmoniya-chto-eto-takoe-prichiny-vozbuditeli.html
Источник https://diseases.medelement.com/disease/4241