Виды, качество и условия предоставления медицинской помощи
Основной задачей страховой компании является защита прав застрахованного лица на получение бесплатной медицинской помощи в объеме и на условиях, установленных территориальной программой обязательного медицинского страхования.
В рамках Территориальной программы бесплатно предоставляются:
Первичная медико-санитарная
помощь
Специализированная медицинская помощь
Скорая медицинская
помощь
Паллиативная
медицинская помощь
Первичная медико-санитарная помощь
является основой системы оказания медицинской помощи и включает в себя мероприятия по профилактике, диагностике, лечению заболеваний и состояний, медицинской реабилитации, наблюдению за течением беременности, формированию здорового образа жизни и санитарно-гигиеническому просвещению населения.
Первичная медико-санитарная помощь оказывается бесплатно в амбулаторных условиях и в условиях дневного стационара, в плановой и неотложной формах
Первичная доврачебная медико-санитарная помощь оказывается фельдшерами, акушерами и другими медицинскими работниками со средним медицинским образованием.
Первичная врачебная медико-санитарная помощь оказывается врачами-терапевтами, врачами-терапевтами участковыми, врачами-педиатрами, врачами-педиатрами участковыми и врачами общей практики (семейными врачами).
Первичная специализированная медико-санитарная помощь оказывается врачами- специалистами, включая врачей-специалистов медицинских организаций, оказывающих специализированную медицинскую помощь, в том числе высокотехнологичную.
Специализированная медицинская помощь
оказывается бесплатно в стационарных условиях и в условиях дневного стационара врачами-специалистами и включает в себя профилактику, диагностику и лечение заболеваний и состояний требующих использования специальных методов и сложных медицинских технологий, а также включает медицинскую реабилитацию.
Высокотехнологичная медицинская помощь
является частью специализированной медицинской помощи и включает в себя применение новых сложных и (или) уникальных методов лечения. Высокотехнологичная медицинская помощь оказывается медицинскими организациями в соответствии с перечнем видов высокотехнологичной медицинской помощи.
Скорая медицинская помощь
в том числе скорая специализированная, оказывается гражданам в экстренной или неотложной форме при заболеваниях, несчастных случаях, травмах, отравлениях и других состояниях, требующих срочного медицинского вмешательства вне медицинской организации, а также в амбулаторных и стационарных условиях выездными консультативными бригадами скорой медицинской помощи в случае невозможности оказания данного вида медицинской помощи в соответствующей медицинской организации.
Паллиативная медицинская помощь
оказывается бесплатно в амбулаторных условиях, в том числе на дому, в условиях дневного стационара и стационарных условиях медицинскими работниками, прошедшими обучение по оказанию такой помощи.
Формы медицинской помощи
Медицинской помощи может оказываться в следующих условиях:
Экстренная медицинская помощь
Помощь, оказываемая при внезапных:
• острых заболеваниях;
• обострении хронических заболеваний;
• состояниях, представляющих угрозу
  жизни пациента.
Неотложная медицинская помощь
Помощь, оказываемая при внезапных:
• острых заболеваниях;
• обострении хронических заболеваний;
• состояниях, без явных признаков
  угрозы жизни пациента;
Плановая медицинская помощь
Помощь, оказываемая при проведении:
• профилактических мероприятий;
• при заболеваниях и состояниях, не сопровождающихся угрозой
  жизни пациента.
Условия оказания медицинской помощи
Медицинской помощи может оказываться в следующих условиях:
Вне медицинской организации
По месту вызова бригады скорой медицинской помощи, в том числе скорой специализированной, а также в транспортном средстве при медицинской эвакуации.
В амбулаторных условиях
В том числе на дому при вызове медицинского работника (не предусматривается круглосуточное медицинское наблюдение и лечение).
В дневном стационаре
Предусматривается медицинское наблюдение и лечение в дневное время, но не требуется круглосуточное медицинское наблюдение и лечение.
В стационарных условиях
Обеспечивается круглосуточное медицинское наблюдение и лечение
Сроки оказания медицинской помощи

- Медицинская помощь в экстренной форме оказывается безотлагательно.
- Срок ожидания специализированной медицинской помощи (за исключением высокотехнологичной) в стационарных условиях в плановой форме (плановая госпитализация) составляет не более 14 рабочих дней со дня выдачи лечащим врачом направления на госпитализацию пациента, а для пациента с онкологическим заболеванием (состоянием, имеющим признаки онкологического заболевания) — не более 7 рабочих дней с момента проведения онкологического консилиума и определения тактики лечения.
- Плановая госпитализация обеспечивается при наличии направления на госпитализацию пациента.
- Медицинская помощь по неотложным показаниям в амбулаторных условиях оказывается врачами-терапевтами участковыми, врачами общей практики (семейными врачами), врачами-педиатрами участковыми, врачами-акушерами- гинекологами и осуществляется в день обращения пациента в медицинскую организацию.
- Срок ожидания первичной медико-санитарной помощи в неотложной форме составляет не более 2 часов с момента обращения пациента в медицинскую организацию.
- Оказание первичной медико-санитарной помощи в плановой форме осуществляется по предварительной записи пациентов, в том числе в электронной форме.
- Срок ожидания приема врачами-терапевтами участковыми, врачами общей практики (семейными врачами), врачами-педиатрами участковыми не должен превышать 24 часов с момента обращения пациента в медицинскую организацию.
- Срок ожидания приема (проведения консультаций) врачей-специалистов при оказании первичной специализированной медико-санитарной помощи в плановой форме (за исключением подозрения на онкологическое заболевание) составляет не более 10 календарных дней со дня обращения пациента в медицинскую организацию, в случае подозрения на онкологические заболевание составляет не более 3 рабочих дней со дня обращения пациента в медицинскую организацию.
- Срок ожидания проведения диагностических инструментальных исследований (рентгенологические исследования, включая маммографию, функциональная диагностика, ультразвуковые исследования) и лабораторных исследований при оказании первичной медико-санитарной помощи в плановой форме (за исключением исследований при подозрении на онкологическое заболевание) составляет не более 10 календарных дней со дня назначения исследования, в случае подозрения на онкологическое заболевание составляет не более 7 рабочих дней со дня назначения исследования.
- Срок ожидания проведения компьютерной томографии, магнитно-резонансной томографии и ангиографии при оказании первичной медико-санитарной помощи в плановой форме (за исключением исследований при подозрении на онкологическое заболевание) составляет не более 14 рабочих дней со дня назначения исследования, в случае подозрения на онкологическое заболевание составляет не более 7 рабочих дней со дня назначения исследования.
- Срок установления диспансерного наблюдения врача-онколога за пациентом с выявленным онкологическим заболеванием составляет не более 3 рабочих дней со дня постановки ему диагноза онкологического заболевания.
- Время доезда до пациента бригад скорой медицинской помощи при оказании скорой медицинской помощи в экстренной форме не должно превышать 20 минуту с момента вызова бригады скорой медицинской помощи для оказания такой медицинской помощи.
- Сроки ожидания оказания высокотехнологичной медицинской помощи в стационарных условиях в плановой форме устанавливаются федеральным органом исполнительной власти. В медицинских организациях, оказывающих специализированную, в том числе высокотехнологичную, медицинскую помощь в стационарных условиях, ведется «лист ожидания» оказания специализированной медицинской помощи в плановой форме и осуществляется информирование граждан в доступной форме.
Болезнь Паркинсона


Болезнь Паркинсона – прогрессирующее заболевание нервной системы, которое главным образом характеризуется двигательными расстройствами.
Симптомы нарастают медленно, иногда с едва заметного тремора одной руки. Тремор является ключевым симптомом, но зачастую заболевание приводит к скованности и замедлению движений.
Следует отметить, что болезнь Паркинсона приводит не только к двигательным нарушениям, но и расстройствам в когнитивной, вегетативной, чувствительной сферах.
Причины развития болезни Паркинсона
При болезни Паркинсона нервные структуры, ответственные за синтез химического посредника дофамина, подвергаются разрушению. Когда уровень дофамина снижается, происходит учащение несогласованной активности головного мозга, что приводит к нарушению движений и другим проявлениям болезни.
В развитии болезни Паркинсона имеют роль следующие факторы:
- Наследственный фактор. При наличии близких родственников, страдающих болезнью Паркинсона, увеличивается шанс развития этой патологии;
- Неблагоприятная экологическая обстановка. Воздействие определенных токсических веществ может повышать риск развития поздней болезни Паркинсона, но риск относительно невелик;
- Возраст. Показатель заболеваемости увеличивается с возрастом;
- Мужской пол. Мужчины в 1,5 раза больше подвержены развитию этой патологии.
Симптомы болезни Паркинсона
Ранние симптомы болезни Паркинсона могут быть незначительными и оставаться незамеченными. Зачастую симптомы начинаются с одной стороны тела, в дальнейшем прогрессируют и всегда будут выражены сильнее, чем на второй стороне тела.
Двигательные симптомы болезни включают следующее:
- Тремор. Дрожание обычно начинается в пальцах, может наблюдаться в покое;
- Замедленность движений (брадикинезия). С прогрессированием заболевания замедляется скорость выполнения привычных движений. Простые задачи становятся трудно выполнимыми, отнимают много времени. Для пациентов, страдающих болезнью Паркинсона, характерна семенящая походка за счёт укорочения шага, изменяется почерк.
- Ригидность мускулатуры. Повышенный мышечный тонус может возникнуть в любой части тела. Это состояние приводит к болезненным ощущениям, ограничивает диапазон движений;
- Утрата мимики, изменение речи, снижение пластичности моторики;
- Нарушение способности сохранять равновесие.
Не двигательные проявления болезни:
- Нарушения памяти, внимания, ориентации
- Снижение работоспособности
- Деменция
- Депрессия
- Тревожные состояния
- Нарушения сна и бодрствования
- Дисфункции ЖКТ, сердечно-сосудистой системы, выделительной системы
Диагностика болезни Паркинсона
Диагноз «Болезнь Паркинсона» устанавливается врачом-неврологом главным образом на основании клинической картины.
В настоящее время диагностическим методом с очень высокой специфичностью является сопоставление клинической картины пациента с критериями Банка. Определены критерии, исключающие БП, и критерии, подтверждающие БП.
Для того, чтобы поставить достоверный диагноз, необходимо провести патоморфологическое исследование, подтверждающее наличие телец Леви в сохранившихся нейронах.
МРТ и КТ исследования как правило проводятся с целью исключения иных причин развития симптомов поражение нервной системы, а не для подтверждения диагноза.
Лечение болезни Паркинсона
В лечении БП определены три направления:
- Назначение нейропротекторов с целью замедления нейродегенеративных процессов, восстановления поврежденных, но жизнеспособных клеток;
- Симптоматическая терапия направлена на коррекцию нейрохимического дисбаланса, возникающего в структурах головного мозга, и устранения характерных симптомов двигательных расстройств. Основной противопаркинсонический препарат — леводопа – предшественник дофамина – «золотой стандарт» лечения БП;
- Физическая, социально-психологическая реабилитация с целью коррекции когнитивных, чувствительных, поведенческих расстройств.
Сроки начала медикаментозной терапии зависят от тяжести, длительности заболевания, возраста пациента, сопутствующей патологии.
Важное значение имеет сохранение адекватной физической активности. На ранних стадиях пациенту могут быть рекомендованы аэробика, плавание, игры с мячом. На поздних стадиях физическая активность должна быть дозированной.
Болезнь Паркинсона — симптомы и лечение
Что такое болезнь Паркинсона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поляковой Татьяны Акимовны, невролога со стажем в 14 лет.
Над статьей доктора Поляковой Татьяны Акимовны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Невролог Cтаж — 14 лет Кандидат наук
Медицинский центр «Промедика» на Щорса 36а
Дата публикации 14 ноября 2017 Обновлено 2 февраля 2022
Определение болезни. Причины заболевания
Болезнь Паркинсона — это одно из самых распространенных нейродегенеративных заболеваний, поражающее преимущественно дофамин-продуцирующие (дофаминергические) нейроны в определенной области мозга, называемой чёрной субстанцией с накоплением в клетках белка альфа-синуклеина и особых внутриклеточных включений (телец Леви). Это заболевание — самая частая причина синдрома паркинсонизма (80% всех случаев). Распространенность болезни Паркинсона составляет около 140 (120-180) случаев на 100 000 населения. [1] Заболевание чаще всего проявляет себя после 50 лет, однако нередки случаи дебюта болезни и в более раннем возрасте (с 16 лет). Мужчины страдают немного чаще женщин.
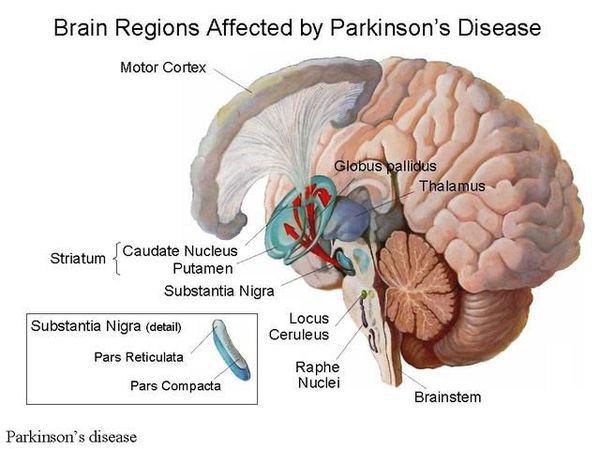
Причина остается в значительной степени неизвестной. Предполагается, что на возникновение заболевания влияют генетические факторы, внешняя среда (возможное воздействие различных токсинов), процессы старения. Генетические факторы имеют доминирующее значение при раннем развитии болезни Паркинсона. Молодые пациенты с этим заболеванием и с семейной историей болезни с большей вероятностью переносят гены, связанные с болезнью Паркинсона, такие, как SNCA, PARK2, PINK1 и LRRK2. В одном из последних исследований показано, что 65% людей с ранним началом болезни Паркинсона в возрасте до 20 лет и 32% людей с началом от 20 до 30 лет имели генетическую мутацию, которая, как полагают, увеличивает риск развития болезни Паркинсона. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Паркинсона
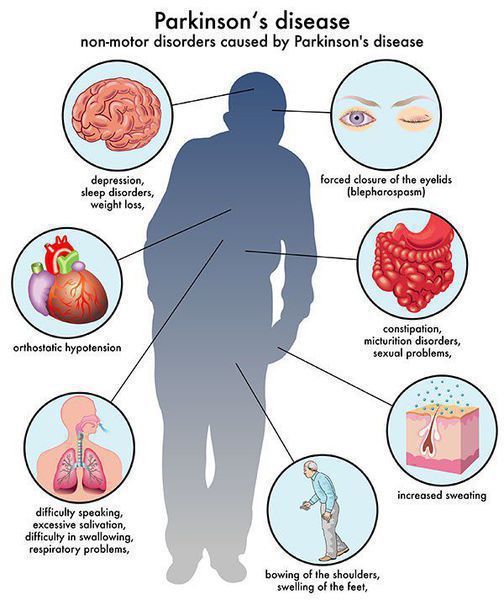
Многие симптомы болезни Паркинсона не связаны с движением. Немоторные («невидимые симптомы») болезни Паркинсона распространены и могут влиять на повседневную жизнь больше, чем более очевидные трудности с движением. Они могут включать:
- нарушение обоняния;
- расстройства сна;
- когнитивные симптомы (снижение памяти, легкомысленность);
- запор;
- расстройства мочеиспускания;
- повышенное потоотделение;
- сексуальную дисфункцию;
- усталость;
- боль (особенно в конечностях);
- покалывание;
- беспокойство и депрессию. [3]
В начале заболевания нередко ставится неверный диагноз — плечелопаточный периартрит, проявляющийся болью и напряжением в мышцах руки и спины.
Синдром паркинсонизма является основным клиническим проявлением болезни Паркинсона, его симптомы: [1]
- замедленность всех движений;
- истощаемость быстрых повторяющихся движений в руках и ногах;
- скованность мышц (мышечная ригидность);
- дрожание рук и ног (но почти никогда — головы), наиболее выражено в покое;
- неустойчивость при ходьбе;
- укорочение длины шага и шарканье при ходьбе, топтание на месте, застывания при ходьбе, отсутствие cодружественных движений руками при ходьбе.
Вначале симптомы возникают только с одной стороны тела, но постепенно приобретают двусторонний характер. Симптомы остаются выраженными на той стороне, где возникли в начале заболевания. Симптомы на другой стороне тела часто не становятся такими же тяжелыми, как симптомы на начальной стороне. Движения становятся все более замедленными (основной симптом паркинсонизма). Симптомы заболевания колеблются в течения дня и зависят от многих факторов.
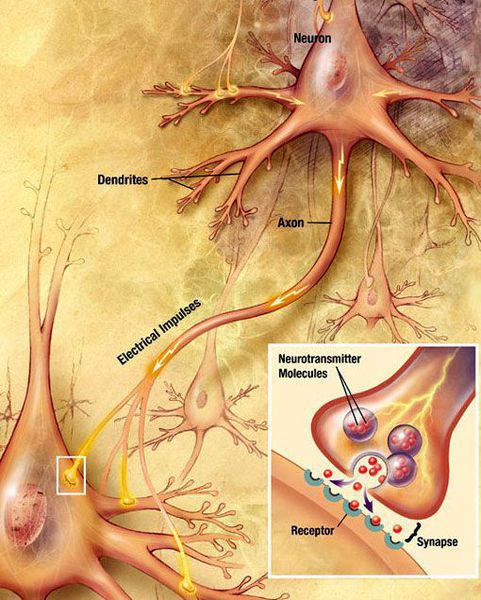
Патогенез болезни Паркинсона
Болезнь Паркинсона относится к группе синуклеинопатий, так как избыточное накопление в нейронах альфа-синуклеина приводит к их гибели. Повышенный уровень альфа-синуклеина может быть следствием нарушения внутриклеточной системы клиренса белков, осуществляемого лизосомамии и протеосомами. У пациентов обнаружено нарушение функционирования указанной системы, среди причин которого указывают старение, окислительный стресс, действие воспаления, токсины окружающей среды. Клетки гибнут предположительно из-за активации генетически запрограмированного механизма (апоптоза). [4]
Классификация и стадии развития болезни Паркинсона
Болезнь Паркинсона классифицируется по форме, стадии и темпу прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы: [1]
1. Смешанная (акинетико-ригидная-дрожательная) форма характеризуется наличием всех трёх основных симптомов в разном соотношении.
2. Акинетико-ригидная форма характеризуется выраженными признаками гипокинезии и ригидности, к которым обычно рано присоединяются нарушения ходьбы и постуральная неустойчивость, при этом тремор покоя отсутствует или выражен минимально.
3. Дрожательная форма характеризуется доминированием в клинической картине тремора покоя, признаки гипокинезии уходят на второй план.

Для характеристики стадий Болезни Паркинсона используется шкала Хен–Яра, 1967:
- на 1-й стадии акинезия, ригидность и тремор выявляются в конечностях с одной стороны (гемипаркинсонизм);
- на 2-й стадии симптоматика становится двусторонней;
- на 3-й стадии присоединяется постуральная неустойчивость, но сохраняется способность к самостоятельному передвижению;
- на 4-й стадии симптомы паркинсонизма резко ограничивают двигательную активность;
- на 5-й стадии в результате дальнейшего прогрессирования заболевания больной оказывается прикованным к постели.
Выделяют три варианта темпа прогрессирования заболевания:
- При быстром смена стадий заболевания от первой к третьей занимает 2 года или менее.
- При умеренном — от 2 до 5 лет.
- При медленном — более 5 лет.
Осложнения болезни Паркинсона
Болезнь Паркинсона — не смертельное заболевание. Человек умирает с ним, а не от него. Однако поскольку симптомы ухудшаются, они могут вызвать инциденты, которые приводят к смерти. Например, в сложных случаях затруднение глотания может привести к тому, что пациенты начнут аспирировать пищу в легкие, что приведет к пневмонии или другим легочным осложнениям. Потеря равновесия может привести к падению, которое, в свою очередь, может привести к серьезным травмам или смерти. Серьезность этих инцидентов во многом зависит от возраста пациента, общего состояния здоровья и стадии заболевания.
На более поздних стадиях заболевания проявляются более выраженные симптомы болезни Паркинсона: дискинезия (непроизвольные движения или подергивание частей тела, которые могут возникнуть в результате длительного использования леводопы, застывания (внезапное отсутствие возможности двигаться) или семенящая походка (короткие, почти бегущие шаги, которые как будто ускоряются сами по себе).
Следует помнить, что болезнь Паркинсона очень индивидуальна по своему течению и у каждого протекает по своему сценарию.
Диагностика болезни Паркинсона
Паркинсонизм относится к числу тех расстройств, которые можно диагностировать на расстоянии, особенно при развёрнутой картине заболевания. Однако диагностировать болезнь Паркинсона на ранней стадии сложно. Ранняя и точная диагностика заболевания очень важна для разработки лучших стратегий лечения и поддержания высокого качества жизни как можно дольше. В практике возможна недооценка или переоценка болезни Паркинсона. Невролог, специализирующийся на расстройствах движения сможет поставить наиболее точный диагноз. Первоначальная оценка проводится на основе анамнеза, неврологического обследования с использованием специальных тестов для оценки симптомов заболевания. Неврологическое обследование включает в себя оценку координации, ходьбы и мелких моторных задач, оценку нейропсихологического статуса.
Практика получения второго мнения в значительной степени зависит от личного выбора пациента. Но имейте в виду, что болезнь Паркинсона часто трудно диагностировать точно, особенно когда симптомы незначительно выражены. Простейшего диагностического теста нет, и примерно 25% диагнозов болезни Паркинсона неверны. Болезнь Паркинсона начинается с мало видимых симптомов, поэтому многие врачи, которые не обучены в сфере двигательных расстройств, не могут поставить точный диагноз. На самом деле даже лучшие неврологи могут ошибаться. Если врач не имеет особого опыта в этой области, то необходимо консультироваться со специалистом по расстройствам движения. Хороший невролог поймет ваше желание подтвердить диагноз. Второе мнение может помочь принять своевременно правильные решения относительно диагноза и терапии.
Лечение болезни Паркинсона
Несмотря на то, что излечения болезни Паркинсона не существует, есть множество методов, которые могут позволить вести полноценную и продуктивную жизнь на многие годы вперед. Многие симптомы могут облегчаться лекарствами, хотя со временем они могут утратить свою эффективность и вызвать нежелательные побочные эффекты (например, непроизвольные движения, известные как дискинезия).
Существует несколько методов лечения, замедляющих появление моторных симптомов и улучшающих двигательные функции. Все эти методы лечения предназначены для увеличения количества дофамина в головном мозге либо путем его замещения, либо продления эффекта дофамина путем ингибирования его распада. Исследования показали, что терапия на ранней стадии может задержать развитие двигательных симптомов, тем самым улучшая качество жизни. [5]
На характер и эффективность лечения влияет ряд факторов:
- выраженность функционального дефицита;
- возраст больного;
- когнитивные и другие немоторные нарушения;
- индивидуальная чувствительность к препаратам;
- фармакоэкономические соображения.
Задача терапии при болезни Паркинсона — восстановить нарушенные двигательные функции и поддержать оптимальную мобильность в течение максимально длительного периода времени, сведя к минимуму риск побочных действий препаратов. [1]
Существуют также хирургические вмешательства, такие, как глубокая стимуляция мозга, подразумевающая имплантацию электродов в мозг. Из-за рисков, присущих этому типу лечения, большинство пациентов исключают данный метод лечения до тех пор, пока лекарства, которые они принимают, больше не дают им значимого облегчения. Обычно этот метод лечения проводится у пациентов с длительностью заболевания от четырех лет, получающих эффект от лекарств, но имеющих моторные осложнения, такие, как: значительное «отключение» (периоды, когда лекарство плохо работает и симптомы возвращаются) и/или дискинезии (неконтролируемые, непроизвольные движения). Глубокая стимуляция мозга лучше всего работает в отношении таких симптомов, как: скованность, медлительность и тремор, не работает с целью коррекции устойчивости, застывания при ходьбе и немоторных симптомах. Данное лечение может даже усугубить проблемы с памятью, поэтому хирургия не рекомендуется для людей с когнитивными расстройствами. [6]
Различные новые способы введения леводопы открывают дополнительные возможности терапии. Сегодня используется интестинальный (кишечный) дуодопа-гель, который уменьшает ежедневные периоды «выключения» и дискинезию у пациентов с прогрессирующей болезнью Паркинсона благодаря постоянному неимпульсному режиму введения препарата. [7]
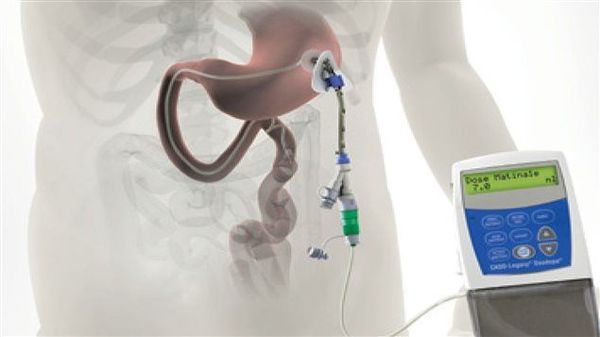
Исследуется альтернативный подход, использование допаминовых продуцирующих клеток, полученных из стволовых клеток. Хотя терапия стволовыми клетками имеет большой потенциал, требуется больше исследований, прежде чем такие клетки могут стать инструментом в лечении болезни Паркинсона. [8] [9]
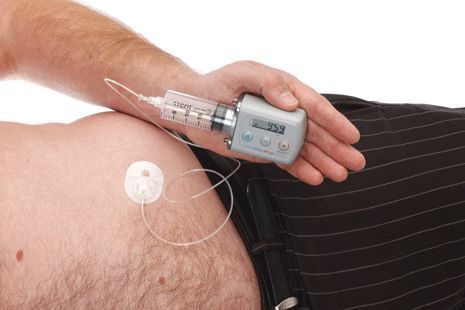
По мере прогрессирования болезни Паркинсона возможности хранения и буферизации дофамина в мозге становятся все более скомпрометированными, сужая терапевтическое окно для терапии и приводя к колебаниям двигательной системы человека. Апоморфин в виде помпы доставляет подкожную инфузию в течение дня для лечения флуктуаций (феномены «ON-OFF») у пациентов с болезнью Паркинсона, которые недостаточно контролируются пероральным антипаркинсоническими препаратами. Эта система используется постоянно, чтобы обеспечить мозг непрерывной стимуляцией.
При болезни Паркинсона очень полезна физическая нагрузка. Если дважды в неделю по 1–2 часа выполнять упражнения, то можно замедлить развитие заболевания: походка, осанка и когнитивные способности будут ухудшаться гораздо медленнее [12] .
Прогноз. Профилактика
Болезнь Паркинсона уникальна для каждого человека, никто не может предсказать, какие симптомы появятся и когда именно. Существуют общее сходство картины прогрессирования болезни, но нет никакой гарантии, что то, что наблюдается у одного, будет у всех с аналогичным диагнозом. Некоторые люди оказываются в инвалидных колясках; другие все еще участвуют в марафонах. Некоторые не могут застегнуть ожерелье, в то время как другие делают ожерелья вручную.
Пациент может сделать всё, чтобы активно повлиять на течение болезни Паркинсона и, по крайней мере, на одну очень вескую причину: ухудшение симптомов часто значительно медленнее у тех, кто проявляет позитивную и активную позицию по отношению к своему состоянию, чем те, кто этого не делает. В первую очередь рекомендуется найти врача, которому доверит пациент, и который будет сотрудничать по развивающемуся плану лечения. Снижение стресса обязательно — стресс ухудшает каждый симптом болезни Паркинсона. Рекомендуются занятия образовательного направления: рисование, пение, чтение стихов, рукоделие, изучение языков, путешествия, работа в коллективе, занятия общественной деятельностью.
К сожалению, даже если адекватно подобрать медикаментозную терапию, это не гарантирует того, что клетки перестанут гибнуть при болезни Паркинсона. Терапия должна быть направлена на создание благоприятных условий для двигательной активности с учётом индивидуальных особенностей клинической картины заболевания. Как показывают результаты многочисленных исследований, профессиональная двигательная реабилитация является необходимым условием для замедления прогрессирования заболевания и улучшения его прогноза. На сегодняшний день по данным клинических исследований показана эффективность реабилитационной программы по протоколам LSVT LOUD, LSVT BIG, теоретическая основа которых сводится к развитию нейропластичности вещества мозга. Она направлена на коррекцию дрожания, ходьбы, постуры, равновесия, мышечного тонуса и речи. [10]
Реабилитационные методики должны быть направленные не только на поддержание сохранившихся двигательных способностей, но и выработку новых навыков, которые бы помогали человеку с болезнью Паркинсона преодолевать ограниченность его физических возможностей, чему способствует программа танцевально-двигательной терапии при болезни Паркинсона, работающая более чем в 100 сообществах по всему миру, включая Россию. Танцевальная терапия позволяет частично решить конкретные проблемы болезни Паркинсона: потеря равновесия, ухудшение координации, шаркающая походка, тремор, застывания, социальная изоляция, депрессия и повышенный уровень тревожности.
Согласно американскому исследованию с участием 52 больных болезнью Паркинсона, регулярная практика аргентинского танца уменьшает симптомы болезни, улучшает баланс и улучшает выполнение сложных движений при болезни Паркинсона. [11]
Список литературы
- Левин О.С., Федорова Н.В. Болезнь Паркинсона. 7-е изд. — М.: «МЕДпресс-информ», 2017. — 384 с.
- Jagadeesan AJ, Murugesan R, Vimala Devi S, et al.Current trends in etiology, prognosis and therapeutic aspects of Parkinson’s disease: a review. Acta Biomed. 2017 Oct 23;88(3):249-262
- Jankovic J. Parkinson’s disease: Clinical features and diagnosis. J Neurol Neurosurg Psychiatry. 2008;79(4):368–76
- Al Shahrani M, Heales S, Hargreaves I, Orford M. Oxidative Stress: Mechanistic Insights into Inherited Mitochondrial Disorders and Parkinson’s Disease. J Clin Med. 2017 Oct 27;6(11)
- Fahn S. The medical treatment of Parkinson disease from James Parkinson to George Cotzias. Mov Disord. 2015;30(1):4–18
- Shahidi GA, Rohani M, Parvaresh M. Outcome of subthalamic nucleus deep brain stimulation on long-term motor function of patients with advanced Parkinson disease. Iran J Neurol. 2017 Jul 6;16(3):107-111
- Wirdefeldt K, Odin P, Nyholm D. Levodopa-Carbidopa Intestinal Gel in Patients with Parkinson’s Disease: A Systematic Review. CNS Drugs. 2016 May;30(5):381-404. doi: 10.1007/s40263-016-0336-5
- Fricker-Gates, R.A. and Gates, M.A. Stem cell-derived dopamine neurons for repair in Parkinson’s disease. Regenerative Medicine, March 2010; vol 5(2): pp.267-78
- Yasuhara T, Kameda M, Sasaki T, Tajiri N, Date ICell Therapy for Parkinson’s Disease. Cell Transplant. 2017 Sep;26(9):1551-1559
- Mak MK, Wong-Yu IS, Shen X, Chung CL.Long-term effects of exercise and physical therapy in people with Parkinson disease. Nat Rev Neurol. 2017 Nov;13(11):689-703
- Désirée Lötzke,Thomas Ostermann, and Arndt Büssing. Argentine tango in Parkinson disease – a systematic review and meta-analysis. BMC Neurol. 2015; 15: 226
- Tsukita K., Sakamaki-Tsukita H., Takahashi R. Long-term Effect of Regular Physical Activity and Exercise Habits in Patients With Early Parkinson Disease // Neurology. — 2022. ссылка
Источник https://reso-med.com/medical_care_in_the_omc/medical_kinds_help/
Источник https://fnkc-fmba.ru/zabolevaniya/bolezn-parkinsona/
Источник https://probolezny.ru/bolezn-parkinsona/