Сифилис — симптомы и лечение
Что такое сифилис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 40 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Венеролог Cтаж — 40 лет
Клиника доктора Агапова
Дата публикации 7 ноября 2017 Обновлено 3 августа 2021
Определение болезни. Причины заболевания
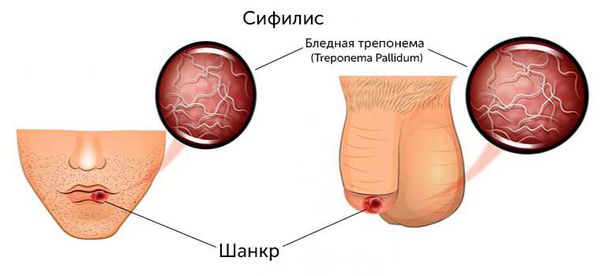
Сифилис (Syphilis) — хроническое инфекционное заболевание, вызванное бледной трепонемой (Treponema pallidum), которое характеризуется специфическим системным поражением кожи, слизистых оболочек, нервной системы, внутренних органов и опорно-двигательного аппарата. Передаётся преимущественно половым путём. Активное течение заболевания чередуется с латентными периодами.
Заболеваемость сифилисом
По данным ВОЗ, в мире в 2012 году было зарегистрировано 18 млн случаев заражения сифилисом, при этом заболеваемость составила 25,7 случаев на 100 000 населения. В 2015 году в Российской Федерации было зарегистрировано 34 426 новых случаев сифилиса, уровень заболеваемости при этом составил 23,5 на 100 000 населения [2] .
Возбудитель сифилиса
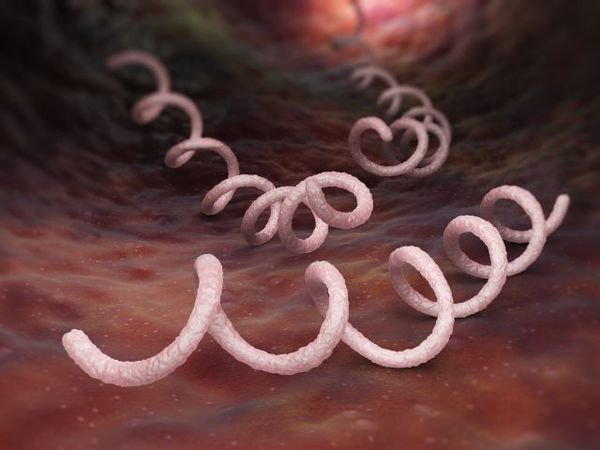
Причиной заболевания является инфицирование бледной трепонемой (Treponema pallidum) — небольшим микроорганизмом спиралевидной формы, который в естественных условиях способен существовать и размножаться только в организме человека. Бледная трепонема практически мгновенно погибает во внешней среде вследствие высыхания, легко разрушается при кипячении и воздействии антисептиков и этилового спирта. Помимо типичной спиралевидной формы существует в виде цист и L-форм, в которые она реорганизуется для выживания в неблагоприятной для неё среде.
Как передаётся сифилис. Можно ли заразиться бытовым путем
Инфекция передаётся половым путём (в т. ч. через оральные и анальные половые контакты), трансплацентарно (через плаценту), трансфузионно (при переливании крови) и редко — контактно-бытовым путём. Описаны случаи, когда к заражению сифилисом приводили укусы, поцелуи, вагинально-пальцевый контакт [3] [4] . Дети могут заражаться сифилисом при тесном бытовом контакте при наличии заболевания у взрослых членов семьи [6] . К контактно-бытовому способу заражения относят и профессиональный — инфицирование сифилисом преимущественно медицинского персонала при выполнении диагностических или лечебных процедур.
Условия, при которых происходит заражение:
- Наличие биологической жидкости, содержащей живые трепонемы — крови, лимфы, слюны, спермы, грудного молока. Считается, что для заражения достаточно попадания в организм 500-1000 микроорганизмов [7] .
- Наличие повреждённых кожных и слизистых оболочек или прямое попадание возбудителя в кровь.
- Состояние клеточного и гуморального иммунитета.
Факторы риска
Риск заражения сифилисом повышен, если:
- человек занимается незащищённым сексом или сексом с несколькими партнёрами;
- мужчина занимается сексом с мужчинами;
- пациент инфицирован ВИЧ[26] .
Заразность сифилиса
Есть две точки зрения на контагиозность (заразность) сифилиса. По утверждению одних авторов, заражение происходит в 100 % случаев, по мнению других — только в 60-80 %, чему способствует ряд факторов: неповреждённая кожа и кислый рН её поверхности, вязкая вагинальная и уретральная слизь, конкурирующая микрофлора половых органов, фагоцитоз ( процесс поглощения бактерий клетками иммунной системы) и другие местные защитные механизмы организма [8] .
Контагиозность сифилиса зависит от стадии заболевания: как правило, особенно контагиозными являются первичная и вторичная формы, скрытый сифилис может распространяться трансплацентарно и трансфузионно.
Инкубационный период
После внедрения спирохеты наступает инкубационный период — промежуток времени между первичным инфицированием и появлением первых симптомов. Инкубационный период продолжается от 9 до 90 дней (в среднем 21 день).
Сифилис во время беременности
У 25 % беременных отмечается гибель плода, в 30 % случаев — смерть новорождённых после родов [17] . В 2012 году с сифилисом было связано 350 000 неблагоприятных исходов беременности, в том числе 143 000 мертворождений, 62 000 случаев смерти новорождённых, 44 000 недоношенных и 102 000 инфицированных детей [1] .
Поражаются ли внутренние органы при сифилисе
Сифилис может поражать мозг, нервы, глаза, сердце, кровеносные сосуды, печень, кости и суставы [27] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сифилиса
Через какое время после контакта проявляются первые признаки
Первые симптомы сифилиса появляются в среднем через 21 день, но срок может удлиниться до трёх месяцев.
Внешние признаки сифилиса
Первичная сифилома (твёрдый шанкр) — симптом первичного периода сифилиса, признаком которого является эрозия или язва, возникающие на месте внедрения бледных трепонем в кожу или слизистые оболочки. Формирование шанкра начинается с возникновения небольшого красного пятна, через несколько дней оно превращается в узелок с коркой, при отторжении которой происходит обнажение безболезненной при пальпации эрозии или язвы овальной или округлой формы с чёткими границами.
Размеры твёрдых шанкров:
- обычные — 1-2 см в диаметре;
- карликовые — от 1 до 3 мм;
- гигантские — от 2 до 5 см.
Чаще шанкр является одиночным, но при многократных половых актах с инфицированным партнёром могут появляться множественные высыпания. К множественным шанкрам относят «биполярный» шанкр, при котором язвы возникают одновременно на разных частях тела, и «целующийся» шанкр на соприкасающихся поверхностях.
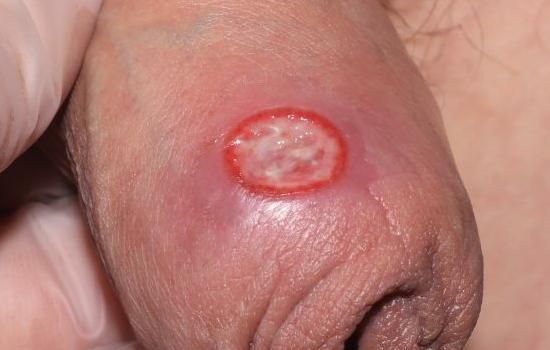
В 90-95 % случаев шанкр расположен в любой области половых органов. Тот факт, что его часто обнаруживают на основании полового члена, свидетельствует о неполной эффективности презерватива для предохранения от сифилиса. Крайне редко шанкры могут появляться внутри уретры, во влагалище и на шейке матки. Атипичной формой шанкра в области гениталий является индуративный отёк в виде обширного безболезненного уплотнения крайней плоти или больших половых губ.
Вне половых органов шанкры чаще всего встречаются в области рта (губы [10] , язык [11] , миндалины), реже — в области пальцев (шанкр-панариций) [5] , молочной железы [3] , лобка, пупка. Описаны казуистические случаи появления шанкров в области грудной клетки [12] и век.
Сифилитический баланит Фольмана [14] — это клинический вариант твёрдого шанкра, признаком которого являются пятна с чешуйками на головке полового члена, комбустиформный шанкр — напоминающий поверхностный ожог, герпетиформный — в виде группировки точечных микроэрозий [15] , гипертрофический — симулирующий карциному кожи [16] .
Сифилитическая лимфаденопатия (увеличение лимфатических узлов) — является симптомом первичного и вторичного периодов сифилиса.
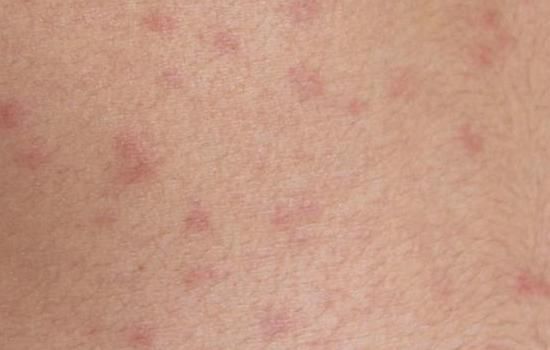
Сифилитическая розеола (пятнистый сифилид) — проявление вторичного раннего врождённого и реже третичного периода сифилиса, возникающее у 50-70 % больных.
Поздняя розеола (эритема) Фурнье — редкое проявление третичного сифилиса, возникающее, как правило, спустя 5-10 лет после инфицирования. Характеризуется появлением крупных розовых пятен, часто сгруппированных в причудливые фигуры [17] . В отличие от розеол, при вторичном сифилисе пятна шелушатся и оставляют после себя атрофичные рубцы [18] .
Папулёзный сифилид — симптом вторичного и раннего врождённого сифилиса, появляется при рецидиве заболевания в 12-34 % случаев. Представляет собой высыпания изолированных плотных узелков (папул) полушаровидной формы с гладкой поверхностью от розово-красного до медного или синюшного цвета. Зуда и болезненных ощущений нет, но если надавить на центр папулы, больные отмечают резкую болезненность (симптом Ядассона).
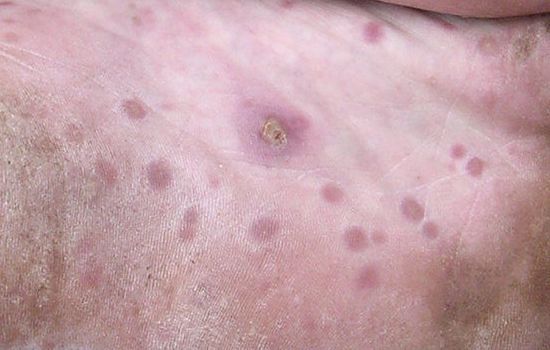
Широкая кондилома — наблюдается у 10 % больных. Бородавчатая поверхность папул, которые практически всегда сливаются в крупные конгломераты, мокнущая, эрозированная и часто покрыта серым зловонным налётом. Отмечается резкая болезненность при половых контактах и акте дефекации. В редких случаях широкие кондиломы могут располагаться под мышкой, под молочными железами, в складках между пальцами ног, в углублении пупка [5] .
Пустулёзный сифилид чаще всего можно встретить у больных, злоупотребляющих алкоголем и наркотикам, инфицированных ВИЧ и при гематоонкологических заболеваниях [13] .
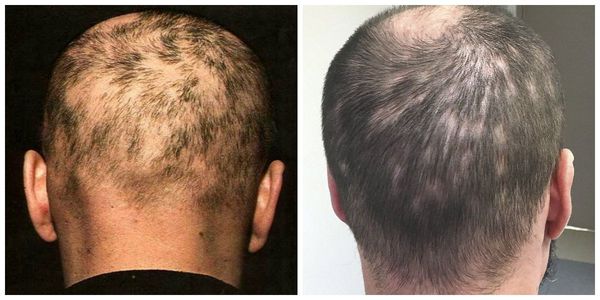
Сифилитическая алопеция (облысение) — этим характеризуется нелеченый вторичный и ранний врождённый сифилис. Обычно появляется в 4-11 % случаев через несколько недель после появления первичной сыпи (свежей розеолы) и спустя 16-24 недели самопроизвольно регрессирует [4] .
Пигментный сифилид (изменение окраски кожи) — проявление вторичного сифилиса в первые 6-12 месяцев после инфицирования. Клинически представляет собой чередование пигментных и депигментных пятен (сетчатая форма), причём вначале отмечается только гиперпигментация кожи. Депигментные (белые) округлые пятна диаметром 10-15 мм в области шеи (пятнистая форма) традиционно называют «ожерельем Венеры», а в области лба — «короной Венеры» [15] . Без лечения в течение 2-3 месяцев высыпания самопроизвольно регрессируют. Более редкой является «мраморная» или «кружевная» форма.
Сифилитическая ангина — симптом вторичного сифилиса, признаком которой является появление розеол и (или) папул на слизистой оболочке рта, зева, мягкого нёба. Если папулы локализуются на голосовых связках, появляется характерный «хриплый» голос. Иногда сифилитическая ангина — это единственное клиническое проявление болезни, и тогда она опасна в плане возможности полового (во время орального секса) и бытового инфицирования из-за высокого содержания трепонем в элементах сыпи.
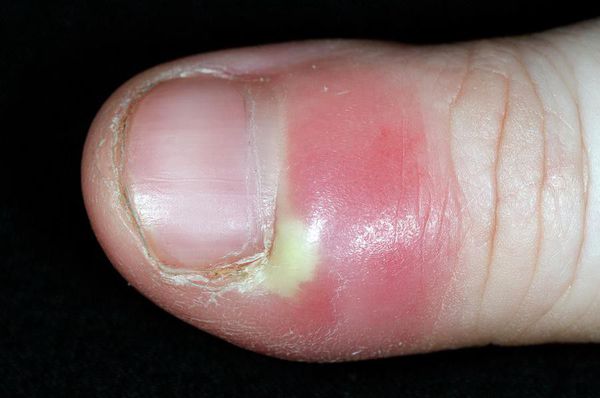
Сифилитическая онихия ( утолщение и ломкость ногтевых пластинок) и паронихия ( воспаление околоногтевого валика) возникают на всех стадиях сифилиса и при раннем врождённом сифилисе [16] .
Бугорковый сифилид (третичная папула) — основной симптом третичного периода сифилиса, который может появиться уже спустя 1-2 года с момента инфицирования. Но как правило возникает через 3-20 лет. Характеризуется появлением изолированных буровато-красных уплотнений размером до 5-10 мм, которые возвышаются над уровнем кожи и имеют гладкую и блестящую поверхность. Исходом существования бугорка всегда становится формирование рубца.
Сифилитическая гумма (гуммозный сифилид) характеризует третичный период и поздний врождённый сифилис. При этом возникает подвижный, безболезненный, чаще одиночный узел диаметром от 2 до 5 см в подкожной клетчатке. Гуммы могут возникать в мышечной и костной ткани, на внутренних органах. Чаще всего локализуются в полости рта, носа, зева и глотки, в итоге возникает перфорация твёрдого нёба с попаданием пищи в полость носа и «гнусавым» голосом, деформация хрящевой и костной частей носовой перегородки с образованием «седловидного» и «лорнетного» носа [18] .
Симптомы нейросифилиса
- Глазные и зрачковые симптомы возникают в результате поражения зрительного и глазодвигательных нервов. К ним относятся: прогрессирующая потеря зрения, птоз — опущение века, анизокория — маленькие зрачки («глаза проститутки»), неодинаковая величина зрачков (симптом Байярже), зрачок Аргайл Робертсона — сужающиеся зрачки, когда пациент фокусирует взгляд на близком объекте, и не сужающиеся при направленном ярком свете, косое отклонение — при котором один глаз движется вниз, в то время как другой отклоняется вверх [16] .
- Лабиринтная глухота — является проявлением нейросифилиса и позднего врождённого сифилиса вследствие поражения слухового нерва.
- Табетическая артропатия встречается у больных поздним нейросифилисом и проявляется чаще всего односторонним увеличением и лёгкой гиперемией (покраснением) суставов стопы и колена (сустав Шарко), которые в дальнейшем деформируется с возможным появлением язвенных дефектов кожи.
- Атаксическая походка — пошатывание во время ходьбы с закрытыми глазами вследствие снижения суставно-мышечной чувствительности.
- Неустойчивость в позе Ромберга — симптом нейросифилиса, при котором невозможно сохранять равновесие в положении стоя со сдвинутыми вместе стопами и вытянутыми вдоль туловища или вперёд руками с закрытыми глазами.
Симптомы висцерального сифилиса (со стороны внутренних органов) зависят от локализации процесса [16] .
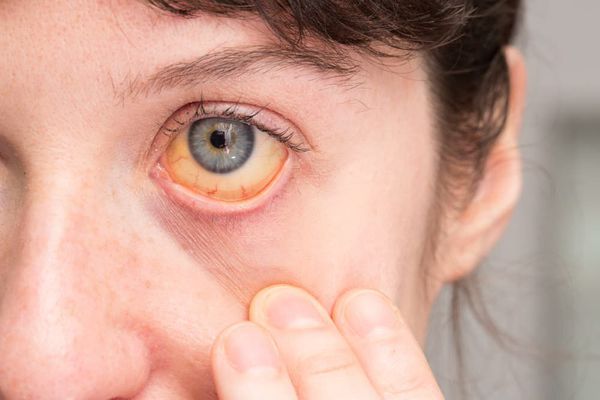
- Желтушность кожи и склер возникает при сифилитическом гепатите.
- Рвота, тошнота, потеря веса — при «гастросифилисе».
- Боли в мышцах (миалгии), суставах (артралгии), костях — при сифилитических гидрартрозах и остеопериоститах.
- Кашель с мокротой — при сифилитической бронхопневмонии.
- Боли в сердце — при сифилитическом аортите (мезаортите).
Характерным является так называемый «сифилитический криз» — приступообразные боли в области поражённых органов [8] .
Симптомы раннего врожденного сифилиса:
- сифилитическая пузырчатка;
- сифилитический ринит;
- диффузная папулёзная инфильтрация;
- остеохондрит длинных трубчатых костей;
- псевдопаралич Парро — симптом раннего врождённого сифилиса, при котором отсутствует движение конечностей, но сохраняется нервная проводимость;
- симптом Систо — постоянный крик ребёнка — является признаком развивающегося менингита.
Симптомы позднего врождённого сифилиса:
- Паренхиматозный кератит характеризуется помутнением роговицы обоих глаз и наблюдается у половины больных.
- Сустав Клуттона (сифилитический гонит) — двухсторонний гидрартроз в виде покраснения, отёчности и увеличения суставов, чаще коленных.
- Ягодицеобразный череп характеризуется увеличением и выпячиванием лобных и теменных бугров, которые разделены продольной впадиной.
- Олимпийский лоб — неестественно выпуклый и высокий лоб.
- Симптом Авситидийского — утолщение грудинного конца правой ключицы.
- Симптом Дюбуа — укороченный (инфантильный) мизинец.
- Саблевидная голень — характерный симптом позднего врождённого сифилиса в виде переднего изгиба большеберцовой кости, напоминающего саблю.
- Зубы Гетчинсона — дистрофия постоянных верхних средних резцов в виде отвертки или бочонка с полулунной вырезкой на свободном крае.
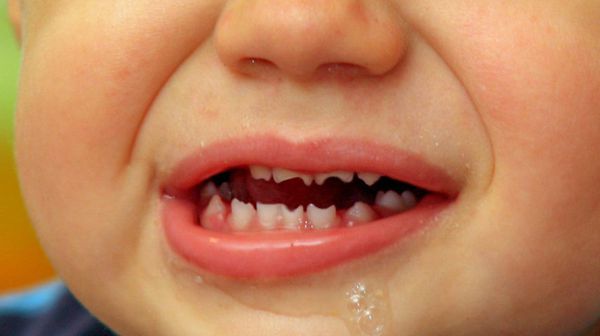
- Диастема Гоше — широко расставленные верхние резцы.
- Бугорок Корабелли — пятый добавочный бугорок на жевательной поверхности первого верхнего моляра.
Может ли сифилис проходить бессимптомно
Скрытая стадия сифилиса — это период, когда видимые признаки сифилиса отсутствуют. Без лечения инфицированный человек продолжает болеть сифилисом, даже если при этом нет никаких симптомов.
Ранним скрытым сифилисом называют сифилис, при котором заражение произошло в течение последних 12 месяцев, поздний скрытым сифилисом — более 12 месяцев назад. Скрытый сифилис может длиться годами [27] .
Патогенез сифилиса
Внедрение бледной трепонемы происходит в повреждённые участки кожи и слизистых оболочек человека. С помощью белка-адгезина Т. Pallidum, взаимодействуя с фибронектином и другими клеточными рецепторами, «прилипает» к различным видам клеток хозяина и через лимфатическую систему и кровь мигрирует по организму. Проникновению в ткани способствует индукция трепонемой образования матричной металлопротеиназы-1 (MMP-1), которая участвует в разрушении коллагена, а также её спиральная форма и высокая подвижность [19] .
Фиксируясь в очагах поражения, трепонемы вызывают эндартериит (закупоривание) кровеносных сосудов с участием лимфоцитов и плазматических клеток, которые в процессе развития заболевания замещаются фибробластами, вызывая рубцевание и фиброз [8] . Антигенная структура трепонем состоит из протеинового, полисахаридного и липидного антигенов. Ответная реакция организма на внедрение возбудителя реализуется клеточными и гуморальными системами. В реализации клеточного ответа участвуют макрофаги, которые осуществляют фагоцитоз спирохет, Т-лимфоциты, непосредственно уничтожающие возбудителя и способствующие выработке антител, и В-лимфоциты, отвечающие за продукцию антител. В процессе развития инфекции вначале вырабатываются флюоресцеины (IgA), далее антитела на протеиновые антигены, потом реагины (IgM), а к расцвету заболевания – иммобилизины (IgG) [2] . Важной особенностью является способность бледных трепонем, вследствие её необычной молекулярной архитектоники «уклоняться» от гуморального и клеточного иммунного ответа [20] .
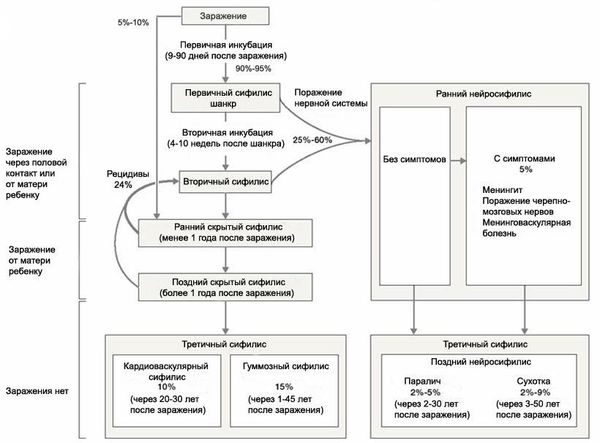
После внедрения спирохеты наступает скрытый (инкубационный период) — промежуток времени между первичным инфицированием и появлением первых клинических симптомов, продолжающийся от 9 до 90 дней (в среднем 21 день). Удлинению инкубационного периода в первую очередь способствует приём антибиотиков в дозах, недостаточных для излечения.
Первичная стадия
В 90-95 % случаев по окончанию инкубационного периода в месте внедрения трепонем возникает первичный очаг — сифилитический твёрдый шанкр. В 5-10 % случаев заболевание протекает первоначально скрыто — без его образования (обезглавленный сифилис). Через 7-10 дней появления шанкра начинают увеличиваться региональные лимфатические узлы. Спустя 1-5 недель шанкр самопроизвольно регрессирует. Промежуток между появлением шанкра и его исчезновением принято называть первичным периодом сифилиса.
Вторичная стадия
Через 1-5 недель после образования первичного шанкра вследствие распространения трепонем по всему организму появляется кожная сыпь, которая существует в течение 2-6 недель, после чего самопроизвольно исчезает. Через определённое время сыпь может рецидивировать. Такое волнообразное течение сифилиса связано с активизацией трепонем или угнетением их размножения вследствие иммунного ответа организма. Промежуток между первым появлением сыпи и появлением третичных сифилидов принято называть вторичным периодом сифилиса, а промежутки между рецидивами — скрытым периодом сифилиса. Вторичный сифилис с рецидивами отмечается у 25 % больных.
Следует отметить, что в достаточном количестве случаев сифилис может изначально существовать в скрытой форме, переходить в неё после первичного периода или после первого эпизода вторичного сифилиса и протекать далее бессимптомно. В таких случаях различают ранний скрытый сифилис с давностью заболевания менее двух лет и поздний скрытый с давностью заболевания свыше двух лет после инфицирования. Вторичный и скрытый сифилис могут продолжаться в течение нескольких лет и даже десятилетий.
Третичная стадия
Приблизительно у 15 % больных с нелеченым сифилисом через 1-45 лет после заражения появляется кожная сыпь в виде бугоркового или гуммозного сифилидов, что свидетельствует о переходе заболевания в третичный период. Как и при вторичном сифилисе, сыпь может исчезать и рецидивировать.
Нейросифилис и сифилис глаза
Без лечения сифилис может поражать мозг, нервную систему (нейросифилис) или глаза (сифилис глаза). Это может произойти на любой из стадий, описанных выше. При сифилисе глаза ухудшается зрение, возможна слепота. [27] . В 25-60 % случаев нервная система поражается уже при первичном и вторичном сифилисе [4] . Нейросифилис, выявленный в первые 5 лет после начала заболевания, называют ранним. В 5 % случаев он протекает с симптомами — поражением черепно-мозговых нервов, менингитом, менинговаскулярной болезнью, в 95 % случаев никаких симптомов не наблюдается. Нейросифилис, выявленный после 5 лет после начала заболевания, называют поздним. У 2-5 % больных он протекает в виде прогрессивного паралича, у 2-9 % — в виде сухотки.
Висцеральный сифилис. При раннем висцеральном сифилисе (до двух лет с момента инфицирования) развиваются только функциональные расстройства, а при позднем (свыше двух лет) — деструктивные изменения внутренних органов, костей и суставов. У 10 % больных с поздним висцеральным сифилисом через 20-30 лет после заражения возникает кардиоваскулярный сифилис, являющийся основной причиной смерти от этой болезни [4] .
Врождённый сифилис
Врождённый сифилис возникает в результате инфицирования плода через пупочную вену и лимфоузлы пуповины от больной матери. Заражение возможно уже с 10-12 недели беременности. Может протекать скрыто или с клиническими проявлениями.
Классификация и стадии развития сифилиса
Согласно Международной классификации болезней 10 пересмотра (МКБ-10) существуют следующие виды сифилиса [25] :
1. Ранний врождённый сифилис:
- ранний врождённый сифилис с симптомами;
- ранний врождённый сифилис скрытый;
- ранний врождённый сифилис неуточнённый;
2. Поздний врождённый сифилис:
- позднее врождённое сифилитическое поражение глаз;
- поздний врождённый нейросифилис (ювенильный нейросифилис);
- другие формы позднего врождённого сифилиса с симптомами;
- поздний врождённый сифилис скрытый;
- поздний врождённый сифилис неуточнённый;
3. Врождённый сифилис неуточнённый;
4. Ранний сифилис:
- первичный сифилис половых органов;
- первичный сифилис анальной области;
- первичный сифилис других локализаций;
- вторичный сифилис кожи и слизистых оболочек;
- другие формы вторичного сифилиса;
- ранний сифилис скрытый;
- ранний сифилис неуточнённый;
5. Поздний сифилис:
- сифилис сердечно-сосудистой системы;
- нейросифилис с симптомами;
- асимптомный нейросифилис;
- нейросифилис неуточнённый;
- гумма (сифилитическая);
- другие симптомы позднего сифилиса;
- сифилис поздний или третичный;
- поздний сифилис скрытый;
- поздний сифилис неуточнённый;
6. Другие и неуточнённые формы сифилиса:
- скрытый сифилис, неуточнённый как ранний или поздний;
- положительная серологическая реакция на сифилис;
- сифилис неуточнённый.
Осложнения сифилиса
Различают следующие осложнения при первичной стадии сифилисе:
- эрозивный баланопостит и вульвовагинит в виде множественных эрозий;
- фимоз — невозможность открыть головку полового члена из-за отёка крайней плоти;
- парафимоз — ущемление головки крайней плоти отёчной крайней плотью;
- гангренизацию — некротический твёрдый шанкр;
- фагеденизм — некроз шанкра и окружающих его тканей;
- перфоративный твёрдый шанкр с перфорацией крайней плоти [6] .
При вторичном сифилисе могут встречаться осложнения в виде узлового сифилиса, проявляющегося множественными узлами, и злокачественного сифилиса, который чаще всего встречается при ВИЧ-инфекции и характеризуется множественными пустулами, эктимами и рупиями [3] .
Серьёзным осложнением сифилиса является прерывание беременности — у 25 % беременных отмечается гибель плода, в 30 % случаев — смерть новорождённых после родов [17] .
Риск заражения ВИЧ
У больных сифилисом в несколько раз больше риск заразиться ВИЧ-инфекцией [4] .
Неврологические проблемы
Без лечения сифилис может привести к менингиту, прогрессирующему параличу и спинной сухотке (дегенерации спинного мозга).
Сердечно-сосудистые проблемы
Сифилис может стать причиной:
- аневризмы аорты — расширения диаметра аорты вследствие патологического истончения её стенки;
- аортальной регургитации — обратного тока крови из-за несмыкания створок аортального клапана;
- аортальной недостаточности — нарушения кровообращения вследствие аортальной регургитации;
- стеноза коронарных артерий — сужения просвета коронарных артерий из-за отложения инфильтрата (скопления крови и лимфы) в стенке сосудов [28] .
Смерть от сифилиса наступает вследствие поражения внутренних органов. Наиболее частой причиной является разрыв аорты вследствие сифилитического аортита.
Диагностика сифилиса
Когда следует обратиться к врачу
К врачу необходимо обратиться при появлении первых симптомов сифилиса — язвы и сыпь на половых органах. Также посетить доктора следует, если сифилис обнаружен у вашего сексуального партнёра или человека, с которым был тесный бытовой контакт.
Подготовка к посещению врача
Кровь на наличие антител нужно сдавать натощак. Эрозии и язвы не следует обрабатывать антисептиками в течение суток до посещения доктора.
Для диагностики сифилиса применяются микроскопические, молекулярные, иммуногистохимические, серологические и инструментальные методы.
Материал для исследования:
- отделяемое из эрозий, язв, эрозированных папул и пузырей;
- лимфа, полученная путём пункции лимфатических узлов;
- сыворотка крови;
- спинномозговая жидкость (ликвор), полученная путём пункции спинного мозга;
- ткани плаценты и пуповины.
Показания для обследования:
- клинические признаки сифилиса;
- любые язвы и эрозии в области половых органов;
- половой контакт с больным сифилисом и тесный бытовой контакт с больным вторичным сифилисом;
- рождение от больной сифилисом матери;
- любые половые инфекции;
- беременность;
- донорство крови и органов;
- профессиональная деятельность (работники питания, образования, здравоохранения, военнослужащие) [24] ;
- административный надзор (заключённые, иммигранты);
- госпитализация в стационар и (или) предстоящее оперативное хирургическое вмешательство.
Микроскопические методы используются для диагностики ранних форм и врождённого сифилиса с клиническими проявлениями [23] . Применяется два метода:
- Исследование в тёмном поле определяет живую трепонему в отделяемом эрозий и язв и отдифференцирует её от других трепонем.
- Метод серебрения по Морозову — позволяет идентифицировать трепонему в биоптатах тканей и лимфе.
Молекулярные методы основаны на выявлении специфической ДНК и РНК возбудителя молекулярно-биологическими методами (ПЦР, NASBA) с использованием тест-систем, разрешённых к медицинскому применению в Российской Федерации [22] .
Серологические методы диагностики направлены на выявление антител, вырабатываемых организмом к антигенам бледной трепонемы [23] . Существуют нетрепонемные и трепонемные тесты. К нетрепонемным относятся:
- РСКк — реакция связывания комплемента с кардиолипиновым антигеном (реакция Вассермана).
- РМП (МРП) — реакция микропреципитации крови с кардиолипиновым антигеном.
- RPR (Rapid Plasma Reagins) — н еспецифический антифосфолипидный (реагиновый) тест др.
- РСКт — р еакция связывания комплемента (реакция Вассермана) с трепонемным антигеном.
- РПГА — р еакция пассивной гемагглютинации.
- ИФА — и ммуноферментный анализ и др.
Положительная реакция без сифилиса
Возможны ложноположительные серологические реакции на сифилис — положительные результаты серологических реакций у лиц, не болеющих и не болевших ранее сифилисом. Причины могут быть следующими:
- Ложноположительные реакции в течение 6 месяцев называют острыми. Они могут быть связаны с беременностью, вакцинацией, инфекционными заболеваниями, менструацией, некоторыми дерматозами, эндемическими трепонематозами, болезнью Лайма.
- Хронические ложноположительные реакции наблюдаются в течение более 6 месяцев и чаще всего ассоциируются с онкологическими, аутоиммунными заболеваниями, болезнями печени, лёгких, сердечно-сосудистой и эндокринной систем. Они также могут наблюдаться при наркомании и в старческом возрасте.
Ложноотрицательные серологические реакции на сифилис могут быть при вторичном сифилисе вследствие «феномена прозоны» и у лиц с выраженным иммунодефицитом и некоторыми инфекциями (ВИЧ, туберкулез).
Клиническая оценка серологических реакций
Для диагностики сифилиса применяется комплекс серологических реакций, в который обязательно должен быть включен один нетрепонемный тест (чаще РМП) и два подтверждающих трепонемных теста (в России чаще это ИФА и РПГА) [27] . По наличию комбинации позитивности этих трёх тестов ставится или отвергается диагноз.
Исследование спинномозговой жидкости проводится для диагностики нейросифилиса. Оно показано:
- больным сифилисом с клинической неврологической симптоматикой;
- лицам со скрытыми и поздними формами инфекции;
- больным с вторичным рецидивным сифилисом;
- при подозрении на врождённый сифилис у детей;
- при отсутствии негативации нетрепонемных серологических тестов после проведённого полноценного специфического лечения.
Диагноз нейросифилиса считается подтверждённым при наличии у пациента сифилиса, доказанного серологическими тестами независимо от его стадии, и положительном результате РМП с ликвором [22] .
Серорезистентностью считается отсутствие негативации или снижения титров нетрепонемных тестов в течении года у лиц, получивших адекватное лечение по поводу первичного или вторичного сифилиса и в течение двух лет у лиц, получивших адекватное лечение по поводу скрытого раннего сифилиса [21] .
Лечение сифилиса
Можно ли вылечить сифилис
Сифилис можно вылечить антибиотиками, правильно подобранными лечащим врачом. Однако в запущенных случаях лечение может не исправить того вреда, который уже нанесла инфекция.
Что такое превентивное лечение
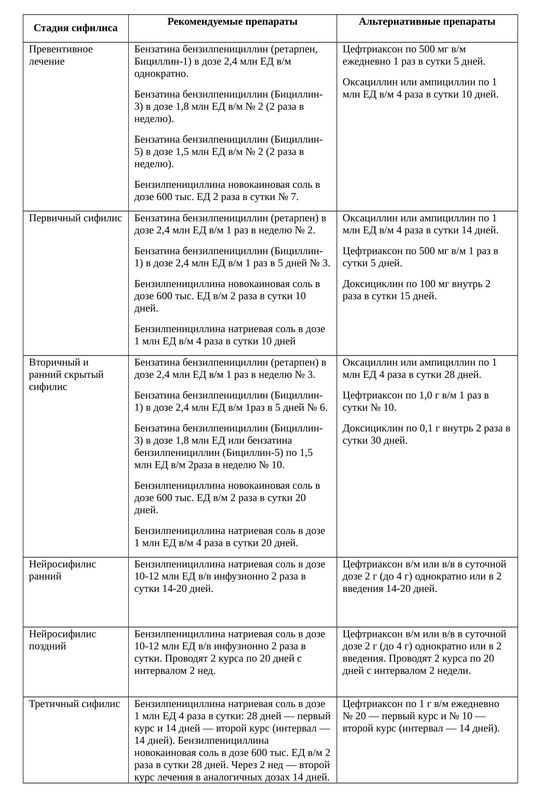
Превентивное, или предупредительное, лечение проводят лицам, находившимся в половом и тесном бытовом контакте с больными ранними формами сифилиса, если с момента контакта прошло не более двух месяцев.
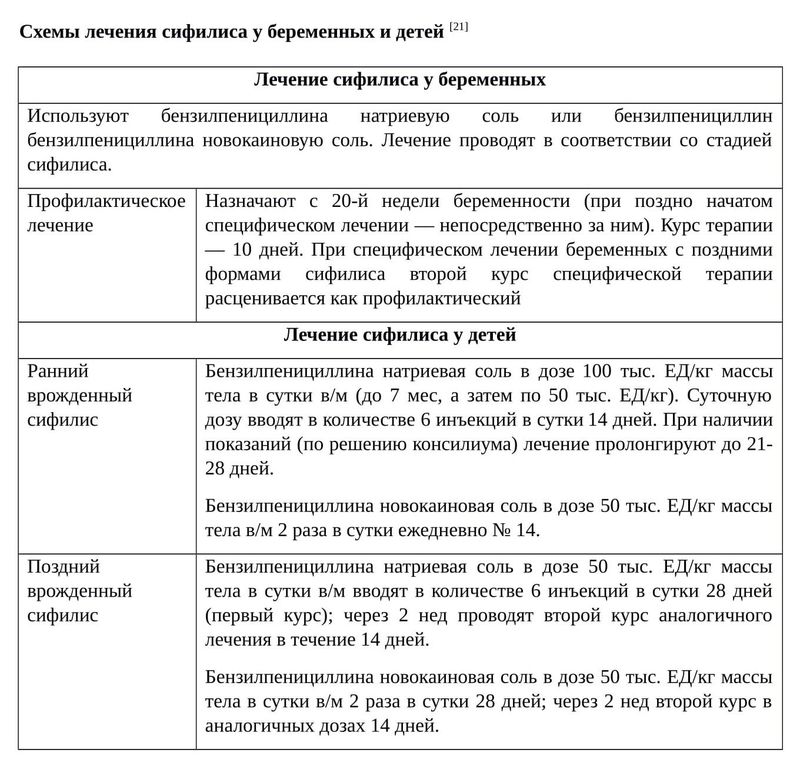
Предупредительное лечение врождённого сифилиса проводят:
- беременным женщинам, лечившимся от сифилиса до беременности, если нетрепонемные серологические тесты положительные;
- беременным, лечившимся от сифилиса во время беременности;
- новорождённым, родившимся без проявлений сифилиса от нелеченной либо неадекватно леченной во время беременности матери [28] .
Лечение антибиотиками
В лечении сифилиса применяют бензилпенициллин и его производные. Если выявлена непереносимость препарата, назначаются альтернативные: полусинтетические пенициллины (ампициллин, оксациллин), эритромицин, доксициклин и цефтриаксон [18] .
Специфическое лечение направлено на элиминацию (выведение) возбудителя заболевания и назначается всем больным с клиническими и скрытыми формами инфекции.
Превентивное лечение заключается в назначении препаратов больным, которые имели сексуальный или тесный бытовой контакт с больным ранними формами сифилиса, если с момента контакта прошло не более двух месяцев.
Дополнительное лечение назначается лицам с серорезистентностью после адекватного лечения.
Физиопроцедуры
Физиотерапия при сифилисе не проводится.
Последующее наблюдение после начала лечения сифилиса
Последующее наблюдение в зависимости от стадии заболевания длится от 1 года до 5 лет. В течении первого года анализ крови необходимо проводить каждые три месяца.
Мифы и заблуждения о лечении сифилиса
- О заражении сифилисом можно узнать по симптомам — сифилис может протекать в скрытой форме, без симптомов.
- Презервативы на 100 % защищают от заражения — правильное использование презервативов снижает риск заражения, но иногда язвы возникают на участках, не закрытых презервативом. Сифилисом можно заразиться при контакте с этими язвочками [27] .
Домашние средства лечения (стоит ли пытаться вылечить самостоятельно)
Вылечить сифилис без применения антибактериальной терапии не получится. Препараты для лечения сифилиса назначает врач-венеролог.
Прогноз. Профилактика
Если начать лечение сифилиса своевременно, то прогноз будет благоприятен.
Как снизить риск заболевания
Профилактика заболевания заключается в санитарно-просветительской работе, скрининге декретированных групп населения, которые находятся в группе риска, в осуществлении полноценных специфических лечебных мероприятий и последующем клинико-серологическом контроле.
Для профилактики врождённого сифилиса необходимо трёхкратное серологическое обследование при беременности (при постановке на учёт, в 28-30 недель и 35-37 недель), адекватное специфическое и профилактическое лечение при выявлении сифилиса у беременных и профилактическое лечение детей, рождённых от недолеченной или больной матери.
Индивидуальная профилактика заключается в использовании барьерных методов контрацепции (презервативов) [5] .
Что делать, если у члена семьи сифилис
После первой инъекции антибиотика больной сифилисом не опасен для окружающих. Если ранее был тесный бытовой контакт, то назначается серологический и клинический контроль в течении трёх месяцев или предупреждающее лечение.
Можно ли заразиться сифилисом повторно
Перенесённый ранее сифилис не защитит от повторного заражения.
Список литературы
- Report on global sexually transmitted infection surveillance // WHO. — 2018.ссылка
- Кубанова А.А., Мелехина Л.Е., Кубанов А.А., Богданова Е.В. Организация оказания медицинской помощи по профилю «дерматовенерология» в Российской Федерации. Динамика заболеваемости инфекциями, передаваемыми половым путем, болезнями кожи и подкожной клетчатки, 2013-2015 гг. // Вестн дерматол венерол. — 2016; 3: 12-28.
- Yu M., Lee H.R., Han Ty., Lee J.H., Son S.J. A solitary erosive patch on the left nipple. Extragenital syphilitic chancres // Int J Dermatol. — 2012; 51(1): 27-28.
- Yu X., Zheng H. Syphilitic Chancre of the Lips Transmitted by Kissing: A Case Report and Review of the Literature // Medicine (Baltimore). — 2016; 95(14).ссылка
- Context appropriate interventions to prevent syphilis: a narrative review / Thomas A. Peterman, Susan Cha // Sex Transm Dis. — 2018; 45(9 ): S65-S71.ссылка
- Long F.Q., Wang Q.Q., Jiang J., Zhang J.P., Shang S.X. Acquired secondary syphilis in preschool children by nonsexual close contact // Sex Transm Dis. — 2012; 39(8): 588-590.ссылка
- Диагностика сифилиса. Информационные материалы / Нижегородская государственная медицинская академия. — Нижний Новгород, 2007. — 44 с.
- Дерматовенерология. Национальное руководство / под ред. Ю.К. Скрипкина, Ю.С. Бутова, О.Л. Иванова. — М.: ГЭОТАР-Медиа, 2014. — 1024 с.
- Kalasapura R.R., Yadav D.K., Jain S.K. Multiple primary penile chancre: A re-emphasize // Indian J Sex Transm Dis. — 2014; 35(1): 71-73.
- Yu X., Zheng H. Syphilitic Chancre of the Lips Transmitted by Kissing: A Case Report and Review of the Literature // Medicine (Baltimore). — 2016; 95(14).ссылка
- Swanson J., Welch J. The Great Imitator Strikes Again: Syphilis Presenting as «Tongue Changing Colors» // Case Rep Emerg Med. — 2016:1607583.ссылка
- Valdivielso-Ramos M., Casado I., Chavarría E., Hernanz J.M. Primary chancre on the chest wall // Actas Dermosifiliogr. — 2011; 102(7): 545-546.
- Salvatore Cillino. Chancre of the eyelid as manifestation of primary syphilis, and precocious chorioretinitis and uveitis in an HIV-infected patient: a case report // BMC Infect Dis. — 2012; 12: 226.ссылка
- Abdennader S., Janier M., Morel P. Syphilitic balanitis of Follmann: three case reports // Acta Derm Venereol. — 2011; 91(2): 191-192.
- Stephan Lautenschlager Cutaneous Manifestations of Syphilis. Recognition and Management // Am J Clin Dermatol. — 2006; 7 (5): 291-304.ссылка
- Dourmishev L.A., Dourmishev A.L. Syphilis: uncommon presentations in adults // Clin Dermatol. — 2005; 23(6): 555-564.ссылка
- Balagula Y., Mattei P.L., Wisco O.J., Erdag G., Chien A.L. The great imitator revisited: the spectrum of atypical cutaneous manifestations of secondary syphilis // Int J Dermatol. — 2014; 53(12): 1434-1441.ссылка
- Родионов А.Н. Сифилис. Краткое руководство. — 3-е изд., перераб, и доп. — СПб.: Питер, 2007. — 315 с.
- Rebecca E. LaFond and Sheila A. Lukehart. Biological Basis for Syphilis // Clin Microbiol Rev. — 2006; 19(1): 29-49.ссылка
- Диагностика сифилиса. Информационные материалы / Нижегородская государственная медицинская академия. — Нижний Новгород, 2007. — 44 с.
- Ведение больных инфекциями, передаваемыми половым путем: руководство для врачей / В.И. Кисина, К.И. Забиров, А.Е. Гущин; под ред. В.И. Кисиной. — М.: ГЭОТАР-Медиа, 2017. — 256 с.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб, и доп. — М.: Деловой экспресс, 2016. — 768 с.
- Laboratory diagnosis and interpretation of tests for syphilis / S.A. Larsen, B.M. Steiner, and A.H. Rudolph // Clin Microbiol Rev. — 1995; 8(1): 1-21.ссылка
- Приказ Минздравсоцразвития России от 12.04.2011 N 302н (ред. от 05.12.2014) Об утверждении перечней вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования).
- Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр (МКБ-10) / пер. М. В. Максимова, С. К. Чемякина, А. Ю. Сафронова. — М.: Медицина, 1995-1998.
- Syphilis // Mayo Clinic, 2019.
- Syphilis — CDC Fact Sheet (Detailed) // CDC, 2017.
- Клинические рекомендации «Сифилис» (утв. Минздравом России), 2020.
Анализ крови на сифилис: расшифровка результатов, показатель суммарных антител к t.pallidum

Антитела к сифилису – один из анализов, что используют врачи для диагностики этого сложного в лечении и опасного для жизни заболевания.
Как отмечают доктора, исследование отличается довольно высокой эффективностью, редко дает ложные результаты. А потому применяется повсеместно для постановки или подтверждения диагноза. О чем говорят антитела сифилиса в крови, часто интересуются пациенты, и как точно поставить диагноз.
Каковы особенности серологических исследований, как их проходить правильно?
Сифилис: что это за заболевание
Сифилис – заболевание, входящее в группу инфекций, передающихся половым путем. Некоторые люди ошибочно полагают, что патология в современном мире встречается редко, но это мнение неверно. Ведь заболевание, напротив, отличается широкой распространенностью.
Возбудитель инфекции – бактериальный микроорганизм, получивший название бледной трепонемы. В мазках ее можно разглядеть в форме небольших спиралей.
Однако обычная микроскопия для обнаружения патогена не подходит. Требуется применение подхода темнопольной микроскопии. Распространено мнение о том, что раз сифилис относится к группе ЗППП, поражает он только половые органы. Это распространенная ошибка.

На самом деле заболевание протекает в три периода. И только на первом этапе заметны поражения мочеполовой системы при передаче через секс. Вторая и третья стадии характеризуются вовлечением в процесс всех органов и тканей, поражением нервной системы, что угрожает жизни и здоровью человека.
Бледная трепонема может в течение долгого времени находиться в организме без ярких симптомов. В этом случае говорят о латентной форме заболевания. В ее диагностике может помочь обнаружение антител сифилиса.
Когда рекомендован анализ на антитела к сифилису
Антитела к возбудителю сифилиса, оцениваемые с помощью анализа, помогают доктору либо исключить диагноз, либо поставить сифилис, как активное заболевание. Однако исследование назначается не всем людям.
Существует ряд показаний, в соответствии с которыми рекомендуется проведение диагностики. Показанием к исследованию считаются:
- первичный прием дерматовенеролога, если ранее пациент никогда не проходил подобное исследование;
- подготовка к первой беременности (исследование проходят оба партнера);
- постановка на учет в женской консультации по поводу вынашивания малыша;
- склонность к наркотической зависимости, особенно внутривенное использование наркотиков;
- контакт с больным человеком, при котором возможно заражение возбудителем;
- плановое оперативное вмешательство или лечение в условиях стационара;
- подготовка к выступлению в роли донора, причем не только крови, но и внутренних органов;
- подготовка к выходу на работу в пищевую, медицинскую и некоторые другие сферы.
Противопоказаний к анализу не так много. Его не стоит проходить женщинам в период месячных, людям с инфекционным заболеванием любой природы в активной стадии, а также в первые 24 часа после родов.
Виды антител к сифилису
Анализ на антитела к сифилису способен выявлять несколько видов этих белковых структур. Условно их делят на быстрые и медленные.

Антитела IgM – типичные представители быстрых антител. Они в короткие сроки после заражения начинают определяться в кровеносной системе. В среднем требуется от 7 до 14 суток на то, чтобы их уже можно было определять с помощью анализа.
Правда, как отмечают доктора, исчезают эти АТ также быстро, как и появляются в организме. Связано это с тем, что они вытесняются более медленными белковыми соединениями.
Антитела IgG – представители медленных АТ. Их появление в организме происходит далеко не сразу.
В среднем для того, чтобы они накопились, необходимо от 20 дней до целого месяца. Эти иммуноглоубулины со временем полностью вытесняют класс M.
Оценивая количество различных белковых антител и их соотношение при необходимости, доктор может сказать, как давно произошло заражение бледной трепонемой.
Если у инфицированной спирохетой матери родился ребенок, то его также проверяют на заболевание с помощью оценки антител. Рекомендуется обращать внимание на IgG, так как они сохраняются в теле малыша в течение 1-1,5 годов.
Антитела к сифилису: какой материал берут и как готовиться
Сдать анализ антитела к сифилису достаточно просто. Однако не все пациенты представляют, как подготовиться к исследованию, и что придется сдавать во врачебном кабинете.
Считается, что раз сифилис – это типичный представитель ИППП, то для обнаружения АТ придется пройти процедуру мазка. Особенно плохо эту перспективу воспринимают мужчины. Так как процедура отличается болезненностью и неприятными ощущениями. Однако для поиска антител необходимо сдавать не мазок, а кровь.

Чтобы кровь была пригодной для оценки, пациент должен будет соблюсти несколько простых рекомендаций. Необходимо:

- посетить поликлинику или диагностический центр для забора образцов в утреннее время;
- проследить, чтобы между забором и принятием пищи прошло не менее 8 часов;
- непосредственно за полчаса до входа в кабинет не курить;
- сутки не принимать никакие алкогольные напитки;
- исключить антибактериальные препараты, если с их помощью проводилась терапия;
- в течение 24 часов соблюдать простую диету, в которой будут отсутствовать вредные продукты питания.
Сроки появления антител к сифилису в среднем составляют от 7 до 14 дней. Именно поэтому сразу после подозрительного контакта обращаться в больницу бесполезно. Необходимо сдать образцы крови через 7-8 дней после опасного контакта.
Суммарные антитела к сифилису
Суммарные показатели – анализ, суть которого понимают не все пациенты. На самом деле все просто. Как уже говорилось выше, существует два основных типа белковых соединений, вырабатываемых организмом в ответ на попадание инфекции.
Быстрые АТ начинают обнаруживаться спустя 7-14 дней, а для обнаружения медленных должен пройти больший срок. Однако порой бывает так, что быстрые АТ уже пошли на спад, а медленные все еще не образовались в достаточном количестве.
В этом случае человек, проходя обследование только на какой-то один вид соединений, может получить ложную информацию о состоянии своего здоровья. Чтобы избежать подобных ошибок, доктора выполняют суммарный анализ.
В нем показывается общее количество АТ быстрого и медленного типа.
Если исследование выполняется качественно, то на его основании просто подтверждают или опровергают наличие недуга. Отдельно выделяют количественное определение антител к сифилису.
С помощью анализа можно понять, в каком соотношении находятся быстрые и медленные АТ. Также анализ используется для того, чтобы мониторировать эффективность лечения. Если количество белковых частиц падает, значит терапия подобрана верно, и бактерия постепенно умирает в организме. Если же терапия подобрана неправильно, уровень АТ не меняется, а иногда и вовсе возрастает.
Особенности серологических тестов на сифилис
В практике инфекционистов и дерматовенерологов выделяются разные виды анализов антител к сифилису.
Выделяют две большие группы методик.

В эту группу входят, например, ИФА, иммуноблоттинг, РПГА и др. В ходе анализа используются специальные реагенты, заточенные на реакцию исключительно на бледную трепонему.
Методики помогают точно поставить диагноз в большинстве случаев, но отличаются дороговизной. Трепонемные тесты не принято применять в качестве скрининговых именно из-за дороговизны.
В эту группу входят реакция Вассермана, нетрепонемный тест антифосфолипидного типа, РМП. Вместо реагентов, заточенных на реакцию на трепонему, используют аналоговые реагенты, искусственные. Подобные тесты отличаются более низкой чувствительностью и ценой.
Важно понимать, что результаты нетрепонемных вариантов могут быть как ложноположительными, так и ложноотрицательными. В том случае, если клиническая картина не соответствует результатам, которые видит доктор, стоит провести трепонемный тест, чтобы подтвердить диагноз.

Как снизить показатель антител к сифилису
Часто среди вопросов пациентов звучит интерес о том, когда исчезают после лечения антитела к сифилису, и происходит ли это вообще.
Как отмечают доктора, защитные белки, вырабатываемые телом в ответ на проникновение в него инфекции, могут присутствовать в организме в течение длительного промежутка времени. А по факту и вовсе не исчезают полностью. Связано это с тем, что организм запоминает возбудитель.
И сохраняет информацию, чтобы при повторном заражении, если оно вдруг произойдет, быстрее среагировать защитной реакцией. Однако многих людей напрягает положительный анализ на иммуноглобулины. Ничего удивительного в этом нет. Ведь сифилис – неприятная патология, которую хочется как можно быстрее выкинуть из памяти.

Анализы в течение всей жизни могут показывать наличие антител, даже если лечение осталось позади и прошло успешно.
В некоторых случаях предпринимаются попытки снизить показатель с помощью антибиотиков. Но полностью от него избавиться все же невозможно.
Чтобы не смущаться от наличия АТ, рекомендуется при скрининговых обследованиях отдавать предпочтение другим вариантам обследования. Однако делать это стоит только в случае уверенности в своем половом партнере, иначе можно пропустить развитие заболевания.
Антитела к сифилису в зависимости от периодов заболевания
Результаты анализа антител после сифилиса могут разниться в зависимости от конкретного периода болезни. Всего основных периодов три, однако некоторые врачи выделяют период после лечения, как отдельный, называя его четвертым.
В первом периоде как трепонемные, так и нетрепонемные тесты способны давать положительные результаты, как только завершится инкубация трепонемы.
Если тест положителен, и есть основание для подозрения на заболевание, выполняются ПЦР и другие варианты обследований, направленные на подтверждение диагноза.
Характеризуется положительными результатами в обоих вариантах серологического теста. При количественной диагностике определяется самое большое скопление АТ в крови.
Отличается от первых двух периодов достаточно разительно. В это время трепонемные тесты дают положительные результаты. А вот при исследовании организма с помощью нетрепонемных методик можно получить отрицательные итоги. Именно из-за этого при подозрении на третичный сифилис выполняют оба варианта тестирования.
После лечения оба варианта анализов изначально положительные. Примерно через 6 месяцев нетрепонемные тесты начинают давать отрицательный результат. Положительность трепонемных методик сохраняется на всю оставшуюся жизнь, так как они более чувствительны.
Какой доктор назначает анализ на антитела к сифилису, и где он проводится

Исследование назначается чаще всего дерматовенерологами.
Порой рекомендацию пройти анализ можно получить от хирурга, инфекциониста, гинеколога, уролога или терапевта.
Часто пациенты интересуются вопросом о том, где сдать анализ. Чтобы пройти процедуру, можно обратиться в ближайший кожно-венерологический диспансер. Там выполняют нетрепонемные тесты.
Если необходимо пройти трепонемный тест, стоит посетить частную лабораторию. Так как большинство КВД не делает эти тесты из-за высокой стоимости.
Анонимная сдача анализов возможна в обоих заведениях. Однако при обращении в частную клинику возможностей сохранить свою личность в тайне больше, чем при посещении государственного КВД.
Читайте также: Гнойный артрит коленного, голеностопного, тазобедренного и плечевого сустава: провоцирующие факторы, характерные признаки, способы лечения
Сифилис – опасное инфекционное заболевание. Оно тяжело поддается лечению, отличается довольно стертыми симптомами и затруднительной диагностикой.
При подозрении на развитие этого недуга стоит обращаться за помощью к врачам. А не заниматься самодиагностикой или самолечением.
Оценка наличия антител поможет в диагностике и даст пациенту хороший шанс на выздоровление при условии соблюдения врачебных рекомендаций.
Если вам нужно сдать анализы на сифилис, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Диагностика Сифилиса: IGM и IGG Положительный, Отрицательный
При инфицировании бледной трепонемой иммунная система человека начинает активную выработку антител к этому патогену. При сифилисе в крови обнаруживается два вида иммуноглобулинов к микроорганизму — Ig M и Ig G.

Иммунодиагностика сифилиса опирается на сроки
- Иммуноглобулин М
- Иммуноглобулин G
- Заключение
Иммуноглобулин М

Тест-система для выявления антител Ig M
Ig M начинает вырабатываться сразу же после инфицирования. Чаще всего выявляются уже к концу второй недели развития патологии у пациентов с первичной и вторичной формой сифилиса.
Специфические трепонемные Ig M не выявляются у больных, которые проходили лечение в прошлом. Но отсутствие этих антител не подтверждает эффективность лечения, поскольку у большей части пациентов, не проходивших лечения, на скрытой стадии данные иммуноглобулины не выявляются.
Исследование уровня Ig M к трепонеме назначают для обнаружения этого патогена, также при постановке беременных на учет и при подтверждении врожденной формы сифилиса у новорожденных. Но особое значение это исследование имеет для различения давней и свежеприобретенной инфекции.
Важно! Если пациент ранее был инфицирован, он должен сдавать анализы спустя 3, 6, 12, 24 месяца в целях подтверждения эффективности лечения.
Обнаружение антител Ig M говорит о свежеприобретенном инфицировании. Выявление их в крови новорожденного говорит о врожденном сифилисе, поскольку материнские антитела этого вида не передаются через плаценту.
Отрицательный результат говорит или об отсутствии патологии, или о ее раннем сроке, когда иммунный ответ еще не выработался. Кроме того, отрицательный результат может быть получен при давнем инфицировании и скрытой стадии заболевания.
Обратите внимание! Ложноположительный результат возможен при ВИЧ, малярии, болезни Лайма, системной красной волчанке, некоторых пневмониях, беременности, наркомании.
Иммуноглобулин G

ИФА-набор для определения уровня Ig G в крови
Антитела этого класса к трепонеме диагностически значимы для различения давней и свежеприобретенной инфекции. Ig G в выявляемых количествах обнаруживаются в крови спустя 3-4 недели после инфицирования.
Их концентрация постепенно нарастает, а на шестой неделе превышает концентрацию Ig M, достигает максимального значения и сохраняется на определенном уровне на протяжении продолжительного времени. В процессе лечения она снижается, но с гораздо меньшей скоростью, чем у Ig M. Антитела Ig G могут выявляться спустя год и больше после лечения, а иногда и через десятилетия сохраняются в крови.
Показания к определению этих антител аналогичны с показаниями для выявления Ig M.
Положительный результат говорит о:
- первичном, вторичном, третичном сифилисе;
- скрытом сифилисе;
- пролеченной форме этого заболевания.
Результат отрицателен в случае отсутствия инфицирования или при раннем сроке заболевания до выработки иммунного ответа.
Положительный результат у младенцев — не основание для постановки диагноза врожденного сифилиса, поскольку антитела этого типа свободно проникают через плаценту. Однако, если Ig G у ребенка, который родился от инфицированной матери, отсутствуют, это не исключает врожденной патологии, поскольку антитела на момент проведения исследования могли еще не сформироваться.
Обратите внимание! Ложноположительный результат также не исключается при ВИЧ-инфекции, малярии, болезни Лайма, системной красной волчанке, пневмониях, беременности, наркомании.
Заключение

Интерпретация полученных результатов
Исследование антител Ig M и Ig G к бледной трепонеме назначаются в тандеме для того, чтобы была возможность отличить свежеприобретенную инфекцию от давней. Выявление Ig M говорит о свежеприобретенной инфекции, Ig G — о давней. Иммуноглобулины G могут выявляться спустя много лет после выздоровления.
Определение Ig M у новорожденных подтверждает врожденную форму сифилиса, поскольку эти антитела не способны преодолеть плацентарный барьер и не могут быть материнскими. Выявление Ig G к трепонеме в период новорожденности возможно из-за попадания их из организма инфицированной женщины, ребенок при этом может и не быть инфицирован.

Ig M имеют значение и для отличия рецидива сифилиса от реинфицирования
В любом случае, результаты лабораторных исследований в диагностике сифилиса должен интерпретировать врач. При любых подозрениях могут быть назначены повторные и дополнительные анализы, необходимые для подтверждения или опровержения диагноза.
Сифилис. Анализ на выявление суммарных антител класса M и G к возбудителю сифилиса
Что это за анализ?
- Это выявление суммарных антител класса M и G к возбудителю сифилиса, которое может использоваться как эффективный сверхчувствительный скрининговый тест для диагностики раннего инфицирования сифилисом.
- Какой биоматериал можно использовать для исследования?
- Венозную кровь
- Treponema pallidum (бледная трепонема) – бактерии, которая вызывает сифилис – хроническое венерическое инфекционное заболевание, которое чаще всего передается половым путем, например при прямом контакте с сифилитической язвой (твердым шанкром), также возможно внутриутробное заражение.

Treponema pallidum (бледная трепонема)
Источником инфекции является больной человек. Сифилис легкоизлечим, но грозит серьезными проблемами со здоровьем при бездействии. Инфицированная мать способна передавать заболевание своему плоду, у которого могут развиться серьёзные и необратимые изменения.
Сифилис относят к классическим заболеваниям, передающимся половым путем (венерическим болезням). Возбудитель – бледная трепонема (Treponema pallidum). Сифилис характеризуется медленным прогрессирующим течением. На поздних стадиях он может приводить к тяжелым поражениям нервной системы и внутренних органов
Симптомы сифилиса
Симптомы сифилиса очень разнообразны. Они меняются в зависимости от стадии заболевания. Выделяют три стадии сифилиса:
1.Первичный сифилис возникает после окончания инкубационного периода. В месте проникновения возбудителя в организм (половые органы, слизистая рта или прямой кишки) возникает безболезненная язва с плотным основанием (твердый шанкр).
Через 1-2 нед после возникновения язвы увеличиваются ближайшие лимфатические узлы (при локализации язвы во рту увеличиваются подчелюстные, при поражении половых органов – паховые). Язва (твердый шанкр) самостоятельно заживает в течение 3-6 нед.

твердый шанкр — один из признаков первичного сифилиса
Вторичный сифилис начинается через 4-10 нед после появления язвы (2-4 мес. после заражения). Он характеризуется симметричной бледной сыпью по всему телу, включая ладони и подошвы.
Возникновение сыпи нередко сопровождается головной болью, недомоганием, повышением температуры тела (как при гриппе). Увеличиваются лимфатические узлы по всему телу. Вторичный сифилис протекает в виде чередования обострений и ремиссий (бессимптомных периодов).
При этом возможно выпадение волос на голове, а также появление разрастаний телесного цвета на половых органах и в области заднего прохода (широкие кондиломы).

симметричная бледная сыпь — один из признаков вторичного сифилиса
Третичный сифилис возникает в отсутствие лечения через много лет после заражения. При этом поражается нервная система (включая головной и спинной мозг), кости и внутренние органы (включая сердце, печень и т. д.).

пациент с запущенным сифилисом третичной стадии
При заражении во время беременности у ребенка возможен врожденный сифилис.
Осложнения сифилиса
По результатам научных исследований, в отсутствие лечения примерно у трети больных развивается третичный сифилис. Примерно четверть больных из-за него погибает.
Врожденный сифилис может приводить к тяжелым поражениям или смерти ребенка.
Лечение сифилиса
Стоит отметить, что лечение сифилиса на ранних стадиях не представляет особенной сложности с точки зрения выбора препаратов. Особенность бледной трепонемы заключается в том, что она все еще сохраняет чувствительность к пенициллину, который является препаратом выбора при сифилисе.

В случае аллергии на пенициллин назначают антибиотики из ряда макролидов (эритромицин,кларитромицин) или цефалоспоринов (цефтриаксон и тд).
Препараты назначаются внутримышечно или в таблетках. Лечение активных форм заболевания проходит в стационарных условиях, пациенты с латентной формой могут получать амбулаторную терапию. Длительность лечения зависит от стадии заболевания и может занимать от нескольких недель до нескольких лет.
Антитела к возбудителю сифилиса
Когда происходит контакт человека с T. pallidum, его иммунная система реагирует, вырабатывая антитела к бактерии. В крови могут быть обнаружены два вида антител к бледной трепонеме: IgM и IgG.
В ответ на инфицирование T. pallidum антитела IgM к T. pallidum вырабатываются организмом в первую очередь. Они выявляются у большинства пациентов в конце второй недели заболевания и присутствуют у них в первичную и вторичную стадию. Иммуноглобулины класса G к T.
pallidum в определяемых количествах появляются в крови через 3-4 недели после инфицирования.
Концентрация их нарастает и на 6-й неделе начинает преобладать над концентрацией IgM, достигая максимума, а затем сохраняется на определённом уровне в течение длительного времени.
Начиная с 4-й недели в крови нарастает количество обоих видов иммуноглобулинов, что ведет к положительному результату теста на суммарные антитела к T. Pallidum. Это позволяет использовать данное исследование для ранней диагностики инфицирования T. pallidum.
После эффективного лечения концентрация иммуноглобулинов постепенно снижается, но происходит это медленно, в отдельных случаях антитела могут обнаруживаться спустя год и более.
От сифилиса можно избавиться с помощью антибиотиков, причём предпочтительно применять производные пенициллина. На ранней стадии заболевание лечится легче и быстрее. Более длительная терапия может понадобиться для пациентов, инфицированных больше года.
Зачем проводится анализ?/Повышение и понижение показателей
- Для диагностики сифилиса.
- Для обследования всех беременных с профилактической целью (желательно на первом приеме гинеколога, при постановке на учет).
Когда назначается исследование?
- При симптомах сифилиса, таких как твердый шанкр на половых органах или в горле.
- Когда пациент лечится от другого ЗППП, например от гонореи.
- При ведении беременности, потому что сифилис может передаться развивающемуся плоду и даже убить его.
- Когда необходимо определить точную причину заболевания, если у пациента неспецифические симптомы, которые схожи с сифилисом (нейросифилисом).
- Если пациент инфицирован, он должен повторить анализ на сифилис через 3, 6, 12 и 24 месяца, чтобы убедиться, что лечение прошло успешно.
Результаты/Норма/Расшифровка анализа
- Референсные значения (значения в норме)
- Результат: отрицательно.
- Отношение S/CO (signall/cutoff): 0 — 0,9.
Положительный результат означает, что у пациента недавно приобретённое инфицирование. Вместе с тем отрицательный результат не всегда означает, что у пациента нет сифилиса.
Положительный результат
Положительный результат у ранее серонегативного пациента, а также значительный прирост титров в парных сыворотках, взятых с интервалом 7 дней, говорит о первичной инфекции. Обнаружение антител к трепонеме в крови новорождённого помогает подтвердить диагноз «врождённый сифилис».
Читайте также: Фенибут и алкоголь: последствия использования лекарства и спиртных напитков
Кроме того, причиной положительного результата может быть третичный или скрытый сифилис.
Отрицательный результат
Отрицательный результат анализа может свидетельствовать об отсутствии инфицирования или слишком раннем его сроке, когда не выработался иммунный ответ. При этом отсутствие антител у младенца, родившегося от инфицированной матери, не исключает врождённого заболевания, поскольку на момент исследования антитела могут ещё не сформироваться.
Подготовка к сдаче анализа
Не курить в течение 30 минут до сдачи крови
Что может повлиять на результат анализа?
Могут отмечаться ложноположительные результаты при таких заболеваниях, как ВИЧ, болезнь Лайма, малярия, системная красная волчанка, некоторые виды пневмоний, а также при наркомании и беременности.
Важные замечания
- Обследование на сифилис обязательно должно быть комплексным и включать в себя учёт анамнеза, клинической картины и подтверждение диагноза лабораторными данными.
- Людям, ведущим активную сексуальную жизнь, необходимо консультироваться с врачом насчёт любых подозрительных высыпаний или болей в области половых органов.
- Если у пациента выявлено инфицирование, ему необходимо поставить в известность и своего сексуального партнера (партнершу), чтобы он (она) тоже прошел обследование и при необходимости лечение.
- При сифилисе риск заражения другими заболеваниями, передающимися половым путем, повышается, в том числе риск заражения ВИЧ, который ведёт к СПИДу.
- Сифилис может также передаваться при переливании крови через загрязненные медицинские инструменты, поэтому перед госпитализацией в стационар очень важно проводить обследование.
Отзывы/Мнения об анализе
:: смотрите ниже в КОММЕНТАРИЯХ ::
Если Вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделитесь в социальных сетях
Антитела сифилиса: виды и классы
Антитела к сифилису начинают вырабатываться через три-четыре недели после проникновения в организм бледной трепонемы (Treponema pallidum). Эти белковые соединения синтезируются иммунной системой в качестве защитной реакции.
Таким образом идет естественная борьба с инфекцией, о существовании которой больной длительное время может не подозревать. Современные методы исследования крови позволяют определить наличие антител к сифилису, а также его стадию.
При выявлении венерического заболевания на раннем этапе развития риск возникновения серьезных последствий значительно снижается, а лечение проходит эффективно и в короткие сроки.

Антитела к сифилису — классы и виды
Продуцируемые организмом белковые образования подразделяются на два класса:
- Ранние — IgM. Эти иммуноглобулины начинают образовываться в крови через 7-17 суток с момента внедрения в организм патогенного возбудителя. С помощью специальных тест-систем в условиях лаборатории можно обнаружить белки класса М вскоре после инфицирования человека. После успешно проведенного курса терапии они начинают быстро снижаться и со временем полностью исчезают.
- Поздние — IgG. Этот класс антител появляется в организме и постепенно увеличивается через месяц после заражения. Белковые соединения класса G имеют нетрепонемное происхождение и образуются как ответ на происходящие реакции. Антилипидные образования могут оставаться в течение года с момента завершения курса терапии. В некоторых случаях антитела класса G остаются на длительный период и даже на всю жизнь.
Важно знать, что содержащиеся в крови иммуноглобулины после успешно проведенного лечения сифилиса не способны защитить человека от вторичного инфицирования бледными трепонемами.
Если врач подозревает, что новорожденный заражен патогенными микроорганизмами, его кровь исследуется на антитела класса G. Они продуцируются через три недели после того, как у женщины наступила беременность.
Иммуноглобулины присутствуют в организме ребенка 1-1,5 года с момента появления его на свет. Их наличие может говорить о врожденной форме сифилиса, требующей проведения курса терапии антибактериальными препаратами.
Как можно заразиться сифилисом
Можно ли снизить антитела к трепонеме?
Антитела, продуцируемые в ответ на проникновение патогенного возбудителя в организм, у многих пациентов присутствуют в крови в течение длительного периода и обнаруживаются при регулярном обследовании, что доставляет немалый дискомфорт при получении лабораторных результатов.
После длительной терапии антибактериальными препаратами количество антител в крови начинает заметно уменьшаться. Это означает, что защитные тельца образуются в меньших количествах, но полностью они не исчезают. Врачи утверждают, что убрать их все невозможно.
Если человек уверен, что венерическое заболевание полностью вылечено, и при этом половые контакты ведутся только с одним здоровым партнером, можно проходить исследование крови с помощью анализа RW.

Методика, в ходе которой используется реакция Вассермана, не показывает присутствующие антитела к сифилису после полного курса терапии и уничтожения бледной трепонемы в организме. У большинства пациентов, прошедших эффективное лечение сифилиса результаты RW-анализа отрицательны, и показатели крови — норма.
Иммуноглобулины класса М исчезают спустя полгода после терапии заболевания, выявленного на начальном этапе. После лечения сифилиса поздней стадии они пропадают через год.
При отсутствии врачебных мер эти антитела уменьшаются через 1,5 года, что не означает улучшение состояния больного.
Как правило, запущенные формы сифилиса сопровождаются усугублением патологических процессов, связанных с нарушением работы внутренних органов и систем. При отсутствии терапии сифилис ведет к потере работоспособности и затем к смерти.
Иммуноглобулины класса G циркулируют в крови много лет. У некоторых пациентов – всю жизнь. Такое явление носит название «серологический шрам».
Анализ на выявление суммарных антител
Так как при проникновении в кровяное русло возбудителя венерического заболевания начинают вырабатываться два вида иммуноглобулинов, для получения точного результата и постановки верного диагноза врачи-венерологи рекомендуют проходить исследование методом ИФА. Иммуноферментный анализ позволяет учитывать суммарные антитела к сифилису. В его основе лежит способ взаимного действия белковых образований с антигенами бледной трепонемы.
Симптомы и лечение скрытого сифилиса
ИФА-анализ охватывает антитела классов A, M, G. Для выявления сифилиса применяется совокупный метод. С помощью иммуноферментного анализа имеется возможность определять стадию развития инфекционного процесса и его динамику, поскольку специфические белки синтезируются организмом в определенной последовательности.

Если ИФА-анализ показал положительный результат, это не значит, что будет поставлен диагноз «сифилис», поскольку эта тест-система показывает только присутствие антител в крови. Для подтверждения того, что в организме имеется возбудитель венерического заболевания, врачи назначают исследование биологического материала с помощью метода РПГА, дающего полную картину работы иммунной системы как ответ на внедрение инфекционного агента.
Не всегда анализы на сифилис дают верные результаты, поэтому пациентам рекомендуется проходить обследования несколькими методами.
Если антитела в крови не обнаруживаются, но в то же время все признаки венерического заболевания присутствуют, значения тестов считаются ложноотрицательными.
И наоборот, анализы могут показывать наличие инфекции в организме, но человек не заражен бледной трепонемой. Такие результаты называют ложноположительными и требуют повторных исследований с применением нескольких тест-систем.
Распространенной причиной получения ложноотрицательных значений является маленький промежуток времени с момента инфицирования. Часто анализы не могут выявить заболевание, находящееся в инкубационном периоде, в котором образование антител еще не произошло. Ложноотрицательный ответ может быть получен при наличии у пациента таких состояний, как:
- гепатит В;
- онкологические процессы;
- аутоиммунное заболевание;
- цирроз печени;
- ВИЧ-инфекция;
- инфаркт миокарда.
После вакцинации также могут выявляться антитела. Именно поэтому о проведении подобных процедур необходимо обязательно сообщить врачу-венерологу перед тем, как сдавать анализы.
Также желательно уведомить специалиста о приеме определенных лекарственных препаратов, прохождении физиопроцедур, исследований с помощью рентгена.
Современные тест-системы позволяют быстро и качественно выявлять венерическое заболевание, связанное с проникновением в организм человека бледных трепонем.
При этом необходимо знать, что антитела к сифилису могут обнаруживаться при использовании многих методов при наличии у пациента некоторых патологий.
В этом случае, когда врач не выявил признаки инфицирования, требуется повторное проведение исследования с применением разных тест-систем.
Анализ ИФА при сифилисе
Серологическая диагностика сифилиса: как находят антитела к treponema pallidum
Диагностика сифилиса — это очень сложный процесс, а серологические тесты (тесты по сыворотке крови) — его основа. Без них диагностики сифилиса не было бы на том уровне, на котором она есть сейчас: скрининги (массовые обследования населения), контроль эффективности лечения, диагностика сифилиса в скрытом и позднем периодах — все это заслуга серологических тестов.
Серологическая диагностика сифилиса — суть метода

Серология — это наука, изучающая сыворотку крови. Все серологические тесты основаны на иммунных реакциях в сыворотке крови: иммунные белки-защитники (антитела) соединяются с белками-микробов (антигенами) и происходит реакция, в результате которой антигены микробов нейтрализуются.
- Эти реакции заложены в нас природой: человеческий организм никогда не оставляет без внимания вторжение микробов на свою территорию — в крови сразу вырабатываются антитела.
- Эти антитела «атакуют» микробы и, если не уничтожают болезнь, то хотя бы замедляют ее развитие.
- Так происходит и с сифилисом: когда бледная трепонема попадает внутрь организма, для борьбы с ней вырабатываются антитела, которые не дают болезни молниеносно захватить организм.
- В результате заболевание растягивается на долгие годы.
- Эти защитные реакции организма ученые научились использовать для диагностики сифилиса и других инфекционных болезней. Специалист берет кровь человека, в которой, возможно, имеются антитела, добавляет в нее взвесь микробов (или их антигенов) и наблюдает — произошла реакция или нет:
- если произошла, значит в крови уже имеются эти антитела и, соответственно, человек болен;
- если нет — то и антител в наличии нет, и человек считается здоровым.
Однако в диагностике сифилиса все не так однозначно, и диагноз никогда не ограничивается результатом только одного теста. Чтобы понять, отчего зависят результаты серологических тестов, и почему нельзя поставить диагноз только по одному из них, надо разобраться в том, что такое антитела, когда они появляются и какими бывают.
Антитела к Тreponema Pallidum: IgM IgA IgG – что это такое
Антитела к Тreponema Pallidum (антипаллидум антитела) — это антитела, вырабатываемые организмом для борьбы с бледной трепонемой. По-другому они называются иммуноглобулины и обозначаются как IgM, IgA или IgG.
Это белки крови, которые определяют «серологический сифилис»: инфекцию в крови или ее следы после излечения. Каждый из этих белков имеет разное строение, назначение и несет в себе определенную информацию.

Структурное изображение антител
IgA (иммуноглобулины класса А) — это ранние антитела, которые отвечают за местный иммунитет (защитную систему, которая реагирует на вторжение инфекции в конкретную область организма).
Ранние антитела в большом количестве выделяются на слизистых оболочках ротовой полости, дыхательного тракта, кишечника, и в меньшем — в крови. Они появляются раньше других (в первые недели после заражения) и служат показателем активно текущего инфекционного процесса.
Для диагностики сифилиса они применяются довольно редко, т.к. не являются специфичными (реагируют не только на бактерию трепонемы).
IgM (иммуноглобулины класса М) — это ранние антитела, которые отвечают за общий иммунитет (универсальную защитную систему организма).
Эти антитела являются крупными и слабоспецифичными — эдакий «недоработанный материал».
Читайте также: Профилактика колик у новорожденных: как предотвратить расстройства пищеварения у грудничков
Спеша защититься от вторжения, организм не тратит время на изготовку белков, которые были бы предназначены исключительно для борьбы с трепонемой — он просто «бросает в бой» первое, что успевает сделать.
Первые IgM вырабатываются спустя 2 недели после заражения, однако обычные скрининговые тесты начинают распознавать их не раньше пятой–шестой недели (т.е. спустя 1-2 недели после появления твердого шанкра).
Эти белки вырабатываются на протяжении первичного и вторичного периодов сифилиса, на третичном же периоде они постепенно исчезают. IgM говорят о том, что болезнь находится в активной стадии, и исчезают после проведенного лечения. Однако у некоторых людей они могут сохраняться и до 1–1,5 лет после излечения.
IgG (иммуноглобулины класса G) — это поздние антитела, которые также отвечают за общий иммунитет. Они обладают меньшими размерами и являются более специфичными (лучше подготовленными к уничтожению трепонемы), чем IgM.
Впервые IgG появляются через 4–5 недель после заражения, и по мере увеличения их титра (концентрации в крови), они становятся видны в обычных анализах — через 7–8 недель после заражения (т.е. через 3–4 недели после появления твердого шанкра).
Эти белки организм «запоминает» и выделяет еще долгое время после проведенного лечения. У большинства переболевших — в течение нескольких лет, а у некоторых людей — даже в течение всей жизни.
Однако эти антитела не дают полноценной защиты — после выздоровления повторное заражение сифилисом все равно остается возможным.
Подробнее о повторном заражении читайте в статье «Лечится ли сифилис раз и навсегда».
Если проводить исследование на антитела каждого класса по-отдельности (например, с помощью высокоточного теста ИФА), то полученные положительные результаты можно истолковать следующим образом:
- IgA — ранний сифилис, заражение произошло недавно (менее двух недель);
- IgA и IgM — ранний сифилис, заражение произошло недавно (менее четырех недель);
- IgA, IgМ и IgG — ранний сифилис, заражение произошло более четырех недель назад;
- IgG — поздний сифилис (более 2–4 лет) или успешно пролеченный сифилис.
В первую очередь организм вырабатывает антитела IgA. Позже появляются IgM, а самыми последними организм производит IgG – они остаются в крови еще долго после выздоровления.
Серопозитивные и серонегативные периоды сифилиса
По симптомам сифилис разделяется на первичный, вторичный и третичный. По анализам же серологических реакций — на серопозитивный и серонегативный.
- В первичном периоде сифилиса, когда на коже появляется твердый шанкр, иммунитет только набирает свою силу, и в первые недели анализы крови на сифилис будут отрицательными. Этот период называют ранним серонегативным сифилисом. Когда же результаты анализов становятся положительными, ставится диагноз: ранний серопозитивный сифилис.
- Во вторичном периоде иммунный ответ (реакция защитной системы на болезнь) находится в разгаре, и все анализы становятся положительными — сифилис является серопозитивным.
- В третичном периоде заболевания постепенно исчезают антитела IgM и остаются IgG — в этот период сифилис может остаться серопозитивными только по трепонемным тестам (тестам, в которых для получения результатов используется материал бледной трепонемы).
- После выздоровления в организме могут некоторое время оставаться IgM и IgG. Длительное сохранение IgG считается нормой и не требует лечения, а вот длительное сохранение IgM является патологией (ненормальным состоянием) и обозначается, как «серорезистентный сифилис».
Все серологические тесты разделяют на трепонемные и нетрепонемые.
Нетрепонемные тесты реагируют на неспецифичные антитела в крови (преимущественно — IgM и часть IgG). Их проводят с аналогом трепонемного антигена, но не с самой трепонемой — каридиолипиновым антигеном. Это значительно снижает стоимость тестов, но повышает количество ложноотрицательных результатов. Такие тесты проводят, в основном, для скрининга населения.
К нетрепонемным тестам, применяемым на данный момент в России, относятся:
Серьезное преимущество нетрепонемных тестов над трепонемными — это возможность проводить количественную оценку антител в организме (определение титра) и, соответственно, контролировать эффективность лечения.
Трепонемные тесты проводятся со специфичными антигенами и реагируют на специфичные антитела (то есть именно на саму бледную трепонему). Преимущественно это IgG и частично — IgM, однако наиболее точные из трепонемных тестов «видят» оба вида белков — и IgG, и IgM.
Поэтому такие тесты дают большую точность по сравнению с нетрепонемными, но стоят значительно дороже. Из-за этого трепонемные тесты проводятся, в основном, для подтверждения результатов нетрепонемных.
К трепонемным тестам, наиболее часто применяемым в России, относятся:
- РПГА — реакция пассивной гемагглютинации;
- РИФ — реакция иммунофлуоресценции;
- ИФА — имунноферментный анализ;
- Иммуноблоттинг.
РПГА и РИФ реагируют на IgG и IgM в сумме (суммарные антитела), однако подвид РИФ — «РИФ абс.» может выявлять отдельно IgM.
ИФА может определять антитела к treponema pallidum суммарные, а также отдельно IgM, IgG и даже IgA.
Иммуноблоттинг — наиболее высокоточный тест. Он определяет не только IgM и IgG, но и подклассы IgG для разных антигенов бледной трепонемы. Такой углубленный подход к диагностике сифилиса редко используется в клинической практике (для анализа материала конкретного человека) — чаще его применяют для научно-исследовательских целей.
Подводя итоги, можно сделать выводы, что:
- нетрепонемные тесты дешевле, менее точны (часто дают ложноположительные результаты) и используются для скрининга населения;
- трепонемные тесты — дороже, дают более точный результат и используются для подтверждения результата скрининговых тестов.
Важно понимать, что опираться на результаты только одного анализа нельзя, так как каждый из них может давать разные результаты на разных стадиях болезни.
Cерологические тесты бывают трепонемными и нетрепонемными. Отличие в методе: нетрепонемные тесты проводят не с самой трепонемой, а с ее аналогом. Они дешевле трепонемных и могут определять количество антител в крови, а не просто их наличие. Зато трепонемные тесты точнее.
Результаты серологических тестов в разные периоды
Если изначально неизвестно, болен ли человек сифилисом, врачи проводят скрининговые нетрепонемные тесты — RPR, РВ, РМП и другие. Эти тесты очень чувствительны и легко показывают скрытую инфекцию. Однако их результаты часто бывают ложноположительными, и для их подтверждения дополнительно проводят один из трепонемных тестов (чаще РПГА или ИФА).
- В первичном периоде, с 7–10 день твердого шанкра, становятся положительными нетрепонемные тесты, а с 3–4 недели — трепонемные.Эти временные границы являются неточными, и анализы могут стать положительными позже (особенно, если в период после заражения человек принимал антибиотики). Поэтому в случае подозрения на сифилис серологические тесты рекомендуется повторить через 10–14 дней или сразу провести один из прямых методов диагностики (ТПМ или ПЦР).
- Во вторичном периоде становятся положительными все серологические тесты. На этой стадии в крови присутствует наибольшее количество антител сифилиса, поэтому тесты редко ошибаются в сторону ложноотрицательных результатов.
- В третичном периоде остаются положительными трепонемные тесты, и постепенно становятся отрицательными нетрепонемные, т.к. исчезают из крови антитела IgM.
- После проведенного лечения трепонемные тесты могут оставаться положительными, но нетрепонемные должны стать отрицательными. Показателем того, что лечение проводится эффективно, является снижение титра антител по результатам нетрепонемных тестов — не менее чем в 4 раза за 4 месяца. За год–полтора после начала лечения эти тесты должны стать полностью отрицательными.
Что происходит с антителами к сифилису после излечения
Если терапия была подобрана правильно, и лечение оказалось эффективным, то антитела к сифилису в крови начнут стремительно уменьшаться: за 4 месяца титр антител (IgM) должен снизиться в 4 и более раз. В целом IgM в крови должны исчезнуть не более чем за 6–12 месяцев. Т.е. все нетрепонемные скрининговые тесты должны стать отрицательными.
IgG могут сохраняться в крови в течение нескольких лет, поэтому трепонемные тесты останутся положительными даже после излечения. Это часто смущает пациентов, и многие из них задаются вопросом: «Как убрать антитела к сифилису из крови?».
Ответ: никак. Но их и не нужно убирать. Положительные трепонемные тесты не являются признаком болезни, если нетрепонемные — отрицательны, а человеку было проведено раннее лечение.
В данной ситуации хорошим советом будет сохранить документ (выписку) о проведенном ранее лечении. Если встанет вновь вопрос о проведении повторного лечения, эта бумага поможет врачу разобраться в ситуации.
После излечения убрать антитела к сифилису из крови невозможно. Со временем они исчезнут сами. А до этого времени пациенту нужно иметь на руках выписку о том, что лечение состоялось и было успешным.
Совсем другая история, если помимо IgG, остаются положительными и IgM.
В этом случае встает вопрос о серорезистентности сифилиса. Такое состояние возникает, как правило, после неполноценно проведенного лечения.
Это проявляется стойкими положительными результатами нетрепонемных тестов в течение года и более или замедленным и несущественным снижением титра антител — меньше, чем в 4 раза за 1,5 года.
В этом случае обязательно проводится дополнительное лечение сифилиса.
назад к разделу «Сифилис» Записаться на прием к венерологу
назад к разделу «Сифилис»
Treponema pallidum (сифилис): анализ на суммарные антитела и сифилис RPR (антикардиолипиновый тест)
Анализ на сифилис RPR, также называется антикардиолипиновым тестом и относится к нетрепонемным тестам, поскольку выявляет антитела (классов IgG и IgM) к составным элементам тканей трепонемы.
Однако данное исследование определяет не только антитела к Treponema pallidum (бледной трепонеме), но также к другим разновидностям трепонем, или к некоторым собственным тканям организма (при аутоиммунных болезнях, хронических инфекциях).
Анализ на сифилис RPR это удобный и доступный тест, который отлично подходит для скрининга и для наблюдения за результативностью лечения болезни, за её течением.
Расшифровка анализа на сифилис RPR
Положительная реакция теста появляется обычно на 3-5 неделе после заражения или спустя неделю после появления первичного шанкра на теле.
Анализ бывает положительным также в течение года после излечения сифилиса и при некоторых других заболеваниях (антифосфолипидный синдром). При проведении анализа в динамике титр антител RPR уменьшается. При полном излечении сифилиса RPR-анализ в 98% случаев становится отрицательным.
- Если анализ на сифилис RPR впервые оказался положительным, то следующим шагом для подтверждения инфекции будет анализ на суммарные антитела к Treponema pallidum.
- Ложноположительный результат анализа можно встретить при беременности, туберкулёзе, онкологии, сахарном диабете, подагре, пневмонии и аутоиммунных заболеваниях, а также при наличии в организме других видов трепонем, наркомании, вирусном гепатите и др.
- Отрицательный результат анализа не может исключить полностью поздний третичный и ранний первичный сифилис.
Суммарные антитела к Treponema pallidum
Тест на суммарные антитела к Treponema pallidum (IgG и IgM ) даёт возможность подтвердить заболевание уже при первых клинических проявлениях и является методом ранней диагностики.
IgG к трепонеме сохраняются долго, иногда в течение всей жизни. IgM может указать на первичный или вторичный сифилис, иногда встречается при латентной стадии заболевания. Поэтому анализ на суммарные антитела к Treponema pallidum помогает отличить «свежее» заболевание от давней инфекции.
IgM к бледной трепонеме используются также для диагностики врождённого сифилиса и для определения риска передачи инфекции от матери к плоду.
Так, риск заражения плода от матери выше, если у беременной женщины инфекция «свежая», о чём могут сказать IgM в её анализе крови.
Однако если у родившегося от инфицированной матери ребёнка IgM не обнаружен, всё равно есть вероятность присутствия трепонемы в организме малыша, поскольку антитела к ней ещё могли не сформироваться.
Суммарные антитела к Treponema pallidum: расшифровка
Положительная реакция на антитела к бледной трепонеме указывает на разные клинические стадии сифилиса (первичный, вторичный, латентный). Также положительный результат анализа на суммарные антитела к Treponema pallidum может сохраняться некоторое время после курса лечения сифилиса («серологический шрам»).
Результат анализа отрицательный при отсутствии инфекции или при раннем первичном сифилисе.
Тест на суммарные антитела к Treponema pallidum может иметь сомнительный результат. Тогда проводится повторный анализ на суммарные антитела спустя пару недель.
Похожие записи:
- Что делать, если продуло шею: как лечить в домашних условиях, лекарства и народная медицина
- Что делать, если болит горло, температура, рвота и кашель?
- Тянущая боль в области яичников у женщины, о чем это говорит?
- Из-за чего сильно поднимается давление при нормальных анализах?
Серорезистентность после лечения сифилиса

В международной практике эффективность лечения сифилиса оценивают по результатам серологических реакций, причем анализируют не сам титр, а динамику снижения титра. Такой метод оценки называется полуколичественным, то есть проводимым не в абсолютных цифрах, а в категориях «больше-меньше», «мало-много».
Лечение признается безусловно эффективным, если в течение года после окончания лечения титр антител в реакции микропреципитации (РМП) снижается в 4 раза и более. В этом случае наблюдение за больным прекращается.
Специфическая терапия, проведенная регламентированными методами, не всегда обеспечивает негативацию серологических реакций. В ряде случаев, наблюдается феномен серорезистентности (СР) — положительные серологические реакции у больных, леченных по поводу сифилиса.
Серорезистентность (serum+ resistentia; «сопротивление сыворотки») — это определенное состояние организма, при котором сохраняется стойкая позитивность комплекса серореакций КСР (РСК с трепонемным антигеном + РМП с кардиолипиновым антигеном) или титры реагинов (антикардиолипиновых антител) в РМП не снижаются в 4 раза и более в течение 1 года после окончания полноценного специфического лечения ранних стадий сифилиса (ранние стадии сифилиса — это когда заболевание длится менее двух лет). Вопрос о СР после проведенного лечения поздних форм сифилиса в настоящее время не ставится.
Ранее использовался термин “серорезистентный сифилис”, который нельзя считать корректным. Более приемлемым будет определение – “серорезистентность после лечения сифилиса”.
Серорезистентность не является самостоятельной болезнью. Она отражает состояние взаимоотношений возбудителя и конкретного организма больного. Серорезистентность рассматривается как лабораторный признак неполной микробиологической санации, или как состояние, когда возбудитель остался в организме в неактивном состоянии без клинических проявлений после комплексного полноценного лечения раннего сифилиса. При СР лабораторные тесты (КСР) у взрослых спустя 1 год и более остаются стойко положительными.
Кроме того, определяется понятие замедленной негативации серологических реакций (ЗСНР). В тех случаях, когда в течение года после окончания лечения результаты тестов (КСР) остаются стойко положительными, без тенденции к снижению титра реагинов, следует говорить о серорезистентности. Если отмечается снижение титра реагинов в 4 раза и более, но полной негативации КСР не происходит, такие случаи следует рассматривать как замедленую негативацию серологических реакций.
Отсутствие или замедление негативации серологических реакций у части больных после адекватной терапии не является чем-то новым. С этой проблемой сифилидологи сталкивались на протяжении десятков лет, применяя самые различные лекарственные препараты. Серорезистентность была отмечена уже в допенициллиновую эру, в первые годы после внедрения серореакций в диагностику сифилиса.
В настоящее время серорезистентность и замедленная негативация серореакций наблюдаются всё чаще. Это объясняют, во-первых, необычайно высокой заболеваемостью в период эпидемии конца ХХ века, во-вторых, широким использованием в 90-х годах прошлого века методик лечения сифилиса дюрантными препаратами пенициллина, а также укорочением продолжительности лечения. По данным разных авторов СР встречается в настоящее время с частотой от 1,5 до 20%. В последние годы все чаще стали отмечаться неудачи в лечении больных сифилисом, приводящие к увеличению случаев серорезистентности.
Проблема серорезистентности при сифилисе очень значима. Она остро стоит как перед врачами венерологами, так и перед учеными, которые безуспешно пытаются найти пути ее решения, а также предлагают модификации методов лечения. Данный феномен является актуальной проблемой не только современной сифилидологии, но и иммунологии. На сегодняшний день отсутствует единая теория возникновения серорезистентности при сифилисе.
Причины развития серорезистентности активно изучаются. Исследователи пытаются выяснить, почему возникает серезистентность при сифилисе, однако среди них нет единого мнения по этой проблеме. Вопрос о причинах серорезистентности после лечения сифилиса остается одним из наиболее сложных как в практической, так и теоретической медицине. Доказано, однако, что чем позже начато лечение, тем чаще развивается серорезистентность.
Сифилис — это не только медицинская, но и социальная проблема, представляющая угрозу здоровью нации. Кроме этого, на диагностику и повторное лечение пациентов с серорезистентностью при сифилисе требуются дополнительные материальные затраты. Поэтому необходима разработка более эффективных методов лечения сифилиса при которых снижался бы риск развития серорезистентности, а также проведение надлежащих эпидемиологических и терапевтических мероприятий.
История термина и изучение серорезистентности
Впервые понятие серологической резистентности ввёл в венерологию Milian G., который в 1912 г. обратил внимание на возможность отсутствия негативации реакции Вассермана с кардиолипиновым антигеном у некоторых больных, достаточно леченных по поводу сифилиса.
Изучением феномена серорезистентности занимались многие отечественные исследователи. Их научно-прикладные исследования касались как диагностики, так и разработки новых патогенетически обоснованных подходов к терапии сифилиса. Исследования этого вопроса весьма затруднены в связи с невозможностью культивирования бледной трепонемы in vitro.
Классификация Милича
Представляет интерес классификация серологической резистентности, предложенная Миличем М.В. в 1987 г. Милич предложил подразделить серорезистентность на истинную, относительную и псевдосерорезистентность. Это разделение предполагает различный подход к терапевтическим и эпидемиологическим мероприятиям в отношении разных категориями пациентов. Границы между типами очерчены недостаточно четко из-за неоднозначности представлений об их причинах и отсутствия надежных диагностических критериев. Это, скорее, теоретические размышления, расширяющие наши представления о серорезистентности при сифилисе.
Истинная серорезистентность развивается у больных после проведения терапии при малой продолжительности нахождения трепонемы в организме (срок заражения не более 6 месяцев). Она возникает после достаточного лечения у больных, имевющих свежие формы сифилиса — ранний, вторичный рецидивный или скрытый сифилис со сроком болезни до 6 мес. У этих больных отмечаются колебания титра антител в процессе лечения, однако полная негативация серореакций не наступает.
Основными факторами для развития истинной серорезистентности являются:
недостаточная специфическая терапия, полученная больными по различным причинам,
хроническая алкогольная интоксикация и
соматическая отягощенность.
Истинная серорезистентность формируется у лиц с клинической излеченностью и обусловлена сохранением в организме бледной трепонемы, не утратившей своих антигенных свойств. Положительные результаты высокочувствительных трепонемных тестов (РИФ-абс-IgM, ИФА — абс) свидетельствуют об истинной серорезистентности, требующей дополнительного обследования и специфического лечения пациентов.
Истинная серорезистентность совпадает с проградиентным течением сифилитической инфекции, когда болезнь прогрессирует с нарастанием симптоматики. Тщательное обследование позволяет выявить специфические изменения внутренних органов и нервной системы (необходимо исследование ликвора). Именно истинная серорезистентность свидетельствует о необходимости дополнительного специфического лечения. Больные подлежат этиотропной и иммунокоррегирующей терапии.
Для лечения истинной серорезистентности дополнительно применяют антибиотики по схемам лечения вторичного рецидивного сифилиса. Кроме того, показаны иммуномодуляторы, биогенные стимуляторы. Сроки наблюдения при истинной серорезистентности – 5 лет.
Относительная серорезистентность развивается у лиц, начавших лечение по поводу скрытого раннего сифилиса (реже вторичного рецидивного) спустя шесть и более месяцев от момента заражения. Об относительной серорезистентности можно говорить в тех случаях, когда больные с ранними формами сифилиса получили адекватную терапию при сроке заражения более 6 месяцев, но не произошло снижения титров в серологических тестах. Дополнительное лечение не изменяет показатели серореакций.
Основной причиной относительной серорезистентности является длительное (чаще латентное) течение сифилиса. Возникновение относительной серорезистентности объясняют различными теориями . Одна из них предполагает, что относительная серорезистентность поддерживается наличием в организме мало- и авирулентных цист и L-форм.
Другая теория предполагает иммунологические механизмы формирования серорезистентности при сифилисе. Теория связана с концепцией антиидиотипических антител (вторичных), образующихся в ответ на появление противотрепонемных антител.
Предполагается, что при латентном течении сифилиса могут развертываться различные иммунологические реакции, включающие синтез антиидиотипических антител. Одним из важнейших свойств таких антител является способность воспроизводить структурные и некоторые функциональные свойства антигенов бледной трепонемы и вызывать специфический иммунный ответ, регистрируемый трепонемными тестами (КСР, РИФ, IgM-РИФ-абс, ИФА-абс, РИБТ) после проведения лечения в течении длительного времени. Эти антитела сохраняются после исчезновения инфекционного фактора (“иммунная память”) и не реагируют на терапию антибиотиками. О наличии антиидиотипических антител сообщали учёные в ряде публикаций (Т.М.Бахметьева и др., 1988; С.И.Данилов, 1996).
При этом, поскольку антиген (T. pallidum) в организме отсутствует, то необходимость в дополнительном лечении отпадает. При таком понимании относительной серорезистентности нет необходимости в дополнительней специфической терапии, а достаточно лишь иммунокоррекции пациентов. До настоящего времени выделение и идентификация антиидиотипических антител затруднены и объяснение серорезистентности их присутствием остается под сомнением.
Псевдорезистентность — это полное отсутствие возбудителя болезни в организме при сохраняющихся положительных серореакциях, обусловленных нарушениями в иммунной системе. Эти нарушения приводят к постоянной активации иммунокомпетентных клеток, вследствие чего антитела продолжают продуцироваться и определяются при постановке различных серологических реакций («серологический рубец»).
При псевдосерорезистентности трепонемы отсутствуют в организме человека, а результаты тестов можно считать биологическими ложноположительными реакциями. Понятие псевдорезистентности получило гораздо менее широкое распространения, чем остальные два термина. Сущность псевдорезистентности предстоит еще изучить, т.к. непонятно, как её дифференцировать с истинной резистентностью.
Одним из примеров является беременность, при которой возможны не только ложно-положительные результаты КСР, но и в ряде случаев позитивность высокочувствительных серологических реакций (РИФ и РИБТ), что способствует гипердиагностике сифилиса.
Методы тестирования
М.В.Милич (1987) писал: «Вопрос значительно упростится, когда будет разработана реакция (тест), которая при положительных серологических реакциях позволит достоверно судить о природе этой позитивности».
Несмотря на многолетние усилия отечественных и зарубежных ученых, разработчиков и производителей диагностических систем, до сих пор не удалось создать надежных методологий, позволяющих диагностировать наличие (отсутствие) трепонем в организме человека после адекватной и полноценной терапии.
Доказать полное отсутствие трепонем при наличии антител технически почти невозможно, т.к. практически все используемые непрямые методики основаны на антительном ответе. Отрицательный результат прямых тестов не доказывает отсутствие бледной трепонемы в организме, вне зависимости от наличия специфических или реагиновых антител. Кроме того, при тестировании существуют проблемы с биологическими ложноположительными реакциями, эффектом «прозоны» (отрицательными результатами тестов вследствие наличия огромного количества антител), «перекреста» с боррелиями и непатогенными спирохетами, а также с проблемы с реакцией экспресс-тестов на другие трепонематозы (фрамбезию, пинту и беджель).
Результаты серологических реакций не могут иметь самостоятельного диагностического значения, они лишь позволяют в сочетании с клиникой правильно ориентироваться в постановке диагноза и верно оценить качество лечения у конкретного больного. “Серологическое зеркало” – один из важнейших критериев излеченности у лиц, перенесших сифилис.
Дифференцировка видов серорезистентности основывается, как правило, на анамнестических и серологических данных. Установление серорезистентности базируется на результатах комплекса серореакций (КСР, РИБТ и РИФ).
Большое значение придается регистрации специфических IgM-ИФА- антител в реакциях Ig М -SPHA, 19S — Ig И — РИФ-абс. и Ig М ИФА (Ляхов В.Р.. Борисенко К.К. и соавт.. 1990; Рассказов H.H. и соавт.. 1990; Holzmann Н.Р.. 1987; Cschnait F.. 1989). Однако, трудоемкость указанных способов, отсутствие надлежащей материально-технической базы во многих медицинских учреждениях не позволяет широко внедрить их в практической венерологии.
Оценка результатов серореакций свидетельствует о том, что одним из наиболее ранних признаков первичного периода сифилиса является возникновение антител против бледной трепонемы, определяемое в РИФ, в то время как КСР остается еще негативным. В дальнейшем, через 6 нед после заражения, по мере развития сифилитической инфекции остальные реакции (КСР, РИБТ) постепенно становятся позитивными. Если при клинически выраженных формах активного сифилиса серореакции позволяют подтвердить и уточнить диагноз, то при латентных формах они являются основным и нередко единственным критерием.
Динамика серореакций в процессе лечения, проявляющаяся в снижении титра реагинов в КСР, и последующая негативация реакций, свидетельствуют о благоприятном результате лечения. Скорость негативации РСК весьма вариабельна у разных больных. У большинства больных свежими формами сифилиса стандартные серореакции становятся отрицательными в первые 4 – 6 мес после пенициллинотерапии: при первичном серопозитивном периоде сифилиса у 1/3 больных – через 2 – 3 мес, при свежем вторичном – через 7 – 8 мес, при вторичном рецидивном раннем латентном – через 10 – 12 мес и позже. РИФ и РИБТ негативируются значительно медленнее (через 3 – 4 года).
По окончании лечения больных поздними формами сифилиса (поздний скрытый, висцеральный, нейросифилис, поздний врожденный сифилис) КСР и особенно РИФ и РИБТ могут оставаться позитивными всю жизнь. В тех случаях, когда после полноценного лечения сохраняются позитивные реакции РИБТ при наступившей негативации КСР, по мнению некоторых авторов, имеет место так называемая следовая реакция или “серологический рубец”. Наличие инфекционного процесса отрицается.
Выставляя диагноз «серорезистентный сифилис», мы тем самым утверждаем, что у пациента имеется инфекционный процесс, а это далеко не всегда соответствует действительности, считает Н.И.Ильин и соавт. (1984), расценивая в ряде случаев положительные серологические реакции на сифилис, как следовые.
Многочисленные наблюдения свидетельствуют о возможной задержке или наличии стойко положительных серореакций даже у больных, энергично лечившихся по поводу ранних форм сифилиса (первичный серопозитивный, вторичный и латентный сифилис). Количество таких случаев возрастает по мере увеличения продолжительности заболевания, т. е. срока от момента заражения до начала специфической терапии. Это обстоятельство выдвигает чрезвычайно важную проблему, касающуюся развития серорезистентности сифилиса, интерпретация которой весьма противоречива.
Ложноположительные результаты тестирования
Проблема серорезистентности тесно связана с диагностикой латентных форм сифилиса и стойких “хронических” ложноположительных реакций у здоровых лиц или больных другими заболеваниями (злокачественные новообразования, лейкозы, болезни соединительной ткани, цирроз печени, лепра, малярия и др.).
При установлении диагноза СР необходимо в первую очередь исключить возможность наличия неспецифических (ложноположительных) серореакций. Ложноположительные результаты могут быть связаны с некоторыми сопутствующими заболеваниями, такими как гепатиты, туберкулез, массивные очаги воспаления и регенерации, новообразования, коллагенозы и др. Эти заболевания приводят к поликлональной активации лимфоидных клеток и, как следствие, образованию антикардиолипиновых антител (реагинов), взаимодействующих с кардиолипиновым антигеном.
Неправильная трактовка результатов серореакций приводит нередко к грубым диагностическим ошибкам, влекущим за собой драматические и даже трагические ситуации. В этом отношении важную роль играет своевременное тщательное и всестороннее обследование до лечения, чтобы избежать часто встречающуюся гипердиагностику (особенно неведомого сифилиса, lues ignorata). Все ошибки и неточности могут быть устранены при тесном контакте клиницистов и лаборантов.
Дифференциально-диагностическое значение серологических реакций особенно отчетливо выявляется при титровании исследуемых сывороток крови. Повышенные титры реагинов и антител более характерны для сифилитической инфекции, в то время как титры ложноположительных реакций чаще низкие (1 : 40) и нестабильные, хотя у 3 – 5% могут быть и более высокими (от 1 : 160 до 1 : 640).
Причины формирования серорезистентности у пациентов
Несмотря на многочисленные исследования серорезистентного сифилиса, причины и механизмы развития данного состояния остаются невыясненными. Единая теория развития серорезистентности отсутствует. До сих пор нет чёткого ответа на вопрос: почему у одних больных развивается серорезистентность, а у других — нет.
Остается актуальным изучение эпидемиологических особенностей, сопутствующей патологии, особенностей серологических реакций у больных с серологической устойчивостью после лечения сифилиса. Важно с практической точки зрения определить критерии, позволяющие прогнозировать развитие серорезистентности и, по возможности, предотвратить ее.
Существуют различные данные литературы о причинах возникновения серорезистентности. Однозначного ответа на вопрос о причинах данного состояния современная наука не дает. Серорезистентность с равной долей вероятности может быть как результатом персистенции в организме L- и цист-форм бледных трепонем (недоступных действию антибиотиков и сохраняющих жизнеспособность благодаря незавершенному фагоцитозу), так вследствие иммунопатологических изменений после перенесенного сифилиса. Эти факторы могут иметь различное значение для каждого конкретного больного и встречаться в разнообразных комбинациях. В настоящее время актуально изучение факторов развития серорезистентности и оценка вклада того или иного из них в формировании серорезистентности.
Часть причин, связанная с тем, что полного уничтожения трепонем не происходит (т.наз. персистенцией бледных тренонем в организме). Это
поздно начатое специфическое лечение (на поздних стадиях сифилиса)
неполноценное, недостаточно качественное лечение
прерванное лечение
неверно выбранные схемы лечения,
недостаточные суточные и курсовые дозы противосифилитических средств,
лечение дюрантными препаратами;
повышение резистентности трепонем к препаратам пенициллина
частое применение антибиотиков по поводу сопутствующих заболеваний
сопутствующие инфекции и патологии, тяжелые соматические заболевания внутренних органов и нервной системы (Бухарович H.H.. 1971: Винокуров И.Н. и соавт.. 1985).
сочетание сифилиса с другими инфекциями, передаваемыми половым путем,
трансформация трепонем в L-формы, цисты или сохранение трепонем, заключенных в полимембранные фагосомы и находящихся в состоянии сосуществования с организмом хозяина. Работами Н.М.Овчинникова и В.В.Делекаторского (1976) доказана возможность биологического превращение бледной трепонемы с образованием цист- и L-форм возбудителя заболевания с сохранением их до окончания лечения в интактном состоянии в эндотелии капилляров, что позволяет объяснить причины неудач лечения и замедление негативации серологических реакций.
Изменение (снижение) реактивности организма больного:
профессиональные отравления и другие хронические интоксикации,
плохие условия жизни, питания,
хроническая алкогольная интоксикация,
ВИЧ-инфекция,
токсикомания,
употребление наркотиков;
фоновая иммунодепрессия — нарушение иммунитета под влиянием внешних или генетических факторов
Современная серологическая диагностика сифилиса не раскрывает конкретную причину позитивности специфических и неспецифических серологических реакций при отсутствии клинических данных. По мнению И.П. Масеткина и соавт. , при проведении специфического этиотропного лечения сифилиса, как и других инфекционных заболеваний, первоначально исчезает из организма больного возбудитель (антиген), в то время как изменения в организме , вызванные болезнью (в том числе и антитела), исчезают значительно позднее (персистенция антител) или не исчезают вовсе. Изучаемый спектр иммуноглобулинов не дает полной информации о том, что лежит в основе антителообразования: присутствие в организме антигенов бледной трепонемы (т.е. наличие активного или скрытого инфекционного процесса) или «внутреннего образа» антигена.
Согласно другой концепции замедление негативации серологических реакций связывают с патологическими изменениями иммунологического состояния макроорганизма. На аутоиммунный, аллергический характер серорезистентности указывают ряд исследователей (Буданова Н.В., 1982: Главинская Т.А. и соавт., 1984: Максудов Ф.М.. 1984, Глозман В.Н. и соавт. 1991, Соколовский Е.В., 1995). Иммунологические сдвиги в организме при серорезистентности имеют важное значение не только для изучения ее патогенеза, но и для разработки рациональных способов терапии. В последние годы доказана высокая значимость иммунорегуляторных нарушениий в формировании СР и ЗНСР.
Причиной серорезистентности могут быть аутоиммунные процессы в организме. Например, серорезистентность может быть связана в том числе и с антифосфолипидным синдромом — развитием аутоиммунной реакции и появлением антител к широко распространенным фосфолипидным детерминантам, присутствующим на мембранах тромбоцитов, клетках эндотелия, нервной ткани.
Феномен серорезистентности может быть связан со многими причинами:
1) начало лечения в поздних стадиях сифилиса. Так как при длительном существовании трепонемы в организме больного скорость ее деления замедляется, что снижает эффективность пенициллинотерапии. (Соколовский Е.В., 1995, Чимитова И.А. атореферат);
2) неполноценное лечение (недостаточные суточные и курсовые дозы противосифилитических средств) (Орлова Л. И. 2001, Чеботарев В.В., Павлик Л.В. 2003, Чеботарев В.В., Чеботарева Н.В., Земцов М.А., Павлик Л.В., 2003);
3) наличие сопутствующих инфекций и соматических заболеваний, персистенция хронической инфекции в организме — туберкулез, лепра, малярия, лептоспироз (Глозман В.Н. 1991, Овчинников Н.М. 1987)); Так, системные заболевания, массивные очаги воспаления и регенерации, опухолевый рост могут привести к поликлональной активации лимфоидных клеток и, как следствие, образованию реагинов, взаимодействующих с кардиолипиновым антигеном (Нестеренко В.Г., Аковбян В.А, 2005г.).
4) хроническая алкогольная интоксикация (Соколовский Е.В., 1995, Завьялов А.И. 2001, Вислобоков А.В. 2005);
5) употребление наркотиков (Завьялов А.И. 2001);
6) «фоновая» иммунодепрессия — нарушение иммунитета под влиянием внешних или генетических факторов, а также при ВИЧ-инфекции (Соколовский Е.В., 1995);
7) Возможно, состояние серорезистентности при сифилисе обусловлено генетической предрасположенностью, так как у данных пациентов выявлено повышение частоты антигенов HLA B8, DR3, B18.
8)Острые и хронические гепатиты различной этиологии, сопровождаемые, как правило, цитолитическим синдромом, протекающие с нарушением глобулинового и липидного обмена. ( Вирусные гепатиты 1998, Ивашкин В.Т., Буеверов А.О. 2001, ШерлокШ, Дули Дж. 1999)
Индикаторами цитолитическиого синдрома при повреждении гепатоцитов, в первую очередь их цитоплазмы и органоидов, являются ферменты сыворотки крови, прежде всего АсАТ и АлАТ. АлАТ определяется в основном в митохондриях и в небольшой степени в цитоплазме гепатоцитов. Наибольшая гиперферментемия наблюдается при остром гепатите, в меньшей степени при хронических гепатитах различной этиологии и циррозе. ( Шерлок Ш, Дули Дж. 1999)
В работе Афонина А.В и соавт. при исследовании 486 пациентов с различными формами вирусного гепатита и 91 больного с серорезистентностью после проведенной полноценной терапии сифилиса сделаны следующие выводы: в 5,1 % случаев определялись биологические ложноположительные реакции на сифилис, а у 7,7 % больных сифилисом результаты серологического исследования оставались положительными, что, помимо прочего, может быть обусловлено и наличием гепатитов различной этиологии, в том числе вирусной.
Кроме того, развитию серорезистентности при сифилисе благоприятствуют следующие условия:
1. наличие сопутствующей микрофлоры, вырабатывающей пенициллиназу, нейтрализующую введенный в организм пенициллин (Чеботарев В.В.. Гаевская О.В. 2001);
2. трансформация бледных трепонем в L-формы, цисты, трудно поддающиеся действию пенициллина; (Данилов С.И., Назаров П.Г.2000, Кубанова А.А., Фриго Н.В., Китаева Н.В., Ротанов С.В., 2006)
3. нахождение трепонем в полимембранных фагосомах клеток организма, недоступных для антибиотика; (Данилов С.И., Назаров П.Г.2000)
4. общее нарушение обмена веществ (изменения глобулинового и липидного обмена (Фриго Н.В. 2001);
5. наличие трепонем в инкапсулированных очагах;
6. снижение чувствительности бледной трепонемы к антибиотикам (так Нестеренко В.Г., Аковбян В.А 2005г. говорят о штамме Treponema pallidum слабочуствительном к эритромицину)
Н.М. Овчинников и соавт. полагают, что серорезистентности благоприятствуют следующие условия:
наличие сопутствующей флоры, вырабатывающей пенициллиназу, нейтрализующей введенный в организм пенициллин;
переход бледных трепонем в L-формы, цисты, гранулы, трудно поддающиеся действию пенициллина;
нахождение трепонем в полимембранных фагосомах клеток организма, недоступных для антибиотика;
нарушение обмена веществ;
наличие трепонем в инкапсулированных очагах.
Причина развития серорезистентности остается неизученной, однако доказано, что чем позже начато лечение, тем чаще развивается серорезистентность. У этих больных обнаружено повышение уровня INF-γ, что отражает преобладание иммунорегуляции по Th-1 типу .
Замедленная негативация серологических реакций
В случае, если через год после полноценного лечения по поводу ранних стадий сифилиса негативация РСК или РМП не наступает, но отмечается снижение титра реагинов (не менее, чем в 4 раза) или снижение степени позитивности РСК от резко положительной до слабо положительной, данное состояние получило название замедленная негативация серологических реакций (ЗНСР). По данным разных авторов, ЗНСР после терапии сифилиса с использованием различных методик составляет от 15% до 30%.
Вопрос о замедлении негативации серологических реакций после полноценного лечения сифилиса остается одним из важных в сифилидологии, так же, как и проблема серорезистентности. Замедленная негативация серореакций часто принимается за СР, т.к. временные рамки этого явления достаточно размыты. Разночтения отчасти вызваны и тем, что оценивается степень позитивности серореакций (от + до 4+), т.е. сам способ оценки достаточно субъективный.
Считается, что причины возникновения ЗНСР те же, что и для СР — персистенция бледных тренонем в организме и иммунные нарушения.
Проблема изучения причин ЗНСР сохраняет свою актуальность, привлекая внимание многих исследователей. Сведения о механизмах ЗНСР после лечения ранних форм сифилиса нередко носят противоречивый характер и требуют дополнительного изучения.
Сохранение бледных трепонем в организме как причина серорезистентности
Бледная трепонема имеет особые свойства, которые позволяют ей «ускользать» от иммунной системы человека и от воздействия антибиотиков. Изучение морфологии бледной трепонемы с помощью электронного микроскопа позволило установить неизвестные ранее звенья патогенеза заболевания, возможность трансформации ее в L-формы, цисты, гранулы, трудно поддающиеся действию пенициллина, нахождение спиралевидных форм трепонем в полимембранных фагосомах, в инкапсулированных очагах клеток организма, недоступных для антибиотика.
Многие учёные считают фактором возникновения сероустойчивости наличие скрытых очагов бледных трепонем, осумковавшихся глубоко в тканях, где они недоступны воздействию лекарственных препаратов. Это положение достаточно убедительно продемонстрировано в работах Collart P. и соавторов. Экспериментальные исследования P. Collart et al. показали, что поздно начатое лечение, даже качественное, не способно полностью ликвидировать в организме больного все бледные трепонемы, которые сохраняются в осумкованных очагах в виде маловирулентных или невирулентных форм. Этим исследователям удалось создать экспериментальный сифилис у кроликов, зараженных материалом, взятым из лимфоузлов больных серорезистентным сифилисом, сформировавшимся после поздно начатого (от 6 месяцев до 2 лет) лечения вторичного рецидивного сифилиса.
Доказано, что при состоянии серологической резистентности, бледные трепонемы проникают в маловаскуляризированные ткани (ткани с малым количеством кровеносных сосудов и капилляров), малодоступные для иммунокомпетентных клеток и антибиотиков. ДНК бледной трепонемы обнаружена в лимфоузлах, сухожилиях, костях у лиц с положительными серологическими реакциями крови. Бледные трепонемы в организме сосуществуют с организмом хозяина, трансформировавшись в L-формы, цисты или заключенные в полимембранные фагосомы , обеспечивая в то же время антигенную стимуляцию. Присутствие бледной трепонемы в тканях поддерживает гуморальный иммунный ответ, что и проявляется положительными серологическими реакциями крови на сифилис.
Таким образом, формирование серорезистентности после лечения сифилиса может быть связано с сохранением в организме больного бледных трепонем. При этом предположенииперсистенция возбудителя в организме объясняется как результат нарушений регуляции функционирования макрофагального звена иммунитета, развивающихся под действием инфекционного агента и/или связанными с генетической предрасположенностью.
L-формы и цист-формы бледной трепонемы, как возможная причина формирования серорезистентности
Ряд исследователей связывают развитие СР с появлением в организме инфицированного сифилисом человека цист-формы устойчивого выживания и размножения бледной трепонемы с персистенцией ее в период латентного течения сифилиса. Описаны L-формы Т. pallidum, представляющие собой шаровидные или округлые образования разной величины и электронной плотности, являющиеся эволюционными формами возбудителя сифилиса со сниженной антигенностью, которые обеспечивают сохранение его в неблагоприятных условиях выживания, и развития так называемой тахифилаксии (устойчивость возбудителя к повторным курсам специфического лечения), причем одним из факторов появления таких форм выживания является проведение неадекватного лечения.
Еще в 1951г. E. Klieneberger-Nobel, основоположник учения о L-формах микроорганизмов, на основании литературных данных предположила, что гранулярные формы возбудителя сифилиса являются наиболее устойчивыми регенеративными формами и одной из фаз L-форм бледной трепонемы, ответственной за период латенции инфекции. В.Д. Тимаков также придавал L-формам основное значение в патогенезе инфекций, протекающих хронически, латентно, имеющих рецидивирующий характер (туберкулез, сифилис, бруцеллез). Общепринято мнение, что L-формы представляют собой приспособительную изменчивость микробов под влиянием неблагоприятных факторов внешней среды (В.Д. Тимаков, В. Я. Каган, 1961, 1967, 1973).
Л.М. Устименко (1964-1983) впервые разработала методику получения L-форм бледной трепонемы, детально изучила их свойства и особенности как в культуре, так и в эксперименте на животных. Основные положения ее исследований заключаются в следующем. L-формы возбудителя сифилиса имеют 4 фазы развития, первой из которых являются гранулярные формы, наиболее устойчивые к внешним воздействиям, в частности — к пенициллину. Выяснено, что L-формы трепонемы и культуры — ревертантны более, чем в 20 раз устойчивее к пенициллину, чем исходные спиралевидные формы. Выявлена способность бледных трепонем превращаться в L-формы в зависимости от фазы роста популяции и концентрации пенициллина. Л.М. Устименко впервые установила в эксперименте на кроликах, что бледная трепонема в латентном периоде заболевания превращается в гранулярные и L-формы и персистирует в организме животных, являясь определенным звеном в естественном цикле развития трепонемы в организме. Важное теоретическое и практическое значение имеет наблюдение Л.М. Устименко о L-трансформирующем влиянии на возбудителя сифилиса соответствующих иммунных сывороток, особенно если помимо антител в сыворотке крови содержится пенициллин, а на L-формы губительно действуют только дозы пенициллина в десятки раз превышающие дозы, принятые для извитых форм.
Беднова В.Н. (1956) изучала антигенные свойства гранулярных форм культуральной бледной трепонемы путем иммунизации ими кроликов и морских свинок с последующим исследованием крови в реакциях лизиса и агглютинации, контролем служила иммунизация лабораторных животных извитыми формами бледных трепонем. Полученные результаты показали, что гранулярные и извитые формы обладают аналогичными антигенными свойствами, но у гранулярных форм они слабее. Также обращают на себя внимание наблюдения Бедновой В.Н., полученные в 60-х годах прошлого века при исследовании в РИФ сывороток крови пациентов, имевших сифилис в анамнезе. При этом в ряде случаев при отрицательных результатах всех серологических реакций, в том числе и РИФ, на протяжении несветящихся теней трепонем выявлялись яркие (4+) зерна — гранулы, что указывало на наличие у этих пациентов в крови большого количества антител только к гранулярным формам трепонемы, обладающих сильным специфическим антигенным свойством.
Скрытый сифилис как причина серорезистентности
Многочисленные данные свидетельствуют о преимущественном развитии CP из скрытых форм сифилиса. Увеличение количества больных скрытым сифилисом является общемировой проблемой. Скрытое течение сифилитической инфекции можно рассматривать как предрасполагающий фактор к развитию CP и замедленной негативации серологических реакций.
Генетические причины возникновения серорезистентности
В формировании серорезистентности и замедленной негативации серореакций, по данным некоторых исследователей, могут играть роль генетически обусловленные особенности реагирования иммунной системы отдельных больных на внедрение бледной трепонемы.
В настоящее время установлено, что различная видовая и индивидуальная чувствительность к инфекциям в значительной степени обусловлена наследственными механизмами. Кроме того, известно, что высота иммунного ответа также генетически детерминирована. Установлено, что гены, контролирующие силу иммунного ответа, находятся в тесной связи с главным комплексом гистосовместимости.
Возможно, что развитие серорезистентности связано с генетическим дефектом макрофагов, так как существует корреляция между распределением гистосовместимости в разных группах больных сифилисом, в частности, у больных серорезистентным сифилисом отмечено повышение частоты носительства антигенов HLA-B8, DR-3, B-18.
Недостаточное, ненадлежащее или позднее лечение как фактор возникновения серорезистентности
Современная антибиотическая терапия окончательно решила вопрос об излечимости сифилиса. Однако, методы специфического лечения сифилиса не всегда обеспечивают негативацию стандартных серологических реакций (КСР, РИБТ и РИФ) и могут привести к формированию серорезистентности при сифилисе. К началу 2000-ных серорезистентность при сифилисе при лечении различными методиками, по данным разных авторов, составляла 15-30%.
Увеличение процента развития серорезистентности пациентов после проведенного полноценного специфического лечения сифилиса специалисты объясняют высокой заболеваемостью сифилиса в период эпидемии 90-х гг., широкое применение дюрантных препаратов пенициллина, укорочение продолжительности лечения, несоответсвие длительности основного и дополнительного лечения принятым схемам. Все это необходимо учитывать при решении вопроса о причинах серорезистентности после лечения.
1. Неполноценное или поздно начатое лечение является одной из главнейших причин развития серорезистентности.
2. Известно появление резистентных форм возбудителя к макролидам. Сообщения о случаях резистентности клинических проявлений сифилиса к традиционным антибактериальным препаратам (пенициллину и макролидам) вызывают серьезную обеспокоенность специалистов.
Макролиды – это группа лекарственных препаратов, большей частью антибиотиков (производящихся, главным образом, в форме таблеток) со сложной циклической структурой, являющаяся наиболее безопасной группой антимикробных средств.
3. Применение дюрантных препаратов пенициллина
С 1993 г. в России для лечения сифилиса, в том числе его скрытых и поздних форм, стали применяться пролонгированные препараты пенициллина. Широкое применение для лечения ранних форм сифилиса нашли такие препараты пенициллина пролонгированного действия, как экстенциллин, ретарпен (действующее вещество бензатин-бензилпенициллин G). Широкому внедрению этих препаратов сопутствовал рост числа неудач в терапии сифилиса — серологической резистентности, замедленной негативации серологических реакций и даже клинических рецидивов, — что свидетельствует о недостаточной эффективности дюрантных препаратов пенициллина при некоторых формах заболевания. За годы использования этих препаратов по западной модели, которая предполагает создание и поддержание определенной концентрации антибиотика в крови и тканях только за счет немногочисленных инъекций пролонгированных препаратов пенициллина, число случаев развития СР после лечения вторичного свежего сифилиса заметно увеличилось. Копирование с 1995 года зарубежных схем лечения и отсутствие собственных исследований, обосновывающих их целесообразность с позиций доказательной медицины, привело к тому, что появились пациенты с серорезистентностью (20-30 %), преимущественно пролеченные бензатин-бензилпенициллином.
По данным разных авторов, частота возникновения СР после лечения бензатин бензилпенициллином вторичного рецидивного и раннего скрытого сифилиса с продолжительностью заболевания свыше 6 месяцев достигает 25 – 35% и даже более. Эти цифры, невозможные в прошлом, в эпоху курсового и хронически перемежающегося лечения водорастворимым пенициллином, неоспоримо свидетельствуют о снижении качества терапии больных сифилисом, когда заболевание не излечивается, а переводится в латентную форму. Нельзя пренебрегать значительным ростом числа случаев СР (в 2,3 – 2,8 раза), зарегистрированным после повсеместного внедрения в практику бензатин бензилпенициллина, поскольку за этим состоянием с высокой долей вероятности скрывается персистенция в организме активных трепонем.
В ранее проводимых исследованиях на базе ГКБ №14 и ГУ ЦНИКВИ (В.С. Мыскин, О.К. Лосева, Г.Л. Катунин, 2003г.), было доказано, что самый высокий риск развития серорезистентности отмечается у пациентов получавших лечение по поводу ранних форм сифилиса такими препаратами пенициллина, как бициллины-1, -3, -5, экстенциллин, ретарпен. А также по схеме использования на начальных этапах растворимых форм пенициллина, которые дают высокую концентрацию антибиотика в крови и тканях пациентов, с последующим переходом на дюрантные пенициллины, что приводит к резкому снижению распределения антибиотика в организме. Эти же исследования показали, что самым неэффективным препаратом резерва оказался сумамед (риск возникновения серорезистентности составил 25%).
Применение массивных доз пенициллина и его пролонгированных препаратов оказывает существенное влияние на снижение иммунитета больных, к тому же дюрантные препараты (ретарпен, экстенциллин и др.) в лечебных дозах не проникают через гематоэнцефалический барьер. Применение дюрантных препаратов пенициллина не позволяет достичь адекватных концентраций антибиотика во всех тканях организма, в частности нервной. Эти препараты могут оказаться недостаточно эффективными при лечении больных с признаками поражения нервной системы даже в ранних стадиях сифилиса.
Известны случаи развития манифестного нейросифилиса спустя несколько месяцев после окончания специфической терапии вторичного свежего сифилиса пролонгированными препаратами пенициллина в соответствии с рекомендованными методиками. В публикациях нередко приводятся описания случаев развития нейросифилиса, особенно у больных, лечившихся экстенциллином и ретарпеном по поводу раннего скрытого и вторичного рецидивного сифилиса, чаще при лечении поздних рецидивов. При исследовании спинномозговой жидкости больных с СР патологические изменения ликвора выявляются в 23 – 27% и даже в 47,7% случаев. Таким образом, за состоянием СР часто стоит сифилис нервной системы, не только бессимптомный, но и манифестный, не диагностированный своевременно из-за отказа пациентов от люмбальной пункции и неадекватно леченный ввиду применения пролонгированных препаратов, плохо проникающих через гематоэнцефалический барьер.
Как свидетельствует накопленный за это время опыт применения данных препаратов, частота серорезистентности после лечения больных ранними формами сифилиса экстенциллином варьирует от 1,7 до 10 %, ретарпеном – от 2 до 5 %. Оба эти препарата оказались достаточно эффективными при лечении первичного и вторичного свежего сифилиса. Серорезистентность после их применения отмечалась исключительно редко (1,5 %) или отсутствовала.
Лечение вторичного рецидивного сифилиса экстенциллином заканчивалось формированием серорезистентности в 49,2 % случаев, а скрытого раннего сифилиса – в (42,3 – 57,4) % случаев. Негативация серологических реакций у пациентов, лечившихся экстенциллином по поводу вторичного рецидивного и раннего скрытого сифилиса, произошла лишь в 70 % и 77 % через 1,5 и 2,5 года соответственно.
Наблюдения последних лет свидетельствуют о том, что эти препараты следует использовать для лечения только первичного и вторичного сифилиса с длительностью болезни не более 6 месяцев. При лечении пролонгированными препаратами больных вторичным рецидивным и скрытым ранним сифилисом частота случаев серологической резистентности достигает 32-38%, а замедленная негативация наблюдается почти всегда, что делает применение этих препаратов нецелесообразным.
Если при лечении натриевой солью бензилпенициллина больных не произошло четырёхкратного снижения титров нетрепонемных тестов к шести месяцам после окончания терапии, а к году реакция микропреципитации остаётся положительной, то серорезистентность надо устанавливать через 1 год. При четырёхкратном снижении титра нетрепонемных тестов к 6 месяцам, но отсутствии негативации комплекса серологических реакций в дальнейшем серорезистентность необходимо устанавливать к 1,5 годам.
Поиск новых методов лечения с использованием как специфических, так и не специфических препаратов у пациентов с серорезистентностью после лечения сифилиса продолжается. При этом, препараты средней дюрантности обладают рядом преимуществ по сравнению с бензатин бензилпенициллином и могут быть рекомендованы для более широкого применения в амбулаторной практике.
ЗНСР и дополнительное лечение
Если через год после полноценного лечения негативация нетрепонемных тестов (НТТ) не наступила, но отме- чается снижение титра реагинов (по меньшей мере в 4 раза) или снижение степени позитив- ности от резко положительной до слабо положительной, то эти случаи рассматривают как замедленную негативацию серологических реакций и наблюдение продолжают еще 6 меся- цев. Если в течение этого времени продолжается снижение степени позитивности НТТ, то наблюдение можно продолжить еще 6 месяцев. В отсутствие дальнейшего снижения степе- ни позитивности НТТ проводят дополнительное лечение. В этих случаях назначается дополнительное лечение.
Смешанные инфекции как причина серорезистентности
Смешанное инфицирование играет важную роль в формировании серологической устойчивости. Сифилис и уретрогенные инфекции, передающиеся половым путём (ИППП) – хламидиоз, микоплазмоз, трихомониаз, герпес и др., имеют общие социальные и поведенческие факторы риска и, в связи с этим, часто присутствуют в одной и той же популяции. Уретрогенные ИППП выявляются у 60-70 % больных ранними формами сифилиса.
Сифилис протекает в сочетании не только с другими ИППП, но и вирусными гепатитами, туберкулезом, что может существенно влиять на ход лечения сифилиса, т.к. организм больных с сочетанной инфекцией совершенно по-другому реагирует на атибиотики. В результате смешанного инфицирования не только происходит изменение механизмов инфекционного процесса, но и может возникать резистентность к лечению.
Особая роль отводится хламидиям C. trachomatis – уникальным бактериям с внутриклеточным циклом развития, поражающим не только клетки эпителия мочеполовых органов, но и иммунной системы, в частности лимфоциты и макрофаги.
Поэтому, можно предполагать, что ассоциация сифилиса с другими ИППП и, прежде всего, с урогенитальным хламидиозом может быть важным фактором формирования серорезистентности и что причины последней обусловлены имеющимися у этих больных иммунологическими нарушениями.
Другие соматические заболевания и их роль в формировании серорезистентности
В литературе описана реакция обострения (интоксикация, усиление воспалительных явлений в пораженных тканях, токсический шок), развивающаяся в начале специфической терапии больных сифилисом, с формированием в дальнейшем серологической устойчивости. Показано, что ни реакция обострения, ни степень её выраженности не имеют прогностической значимости в отношении формирования серорезистентности.
Вместе с тем отмечается значимость таких факторов, как перенесенные и сопутствующие соматические заболевания, хроническая алкогольная интоксикация, длительность сифилитической инфекции. В то же время, в литературе существует мнение, что наличие различных соматических заболеваний у больных сифилисом на современном этапе не является существенным фактором, влияющим на развитие серорезистентности, а формирование данного состояния обусловлено сроками от момента заражения до начала специфического лечения, а также недостаточностью лечения, назначаемого без учёта давности инфекционного процесса.
Опасность серорезистентности как предвестника нейросифилиса
Серорезистентность опасна своими последствиями. По данным отечественной литературы, среди пациентов с серорезистентностью высок удельный вес лиц с патологией ликвора (до 30%), что служит основой для формирования в будущем манифестных форм нейросифилиса. При проведении спинномозговой пункции лиц с СР, изменения в спинномозговой жидкости (положительные серологические реакции, повышенное содержание белка, цитоз), в сочетании с неврологической симптоматикой позволяют установить нейросифилис примерно у половины пациентов.
Психологические проблемы серорезистентности
За последние годы тысячи людей, переболевших сифилисом, стали сероположительными. Очень важно понимать, связаны ли положительные результаты серологических реакций с замедленной негативацией или с развитием устойчивой серопозитивности т.е. серорезистентности.
Сохраняясь после проведения дополнительного лечения, серорезистентность является причиной морального дискомфорта больных, когда у них при обследовании в случаях поступления на работу, периодических медицинских осмотров, беременности, госпитализации и т.д. выявляются положительные результаты тестов на сифилис. Помимо психоэмоциональной травмы, связанной с необходимостью признания перенесенной инфекции и постоянных объяснений причин положительных реакций, эти люди могут действительно испытывать нужду в дополнительном или профилактическогом лечении.
Иммунная система при серорезистентности
Течение и исход инфекции в значительной степени зависят от иммунологического состояния макроорганизма. Серорезистентность не всегда является показателем незавершенного лечения, но она указывает на стойкие иммунобиологические сдвиги в организме больного, перенесшего сифилис. Понимание иммунологических сдвигов в организме при серорезистентности важно не только для изучения патогенеза этого состояния, но и, в первую очередь, для разработки оптимальных методов лечения пациентов с серорезистентностью при сифилисе.
Несмотря на многолетние усилия как отечественных, так и зарубежных ученых, в настоящее время нет единого мнения о состоянии иммунологических реакций при серорезистентном сифилисе, а представленные результаты исследований весьма неоднозначны. Данные исследователей разноречивы и недостаточны для формирования полной картины иммунорегуляторных особенностей у больных с CP и ЗНСР. Только комплексная оценка иммунного статуса с использованием современных методов иммунологических исследований и анализа анамнестических данных в сочетании с соматическим обследованием, может привести к формированию единой концепции развития CP и ЗНСР.
Исследования показали, что при серорезистентности в организме больных имеются признаки неполной элиминации трепонемного антигена. Этому в значительной мере способствуют дисбаланс и дисфункция клеток иммунной системы. Изменения более существенные обнаруживаются у лиц, лечившихся по поводу рецидивного и раннего скрытого сифилиса. Эти сдвиги иммунитета характеризуются увеличением уровня IgG и специфических IgM, а также повышением продукции ИЛ-1 и ИЛ-2, что свидетельствует о наличии специфической антигенной стимуляции. В ряде случаев нарушается функция Т-клеточного звена иммунитета за счет активации Т-супрессоров и снижения хелперной функции.
******** или когда приводятся достаточно убедительные, но все же косвенные доказательства, к примеру, обнаружение трепонемспецифического IgM.
Соколовским Е.В. и соавторами доказано, что уровни содержания специфического Ig M в сыворотке крови при серорезистентном сифилисе соответствуют таковым при манифестных формах сифилиса. Кроме того, повышение выработки специфического Ig G, а также повышенный нейтрофильный фагоцитоз у больных с серорезистентным сифилисом связывают с присутствием инфекционного агента в организме .
Имунные нарушения при серорезистетности
Серорезистентность возникает на фоне существенных нарушений иммунной системы, роль которых при сифилисе активно исследуется. Исследования показали, что при серорезистентности в организме больных наблюдается дисбаланс и дисфункция клеток иммунной системы. С целью совершенствования схем терапии и определения иммуногенеза CP и ЗНСР многие авторы, как у нас в стране, так и за рубежом пытаются исследовать и трактовать отдельные иммунологические сдвиги у пациентов с CP и ЗНСР, отдавая предпочтение углубленному анализу динамики отдельных показателей или звеньев иммунитета.
Серорезистентность сопровождается нарушениями клеточного и гуморального звеньев иммунитета. Данные проведённых ранее исследований показывают, что у больных ранними формами сифилиса со стойко положительными серологическими реакциями после лечения, по сравнению с пациентами со своевременной негативацией серологических реакций, имеются изначально более глубокие нарушения клеточного иммунитета и факторов естественной резистентности (значительное снижение количества Т-хелперной субпопуляции лимфоцитов, низкий индекс иммунорегуляции, более высокий уровень активированных Т-лимфоцитов, снижение количества естественных киллеров).
Эти изменения, возможно, имеют компенсаторное значение и свидетельствуют о наличии антигенной стимуляции, приводящей к более интенсивной выработке антитрепонемных антител. Снижение числа естественных клеток-киллеров у пациентов данной группы может быть свидетельством хронизации инфекционного процесса и низкой функциональной активности Т-хелперных лимфоцитов (в частности, Тh-1, продуцирующих гамма-интерферон).
Напротив, у пациентов со своевременной негативацией серологических реакций имеет место более низкий уровень активированных Т-лимфоцитов (даже их значительное снижение) и существенное увеличение количества естественных киллеров
При серорезистентном сифилисе иммунограмма имеет следующие особенности: повышение активности цитолитических Т-клеток и натуральных киллеров, что типично для хронического течения инфекции. В то же время отмечаются признаки декомпенсации иммунной защиты. Цитолитический потенциал NK уменьшен вследствие снижения содержания CD16+NK-клеток, обладающих самой высокой среди NK-клеток цитолитической активностью [Баткаев Э.А., Шапаренко М.В., Щербаков М.А., 2000, Щербаков М.А., 2001]. Количество моноцитов значительно превышает норму. Абсолютное и относительное содержание нейтрофилов в крови больных вторичным сифилисом также повышено. Что, вероятно является результатом компенсаторной реакции, вследствие выраженного снижения функции этих клеток. Несмотря на то, что интенсивность и активность фагоцитоза соответствует уровню нормальных значений, отмечается снижение показателей индуцированного НСТ-теста, низкий уровень фагоцитарного числа. Все эти изменения в сочетании с существенным снижением функционального резерва нейтрофилов у больных свидетельствуют об истощении бактерицидных кислородозависимых механизмов и показывают, что система фагоцитоза работает на пределе своих возможностей. (Фаст, 2006)
При изучении гуморального звена иммунитета были выявлены следующие особенности: увеличение содержания β-глобулинов и α-глобулинов, начиная со стадии вторичного сифилиса. На ранних стадиях инфекции достоверно увеличивается только количество IgM, позднее происходит также нарастание уровня и IgG. В то же время, усиленный синтез иммуноглобулинов при ранних формах сифилиса сочетается со снижением гемолитической активности сыворотки.
Изменения уровней цитокинов у больных с серорезистентностью имеет разнонаправленный характер. Исходно отмечается снижение концентрации IL-2, IL-10 и γ-IFN, некоторое повышение IL-lβ, IL-4, IL-6 и TNFα. Повышение уровня IL-4 у больных с серорезистентностью при сифилисе может указывать на преобладание реакций гуморального иммунитета, которые, в отличие от клеточно-опосредованных реакций, приводят не к элиминации трепонем, а к длительной персиситенции возбудителя в макроорганизме.
Иммунные нарушения как фактор возникновения серорезистентности
Важная роль в формировании серорезистентности отводится иммунологическим нарушениям при сифилисе, состоянию реактивности макроорганизма. Ряд авторов считают, что у больных серорезистентным сифилисом снижается количество Т-лимфоцитов на 50 %, а В-лимфоцитов на 20 % ниже нормы и под действием пенициллинотерапии данные показатели нормализуются.
В то же время, другие авторы отмечают незначительное отличие содержания Т-лимфоцитов от среднестатистического уровня у больных серорезистентным сифилисом, а количество В-лимфоцитов достоверно повышено, что коррелировало с повышенным содержанием Ig G и Ig M в крови больных.
Установлены достоверные иммунные отклонения у больных с серорезистентным сифилисом:
снижение Т-супрессоров,
снижение количества В-лимфоцитов,
увеличение содержания Ig A и Ig G,
снижение пролиферативной активности лимфоцитов периферической крови
отсутствие восстановления пролиферативного ответа экзогенным интерлейкином-2 лимфоцитов, обработанных циклоспорином А.
Серорезистентность может иметь место и при отсутствии признаков иммунодефицита, однако её частота наиболее высока именно у больных с иммуносупрессией. Наиболее наглядно это проявляется у ВИЧ- инфицированных больных сифилисом, у которых иммунодефицит вследствие ВИЧ — инфекции приводит к изменению клинических проявлений сифилиса и отрицательно влияет на эффективность лечения
В работе Семенухи К.В. (1996 г.) показано, что в формировании серологической резистентности важную роль играют заболевания желудочно-кишечного тракта, печени, вредные привычки (алкоголизм, наркомания). Автор установил, также, следующие иммунологические нарушения – выраженное количественное и качествен- ное угнетение Т и В — звеньев иммунитета, неспецифических факторов защиты (фагоцитарной активности лейкоцитов, титра комплемента), нарушение биоэнергетического обмена в иммунокомпетентных клетках, заключающиеся в снижении содержания адениловых нуклеотидов, энергоза- ряда, креатинин фосфата.
Иммуногенетические причины серорезистентности
Важную роль в восприимчивости к сифилису, а также в развитии серорезистентности играют иммуногенетические механизмы. В частности наличие антигенов главного комплекса гистосовместимости (major histocompatibility complex, MHC ).
Главный комплекс гистосовместимости – комплекс тесно сцепленных генетических локусов и кодируемых ими молекул, ответственных за развитие и регулирование иммунного ответа и тканевую совместимость. Это главный фактор, определяющий иммунологическую индивидуальность. Такая система существует у каждого вида млекопитающих. Синонимом MHC человека является система HLA (human leukocyte antigens).
Человеческие антигены MHC носят название человеческие лейкоцитарные антигены (HLA). Антигены HLA играют важнейшую роль в регуляции иммунного ответа на чужеродные антигены и сами являются сильными антигенами. На сегодняшний день эти антигены обнаружены практически во всех клетках, имеющих ядро. Система HLA характеризуется чрезвычайно высоким уровнем полиморфизма, то есть содержит гены, которые проявляются более чем в одной фенотипической форме и наследуются в связи с законами Менделя. Этот полиморфизм приводит к существованию необычайно сложной системы презентации антигена. У человека гены MHC расположены на коротком плече 6-й хромосомы.
Антигены HLA подразделяются на две группы: антигены класса I и класса II. Атигены класса I образуют комплексы антигенов, расположенных в трех смежных локусах (HLA-А, HLA-В, HLA-C). Антигены HLA-D организованы в комплексы, содержащие антигены HLA-DR (D-родственный), HLA-DQ и HLA-DP. В пределах комплекса HLA расположены и другие важные гены, кодирующие, например, ФНО-α и ФНО-β, родственный им лимфотоксин LTB. До того как антигенспецифичная CD4+ T-клетка сможет узнать экзогенные антигены, в том числе чужеродные молекулы или микроорганизмы, они должны быть подвергнуты интернализации, расщеплению на пептидные фрагменты (в процессе опосредованного рецепторами эндоцитоза или фагоцитоза) и связаны с пептидсвязывающей щелью молекулы MHC. Молекулы MHC могут активировать CD4+ T-клетки, индуцировать их пролиферацию и секрецию различных цитокинов. В этом процессе важную роль играет фактор некроза опухолей альфа, выделяемый антигенпрезентирующими клетками. Он приводит к образованию радикалов кислорода, способных уничтожать внутриклеточные микроорганизмы. Более того, активированные CD4+ T-клетки могут стимулировать образование антител В-клетками. Оба механизма направлены на уничтожение внеклеточных патогенов, в том числе и на Treponema pallidum. (Бурместер Г.-Р., Пецутто А. 2007)
Так, в результате HLA-типирования у больных разными формами сифилиса различные авторы обнаруживали снижение частоты антигена HLA-А9, HLA-CW4 и повышение антигенов HLA-В группы. Так по данным Мажникова А.Т., HLA-В7 антиген при раннем сифилисе встречается чаще, чем у здоровых лиц и при позднем сифилисе, HLA-В18 антиген повышен при всех видах сифилиса (ранних, поздних формах), а при серорезистентности его уровень значительно выше, чем при других видах сифилиса. При типировании лимфоцитов больных сифилисом по локусу HLA-DR у них чаще. Чем у здоровых, встречается антиген HLA- DR2. У больных серорезистентным сифилисом была повышена частота антигена HLA-DR3 по сравнению как с больными другими формами сифилиса, так и со здоровыми лицами. С антигенами HLA-B7 и HLA-DR2 связывают низкую Т-клеточную иммунореактивность, при сохраненной активности В-клеточного иммунитета. (Мажников А.Т., 1993)
По данным Обухова А.П. у всех больных сифилисом повышена частота встречаемости антигенов HLA-А1, HLA-В17, HLA-В40. в то же время частота встречаемости антигена HLA-В5 у больных ниже по сравнению со здоровыми донорами. (Обухова А.П., 2007) По данным Вязминой Е.С. и соавт у больных с серорезистентностью при сифилисе уровень sHLA-I имеет пониженное значение, по сравнению с уровнем данного антигена у здоровых людей. Уровень растворимого sCD50 антигена (sCD50 — антиген адгезии) в сыворотках крови больных серорезистентностью также значительно ниже уровня sCD50 в группе здоровых доноров. Механизм ассоциации аллелей HLA с предрасоложенностью к заболеваниям и уровнем иммунореактивности выяснен не полностью и до сих пор служит предметом многочисленных исследований.
Гипотеза о существовании входящих в систему HLAIr-генов, аллели которые находятся в неравновесном сцеплении с аллелями других локусов HLA (вероятнее всего В-D), в настоящее время является наиболее правдоподобной по данным Авербаха М.М. и соавт.(1985г). Есть исследования, подтверждающие связь HLA с силой иммунного ответа человека против антигенов ряда возбудителей инфекционных заболеваний (Сочнев А.М., и соавт., 1967)
Антиидиотипические антитела и их роль в формировании серорезистентности
В формировании серорезистентности и замедленной негативации серореакций, по данным некоторых исследователей, могут играть роль антиидиотипические антитела, генетически обусловленные особенности реагирования иммунной системы отдельных больных на внедрение бледной трепонемы.
Заслуживает внимания работа Данилова С.И., в которой показано, что одной из причин относительной серорезистентности являются сетевые идиотипические взаимоотношения в иммунной системе с выработкой антиидиотипических аутоантител, направленных на антитела к бледной трепонеме. Они способны вызывать специфический иммунный ответ и сохраняются после исчезновения инфекционного агента. Так же, автор предложил определять степень активности процесса с помощью тестов РИФ-абс Ig М и ИФА Ig М, IgG, что позволяет провести дифференциальную диагностику истинной серологической резистентности от других её вариантов.
Иоффе В.И. (1974), Канкель и Лосс (1975), Данилов С.И. и соавт. (2000) пытались объяснить формирование относительной серорезистентности наличием иммуноглобулинов идиотипов. Они писали, что идиотип является уникальной характеристикой антител определенной специфичности, а также клона. Продуцирующего эти антитела. Появление в организме антител новой специфичности сопровождается появлением нового идиотипа. Который, в свою очередь, расценивается иммунной системой как антиген, вызывая формирование антиидиотипических антител.
Известны антиидиотипические антитела альфа- и бета-типа, направленные, соответственно, на детерминанты перекрестно-реагирующих идиотипов и сайт- ассоциированных идиотипов (связанных с активным центром антитела). Антиидиотипические антитела бета- типа, в свою очередь, индуцируют образование антител, сходных по специфичности с антителами к антигену, запустившему первичный иммунный ответ, при отсутствии этого антигена. (Erne N.K.1985) Таким образом, внешний антиген вызывает каскад последовательных иммунологических реакций, состоящий в образовании антител, анти-антител, анти-анти-антител., которые могут продолжаться неограниченно долго (Paul W.E. 1984) и составляют так называемую идиотипическую сеть.
Факторами, предрасполагающими к формированию антиидиотипических антител, могут быть длительное скрытое течение сифилиса при отсутствии специфической терапии и индивидуальные, генетически обусловленные особенности иммунологического реагирования.
Длительное течение инфекционного процесса предрасполагает естественное развитие всего спектра иммунологических реакций, включая образование антиидиотипических антител, которые способны воспроизводить структурные и функциональные свойства номинального антигена. Хорошо известно, что присутствие в организме антигена — основное условие не только для начала, но и для поддержания иммунного ответа. Элиминация антигена прерывает иммунный ответ, предотвращая его развитие и приводя к отмене формирования всех его последующих этапов, в том числе иммунологической памяти. (Gray D., Matzinger P. 1991)
Можно предполагать, что при манифестном начале сифилитического процесса назначение антибиотиков прерывает как развитие инфекции, так и развертывание всего каскада иммунологических реакций, что, как известно, приводит в конечном итоге к выздоровлению больного и негативации серологических реакций. В отличие от этого, у больных с длительным скрытым течением инфекции создаются условия продвижения к более поздним стадиям иммунного ответа с формированием идиотип-антиидиотипических сетевых реакций, которые, по-видимому, отличаются от иммунологических реакций начального периода меньшей зависимостью от патогенного микроорганизма и, следовательно, относительной чувствительностью к терапевтическому воздействию (применение антибиотиков).
Совокупность этих факторов создает у таких больных условия для активации сетевых идиотип- антиидиотипических взаимодействий, приводя к формированию и длительной персистенции относительно замкнутого иммунологического цикла, не реагирующего на проводимое лечение даже после исчезновения инфекционного начала. Функционирование такого «стерильного» иммунологического цикла будет проявляться длительным поддержанием продукции антител к антигенам бледной трепонемы за счет индуцирующего влияния антиидиотипических антител на соответствующие идиотип-позитивные Т- и В- клетки, составляющие клеточный банк иммунологической памяти.
Серорезистентность удовлетворяет этим условиям и может формироваться на основе описанных патогенетических механизмов.
Данилов С.И., Назаров П.Г. 2000 в своей работе на 30 сыворотках больных серорезистентным сифилисом показали, что в 60% выявлялись антиидиотипические антитела, что свидетельствовало о наличии механизма сетевых антиидиотипических взаимодействий, а не присутствием антигена бледной трепонемы. В работе Мажникова А.Т. предлагается выявлять причину серорезистентности по тестированию лимфоцитов различными антигенами.
Так, если положительный ответ возникает на стимуляцию лимфоцитов трепонемным антигеном и митогеном лаконоса, то это расценивается, как индивидуальную способность организма реагировать ни стимуляторы. Такие пациенты, по мнению автора, не нуждаются в дополнительном лечении. Напротив, у больных с положительной реакцией микропреципитации дающих высокий уровень лимфобласттрансформации только на трепонемный антиген, но не митоген лаконоса, необходимо не только наблюдать, но и проводить дополнительное лечение. Таким образом, по мнению Мажникова А.Т., одним из возможных механизмов развития серорезистентности при сифилисе при прочих равных условиях (форма заболевания, качество лечения) является генетически детерминированный высокий уровень гуморального иммунного ответа.
Антифосфолипидный синдром (АФС) как причина серорезистентности
Серорезистентность может быть связана с разными причинами, в том числе с антифосфолипидным синдромом. Антифосфолипидный синдром (АФС) также может являться одной из причин развития ложноположительных реакций на сифилис. АФС — это симптомокомплекс, в основе которого лежит развитие аутоиммунной реакции и появление антител к широко распространенным фосфолипидным детерминантам, присутствующим на мембранах тромбоцитов, клетках эндотелия, нервной ткани.
Существует несколько классов мембранных фосфолипидов, различающихся по структуре и иммуногенности. Наиболее распространены в организме «нейтральные» фосфолипиды — фосфатидилэтаноламин и фосфатидилхолин. «Отрицательно заряженные» (анионные) фосфолипиды — фосфатидилсерин, фосфатидилинозитол и кардиолипин (дифосфатидилглицерол) локализуются на внутренней поверхности биомембран и экспонируются в процессе клеточной активации.
Антитела к фосфолипидам — это гетерогенная популяция антител, реагирующих с отрицательно заряженными, реже — нейтральными фосфолипидами. К антифосфолипидным антителам относятся различные разновидности антител, в том числе: антитела к кардиолипину — иммунологически гетерогенная популяция антител, реагирующих с иммобилизованным отрицательно заряженным фосфолипидом — кардиолипином, являющимся основным антигеном реакции Вассермана; антитела к кардиолипину могут относится к различным изотипам иммуноглобулинов IgG, IgM, IgA; антитела, реагирующие со смесью кардиолипина, холестерина, фосфатидилхолина, определяемые с помощью реакции агглютинации (ложноположительная реакция Вассермана). Существует генетическая предрасположенность к гиперпродукции антифосфолипидов (АФЛ), которая связана с носительством антигенов HLA DR7, DQBj, DR4, а также нулевого аллеля Сф.
Причины формирования аутоантител точно не установлены. Полагают, что большинство вирусов человека тропны к эндотелию сосудов. Персистируя в них, вирусы вызывают морфологические и функциональные изменения клеток; происходящее при этом разрушение основной мембраны стенок сосудов, обусловленное повреждением эндотелия, ведет к активации XII фактора Хагемана свертывающей системы крови и развитию гиперкоагуляции, а также выработке аутоантител. Аутоантитела блокируют белки мембраны эндотелия (протеин С, S, аннексины, тромбомодулин), которые препятствуют тромбообразованию, подавляют активацию компонентов коагуляционного каскада, ингибируют продукцию антитромбина III и простациклина, оказывают непосредственное повреждающее действие на эндотелиальные клетки сосудов. Взаимодействие антител с фосфолипидами клеточных мембран приводит к конформационным и метаболическим изменениям в мембранах, нарушению функции клеток, стазу крови в капиллярах и венулах, тромбозу.
Наличие в крови антител к фосфолипидам является одной из причин получения ложноположительных результатов исследований на сифилис в микрореакции преципитации с кардиолипиновым антигеном (VDRL- тест — Venereal Disease Research Laboratory). Посредством VDRL-теста определяют агглютинацию (склеивание) липидных частиц, которые содержат холестерин и кардиолипин, отрицательно заряженный фосфолипид. Антитела к фосфолипидам присоединяются к кардиолипину этих частиц и вызывают их агглютинацию. Аналогичная реакция наблюдается у больных сифилисом, у которых ложноположительный характер VDRL-теста должен быть доказан отрицательными результатами специфических методов исследования на сифилис, которые выявляют непосредственно антитела к трепонемным антигенами. Соотношение различных типов антител к фосфолипидам, выявляемых с помощью антикардиолипинового теста, теста на волчаночный антикоагулянт и ложноположительного VDRL-теста. (Hughes GRV, 1993, Duhaut P., Berruyer M., Pinede L., 1998, Уфимцева М.А., Герасимова Н.М., Сурганова В.И. 2003, Макацария А.Д. 2004; Уфимцева М.А., Герасимова Н.М. и соавт., 2005)
Источник https://probolezny.ru/sifilis/
Источник https://stavkdp.ru/articles/ginekologiya/analiz-krovi-na-sifilis-rasshifrovka-rezultatov-pokazatel-summarnyh-antitel-k-t-pallidum.html
Источник https://bestvenerolog.ru/medservices/sifilis/serorezistentnost-posle-lecheniya-sifilisa.php