Болезнь Гиршспрунга — диагностика
Обновлено: 08.06.2023 Болезнь Гиршпрунга (HSCR, аганглиоз толстой кишки, врожденный мегаколон) — это врожденный порок развития нижнего отдела пищеварительного тракта, при котором отсутствуют интрамуральные нервные сплетения, что приводит к стойкому нарушению функции кишечника. Впервые патология была выявлена в 1887 году ученым Г. Гиршпрунгом. После изучения строения стенки кишечника у мальчиков, которые умерли от хронического запора, ученым были идентифицированы аганглионарные участки кишечника и увеличение полости толстой кишки. Врожденный мегаколон диагностируется у детей с раннего возраста. Если в патологический процесс вовлечен небольшой участок кишечника, болезнь Гиршпрунга выявляют в более поздние периоды. Частота данного заболевания составляет приблизительно 1 случай на 5000 новорожденных. Идиопатический мегаколон у мальчиков встречается в 4 раза чаще, чем у девочек.
Причины возникновения болезни Гиршпрунга
Болезнь Гиршпрунга — это врожденная патология, возникновение которой обусловлено нарушением нормального эмбриогенеза. Причины появления аганглиоза толстой кишки достаточно не изучены. Доказана наследственная предрасположенность к врожденному мегаколону: при наличии эпизода заболевания у одного из родственников, риск возникновения патологии у ребенка существенно увеличивается. Иннервация кишечника — одна из самых сложных регулирующих систем в организме человека. Правая и левая стороны нижнего отдела пищеварительного тракта иннервируются из разных «источников». Кроме того, отдельные зоны кишечника имеют неодинаковое распределение нервных волокон. Внутриорганная составляющая нервной сетки представлена подслизистыми ганглиями, которые связанные с «внешними регуляторами». В мышечном и подсерозном слоях тоже расположены некоторые нервные волокна, но они имеют меньшее значение. Какова функция внутристеночных интрамуральных ганглиев? Они обеспечивают нормальные перистальтические движения пищеварительного тракта, что способствует прохождению химуса по кишечнику. Закладка интрамуральных нервных сплетений осуществляется на 5-12 неделе внутриутробного развития плода. Нарушение данного процесса приводит к уменьшению количества ганглиев в стенке кишечника (гипоганглиоз) или полному их отсутствию (аганглиоз) на определенном участке пищеварительного тракта. Пораженный сегмент частично или полностью теряет способность к перистальтическим движениям, просвет органа сужается. В приводном (проксимальном) сегменте накапливается все содержимое кишечника (каловые массы, газы), что приводит к растяжению стенки органа и формированию мегаколона. Данный патологический процесс способствует развитию хронической кишечной непроходимости и синдрому каловой интоксикации.
Виды болезни Гиршпрунга
- Прямокишечная форма. Участок аганглиоза охватывает всю прямую кишку или ее часть (промежностную, ампулярную или надампулярную).
- Ректосигмоидальная форма. Не иннервируемая зона распространяется на дистальную часть сигмовидной кишки или охватывает ее полностью.
- Субтотальная форма. В патологический процесс втягивается восходящая кишка и часть поперечной ободочной кишки (левая половина кишечника).
- Тотальная форма. Отсутствие интрамуральных нервных волокон наблюдается на протяжении всего кишечника.
Клиническая классификация болезни Гиршпрунга:
- Стадия компенсации (прямокишечная форма). У ребенка наблюдаются умеренные симптомы интоксикации и неполной кишечной непроходимости, проблема решается с помощью клизмы.
- Стадия субкомпенсации (ректосигмоидальная и субтотальная формы). Проведение очистительной клизмы безрезультатное, иногда состояние ребенка улучшает высокая очистительная или сифонная клизма. Нарастают симптомы интоксикации, присоединяются признаки нарушения обмена веществ.
- Стадия декомпенсации(все виды аганглиоза, кроме прямокишечного). Происходит прогрессирование патологического процесса, что может перерасти в острую кишечную непроходимость.
Симптомы болезни Гиршпрунга
Ранним признаком болезни Гиршпрунга является задержка отхождения мекония, что в норме происходит в первые 24 часа. По мере кормления ребенка и заполнения кишечника, симптоматика врожденного аганглиоза нарастает. В первый месяц жизни у новорожденного с болезнью Гиршпрунга выявляют:
- наличие припухлости при пальпации живота;
- рвота;
- вздутие живота;
- запор;
- ухудшение аппетита.
Для детей от 1 месяца до 1 года характерные такие признаки аганглиоза кишечника:
- постоянный запор;
- метеоризм;
- ребенок плохо набирает вес;
- рвота;
- асимметрическая форма живота.
После года присоединяются следующие симптомы:
- прогрессирующий запор, который может чередоваться с поносом (неблагоприятный прогностический признак);
- каловые массы выходят тонкими сегментами;
- резкий неприятный запах каловых масс;
- неполное опорожнение кишечника.
К поздним симптомам болезни Гиршпрунга относятся частичная гетерохромия (неодинаковое окрашивание радужки глаз), анемия, гипотрофия, деформация скелета по рахитоподобному типу, каловая интоксикация организма (снижение аппетита, общая слабость, вялая реакция ребенка на внешние раздражители, повышение температуры, диспепсические расстройства).
Диагностика болезни Гиршпрунга
Диагностика болезни Гиршпрунга включает в себя:
- сбор анамнеза и жалоб (у детей старшего возраста);
- физикальный осмотр ребенка, при котором врач выявляет асимметрию и вздутие живота, а на поздних стадиях аганглиоза – гипотрофию ребенка, деформацию скелета, гетерохромию;
- пальцевое исследование прямой кишки, с помощью которого можно выявить прямокишечную форму аганглиоза;
- проведение дополнительных методов исследования.
Для верификации диагноза аганглиоза используются такие инструментальные методы исследования:
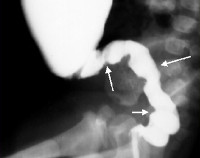
- Ирригография – рентгенологический метод диагностики, при котором в прямую кишку вводится рентгеноконтрастное вещество (сульфат бария). После заполнения кишечника данным раствором делаются снимки. Ирригография позволяет выявить уровень нарушения проходимости кишечника, расширенную проксимальную и суженную дистальную петли кишечника, нарушение пневматизации кишки.
- УЗИ органов брюшной полости (в частности, кишечника) позволяет визуализировать каловые камни, повышенную пневматизацию в проксимальной петле кишечника.
- Колоноскопия – эндоскопическое исследование толстой кишки, которое позволяет визуализировать пораженные участки кишечника, выполнить биопсию для дальнейшего гистологического исследования биологического материала.
- Биопсия – это «золотой стандарт» диагностики болезни Гиршпрунга. С помощью гистологического исследования идентифицируют отсутствие интрамуральных нервных ганглиев, что является подтверждением диагноза врожденного аганглиоза кишечника.
Методы лечения болезни Гиршпрунга
Консервативное лечение детей с болезнью Гиршпрунга направлено на ликвидацию симптомов заболевания и восстановление проходимости кишечника. Для этого используются:
- Очистительные и сифонные клизмы с физиологическим раствором. Данная манипуляция только временно эвакуирует содержимое кишечника и улучшает состояние больного.
- Массаж живота частично улучшает прохождение химуса по кишечнику.
- Медикаментозное лечение, которое включает в себя пероральный прием вазелинового масла, обезболивающих препаратов, пробиотиков.
Применение консервативного подхода к пациенту с болезнью Гиршпрунга устраняет симптомы патологии, но не излечивает ребенка. Единственным радикальным методом лечения является оперативное удаление аганглионарного участка. Для этого используются одномоментные и двухмоментные операции.
В клинической практике чаще используются двухмоментные операции. После удаления (резекции) пораженной зоны на переднюю брюшную стенку выводится колостома, через которую некоторое время осуществляется дефекация. Второй этап операции предусматривает создание анастомоза между двумя отрезками кишечника и закрытие колостомы. В новых условиях пищеварения в укороченном кишечнике у пациентов часто возникают послеоперационные расстройства: запоры, диарея, метеоризм. Нормализации работы кишечника способствуют:
- соблюдение диеты с большим содержанием клетчатки;
- лечебная физкультура;
- физиотерапия (иглорефлексотерапия);
- массаж живота.
Сегодня широко используется лапароскопический оперативный доступ. Он позволяет сократить пребывание ребенка в стационаре и ускорить восстановление организма после операции.
Последствия болезни Гиршпрунга
Осложнения болезни Гиршпрунга возникают при отсутствии адекватного лечения. Нарушение эвакуации кишечного содержимого приводит к таким последствиям:
Болезнь Гиршпрунга
Наши проктологи специализируются на болезни Гиршпрунга у детей. Огромный опыт и владение всеми современными методами диагностики помогает им поставить точный диагноз — без лишних назначений. Если нужно, мы направим маленького пациента в стационар для лечения, также будем наблюдать ребенка в послеоперационный период.
Что такое болезнь Гиршпрунга?
Болезнь Гиршпрунга (или аганглиоз) – это врожденное отсутствие кишечных ганглиев (нервных узлов) в прямой, сигмовидной и толстой кишке. Ганглии отвечают за перистальтику, то есть за движение кишечника, благодаря которому его содержимое продвигается вниз, к анальному каналу. Аганглиоз приводит к хроническому запору.
Формы заболевания
Болезнь проявляется в разных формах:
ректальная – поражение прямой кишки
ректосигмоидальная – с поражением сигмовидной кишки
сегментарная – с одним пораженном сегментом или двумя сегментами, разделенными здоровым участком
субтотальная – с поражением толстой кишки
тотальная – с поражением всей толстой кишки и части тонкой
Почему возникает болезнь Гиршпрунга?
Причины возникновения заболевания до конца не ясны. Существуют две теории ее появления, обе касаются внутриутробного развития плода:
- Нарушение миграции (то есть передвижения) клеток, которые потом становятся ганглиями
- Ганглии гибнут из-за недостатка кровообращения
Как понять, что у ребенка болезнь Гиршпрунга?
Позднее отхождение первородного кала (мекония), который в норме должен отойти в первые 24-48 часов жизни младенца;
Вздутие живота и рвота зеленого цвета у новорожденного;
Запор с рождения: дефекация только с клизмой, слабительные неэффективны;
Увеличенный живот, плохое отхождение газов, отсутствие каломазания при запоре.
Как болезнь Гиршпрунга диагностируют у детей?
Ирригография – рентгеновское исследование с контрастным веществом
Биопсия – забор фрагмента кишки и исследование его под микроскопом
Аноректальная манометрия – измерение давления в прямой кишке и анальном канале
При диагностике заболеваний кишечника у детей мы опираемся на передовые мировые рекомендации и никогда не назначаем лишних обследований.
Что будет, если не лечить болезнь Гиршпрунга?
Самое опасное осложнение болезни – Гиршпрунг-ассоциированный энтероколит – воспаление кишечника. Его симптомы:
жидкий, зеленый, зловонный стул
Энтероколит: группы риска
мальчики (болеют в 4 раза чаще девочек)
дети с синдромом Дауна
дети, которые уже болели энтероколитом
Существует ли консервативное лечение?
Вылечить заболевание можно только оперативным путем. Но перед операцией доктор может дать рекомендации, как облегчить состояние ребенка при болезни Гиршпрунга: назначить слабящую диету, клизмы, симптоматическую терапия.
Какая операция нужна при болезни Гиршпрунга?
Общий принцип всех операций – удаление участка кишки без ганглиев. Иногда для облегчения работы кишечника нужно временное наложение колостомы – вывод отверстия прямой кишки через брюшную стенку.
Как проходит реабилитация и послеоперационный период?
Заживление внутренних швов занимает 6-7 дней. На 10-й день уже можно провести пальцевое ректальное исследование.
Возможные послеоперационные осложнения:
- энтероколит
- запор
- недержание кала
Для всех осложнений есть эффективные методы лечения. Колопроктологи клиники Фэнтези помогут вашему ребенку в послеоперационном периоде, чтобы восстановление прошло быстрее.
Стоимость
Пименова Евгения Сергеевна – опыт более 15 лет. Эксперт по редким колопроктологическим заболеваниям у детей: болезнь Гиршпрунга, аноректальные пороки. Также лечит: анальные трещины, парапроктиты, геморрой, полипы прямой кишки, недержание кала. Хирургия: паховая, пупочная грыжа, водянка оболочек яичка, крипторхизм, патология крайней плоти у мальчиков, синехии половых губ у девочек.
Чундокова Мадина Арсеновна – детский хирург, гинеколог, проктолог. Доктор медицинских наук. Стаж работы: 28 лет. Специалист в области: детской хирургии (удаление бородавок, лечение вросшего ногтя, вскрытие панарициев и гнойников). Специалист в эндоскопической хирургии. Соавтор национального руководства «Детская хирургия», атласа «Гнойно-воспалительные заболевания мягких тканей и костей у детей».
- Диагностика и лечение детей
- Услуги на дому
- Прививки детям
- Анализы и обследования
- Депозит, чек-апы, карты, справки
- Онлайн сервисы клиники Фэнтези







Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Педиатры и узкие специалисты Фэнтези — доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
«САЙТ НАХОДИТСЯ НА РЕКОНСТРУКЦИИ ПРИНОСИМ СВОИ ИЗВИНЕНИЯ ЗА ВРЕМЕННЫЕ НЕУДОБСТВА»
Болезнь Гиршпрунга (врожденный аганглиоз) — это аномалия развития толстой кишки, характеризующаяся отсутствием ганглиев подслизистого и межмышечного нервных сплетений на определенном участке кишечной стенки. Ганглий — форма организации собственного нервного аппарата всех внутренних органов. Он представляет собой скопление тел нервных клеток — нейронов, окруженных вспомогательными клетками — глией. Ганглии относятся к периферической нервной системе и участвуют в регуляции деятельности внутренних органов. Патогенез аганглиоза связан с нарушением миграции нейробластов из вагусного нервного гребешка в процессе эмбриогенеза. Поскольку прямая кишка заселяется нейробластами в последнюю очередь, зона аганглиоза практически всегда начинается в самом дистальном отделе прямой кишки. Чем раньше прекращается миграция, тем длиннее аганглионарный сегмент.
Вероятно, аганглионарный участок кишки не участвует в перистальтической активности и является таким образом зоной функционального препятствия для пассажа кишечного содержимого. В результате происходит хроническая задержка каловых масс в вышележащем отделе кишки, последний с течением времени расширяется и формируется мегаколон — основной клинический признак болезни Гиршпрунга.
Болезнь Гиршпрунга относительно редкое заболевание, частота его составляет от 1:30000 до 1:2000 к общему числу новорожденных. Мальчики болеют в 5 раз чаще девочек. В большинстве случаев яркая клиническая картина в виде отсутствия стула, резкого вздутия живота проявляется буквально с рождения. В силу этого большая часть больных подвергается хирургическому лечению уже в раннем детстве. Однако, у некоторых пациентов симптомы болезни могут быть значительно менее выраженными, и только декомпенсация функции кишки или развитие осложнений заставляет их обращаться к врачу уже во взрослом состоянии.
Основными клиническими проявлениями болезни Гиршпрунга являются стойкие запоры, как правило, с раннего детства и постоянное вздутие живота, не зависящее от опорожнения кишечника. Постепенно запоры прогрессируют, в расширенных отделах ободочной кишки формируются каловые камни, которые могут привести к развитию кишечной непроходимости или даже перфорации кишки вследствие пролежня камнем, и, соответственно, необходимости экстренной операции.
В классических случаях диагностика болезни Гиршпрунга не вызывает больших сложностей и основана на сочетании клинической симптоматики с характерной рентгенологической картиной в виде наличия зоны относительного сужения в дистальной части толстой кишки, сменяющейся резким воронкообразным расширением просвета кишки проксимальнее.
Однако, не всегда диагноз бывает очевиден. Подчас дифференциальная диагностика болезни Гиршпрунга, прежде всего с идиопатическим мегаколон, представляет значительные трудности. А установить точный диагноз необходимо, поскольку и лечебная тактика, и способ хирургического пособия при этих состояниях разные. В таких ситуациях требуется комплексное обследование, включающее специфические патофизиологические и гистохимические тесты, осуществить которые можно только в условиях специализированных клиник. С конца 70-х годов прошлого века в патофизиологической лаборатории ГНЦК для диагностики болезни Гиршпрунга используется аноректальная манометрия. Огромный опыт специалистов лаборатории в сочетании с новейшим оборудованием делают аноректальную манометрию исключительно ценным и чувствительным диагностическим методом, к тому же безопасным и малоинвазивным.
Не менее важным тестом является исследование ацетилхолинэстеразной активности в биоптатах слизистой прямой кишки, которая при болезни Гиршпрунга повышена. Как и в случае аноректальной манометрии для правильного проведения исследования и интерпретации результатов, помимо специфического оборудования необходим соответствующий опыт врача патоморфолога.
В ряде случаев, когда сомнения в диагнозе все же остаются, возникает необходимость в диагностической операции с целью прямой морфологической оценки собственного нервного аппарата прямой кишки. Таковой является трансанальная полнослойная биопсия стенки прямой кишки по Свенсону. В ГНЦ колопроктологии, с учетом существования в самом дистальном отделе прямой кишки зоны физиологического гипоганглиоза, биопсия по Свенсону выполняется по модифицированной методике. Это позволяет свести вероятность ложноположительного результата к минимуму.
Лечение болезни Гиршпрунга только хирургическое. Причем, чем раньше выполнена операция, тем лучше. Отсрочка хирургического вмешательства приводит к прогрессированию мегаколон и увеличению риска осложнений. Операции все равно не избежать, но распространение мегаколон в проксимальном направлении приведет к необходимости более обширной резекции толстой кишки с худшими функциональными результатами. А развитие осложнений будет причиной многоэтапного лечения с куда более высоким риском для здоровья и вероятностью формирования стомы.
Поскольку болезнь Гиршпрунга у взрослых встречается крайне редко, очень небольшое число клиник имеет адекватные возможности диагностики и лечения этого состояния. В Центре накоплен едва ли не самый большой в мире опыт лечения взрослых пациентов с болезнью Гиршпрунга. Разработанная в ГНЦ колопроктологии модификация операции Дюамеля позволяет достичь хороших функциональных результатов у большинства больных при минимальном числе осложнений. В последние годы имеется возможность выполнения операции лапароскопически. Своевременно выполненная операция позволяет пациентам вести полноценную жизнь без каких-либо ограничений. Риск развития урогенитальных расстройств у мужчин минимальный. Женщины после операции имеют большие шансы зачатия естественным путем и полноценного вынашивания беременности.
Лечение болезни Гиршпрунга
Развитие болезни Гиршпрунга у детей (аганглиоза кишечника) связано с врожденным отсутствием нервных ганглиев в дистальных отделах пищеварительного тракта – прямой, сигмовидной и толстой кишке. Причем отмечено, что мальчики в пять раз чаще болеют, чем девочки. Заболевание носит наследственный характер и связано с мутацией в 10 хромосоме.
Как проявляется болезнь Гиршпрунга?
При поражении кишечника болезнью Гиршпрунга наблюдается невозможность расслабления зоны поражения. Она характеризуется постоянным выраженным мышечным спазмом. Кроме этого, в ней отсутствует перистальтика, что делает невозможным продвижение кишечного содержимого по кишечнику. Кишка выше зоны поражения расширяется из-за скопления каловых масс и атрофии мышечных волокон.
Формы заболевания
Острая форма болезни Гиршпрунга возникает при тотальном и субтотальном поражении толстого кишечника. Проявляется на первых днях жизни ребенка. Для нее характерна клиника низкой кишечной непроходимости – отсутствие отхождения мекония, вздутие живота, рвота.
Подострая форма болезни возникает при более короткой зоне аганглиоза. Для нее характерны упорные запоры, стул только после клизмы, увеличение живота, беспокойство, отставание в нервно-психическом и физическом развитии.
Хроническая форма развивается при поражении только прямой кишки. Запоры возникают чаще у детей в более старшем возрасте. В начале запоры непродолжительные и после очистительных клизм возможны самостоятельные акты дефекаций. При прогрессировании заболевания могут образовываться каловые камни и возникать обтурационная кишечная непроходимость. У таких детей снижен иммунитет, они значительно чаще болеют своих сверстников. Характерным признаком данного заболевания является увеличение живота вследствие увеличения в размерах толстого кишечника.
Диагностика болезни Гиршпрунга основана на:
- клинических данных;
- рентгенологическом исследовании (проведении иригоскопии);
- сфинктероманометрии (исследовании тонуса сфинктера прямой кишки);
- морфогистохимическом методе (определении наличия или отсутствия нервных ганглий в подслизистом слое всех участков толстой кишки).
Методика лечения
Лечение болезни Гиршпрунга только оперативное.
При острой форме болезни оперативное лечение выполняют сразу же после установления диагноза. Операцию разделяют на 2 этапа – на первом этапе производится выведение участка кишки (стомы) на переднюю брюшную стенку выше зоны поражения, а пораженный участок зашивают наглухо. Второй этап операции выполняется через 1-1,5 года.
В Беларуси используется несколько методик выполнения оперативных вмешательств при болезни Гиршпрунга:
- По Дюамелю, Соаве, Свенсону. Данные операции сводятся к удалению зоны аганглиоза и наложению анастомоза между здоровой кишкой и анальным сфинктером. Недостатком данных операций является их высокая травматичность и большая длительность операций. Кроме этого, они оставляют после себя рубцы на передней брюшной стенке.
Наименее травматичной и косметически оправданной является операция по коррекции врожденного порока развития — одноэтапная трансанальная эндоректальная резекция ректосигмоидного отдела кишечника.
Ход операции заключается в следующем: растягивается анальный сфинктер, затем немного выше зубчатой линии (выше проекции наружного анального сфинктера) выделяется прямая и сигмовидная кишка до здорового участка кишечника выше супрастенотического расширения. Затем производят отсечение выделенного участка кишечника с последующим наложением анастомоза между слизистой прямой кишки и стенкой сигмовидной кишки. Данный вид хирургического лечения болезни Гиршпрунга у детей имеет больше преимуществ: время операции значительно короче, не остается рубцов на передней брюшной стенке, послеоперационный период проходит более гладко, дети быстрее идут на поправку.
Почему стоит выбрать Беларусь?
В РНПЦ детской хирургии — ведущем медицинском центре Беларуси, оказывающем хирургическую помощь детям — на высоком профессиональном уровне производится выполнение операций по поводу болезни Гиршпрунга. Вы найдете не только качественное медицинское обслуживание, но и внимание и заботу со стороны сотрудников.
Специалисты РНПЦ детской хирургии имеют большой опыт в проведении успешных операций при болезни Гиршпрунга. Оставьте вашу заявку в форме, расположенной ниже или позвоните по телефону +375(44)596-6-596: мы ответим на ваши вопросы, поможем оформить заявку на лечение в клинике, а при необходимости поможем с трансфером, поиском временного жилья и другими вопросами, связанными с приездом в Беларусь.
Q43.1 Болезнь Гиршпрунга
- Как часто можно использовать очистительные клизмы для стимуляции стула?
Влияет ли нарушение флоры кишечника на тяжесть заболевания?
Возможны ли генетические тесты для прогнозирования заболевания у будущего ребенка?
скопление газов в кишечнике из-за нарушения пищеварения, сопровождается вспучиванием, увеличением живота в объеме и неприятным распиранием изнутри.
усиленное сокращение (продвижение по кишечному тракту) различных отделов, сопровождаемое звуковым эффектом
частичный или полный отказ от приема пищи в результате снижения потребности организма и стремления человека к определенной пище
признак метеоризма: сильная боль и вздутие живота, преимущественно в левом подреберье; после отхождения газов больной чувствует облегчение
признак непроходимости кишечника: локальный метеоризм или выпячивание проксимального отдела кишечника
рентгенологический признак кишечной непроходимости: при обзорной рентгеноскопии брюшной полости обнаруживаются горизонтальные уровни жидкости и газовые пузыри над ними
признак паралича кишечника: при выслушивании живота отмечается полная тишина; обычно наблюдается при илеусе
рентгенологический признак кишечной непроходимости: растянутой и напряженной кишечной петле соответствует зона скопления газов в виде арки
Болезнь Гиршпрунга
Болезнь Гиршпрунга — врождённый аганглиоз толстой кишки — отсутствие собственно нервных клеток в мышечном сплетении Ауэрбаха и подслизистом сплетении Майсснера.
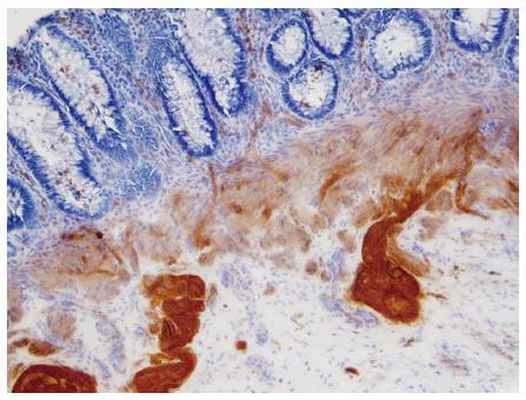
По причине отсутствия мышечных сокращений в пораженной зоне кишки, застоя каловых масс в вышележащих отделах, возникают значительное расширение и удлинение кишки. Частота встречаемости болезни Гиршпрунга: 1:5 000 новорождённых. Преобладающий пол — мужской (4-5:1).
Исследования в области молекулярной генетики указывают на ведущую роль в патогенезе болезни Гиршпрунга мутации 4 генов: RET (рецептор тирозинкиназы), GDNF (нейротрофический фактор глиальных клеток), ENDRB (ген рецептора эндотелина-В), EDN3 (эндотелин-3) и их определяющее влияние на процесс миграции нейробластов. Пассивные изменения структуры RET-гена происходят наиболее часто. В период вынашивания, с пятой по двенадцатую неделю, происходит формирование нервных скоплений в стенках кишечника.
Формирование начинается от нервных сплетений в ротовой полости и спускается по пищеводу к желудку, кишечнику и анальному отверстию. В некоторых случаях по невыясненным причинам данный процесс прерывается, что ведет к отсутствию нервных сплетений на участке толстой кишки. Протяженность такого пораженного участка может быть различной и составлять как несколько сантиметров, так и весь толстый кишечник. Чем больше протяженность лишенной нервных сплетений толстой кишки, тем тяжелее протекает заболевание. Предполагается, что нарушения процесса развития нервной системы толстого кишечника вызвано мутациями ДНК.
Врожденный характер заболевания обусловливает его принадлежность, в основном, к сфере деятельности педиатров и детских гастроэнтерологов. Однако у части пациентов заболевание может долго протекать без выраженных клинических проявлений, что позволяет больным доживать до зрелого возраста. Порой первое обращение к врачу у таких больных может возникать при декомпенсации толстой кишки, требующей срочных хирургических мероприятий.
Самыми ранними и основными клиническими признаками болезни Гиршпрунга являются хронический запор или отсутствие самостоятельного стула. Эти симптомы в большинстве случаев наблюдаются с периода новорожденности или появляются несколько позже. Хроническая задержка кала и газов приводит к расширению выше расположенных отделов ободочной кишки, что уже в первые месяцы жизни вызывает увеличение размеров и изменение конфигурации живота. Дети с компенсированной стадией заболевания в течение долгого времени могут самостоятельно опорожнять кишку.
В зависимости от зоны повреждения кишки, выделяют следующие формы заболевания у взрослых:
- Наданальная форма – зона поражения локализуется в нижнеампулярном отделе прямой кишки.
- Ректальная форма – недоразвитие интрамурального нервного аппарата распространяется на всю прямую кишку.
- Ректосигмоидная форма – аганглиоз занимает всю прямую и часть или всю сигмовидную кишку.
- Субтотальная форма – в аганглионарный сегмент включена поперечная ободочная кишка.
- Тотальная форма – поражение всей толстой кишки.
Наряду с отсутствием самостоятельного стула, у взрослых пациентов отмечаются постоянное вздутие живота, не зависящее от опорожнения кишки и боли в животе на высоте запоров. У более пожилых пациентов, заболевание приводит в формированию каловых камней и развитию кишечной непроходимости.
Заболевание может быть компенсированным, субкомпенсированным и декомпенсированным.
- Компенсированное состояние кишки – на протяжении многих лет у больного отмечается редкий, но самостоятельный стул или имеются запоры от 3 до 7 дней, которые легко разрешаются при помощи слабительных препаратов и клизм.
- Субкомпенсированное состояние, в отличие от предыдущего, требует интенсивных мероприятий по опорожнению кишки. В таких случаях без применения слабительных препаратов и клизм самостоятельный стул может отсутствовать свыше 7 дней.
- Декомпенсированное состояние характеризуется отсутствием позыва на дефекацию и самостоятельного стула. У многих пациентов толстая кишка бывает заполнена плотным кишечным содержимым или каловыми камнями. Зачастую даже интенсивные мероприятия не позволяют адекватно опорожнить толстую кишку. В подобных случаях показано срочное хирургическое лечение.
По клиническому течению у взрослых различают три варианта развития заболевания:
- Типичный («детский») вариант – интенсивные запоры развиваются достаточно быстро, практически отсутствует самостоятельный стул, быстро нарастают явления кишечной непроходимости.
- Пролонгированный вариант – медленное течение заболевания, когда с запорами удается длительное время справляться с помощью консервативных мероприятий.
- Латентный вариант – впервые запоры появляются после 14 лет, и как правило, быстро развивается хроническая толстокишечная непроходимость. Появившиеся запоры нарастают, слабительные средства совершенно неэффективны, и для опорожнения кишки приходится прибегать к ежедневным клизмам.
Диагностика заболевания основывается на сочетание положительной реакции на ацетилхолинэстеразу с отрицательным ректоанальным рефлексом, что является бесспорным подтверждением болезни Гиршпрунга.
В последние десятилетия наиболее активно используется иммуногистохимическая диагностика, направленная на выявление нервных волокон, содержащих оксид азота (NO). Проведение этого теста требует выполнения колоноскопии и биопсии, а также рентгеновского исследования пассажа бария по толстой кишке.
Решающее значение в постановке диагноза болезни Гиршпрунга имеет биопсия прямой кишки при проведении ректоскопии.
Единственным способом лечения болезни Гиршпрунга является хирургический.
Мероприятия по нормализации стула: употребление в достаточном количестве воды, пищи, богатой клетчаткой. Позитивный эффект оказывает общий массаж и массаж передней брюшной стенки.
Занятия физической культурой (бег, плавание) способствуют активизации моторики кишечника и нормализации стула.
Возможны, при отсутствии противопоказаний, мероприятия по периодической очистке кишечника с использованием оливкового масла и комплекса специальных упражнений.
Читайте также:
- Врожденные аномалии височной кости
- Приращение плаценты
- Обонятельное эталонное расстройство
- Невус Хори
- Тиреоидная акропахия — лучевая диагностика
Болезнь Гиршпрунга ( Аганглиоз толстого кишечника , Врожденный мегаколон )
Болезнь Гиршпрунга — это врожденная патология толстой кишки с недоразвитием или отсутствием нервных сплетений в подслизистом и мышечном слоях всего толстого кишечника или его сегмента. Проявляется хроническими запорами, отсутствием позывов к дефекации, метеоризмом, нелокализованной абдоминальной болью, асимметричной формой живота, интоксикацией. Диагностируется с помощью ирригоскопии, ректороманоскопии, гистологии биоптата толстокишечной стенки, аноректальной манометрии. Лечится хирургическими методами, пациентам рекомендована одномоментная или двухэтапная резекция толстого кишечника с созданием колоректального анастомоза.
МКБ-10
Q43.1 Болезнь Гиршпрунга
- Причины
- Патогенез
- Классификация
- Симптомы болезни Гиршпрунга
- Осложнения
- Диагностика
- Лечение болезни Гиршпрунга
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Аганглиоз толстого кишечника (врожденный мегаколон) — одна из частых аномалий развития пищеварительных органов. По данным наблюдений, распространенность болезни Гиршпрунга в популяции новорожденных составляет от 1:30 000 до 1:2 000. У 90% пациентов заболевание дебютирует до 10-летнего возраста. У мальчиков аномалия выявляется в 4,32 раза чаще, чем у девочек. В 29,0-32,7% случаев патология ассоциирована с другими пороками развития, при этом у 9% больных толстокишечный аганглиоз развивается в рамках синдрома Дауна. Впервые нарушение было описано в трудах датского педиатра Гаральда Гиршпрунга в 1888 году. Актуальность своевременного выявления заболевания обусловлена тяжестью его осложнений.

Болезнь Гиршпрунга
Причины
Болезнь Гиршпрунга имеет полиэтиологическое происхождение, роль предполагающих и производящих факторов, способствующих развитию аганглиоза толстокишечной стенки, продолжает уточняться. Вероятнее всего, врожденный порок становится результатом критического повреждения генов, регулирующих формирование толстокишечных нервных структур. По мнению специалистов в области практической проктологии, возникновению аномалии Гиршпрунга способствуют:
- Отягощенная наследственность. У 20% пациентов прослеживается семейный характер болезни. По результатам молекулярно-генетических исследований, при наследуемых мутациях генов RET, GDNF, EDN3, ENDRB нарушается миграция нейробластов из вагусного нейрогребешка, из-за чего возникает аганглиоз стенки кишечника. В 12% случаев болезни прослеживаются хромосомные аберрации, в 18% — порок проявляется в структуре наследственных синдромов.
- Дизонтогенез. Ненаследственные формы болезни связаны с влиянием внутриутробной вирусной инфекции, высокой радиации, мутагенных химических веществ, нарушающих дифференцировку нейробластов. Риск развития аномалии повышается при акушерской патологии и хронических заболеваниях беременной, сопровождающихся тканевой гипоксией, — гестозах, кардиопатологии (гипертонической болезни, сердечной недостаточности), сахарном диабете.
Патогенез
Развитие болезни Гиршпрунга обусловлено нарушением эмбриогенеза предположительно на 7-12 неделях гестационного срока, когда формируются нервные сплетения Мейснера (в подслизистом слое толстой кишки) и Ауэрбаха (в мышечной оболочке кишечника). Из-за преждевременного прекращения миграции нейробластов или их недостаточной дифференцировки вместо типичных подслизистого и мышечно-кишечного сплетений с ганглиями нейроструктуры кишки представлены отдельными нервными волокнами и глиальными элементами.
Чем раньше завершается миграция нейробластов, тем более протяженным является аганглиозный участок толстокишечной стенки. В слизистом слое накапливается ацетилхолинэстераза, которая вызывает спазм кишки, что является патогномоничным признаком аномалии Гиршпрунга. Из-за тонического спазмирования и отсутствия перистальтики денервированный сегмент становится функциональным препятствием для продвижения каловых масс. Хроническая задержка кишечного содержимого приводит к постоянным запорам и значительному расширению вышележащего отдела кишечника.
Классификация
Систематизация болезни Гиршпрунга проводится с учетом анатомических и клинических критериев. В зависимости от локализации аганглиозного участка различают наиболее распространенную ректосигмодиальную форму заболевания, выявляемую у 70% больных, ректальную (до 25% случаев аномалии), субтотальную (3%), сегментарную (1,5%), тотальную (0,5%). По расположению расширенной кишки выделяют мегаректум, мегасигму, левосторонний, субтотальный и тотальный мегаколон, мегаилеум. При диагностике кишечного аганглиоза Гиршпрунга учитывают особенности клинического течения:
- Детский вариант болезни. Выявляется почти у 90% больных. Характеризуется быстрым развитием, практически полным отсутствием самостоятельной дефекации, нарастанием признаков кишечной непроходимости. Хирургическое вмешательство обычно выполняется двухэтапно.
- Пролонгированный вариант аганглиоза. Дебютирует у детей. В связи с небольшой протяженностью денервированного сегмента развивается медленно. Для коррекции запора длительно применяются клизмы. Возможно проведение как двухэтапной, так и одноэтапной операции.
- Латентный вариант аномалии. Запоры появляются в подростковом возрасте, при этом быстро происходит формирование хронической толстокишечной непроходимости. Для устранения запора необходимы ежедневные клизмы. Пассаж каловых масс обычно восстанавливается в два этапа.
При компенсированном течении самостоятельный стул сохраняется много лет, по мере развития заболевания возникают 3-7-дневные запоры, для разрешения которых требуются слабительные или клизма. У больных с субкомпенсированным состоянием запоры без назначения слабительных и клизм длятся более 7 дней. О декомпенсации болезни свидетельствует отсутствие самостоятельной дефекации и позывов к ней, уплотнение кишечного содержимого и формирование каловых камней, неэффективность консервативных методов опорожнения кишечника.
Симптомы болезни Гиршпрунга
Скорость развития клинической картины заболевания зависит от распространенности поражения кишечника. В большинстве случаев первые признаки возникают сразу после рождения ребенка, но иногда патология протекает малосимптомно, дебют наблюдается уже в подростковом и даже взрослом возрасте. Основное проявление толстокишечного аганглиоза — хронические запоры и отсутствие позывов на дефекацию. У 50% больных отмечается вздутие и боли в абдоминальной полости, которые связаны с задержкой стула.
При длительном течении болезни формируется асимметрия живота и расширение кожной венозной сети. У некоторых пациентов можно заметить активную кишечную перистальтику. При аганглиозе Гиршпрунга зачастую возникают признаки анемии — бледность кожи и слизистых, частые головокружения, снижение работоспособности. Могут отмечаться симптомы общей интоксикации организма: тошнота и рвота, головные боли. Патология иногда сочетается с врожденной гетерохромией (неодинаковой окраской радужки глаз).
Осложнения
В случае аганглиоза Гиршпрунга у больных нарушается переваривание и всасывание питательных веществ, что в комбинации со снижением аппетита приводит к резкой гипотрофии вплоть до кахексии. Зачастую обнаруживается железодефицитная анемия. У детей наблюдается отставание в росте и физическом развитии. Длительный застой кала в кишке провоцирует дисбактериоз, воспалительные изменения слизистой оболочки, что может проявляться парадоксальными поносами.
Наиболее опасные осложнения болезни Гиршпрунга — кишечная непроходимость, пролежень стенки каловым камнем и перфорация кишки. Возможно возникновение токсического мегаколона, для которого характерно расширение проксимального отдела кишечника и избыточный рост патогенной бактериальной флоры. Это состояние часто приводит к перитониту и сепсису вследствие проникновения кишечных бактерий через патологически измененную стенку кишечника. В таком случае возникают резкие разлитые боли в животе, многократная рвота, фебрильная лихорадка.
Диагностика
Заподозрить болезнь Гиршпрунга можно при наличии характерных физикальных признаков (пальпации тестоватой «опухоли» и появлении «симптома глины» — четко определяемых через переднюю стенку живота следов сдавления толстой кишки пальцами). Диагностический поиск предполагает проведение комплексного лабораторно-инструментального обследования больного, позволяющего верифицировать диагноз. Наиболее информативными в диагностике аганглиоза являются:
- Ретроградная рентгенография толстого кишечника. Обратное заполнение толстой кишки рентгеновским контрастом дает возможность визуализировать четкий переход между расширенным проксимальным отделом кишечника и суженным дистальным, который не имеет иннервации. При ирригоскопии также определяется отсутствие толстокишечной гаустрации.
- Эндоскопическое исследование прямой и сигмовидной кишки. Ректороманоскопия и ректосигмоскопия проводится без специальной подготовки пациента. При патологии Гиршпрунга выявляется спазмированная кишечная стенка, отсутствие каловых масс. Проксимальнее расположен расширенный участок толстого кишечника, заполненный твердым калом.
- Цитоморфологический анализ по Свенсону. Гистология биоптатов прямой и толстой кишки — «золотой стандарт» в диагностике болезни. Для получения достоверных результатов забор биологического материала осуществляют по задней стенке кишечника на протяжении 6 см, начиная от зубчатой линии. Дополнительно проводят оценку активности АХЭ.
- Манометрическое исследование. Для аганглиоза Гиршпрунга характерно отсутствие рефлекторного раскрытия сфинктера прямой кишки в ответ на повышение давления. Отмечается дискоординация сокращения сфинктеров и прямой кишки. Аноректальная манометрия является важным диагностический критерием и имеет чувствительность около 85%.
Изменения в клиническом анализе крови (лейкоцитоз, повышение СОЭ, токсическая зернистость нейтрофилов) возникают в случае осложненного варианта болезни. В биохимическом анализе крови наблюдается гипоальбуминемия, диспротеинемия. При наличии у пациента парадоксальных поносов проводят бактериологическое исследование кала для выделения патогенных возбудителей.
Аганглиоз Гиршпрунга, прежде всего, необходимо дифференцировать с идиопатическим мегаколоном. Основным диагностическим критерием является отсутствие в биоптатах кишечника подслизистых и межмышечных нервных ганглиев. Обращают внимание на анамнез (начало болезни в раннем детском возрасте), данные исследования активности АХЭ и аноректальной манометрии. Для консультации пациентов кроме специалиста-проктолога по показаниям привлекают инфекциониста, хирурга.
Лечение болезни Гиршпрунга
Пациентам с подтвержденным диагнозом рекомендована операция, направленная на восстановление кишечной проходимости за счет удаление денервированного участка. Консервативные методы (коррекция метаболических расстройств, устранение запоров с помощью очистительных, гипертонических и сифонных клизм) применяют на этапе диагностики и предоперационной подготовки. При затягивании консервативной терапии мегаколон прогрессирует, состояние пациента ухудшается, возрастает риск послеоперационных осложнений.
При выборе объема и техники хирургического вмешательства учитывают протяженность аганглиозного сегмента, степень престенотического расширения, возраст больного. В ходе полостной операции производится резекция денервированного участка и патологически измененной расширенной части кишки, создается колоректальный анастомоз. С учетом выбранной техники хирургического лечения патологии Гиршпрунга возможны два подхода к проведению плановых вмешательств:
- Одноэтапная операция. Показана при компенсированной форме болезни и небольшой длине аганглиозного сегмента. Удаляется пораженная кишка и сразу же формируется анастомоз. Преимуществом одноэтапного подхода является меньшая травматичность, однако при неправильной оценке клинической ситуации увеличивается вероятность возникновения осложнений в послеоперационном периоде.
- Двухэтапная операция. Рекомендована пациентам с субкомпенсированным и декомпенсированным вариантами болезни, значительными изменениями толстой кишки выше денервированного участка, протяженным аганглиозным сегментом. На первом этапе после резекции кишечника формируется колостома, которая через некоторое время ушивается с созданием толстокишечного анастомоза в ходе реконструктивного вмешательства.
Экстренно или срочно операция производится при возникновении острой кишечной непроходимости, перфорации кишечника, пролежне стенки кишки каловым камнем. Вмешательство выполняется в объеме резекции сигмовидной кишки, левосторонней гемиколэктомии, колопроктэктомии с наложением колостомы или илеостомы. В дальнейшем пассаж кишечного содержимого восстанавливается хирургическими методами. Диспансерный клинический осмотр прооперированных больных проводится еженедельно в течение месяца после операции, ежеквартально в течение года и ежегодно на протяжении 3-х лет.
Прогноз и профилактика
Исход болезни Гиршпрунга зависит от времени ее выявления и степени поражения нервных ганглиев кишечника. Прогноз относительно благоприятный в случае ранней постановки диагноза и проведения хирургической коррекции. При отсутствии лечения младенческая летальность в первые месяцы жизни достигает 80%. Из-за врожденного характера патологии меры специфической профилактики не разработаны. При появлении первых признаков болезни необходимо немедленно обратиться к врачу, чтобы избежать развития тяжелых осложнений.
Литература
1. Клиническая оперативная колопроктология/ Федоров В.Д., Воробьев Г.И., Ривкин В.Л. — 1994.
2. Клинические рекомендации по диагностике и лечению взрослых пациентов с болезнью Гиршпрунга/ Ассоциация колопроктологов России – 2013.
3. Лечение болезни Гиршпрунга у взрослых/ Москвитин И.С., Заиграев Б.В., Плеханов А.Н., Товаршинов А.И. // Бюллетень ВСНЦ СО РАМН — 2012 — №4
4. К вопросу о диагностике болезни Гиршпрунга/ Схакумидова А.Г., Машков А.Е., Щербина В.И., Цуман В.Г., Семилов Э.А., Синенкова Н.В. // Педиатрия. Журнал им. Г.Н. Сперанского — 2006
Болезнь Гиршпрунга — симптомы и лечение
Что такое болезнь Гиршпрунга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мустакимова Бориса Хамисовича, детского хирурга со стажем в 10 лет.
Над статьей доктора Мустакимова Бориса Хамисовича работали литературный редактор Вера Васина , научный редактор Павел Резницкий и шеф-редактор Маргарита Тихонова

Детский хирург Cтаж — 10 лет
Клиника «СМТ»
Областная детская больница (ЧОДКБ)
Медицинский центр «Добрый доктор»
Дата публикации 24 апреля 2023 Обновлено 24 апреля 2023
Определение болезни. Причины заболевания
Болезнь Гиршпрунга, или аганглиоз (Hirschsprung’s disease), — это врождённое заболевание, при котором в нижних отделах кишечника отсутствуют нервные клетки, из-за чего не сокращаются мышцы и появляются упорные запоры.
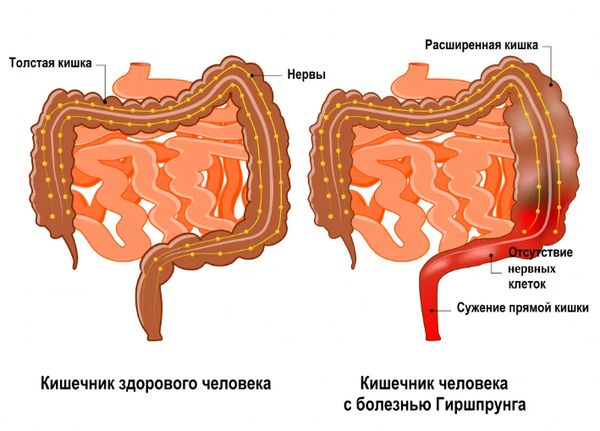
Эту болезнь можно считать разновидностью кишечной непроходимости, но возникающую не из-за сдавления кишечника, а из-за того, что не сокращаются мышцы и не продвигается его содержимое [2] [7] [11] [12] .
Р асширение толстого кишечника, которое возникает при болезни Гиршпрунга, иногда называют мегаколоном.
Распространённость заболевания
Это достаточно редкая болезнь: её выявляют у 1 из 5000 новорождённых, причём мальчики болеют в 4–5 раз чаще девочек [2] . Но заболевание могут диагностировать и во взрослом возрасте, и даже в старости. До этого пациенты, как правило, лечат запор — постоянно делают клизмы и пьют слабительные [2] [19] [20] .
Причины болезни Гиршпрунга
Причины возникновения заболевания неясны, считается, что оно вызвано сочетанием различных факторов. Чаще болезнь развивается у детей, чьи братья или сёстры тоже родились с такой патологией [20] . Если родители или ребёнок в семье страдают болезнью Гиршпрунга, то риск, что ещё один ребёнок родится с этим заболеванием, составляет около 8 % (в зависимости от формы поражения у родителя этот риск может варьировать от 5 до 30 %) [2] [12] .
Другие наследственные заболевания и аномалии, например болезнь Дауна и врождённый порок сердца, не являются факторами риска, но имеют общие механизмы развития с болезнью Гиршпрунга. Например, поломка определённых генов может одновременно приводить как к ней, так и к развитию болезни Дауна или врождённому пороку сердца. Таким образом, другие генетические заболевания не повышают риск развития этой болезни, а лишь сопутствуют ей.
К факторам, которые способны влиять на формирование эмбриона и провоцировать развитие болезни Гиршпрунга, относятся гипоксия, радиация, вирусные инфекции, лекарства, химические вещества и т. д.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Гиршпрунга
В первые двое суток жизни может возникать задержка при отхождении мекония (первых фекалий новорождённого), а затем — стула и газов, вплоть до появления симптомов острой кишечной непроходимости: вздутия живота, рвоты жёлчью или зелёным застойным отделяемым. Но может и наступать компенсация, т. е. симптомы исчезают, пока ребёнок находится на грудном вскармливании. При изменении характера питания, например введении прикорма, стул становится более плотным и возникают запоры, требующие лечения слабительными и клизмами.
С возрастом компенсаторные способности организма заканчиваются — без слабительных и клизм ребёнок уже не может опустошить кишечник. Через какое-то время и эти средства перестают помогать и кишечник опорожняется не полностью. В результате задержки стула и газов расширяются петли кишечника, что проявляется вздутием живота.
Без лечения возникает хроническая каловая интоксикация — продукты распада и токсины всасываются в толстой кишке. Дети при этом отстают в физическом развитии, страдают анемией, дистрофией органов и гипотрофией, при которой возникает дефицит массы тела [2] [11] . Обычно из-за постоянного отравления организма продуктами, всасывающимися из толстой кишки, снижается аппетит и возникают изменения во внутренних органах. Если аппетит сохранён, значит интоксикация не так выражена. Но даже если ребёнок ест нормально, он всё равно плохо набирает вес [20] .
Патогенез болезни Гиршпрунга
Ганглиозные клетки внутристеночного нервного сплетения кишечника образуются путём миграции клеток из нервного гребешка к формирующимся внутренним органам:
- на 6-й неделе эмбрионального развития их выявляют в кардиальном отделе желудка;
- на 7-й неделе — в тонкой кишке;
- на 8–10-й неделе — в поперечно-ободочной кишке;
- к 12-й неделе — в прямой кишке;
- к 13-й неделе кишечник должен быть полностью иннервирован, т. е. снабжён нервами.
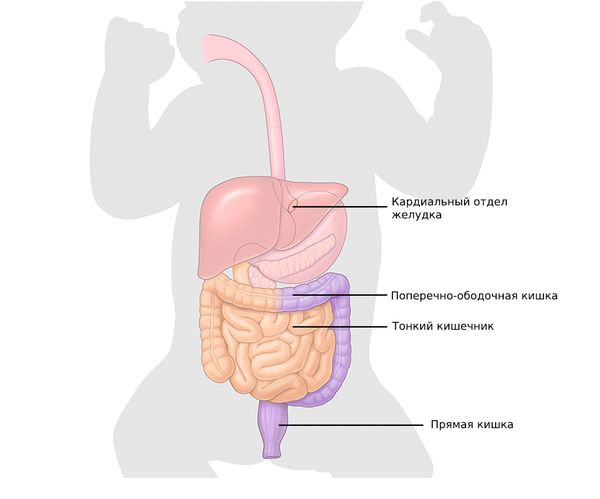
Таким образом, при болезни Гиршпрунга нервные клетки, начиная с 8-й недели, не мигрируют в конечные отделы кишечника или достигают их, но по каким-то причинам погибают либо не развиваются.
Доказано, что заболевание связано с генетическими нарушениями, но специфический ген болезни Гиршпрунга ещё не выявлен. Даже при наличии генетической предрасположенности, чтобы развилась эта патология, необходим 2-й фактор во время внутриутробного развития: гипоксия, инфекционные заболевания, приём лекарств, воздействие химических веществ и т. д.
Классификация и стадии развития болезни Гиршпрунга
Существует множество классификаций болезни Гиршпрунга — по протяжённости поражения, общему состоянию больного и стадиям развития.
Классификация московского детского хирурга А. И. Ленюшкина (1987):
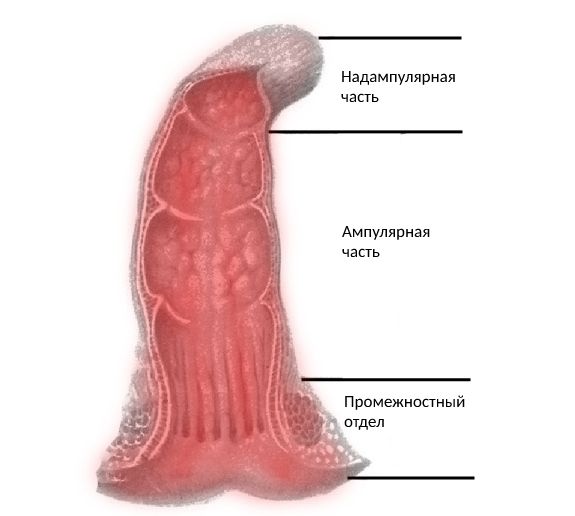
A. Анатомические формы:
- Ректальная (поражена только прямая кишка, наименее тяжёлая форма болезни):
- затронут промежностный отдел прямой кишки (болезнь Гиршпрунга с суперкоротким сегментом);
- поражены ампулярная и надампулярная части прямой кишки (болезнь Гиршпрунга с коротким сегментом).
Б. Клинические стадии:
- Компенсированная — общее состояние удовлетворительное, случаются запоры, периодически возникает вздутие живота и рвота. Чтобы облегчить состояние, приходится регулярно делать клизмы.
- Субкомпенсированная — общее состояние ухудшается, жалобы нарастают, запоры становятся постоянными, без клизм жить уже нельзя. Для очищения кишечника на этой стадии помогают сифонные клизмы.
- Декомпенсированная — общее состояние средней степени или тяжёлое, самостоятельный стул отсутствует, газы не отходят, усиливается вздутие живота. На передней брюшной стенке появляются контуры раздутых петель кишечника, возникают симптомы кишечной непроходимости: вздутие живота и рвота [6] .
Зарубежная классификация по протяжённости поражения P. Pure, S. Montedonico (2008):
- ректосигмоидный аганглиоз;
- аганглиоз с длинным сегментом;
- тотальный аганглиоз [17] .
Классификация хирурга и педиатра из Санкт-Петербурга Г. А. Баирова (1968):
- Острое течение — сразу после рождения появляется рвота жёлчью или застойным отделяемым (зеленью), вздутие живота, нарушается отхождение стула и газов.
- Подострое течение — запоры и нарушение отхождения газов возникают к концу первого месяца жизни. Введение газоотводной трубки или клизмы приводит к облегчению, но к 2–3-м месяцам клизма перестаёт помогать.
- Хроническое течение — возникает в поздние сроки, после уменьшения грудного вскармливания, чаще при введении прикорма. При таком течении сначала появляются запоры, с которыми можно справиться с помощью очистительных клизм. Симптомов кишечной непроходимости нет, общее состояние не страдает, но в толстой кишке постепенно образуются каловые камни[1] . Без лечения они могут сформироваться достаточно быстро.
Осложнения болезни Гиршпрунга
- Гиршпрунг-ассоциированный энтероколит (ГАЭК) — это основное, опасное для жизни осложнение заболевания. Проявляется диареей, вздутием живота, лихорадкой от 38 °C и выше, но такие симптомы могут возникать и при других заболеваниях. Развивается из-за хронического воспаления кишечника, дисбактериоза, нарушения барьерной функции слизистой оболочки, большую роль также играет бактерия Clostridium dificile. ГАЭК может возникать как до, так и после операции, но хирургическое лечение позволяет снизить риск примерно в два раза (до операции заболевание поражает до 60 % пациентов, а после операции — 25–37 %) [16] . Для лечения этого осложнения внутривенно вводят растворы, восстанавливающие электролитный баланс, ставят газоотводную трубку и применяют антибактериальную терапию. Для профилактики до операции проводят анализ кала на Clostridium difficile (токсин А и В), при положительном результате назначают антибиотики [3][16] .
- Острая кишечная непроходимость — возникает, когда истощаются резервные силы организма. Проявляется рвотой, вздутием живота, отсутствием стула и газов. На рентгенологических снимках видны раздутые петли кишечника и уровни жидкости. При этом осложнении требуется экстренная операция — наложение искусственного кишечного отверстия: илеостомы или колостомы (если для создания стомы использован фрагмент тонкого кишечника, она называется илеостомой, если фрагмент толстого кишечника — колостомой). После восстановления организма можно хирургически скорректировать основной порок и одновременно удалить стому [7][11][12] .
Диагностика болезни Гиршпрунга
При подозрении на болезнь Гиршпрунга проводится сбор анамнеза (истории болезни), физикальное обследование, лабораторная диагностика и инструментальные исследования. Особенно важно вовремя выявить болезнь у детей постарше, так как сразу после рождения признаков заболевания у них могло не быть.
Сбор анамнеза и физикальное обследование
Заболевание может передаваться по наследству, поэтому важно рассказать врачу о случаях упорных запоров в семье.
При ощупывании живот мягкий, можно почувствовать каловые камни. При ректальном обследовании, несмотря на запоры, ампула прямой кишки остаётся пустой, повышен тонус анального сфинктера [2] [7] [12] .
Лабораторная диагностика
- Общий анализ крови и мочи. Чтобы выявить воспаление, оценивают уровень лейкоцитов — при заболевании он повышен. При хронической каловой интоксикации часто развивается анемия. Образование кровяных телец нарушается из-за постоянного отравления организма продуктами распада, которые поступают из толстой кишки, а также плохого всасывания витаминов группы В и железа.
- Биохимический анализ крови. При заболевании снижен белок, изменены печёночные ферменты.
- Исследование кала на дисбактериоз и наличие токсинов Clostridium difficile[2][7] .
Рентгенологическое исследование
Является ведущим методом диагностики при этом заболевании. При обзорной рентгенографии брюшной полости в положении стоя заметно, что кишечник переполнен газами, а при остром течении видна жидкость.
Для уточнения диагноза проводят ирригоскопию — в прямую кишку вводят контрастное вещество и заполняют им всю толстую кишку под контролем рентгеновских лучей в прямой и боковой проекции.
Визуально при болезни Гиршпрунга поражённый участок значительно меньше в диаметре, чем вышележащие отделы, в которых разрастается мышечная ткань [7] . При обследовании виден суженный участок дистальных отделов (зона аганглиоза) и воронкообразное расширение проксимальных отделов кишечника (зона супрастенотического расширения — здоровый участок кишки, который располагается сразу перед больным). Эти признаки и будут основанием для постановки диагноза «болезнь Гиршпрунга».
![Болезнь Гиршпрунга [22]](https://probolezny.ru/media/bolezny/bolezn-girshprunga/bolezn-girshprunga-22_s.jpeg)
В первые три месяца жизни ещё не сформировалась граница между здоровой и больной кишкой — супрастенотического расширения может не быть, поэтому ирригоскопию нужно проводить в динамике [2] [3] [14] [18] .
Компьютерная томография не имеет преимуществ перед стандартной ирригоскопией и обычно не проводится [2] .
Ультразвуковое исследование (УЗИ)
При проведении УЗИ брюшной полости выявляются раздутые петли кишечника, утолщение его стенок в супрастенотическом отделе и спаивание прямой кишки. При введении изотонического раствора натрия (контраста для УЗИ) можно определить ректоанальный ингибиторный рефлекс — расслабление внутреннего и сокращение наружного анального сфинктера [2] .
УЗИ — это дополнительный метод диагностики. Даже если позволяет оснащение клиники и опыт врача, все находки должны быть подтверждены рентгеном.
Аноректальная манометрия
Это вспомогательный метод для уточнения диагноза. При обследовании в прямую кишку вводят катетер с сенсорами для регистрации давления. Метод позволяет оценить работу мышц малого таза, сфинктеров и ректоанальный ингибиторный рефлекс — изменение давления в прямой кишке при раздувании баллона, что имитирует наполнение прямой кишки перед дефекацией. В норме внутренний анальный сфинктер расслабляется, но при болезни Гиршпрунга этого не происходит [13] .
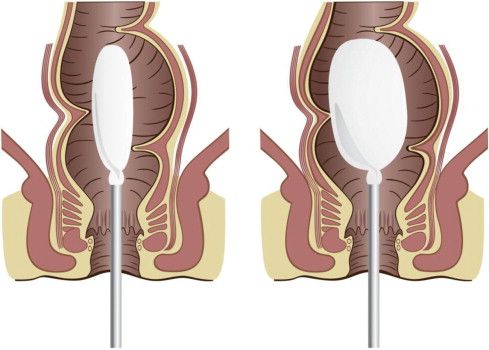
Биопсия стенки толстой кишки
Используют при нетипичных вариантах заболевания, чтобы уточнить диагноз и протяжённость поражения [13] .
Биопсия проводится под общим наркозом, во время процедуры отщипывают кусочек мышечного и подслизистого слоя, а затем отправляют его в лабораторию.
- выявляют отсутствие ганглиев в нервных сплетениях;
- оценивают активность антихолинэстеразы (АХЭ) — вещества, которое подавляет разрушение нервных импульсов;
- определяют разрастание АХЭ-положительных нервных волокон — вторичные изменения, которые развиваются из-за отсутствия нервных клеток и наличия безмиелиновых нервных волокон;
- выявляют отсутствие кальретинина — белка, вырабатываемого нервными клетками, которых нет при болезни Гиршпрунга.
Могут применяться различные техники: биопсии прямой кишки по О. Свенсону, поэтажная биопсия всех отделов толстой кишки, щипковая или аспирационная биопсия, биопсия во время операции.
Биопсия прямой кишки по О. Свенсону — это относительно простой метод. Больной ложится на спину и поднимает ноги. Затем в анальный канал вводится расширитель, и проводится забор мышечной оболочки не ниже 1,5–2,5 см от зубчатой линии — границы между прямой кишкой и анальным каналом. Ниже от этой линии ганглии в норме отсутствуют, что может привести к ложноположительному результату [13] .
Поэтажная биопсия всех отделов толстой кишки проводится при протяжённых поражениях толстого кишечника, когда невозможно определить переходную зону. Выполняется лапароскопическим (через небольшие разрезы) или лапаротомическим доступом (через продольный или поперечный разрез брюшной стенки) [3] [12] .
Щипковая или аспирационная биопсия проводится с захватом подслизистого слоя прямой кишки с помощью специальной иглы. Является самым нетравматичным, безопасным и достаточно информативным методом. Может применяться у детей от шести месяцев [2] [13] .
Интраоперационная биопсия — во время операции врач отщипывает кусочек здоровой кишки и отправляет его на экспресс гистологическое исследование на предмет аганглиоза [3] [12] .
Морфологическое исследование — изучение удалённой части кишечника для подтверждения диагноза после операции [2] [7] [12] .
Дифференциальная диагностика
Болезнь Гиршпрунга нужно отличать от заболеваний, которые также могут сопровождаться запором, вздутием живота и другими симптомами.
К ним относятся:
- врождённая кишечная непроходимость (атрезии и стенозы кишечника, мекониальный илеус);
- функциональные запоры (т. е. не имеющие анатомической или физиологической причины);
- динамическая кишечная непроходимость, парез кишечника (нарушается перистальтика и останавливается продвижение содержимого по кишечнику) [11] .
Лечение болезни Гиршпрунга
Заболевание лечат только хирургически. При операции удаляют поражённые отделы кишечника, чаще — прямую и сигмовидную кишку, при тотальном поражении — всю толстую кишку.
Можно выделить три варианта лечения:
- Консервативная терапия (очистительные и сифонные клизмы) — временная мера при подготовке к операции.
- Первичная радикальная операция (например, по Свенсону, Соаву и Дюамелю) — полное удаление поражённого участка за одну операцию, без наложения кишечной стомы.
- Поэтапное оперативное вмешательство — сначала накладывают кишечную стому, а затем удаляют поражённый участок [7] .
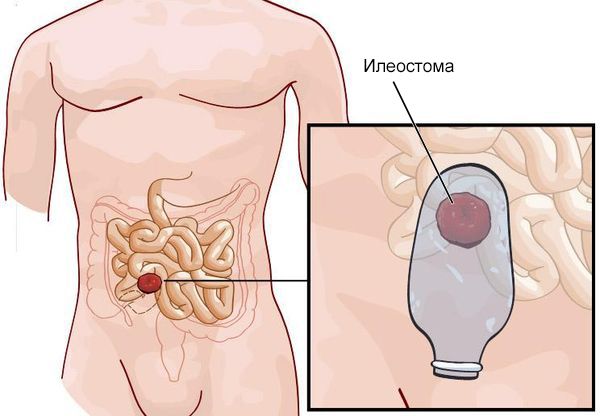
Наложение кишечной стомы (илеостомия и колостомия) — это временная мера, как мостик при подготовке к радикальной операции. Стому накладывают в тех случаях, когда сразу провести радикальную операцию невозможно или нецелесообразно: пациент находится в тяжёлом состоянии, нельзя точно определить границу здорового и поражённого участка, не получается очистить кишку от каловых масс и камней (для этого нужно её отключить, чтобы не поступал новый кал, а затем размягчать каловые камни и отмывать кишку).
При наложении стомы здоровый участок кишки выводят на переднюю брюшную стенку. У детей чаще встречается ректосигмоидная форма заболевания, при которой накладывается сигмостома, т. е. выводится сигмовидная кишка. При тотальных формах болезни проводится илеостомия.
При оперативном лечении сначала проводится ревизия брюшной полости (осмотр органов), затем поражённый участок кишечника удаляют, а здоровый конец либо опускают в малый таз и формируют стому, либо сразу соединяют с другой частью кишечника, т. е. создают анастомоз. При тотальном поражении и удалении толстой кишки его формируют с тонким кишечником.
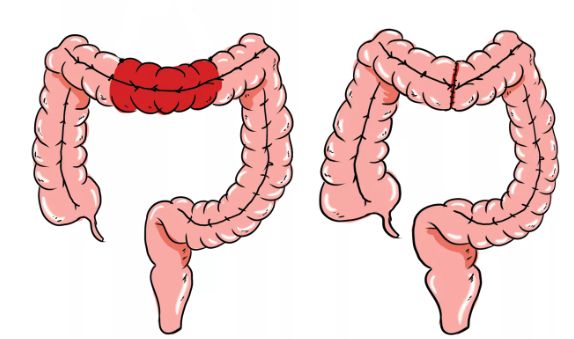
Операции отличаются только способом выделения и соединения здоровых частей кишечника:
- При операции по Свенсону прямую кишку удаляют полностью. Операция считается самой радикальной — никакой патологической ткани не остаётся, но есть большой риск повреждения нервных сплетений вдоль кишки [8] .
- При операции Соаве выделяется и удаляется слизистый и подслизистый слои, а мышечная оболочка остаётся. Это позволяет снизить риск повреждения нервных сплетений в малом тазу, но при этом остаётся патологическая ткань [3][4] . Но оставшаяся ткань не ткань не перерождается в злокачественную и не мешает работе кишечника.
- Операция Дюамеля — сохраняется часть прямой кишки для формирования анастомоза с помощью её задней стенки. При такой операции снижается риск повреждения сфинктера, но остаётся полноценный патологический участок прямой кишки [12] .
- Операция де ла Торре-Мандрагона и Ортега — в отличие от описанных выше методов, которые проводятся лапаротомным или лапароскопическим доступом, мобилизация и удаление поражённого кишечника при такой операции проводится через анальный канал. Эта процедура наименее травматичная, но её применяют только у маленьких детей (преимущественно до года) и при непротяжённом поражении, включающем прямую и дистальные отделы сигмовидной кишки [15] .
Рекомендации после операции
После операции нужно наблюдаться у хирурга и гастроэнтеролога. Через 10–14 дней после хирургического вмешательства проводится профилактическое бужирование анастомоза (увеличение просвета) или пальцевое ректальное исследование.
Прогноз. Профилактика
Хороший прогноз возможен только при своевременном и адекватном хирургическом лечении [12] . Если операцию не провести, то потребуется регулярно делать сифонные клизмы, но со временем симптомы всё равно будут нарастать. Здоровая кишка, расположенная выше поражённого участка, начнёт перерастягиваться и возникнет воспаление. В результате кишка перестанет функционировать, её придётся удалить, а уменьшение длины кишечника ухудшает прогноз. Поэтому операцию нужно проводить сразу после постановки диагноза. Чем раньше начато лечение, тем проще пациент его переносит, тем менее выражены дистрофические изменения в организме и меньше времени требуется для подготовки к операции.
Прогноз может ухудшаться при послеоперационных осложнениях: несостоятельности анастомоза, свищах между прямой кишкой и смежными тканями, тазовыми абсцессами, стенозами, некорректном удалении кишки. Кроме того, даже после правильно проведённой операции могут возникать запоры, недержание кала, диарея и повторные колиты [4] [9] [10] .
Такие осложнения требуют длительной реабилитации, которая включает:
- диету (расщеплённые смеси и безмолочные каши с постепенным расширением рациона);
- очистительные клизмы;
- приём слабительных;
- физиолечение (БОС-терапию и др.);
- сфинктеротомию (рассечение сфинктера);
- введение ботулотоксина в сфинктер;
- приём антибиотиков для лечения и профилактики энтероколита [11] .
Продолжительность реабилитации зависит от клинических проявлений и может занять несколько лет.
При удалении толстой кишки целиком, включая часть тонкой кишки, может развиться синдром короткой кишки (тонкой кишки остаётся менее 120 см), что потребует дополнительного внутривенного кормления, так как в организм будет поступать меньше питательных веществ [20] .
После операции необходимо дополнительно принимать ферменты, витамины и кишечные антисептики. Сроки приёма препаратов индивидуальны и зависят от того, сколько кишечника осталось, сможет ли организм адаптироваться и снабжать себя нужными элементами. Если требуется парентеральное питание, то ферменты и кишечные антисептики могут применяться постоянно по жизненным показаниям, т. е. если не поддерживать организм — ребёнок может быстро погибнуть.
Причины возникновения заболевания до сих пор неясны, поэтому специфической профилактики нет. При наличии у родителей болезни Гиршпрунга рекомендуется пройти медико-генетическое консультирование [3] [11] [12] .
Список литературы
- Баиров Г. А., Островский Е. А. Хирургия толстой кишки у детей. — Л.: Медицина, 1974. — 207 с.
- Болезнь Гиршпрунга у детей: руководство для врачей / под ред. А. Ю. Разумовского, А. Ф. Дронова, А. Н. Смирнова, В. В. Холостовой. — М.: ГЭОТАР-Медиа, 2019. — 368 с.
- Джорджсон К., Мюнстерер О., Козлов Ю. А. Болезнь Гиршпрунга — лапароскопическое эндоректальное низведение // Детская хирургия. — 2016. — № 6. — С. 309–314.
- Дронов А. Ф., Смирнов А. Н., Холостова В. В. и др. Операция Соаве при болезни Гиршпрунга у детей — 50-летний опыт применения // Детская хирургия. — 2016. — № 6. — C. 303–309.
- Ионов А. Л., Щербакова О. В. Послеоперационные осложнения в колоректальной хирургии у детей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013. — № 4. — С. 50–58.
- Исаков Ю. Ф., Разумовский А. Ю. Детская хирургия: учебник. — М.: ГЭОТАР-Медиа, 2015. — 1040 с.
- Ленюшкин А. И. Хирургическая колопроктология детского возраста: руководство для врачей. — М.: Медицина, 1999. — 365 с.
- Морозов Д. А., Пименова Е. С., Филиппов Ю. В., Гончарь В. Ф. и др. Swenson — базовая технология хирургии болезни Гиршпрунга // Детская хирургия. — 2016. — № 4. — С. 203–210.
- Поддубный И. В., Козлов М. Ю., Трунов В. О. и др. Повторные лапароскопические операции при болезни Гиршпрунга у детей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2014. — № 2. — С. 94–98.
- Смирнов А. Н., Дронов А. Ф., Холостова В. В. и др. Повторные операции при болезни Гиршпрунга у детей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013. — № 4. — С. 42–49.
- Смирнов А. Н., Дронов А. Ф., Холостова В. В. и др. Хирургическое лечение болезни Гиршпрунга у детей. 10 лет «на новых рельсах»: итоги // Детская хирургия. — 2017. — № 6. — С. 310–315.
- Geraldine H., Claude B., Pascal D. L., Guys J. M. Лечение болезни Гиршпрунга: хирургические размышления // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013. — № 4. — С. 21–27.
- Ambartsumyan L., Smith C., Kapur R. P. Diagnosis of Hirschsprung Disease // Pediatr Dev Pathol. — 2020. — № 1. — Р. 8–22. ссылка
- Chen X., Xiaojuan W., Zhang H. et al. Diagnostic value of the preoperatively detected radiological transition zone in Hirschsprung’s disease // Pediatr Surg Int. — 2017. — № 5. — Р. 581–586. ссылка
- De la Torre-Mondragón L., Ortega-Salgado J. A. Transanal endorectal pull-through for Hirschsprung’s disease // J Pediatr Surg. — 1998. — № 8. — Р. 1283–1286. ссылка
- Gosain A., Frykman P. K., Cowles R. A. et al. Guidelines for the diagnosis and management of Hirschsprung-associated enterocolitis // Pediatr Surg Int. — 2017. — № 5. — Р. 517–521. ссылка
- Puri P., Montedonico S. Hirschsprung disease: clinical features. Hirschsprung Disease and Allied Disorders. — 3rd ed. — New York: Springer, 2008. — P. 107–113.
- Wong C. W., Lau C. T., Chung P. H. et al. The value of the 24-h delayed abdominal radiograph of barium enema in the diagnosis of Hirschsprung’s disease // Pediatr Surg Int. — 2015. — № 1. — Р. 11–15. ссылка
- Hirschsprung’s disease // National Health Service. — 2023.
- Hirschsprung Disease // National Institute of Diabetes and Digestive and Kidney Diseases. — 2021.
- Hirschsprung’s disease // Mayo Clinic. — 2021.
- Hirschsprung’s Disease // Introduction to Radiology. — 2021.
Источник https://muzoktcrb.ru/blog/bolezn-girshsprunga-diagnostika.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/hirschsprung
Источник https://probolezny.ru/bolezn-girshprunga/