Запоры у детей
Запор у грудного ребенка является нарушением пищеварения, при котором нет стула в течение суток. Запором можно считать и состояние, сопровождающее нарушения дефекации, – к примеру, у малыша выделяется твердый кал, который приносит дискомфорт в ходе акта дефекации.
Появление запоров часто связано с нарушением диеты ребенка, процесса пищеварения, строения желудочно-кишечного тракта и другими патологиями опорожнения кишечника. Важно одно: состояние требует немедленного обращения к врачу и своевременной коррекции.
Особенности пищеварения грудного ребенка
Запоры у детей до года имеют свои физиологические черты. Дело в том, что новорожденный ребенок постоянно адаптируется к новым факторам внешней среды, это касается и изменений системы пищеварения, механизмов акта дефекации, частоты стула.
Позыв к дефекации как у младенца, так и у взрослого человека возникает, когда кал соприкасается с нижним отделом толстого кишечника. У взрослого человека эти механизмы более хорошо устроены: удержать кал в прямой кишке он способен с помощью как произвольных, так и непроизвольных движений сфинктеров – специальных мышечных прослоек.
Благодаря особенностям строения сфинктера взрослый человек способен сдержать позыв к дефекации, а ребенок сделать это не может.
При естественном вскармливании молоко попадает в верхний отдел желудочно-кишечного тракта (желудок) и запускает цепь механизмов перистальтики – продвижения пищи по пищеварительному каналу. Каловые массы достигают прямой кишки и формируют позыв к дефекации. Натуживание малыша приводит к выходу кала и освобождению прямой кишки.
Как правило, в грудном возрасте частота стула совпадает с частотой кормления ребенка, может быть и 2–3 раза в сутки.
С 2 месяцев грудничка количество актов дефекации в сутки уменьшается, а при кормлении не только грудным молоком, но и дополнительном введении прикорма (в возрасте 4–6 месяцев) количество актов дефекации уменьшается до 2 раз в сутки, иногда – раз в 2 дня.
Происходит уплотнение кала – это нормальный процесс для ребенка, питающегося грудным молоком с прикормом.
Каким должен быть стул у новорожденного?
Правильный стул здорового малыша имеет кашицеобразную консистенцию. Оттенок стула – коричневый, желтоватый, иногда имеет горчичный цвет. Запах должен быть не слишком резким, а на воздухе стул приобретает зеленоватый цвет. Если ребенка кормят детской смесью, то стул становится более оформленным, в виде густого пюре, и частота опорожнений уменьшается.
Рационом питания малыша предусмотрено, что при исключительно грудном вскармливании дефекация происходит от 1 до 8 раз в сутки, после 6 месяцев – 1–3 раза в 24 часа.
Что следует считать запором у грудного ребенка?
Запором считается задержка стула на 2–3 дня. Если малыш испытывает трудности во время акта дефекации в течение 14 дней и более, это критерий хронической формы патологии. Частота актов дефекации при этом уменьшается, кал становится слишком твердым, плотным, а также имеет неприятный запах.
Запор у новорожденного ребенка проявляется следующими симптомами:
- ребенок слишком сильно и долго натуживается во время акта дефекации;
- лицо малыша краснеет, ножки плотно прижимаются к животу;
- дефекация вызывает сильную боль, грудничок плачет;
- на поверхности кала возникает красная полоска крови (это значит, что во время дефекации была поранена слизистая оболочка прямой кишки);
- общее состояние ребенка нарушается: наблюдается вздутие живота, болевой синдром;
- родители отмечают снижение аппетита грудничка и повышенную раздражительность.
Симптомы заболевания довольно очевидны: при малейшем беспокойстве родителям рекомендовано обратиться к педиатру для подробной консультации.
Почему у новорожденного может быть запор при грудном вскармливании?

Примерно 95% запоров возникают при функциональных нарушениях: состояния развиваются спонтанно и самопроизвольно исчезают. Однако оставшиеся 5% ситуаций имеют вполне конкретную органическую природу.
Запор у месячного ребенка, находящегося или на естественном, или на искусственном вскармливании, часто вызван распространенными причинами.
Органические запоры
Появляются в первые сутки или месяцы жизни младенца. Причиной возникновения запоров становятся не продукты питания, а нарушение нормального строения желудочно-кишечного тракта ребенка, неврологическая патология, при которой неправильно работает перистальтическая функция пищеварительного канала. Страдают запорами дети на фоне снижения нормальной функции щитовидной железы, других органов эндокринной системы.
Помочь малышу можно с помощью обращения к врачу: если доктор не обнаружит конкретную органическую патологию пищеварительной системы, можно говорить о функциональном нарушении.
Функциональный запор
Причиной становится работа нервной системы, которая у маленького ребенка еще недостаточно хорошо развита. Вызывает запоры небогатая иннервация кишечника, из-за чего развивается дискинезия, ослабляется перистальтика, происходит спазм отдельных участков тонкого или толстого кишечника. Все эти факторы замедляют прохождение пищи по желудочно-кишечному тракту, что является одной из самых частых причин запора.
Вызвать запор могут и другие факторы:
- позднее развитие пищеварительных ферментов у ребенка;
- длительное нахождение пищевого комка в желудке, кишечнике;
- недостаточное развитие рецепторов прямой кишки, которые сигнализируют о начале акта дефекации;
- кислородное голодание во внутриутробном периоде – нарушается необходимый темп развития центральной и периферической нервной системы;
- недоношенность, снижение мышечной силы ребенка, рахит, малое количество кальция и витамина D в рационе ребенка;
- нарушение микрофлоры кишечника (нормального соотношения необходимых для переваривания пищи бактерий).
Причины нарушения акта дефекации у ребенка могут крыться и в рационе матери. Например, молодая мама очень любит молочные продукты, а у ребенка аллергия на белки коровьего молока. На этапе грудного вскармливания это может проявляться нарушениями стула.
Временные нарушения стула
Часто нарушения акта дефекации имеют преходящий характер. Особенно ярко это проявляется в первые месяцы жизни малыша из-за недостаточного формирования нервно-мышечного аппарата ребенка. С течением времени эти нарушения исчезают самостоятельно, без вмешательства врачей.
Временные нарушения стула, не причиняющие вред здоровью малыша, связаны:
- с малым объемом потребляемой жидкости, что затрудняет продвижение кала по кишечнику;
- общей интоксикацией и обезвоживанием из-за общего инфекционного процесса (острая респираторная вирусная инфекция, кишечное заболевание) – в этом случае ребенок теряет много воды с потом, рвотой;
- неправильным питанием кормящей женщины (недостаточное количество жидкости в рационе, несбалансированный режим питания, малое количество фруктов и овощей, недостаток клетчатки);
- малым количеством грудного молока, что уменьшает общую калорийность рациона ребенка;
- слишком ранним введением прикорма или неправильным использованием детского питания;
- частым использованием клизм, специальных трубок для отвода газа у малыша;
- прорезыванием зубов – меняется общий эмоциональный фон ребенка, он становится раздражительным, нервным, что влияет на перистальтику.
Наконец, причиной частых запоров становятся и психологические факторы: избыточный контакт малыша с новыми людьми, частые переезды, постоянное использование услуг няни, низкий уровень контакта матери и ребенка.
Как только указанные факторы устраняются, стул у ребенка приходит в норму, и грудничок больше не страдает от запоров.
Что делать?
При длительных запорах у ребенка необходимо определиться с причиной возникновения заболевания. Родителям стоит обратиться к педиатру для выяснения причины запоров у младенца.
Если причина органическая и связана с конкретным нарушением работы желудочно-кишечного тракта, то необходимо принимать назначенное доктором лечение для нормализации состояния ребенка.
Лечение запоров функционального характера для поддержания здоровья малыша проводят следующим образом:
- Обязательное кормление грудью. Естественное кормление молоком матери обеспечивает появление правильной микрофлоры в кишечнике ребенка, нормальное ее функционирование, адекватное развитие ЖКТ.
- Соблюдение режима питания матери. Влияя на собственное питание, женщина меняет и состав грудного молока. В период лактации необходимо ответственно соблюдать водный режим, обеспечить в рационе большое количество овощей, фруктов, других продуктов с высоким содержанием клетчатки (она способствует правильной перистальтике).
- Двигательный режим ребенка. Устранению хронического запора поможет высокая активность малыша и адекватные двигательные нагрузки.
- После кормления ребенок должен находиться в вертикальном положении. Кроме того, рекомендовано делать массажи живота: легко гладить грудничка по животу по часовой стрелке.
Маме не следует злоупотреблять клизмами и приборами для отвода газов у ребенка. Это приведет лишь к усугублению запора и нарастанию симптомов.
Чего не нужно делать?
Чтобы помочь организму малыша справиться с запором, нужно обратиться к педиатру, который даст конкретные рекомендации для избавления от заболевания.
Например, нельзя кормить ребенка по часам – необходимо давать ему еду по требованию, что стимулирует работу кишечника и выделение молока у матери. Специально докармливать ребенка после срыгивания также не рекомендуется, ведь малыш путем срыгивания устранил воздух из желудка.
Запрещено использование народных средств для стимуляции дефекации: это может привести к ожогу или повреждению слизистой оболочки.
Наконец, нельзя использовать медикаменты без назначения лечащего врача: неизвестно, как они могут подействовать на ребенка.
Профилактика
Проще провести профилактику запоров, чем лечить последствия этого состояния. Рекомендовано кормить ребенка грудью, поддерживать лактацию «по требованию». Мама обязательно должна следить за собственным питанием, а если у ребенка есть риск возникновения запора, добавить в рацион продукты, обладающие слабительным эффектом (курага, свекла, чернослив).
Запрещен прием медикаментов без консультации с лечащим врачом. Обязательным актом после еды считается массаж живота.
В нашей медицинской клинике доктор проведет полную диагностику состояния вашего малыша, определит причины запора и назначит необходимую терапию.
Запишитесь на прием к нашему педиатру по номеру телефона, указанному на сайте!
Что делать, если у ребенка запоры?

Родители часто спрашивают: ежедневный, но твердый стул — это запор? А редкий, но не приносящий дискомфорт — вариант нормы? Многие родители сталкиваются с этой проблемой: до 30% [1] детей знакомы с запорами. Подробнее эту важную тему мы разберем с детским гастроэнтерологом Никитиным Артемом Вячеславовичем и педиатром Мирощенко Оксаной Александровной.
Нормальная частота стула
Нет единой нормы для всех детей: частота стула зависит от возраста, режима питания и наличия заболеваний или непереносимостей. Например, до двух лет дефекация может происходить от трех раз в день до одного раза в несколько дней, а дети старше двух ходят в туалет, в среднем, раз в день.
Частота стула — не единственный показатель для диагностики. Ребенок может регулярно ходить в туалет раз в день, при этом стул будет твердым: это тоже считается запором.
Классификация запоров
Запор — нарушение дефекации, при котором невозможно полностью опорожнить кишечник.
В зависимости от причин они бывают:
- первичными — из-за врожденных или приобретенных аномалий толстой кишки;
- вторичными — в результате заболеваний, например, болезни Крона, или побочных действий от лекарств;
- идиопатическими — из-за нарушений моторики толстой кишки, которые возникли по невыясненным причинам.
По характеру течения запоры делят на:
- острые, когда дефекация отсутствует несколько дней;
- хронические, когда симптомы наблюдаются несколько месяцев.
Причины
В 95% случаев запоры не связаны [2] с заболеваниями или пороками развития. Самые частые причины запора у детей — неправильное питание, пищевые непереносимости и психологические факторы. Подробнее о причинах — от частых к редким.
Нет навыка дефекации
Не все малыши с рождения умеют опорожнять кишечник. Поначалу может не быть координации между мышцами тазового дна и анальными сфинктерами. Поэтому когда в мозг поступают сигналы, что пора опорожниться, малыш краснеет, кричит и плачет. Когда малышу все-таки удается сходить в туалет, он успокаивается.
Это состояние называется младенческой дисхезией. Оно встречается у детей в первые месяцы жизни и обычно проходит к шести месяцам. Повлиять на дисхезию невозможно, но важно исключить другие заболевания, поэтому лучше обратиться к врачу при первых симптомах.
Адаптация к прикорму
Когда вводят прикорм, желудочно-кишечный тракт вынужден адаптироваться к новым видам пищи. Из-за этого могут возникнуть запоры, но, как правило, они проходят уже через несколько дней.
Пищевая непереносимость
В первый год жизни у малыша может проявиться аллергия на белок коровьего молока или целиакия — непереносимость глютена. Запор — один из симптомов непереносимости.
Погрешности в питании
Часть запоров возникает из-за неправильного питания, например, в рационе много углеводов и мало клетчатки или почти нет воды. В этом случае достаточно добавить в меню больше овощей и фруктов и стул нормализуется.
К нам в клинику однажды обратилась мама с девятимесячной девочкой. Ребенок три дня не мог сходить в туалет. Мы выяснили, что в рационе мало клетчатки и дали рекомендации. Сразу после визита в клинику мама накормила малышку большим количеством овощей, и в тот же день удалось сходить в туалет.
Психологический фактор
Стресс может выступить триггером и нарушить стул. К примеру, однажды ребенок почувствовал боль во время дефекации и теперь боится, что это повторится. Из страха он сдерживает стул и запускает порочный круг: чем дольше терпит, тем тверже становится кал, а значит, тем больнее дефекация.
Еще один распространенный пример. Первое время ребенку некомфортно ходить в туалет в детском саду, поэтому он терпит до дома. Каловые массы уплотняются, дефекация становится болезненной и детсадовец начинает сознательно ее избегать.
Лечить такой запор необходимо не только у гастроэнтеролога или педиатра, но и у психолога.
Приведу пример из практики. Мальчик пошел в первый класс и примерно в это время у него начались боли в животе и жидкий стул по пять-семь раз в день. Несколько месяцев ребенка пытались лечить педиатр и гастроэнтеролог по месту жительства, а потом направили в больницу с диагнозом колит. Это затяжное воспаление толстой или прямой кишки.
Мы осмотрели мальчика: левая половина живота оказалась плотной, как газовый баллон. Сигмовидная кишка была забита каловыми камнями — скоплением затвердевших фекалий. А жидкий стул возник из-за того, что каловые массы не могли свободно проходить по кишечнику и пытались просочиться по краям. Это и смутило врачей, потому что было похоже на симптомы колита.
Пациенту смогли помочь консервативно: сифонными клизмами — многократно вводили много жидкости, и ректальными стимуляторами, такими как микроклизмы или глицерин.
Постинфекционный запор
После перенесенного вирусного заболевания может начаться синдром раздраженного кишечника с диареей или, наоборот, запорами. Это состояние пройдет самостоятельно, но важно придерживаться режима и принципов здорового питания:
- включать в рацион большое количество клетчатки: бобовые, овощи, фрукты, цельнозерновые злаки и отруби;
- есть меньше полуфабрикатов, молочных и мясных продуктов;
- пить много жидкости;
- регулярно заниматься спортом;
- не игнорировать позывы к дефекации;
- постараться ходить в туалет регулярно и по графику.
Заболевания и аномалии развития
В 5% случаев запоры у детей происходят [3] из-за заболеваний или патологий строения кишечника. Например, из-за болезни Гиршпрунга — врожденного недостатка нервных сплетений стенки толстой кишки. У детей с этим заболеванием ослаблена или отсутствует перистальтика, поэтому кал проходит по кишечнику с задержкой, а пораженные отделы кишечника расширяются. Заболевание поддается только оперативному лечению — резекции пораженного участка кишки.
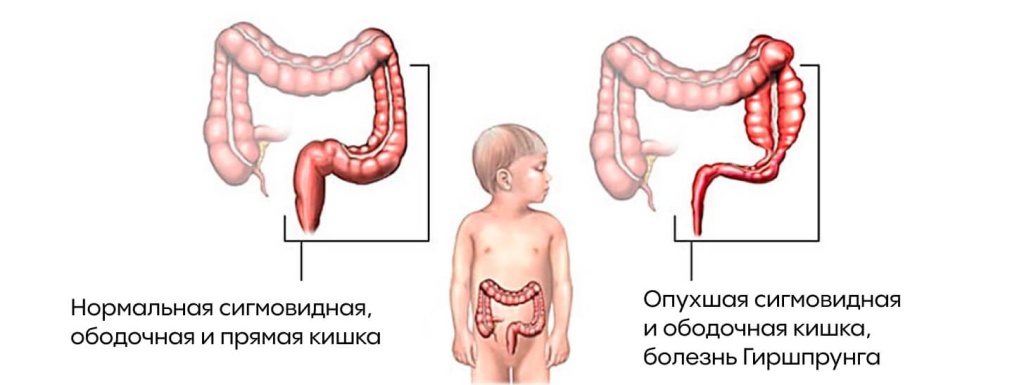
Еще одна причина запора — удлинение сигмовидной кишки. У некоторых эта особенность строения не влияет на функцию кишечника, а у других вызывает проблемы с дефекацией. В такой ситуации добавляйте в рацион продукты с послабляющим эффектом и клетчаткой и занимайтесь физическими упражнениями.
Реже встречаются аномалии развития ануса или анального канала, например, атрезия — отсутствие анального отверстия и заращение прямой кишки.
Иногда запоры возникают из-за спаек после оперативных вмешательств на прямой кишке и анальном канале. А иногда из-за осложнения другого заболевания.
В московскую больницу поступил мальчик 13 лет, который по росту и весу выглядел, как младший школьник. 8 лет жизни он мучился от запоров: ходил в туалет раз в три-четыре дня. В поликлинике его лечили свечами и слабительными, но ни разу не направили к проктологу. Наша коллега из больницы была первой, кто осмотрел прямую кишку подростка. Оказалось, у мальчика болезнь Крона — тяжелая болезнь, которая провоцирует воспалительный процесс, появление язв и рубцов на слизистой кишечника и приводит к задержке физического и полового развития. При болезни Крона может развиться осложнение — стеноз (сужение) анального канала, из-за которого и возникают запоры. Мальчику удалось помочь: ему назначили лечение и добились ремиссии. Теперь его, к счастью, ничего не беспокоит.
Симптомы
У запоров есть несколько диагностических критериев [4]. Основные симптомы запора у детей:
- сокращение частоты дефекаций;
- неполное опорожнение кишечника;
- плотный «овечий» кал отдельными фрагментами;
- болезненность при дефекации.
Но чтобы поставить диагноз, врачу недостаточно узнать о симптомах. Он должен осмотреть пациента и расспросить его и родителей. Это помогает собрать полную картину.
Ошибки при лечении запора
Мы не будем приводить примеры всех абсурдных методов диагностики и лечения, предупредим только о самых популярных.
Не сдавайте кал на копрограмму
Это малоинформативное и субъективное исследование: что съели, то и получили. К тому же, в копрограмму входит много исследований, например, на наличие слизи, лейкоцитов и паразитов. Когда врач назначает анализы на все сразу, скорее всего, он не знает, что именно ищет. По современным клиническим рекомендациям врач должен назначать прицельные исследования.
Кал на дисбактериоз тоже не нужен
Проверяя кал на дисбактериоз, лаборанты анализируют всего 20 видов бактерий, а в кишечнике их около 1000. Более того, они уникальны: у каждого человека отличается микробиота кишечника — состав всех микроорганизмов, которые в нем живут. Она зависит от типа питания, от способа рождения, от типа вскармливания и других факторов. Поэтому нет общей для популяции нормы — идеального количества лактобактерий и стафилококков в кишечнике.
Вместо пребиотиков купите фрукты
Продолжая тему дисбактериоза, дадим вам совет: не тратьте деньги на пребиотики и пробиотики. Исследования по их влиянию на запоры еще не завершены. И пока лучшим пребиотиком считается клетчатка — овощи и фрукты.
В последние годы стали часто назначать лактобактерии при проблемах со стулом. Есть некоторые исследования, подтверждающие эффективность этого лечения, но делать выводы пока рано: метод еще изучают.
Не давайте ребенку прокинетики, антациды и ферменты
Зачастую врачи назначают прокинетики, антациды и ферменты. Однако польза от их приема весьма сомнительна. Например, назначение антацида алюминия фосфата из-за особенностей состава препарата может усугубить запор, а магний-содержащие антациды можно принимать только с 6 лет.
Назначая прокинетики — препараты, которые усиливают моторику желудочно-кишечного тракта, нужно четко понимать природу запора. Если проблемы возникли на фоне спаечной болезни после оперативного вмешательства, назначение прокинетика «Тримебутина» может быть оправдано.
Ферментотерапия также имеет четкие показания для назначения, в некоторых случаях бесконтрольный и необоснованный прием ферментов может усилить запор.
Когда обращаться к врачу
Острый запор, который не лечат в течение трех месяцев, перерастает в хронический и может рецидивировать всю оставшуюся жизни. Поэтому если заметили тревожные симптомы, ведите ребенка к врачу.
Вот красные флаги, при которых обязательна консультация специалиста:
- Запор произошел не один раз, а периодически рецидивирует.
- Наравне с затруднением дефекации замечаете отставание в физическом развитии.
- Параллельно запору возникает тошнота и рвота или боль в животе.
- Кровь в стуле. Может говорить об анальной трещине, полипе или разрыве сосудов.
- Страшно и больно ходить в туалет.
- На попе появились новообразования, например, фурункулы или свищи.
Если не получается быстро записаться к врачу, а ребенок не может самостоятельно сходить в туалет, можете поставить ему микроклизму. Но только если нет крови.
Помните, что микроклизма — не лечение, и если эпизоды с запорами повторяются, обратитесь к врачу.
Методы диагностики
Помимо сбора анамнеза, врач может использовать и другие методы диагностики:
- осмотр пациента;
- пальпация живота, чтобы обнаружить или исключить вздутие, спазмы, увеличение сигмовидной кишки;
- пальцевое ректальное исследование. Врач оценивает состояние и наполнение прямой кишки, тонус сфинктера и целостность слизистой;
- УЗИ брюшной полости. Показывает признаки воспалительных процессов, аномалии строения пищеварительного тракта, подозрительные новообразования;
- рентгенография. Показывает признаки кишечной непроходимости.
- анализы. Например, биохимия крови;
- ректороманоскопия или колоноскопия: для исключения органической патологии и опухолей кишечника.
Методы лечения
Лечение запоров у детей врач назначает после того, как нашел причину. В первую очередь нужно убрать этот триггер. Если это стресс — отвести ребенка к психотерапевту, если пищевая непереносимость — убрать из рациона раздражающую пищу.
- слабительные средства — усиливают перистальтику кишечника;
- спазмолитики, которые расслабляют гладкие мышцы и облегчают дефекацию. Также снимают боль в кишечнике;
- ректальные свечи с глицерином смягчают каловые массы;
- микроклизмы размягчают каловые массы и выводят их из прямой кишки.
Профилактика
Мы с коллегами замечаем нездоровую тенденцию: пациенты готовы лечиться, но не профилактировать. Многим проще пропить курс таблеток, чем менять образ жизни. Но медикаменты — временный инструмент, который дает возможность изменить режим дня и питания. Большинство проблем со стулом, если они не связаны с аномалиями развития или другими заболеваниями, можно победить без медикаментов. Расскажем, как именно.
Наладить режим питания
Первое правило — пить много жидкости, желательно — чистой питьевой воды или минеральной [5]. Обычно назначают воду Donat Mg с высоким содержанием магния или «Зайечицкую горькую» из расчета 8 мл на 1 кг в сутки. Пьют три раза в день за 20 минут до приема пищи.
Второе правило — употреблять много клетчатки — 50% от дневного рациона. Диета при запорах у детей должна базироваться на овощах, фруктах и зелени.
Третье — ограничить продукты, которые крепят стул. Например, рис и манную кашу.
Регулярно делать упражнения
Физическая активность в течение, как минимум, четырех недель, помогает в 50% случаев запоров [6]. Выберите занятия, которые будете делать вместе с ребенком. Например, простые упражнения для мышц тазового дна: перекатывания, гусиный шаг. Или любые подвижные игры, которые нравятся ребенку. Главное — регулярность.
Ходить в туалет в одно время
Важно тренировать кишечник, чтобы опорожнять его в одно и то же время. Лучше всего — через 15-45 минут после завтрака.
Желательно приучать малыша к режиму с самого раннего возраста. Но если не получилось раньше, попробуйте сейчас. Приучайте его в игровой форме: читайте сказки, например, про путешествия какашек или дайте игру на развитие мелкой моторики на 10-15 минут.
Поставьте рядом с горшком или унитазом маленький столик с игрушками. Важно, чтобы эти игрушки находились только в туалете. Тогда у малыша сформируется связь:
чтобы поиграть с этими игрушками, я должен сходить в туалет и покакать. Так у него появится интерес к туалету, а со временем может закрепиться привычка посещать его в одно и то же время.

Не давить на ребенка
При этом не нужно сидеть на унитазе до победного. Не получилось за 15 минут — попытайтесь снова после обеда. Не заставляйте ребенка тужиться и во что бы то ни стало опорожнить кишечник. Из-за перенапряжения анального сфинктера может возникнуть трещина, а психологическое давление вызовет стресс и страх перед туалетом.
Если малыш привык к подгузнику и боится ходить в горшок, посадите его на горшок в подгузнике: так привыкание будет постепенным. Или купите музыкальный горшок: он включает мелодию, когда что-то попадает на дно.
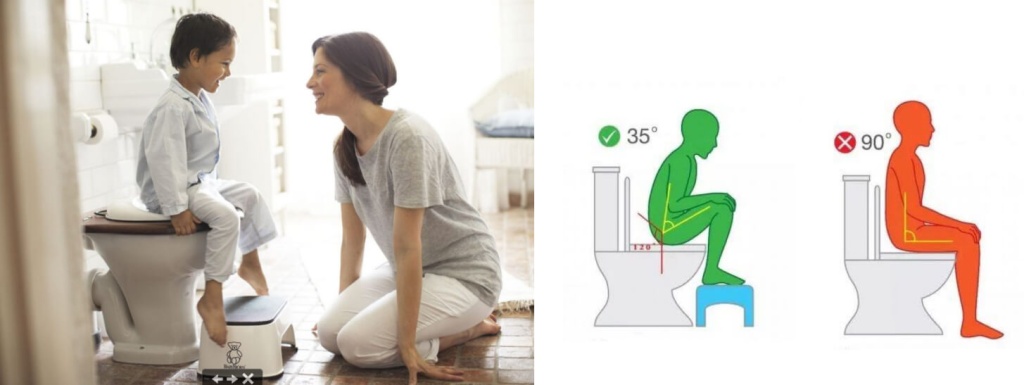
Приучать к правильной позе
Самое удобное положение для дефекации — сидя на корточках [7]. Так каловым массам легче спуститься к анальному отверстию. На унитазе нужную позу можно принять с помощью подставки для ног.
Важно, чтобы ребенку было удобно сидеть и не приходилось поджимать под себя ноги или держаться руками за ободок унитаза.
Провести БОС-терапию
Используйте механизм биологической обратной связи (БОС) — современная методика, которая обучает пациента управлять мышцами тазового дна [8]. В прямую кишку помещают сенсорный датчик, соединенный с компьютером. На экране транслируется игра и чтобы совершить в ней действие, например, перепрыгнуть через забор, ребенок должен напрячь мышцы.
БОС-терапия хорошо снимает спазм прямой или сигмовидной кишки и помогает укрепить мышцы тазового дна. К сожалению, пока метод не широко распространен. Чтобы им воспользоваться, обратитесь к врачу.
Выводы
- При правильной профилактике можно справиться с большинством запоров. Но профилактика — длительный, скрупулезный, методичный процесс, который не терпит слабины. Должна быть система.
- Не ищите волшебных таблеток, которые помогут за несколько дней. Без включения родителей в проблему проблема не решится.
- Делайте рацион вашего ребенка разнообразным. Диета с небольшим количеством разрешенных продуктов — временная мера с четкими показаниями. На постоянной основе, наоборот, нужно питаться максимально разнообразно.
- Не бойтесь делать микроклизмы в качестве срочной помощи. Главное, чтобы они не стали частью ежедневной рутины. Если врач прописал курс слабительных, соблюдайте дозировку: она подбирается индивидуально и на первых порах может быть выше, чем рекомендуется в инструкции.
- Не воспринимайте запор у ребенка, как временную проблему. Функциональные расстройства сопровождают нас по жизни.
- Постоянные запоры у ребенка могут быть симптомом другого заболевания, поэтому обязательно обратитесь к врачу.
Источники:
- S. Rajindrajith, Constipation in Children: Novel Insight Into Epidemiology, Pathophysiology and Management, 2011
- MR Sood, Patient education: Constipation in infants and children (Beyond the Basics), 2021
- Constipation // Mayo Clinic
- Rome IV criteria for the diagnosis of functional constipation in children, UpToDate
- Eating, Diet, & Nutrition for Constipation // NIDDK, 2018
- Th. Weiser, Meta-analysis on the role of exercise in the treatment of constipation, 2021
- S. Takano, D. R. Sands, Influence of body posture on defecation: a prospective study of «The Thinker» position, 2016
- S. Woodward, Ch. Norton, P. Chiarelli, Биологическая обратная связь для лечения хронических идиопатических запоров у взрослых // Cochrane Database of Systematic Reviews, 2014
Запор у детей до года
Обычно родителей младенцев беспокоит прямо противоположная проблема — слишком частый стул. Поэтому не все сразу понимают, что же делать, если у малыша до года случился запор.
Гастроэнтеролог, гепатолог GMS Clinic Сергей Вялов дал интервью интернет-порталу parents.ru и рассказал о запорах у детей до года.

Введение
Запор, он же адиарея, задержка стула, дисколия, капростаз, затрудненное опорожнение кишечника — это не универсальное состояние с однозначными характеристиками. У каждого человека, в том числе и ребенка, свои показатели нормы и отклонений от нее, связанные с возрастом, микрофлорой кишечника, рационом, состоянием психики и гормонального фона, сопутствующими болезнями. И все же есть несколько общих точек отсчета.
Что такое запор?
Специалисты диагностируют запор, если кроха делает «большие» дела:
- регулярно и без проблем, но при этом выделяется сухой и твердый кал;
- с трудом — ребенку приходится тужиться, кал выходит не с первой попытки;
- реже 5 раз за сутки.
В первые полгода жизни запор — довольно редкое явление, скорее, наоборот, — в период от 0 до 6 месяцев нормой считается от 6–10 испражнений в сутки. У детей на грудном вскармливании дефекация происходит чаще, у искусственников — реже.
До 6 месяцев запор — редкость
Обычно родителей малышей первых месяцев жизни настораживает состояние противоположное запору, — слишком частое испражнение. Но у младенца, независимо от того, питается он грудным молоком или смесью, кишечник должен работать именно так — в режиме, который для детей постарше и взрослых считается поносом.
Другого варианта, по крайней мере, до введения прикорма в 4–6 месяцев, быть не должно. Ведь кроха получает в основном жидкую пищу, отходы которой имеют ту же консистенцию и покидают кишечник, не встречая на пути никаких препятствий, — малыш пока не научился управлять сфинктером, сдерживающим выделение кала.

Кишечник крохи еще только начал «знакомиться» с микроорганизмами, которые поступают из молока мамы, с ее кожи (малыш облизывает сосок), из окружающей среды. Принимаются далеко не все новые «партнеры»: есть отвергнутые, не прижившиеся и так далее. Проверка и отбраковка сопровождаются жидким нестабильным стулом.
Слишком частое очищение кишечника не нуждается в коррекции и лечении, если ребенок прибавляет в весе и правильно развивается. Нормальные аппетит и сон, газы, отсутствие температуры и других признаков болезни указывают на то, что родителям не о чем беспокоиться. Если мама младенца, устав менять подгузники по 10 раз за одни сутки, захочет изменить ситуацию и попросит врача назначить крохе закрепляющие лекарства, то, сама того не желая, обречет своего малыша на хронический запор.
Не по правилам
И все-таки в первые 6 месяцев запор у младенцев не исключен. Вызвать его могут:
- микрофлора, передающаяся от мамы;
- недостаточный объем жидкости;
- стресс.
Допустим, у женщины в желудке и кишечнике слишком много бактерий, выделяющих метан, которые провоцируют запор. Они довольно медленно растут, перебраживают, выделяя углекислый газ, способствующий метеоризму и вздутию. С этим отклонением женщина и живет, приспособилась и научилась решать проблему с кишечником тем или иным способом. Заметив то же самое у ребенка, она решает, что малыш унаследовал ее особенности и «спасает» его теми же средствами, допуская ошибку. Малышам нельзя давать слабительные, особенно те, в которых содержится сенна. Организм крохи слишком быстро привыкает к таким препаратам и без них уже не может очистить кишечник.
Запор у малыша до 6 месяцев также провоцируют недостаток жидкости и гормональные перепады. В 6 месяцев кроха должен получать много влаги — в сутки примерно 140 мл на один килограмм веса. Ребенок, находящийся на грудном вскармливании, набирает эту норму за счет маминого молока и не нуждается в дополнительных источниках жидкости (но только при отсутствии предрасположенности к запору). Маленьких искусственников допаивают с момента перехода на смесь.
Если женщина напряжена или нервничает, то у нее повышается уровень гормона стресса — кортизола. Через грудное молоко, слюну или пот вещество попадает в организм малыша и тоже провоцирует запор.
Даже если мама не кормит ребенка грудью, микроорганизмы, вызывающие запор, рано или поздно добираются до желудочно-кишечной системы крохи и производят в ней негативные перемены.
Запор после введения прикорма
Малыш растет, совершенствует навыки, и наступает пора знакомить его с новыми продуктами питания. Эти обстоятельства, с одной стороны, помогают наладить перистальтику, а с другой — повышают риск запора.
К полугоду малыш уже пытается контролировать дефекацию, поскольку понял, что после нее появляются неприятные ощущения — зуд, жжение и прочий дискомфорт в зонах, куда попадают фекалии. Чтобы не испытать дискомфорта, ребенок старается сдерживать позывы. Сначала ему это не удается, поскольку прямая кишка уже научилась работать — рефлекторно сокращаться и выталкивать отходы. А спустя пару месяцев все получается, малыш побеждает и вступает на путь, ведущий к хроническому запору. Чтобы вывести ребенка за пределы этого замкнутого круга, мама должна свести к минимуму продолжительность контакта кожи младенца с фекалиями и расширить рацион его питания, осваивая прикорм.
Белки, жиры и углеводы, входящие в состав продуктов, всасываются в тонком кишечнике, а до толстого, где формируется кал, не доходят. Чего нельзя сказать о клетчатке. Пока кроха пьет грудное молоко или смесь, эта составляющая блюд ему не знакома. Даже если кормящая женщина сама употребляет много растительной пищи, малышу ничего не достается. Клетчатка, как уже было отмечено, не всасывается в кишечнике, не поступает в кровь, а значит, ее нет в грудном молоке. Впервые грудничок получает клетчатку с прикормом, пробуя свои первые 25 грамм пюре из кабачка, моркови и других овощей. Растительные волокна буквально притягивают к себе все отходы, в результате формируются каловые массы, которые помогают кишечнику освоить правильную перистальтику. В этом отделе ЖКТ, в кишечнике, много мышц, они должны научиться последовательно сокращаться — напрягаться и расслабляться, чтобы выдавливать отходы наружу.

Очередной новый продукт следует вводить через месяц после предыдущего. Новинка, скорее всего, сначала вызовет более частый и жидкий стул. Если он не имеет зеленый цвет и не пенится, не надо бежать к врачу и просить назначить закрепляющие средства. Наберитесь терпения, через некоторое время новшество будет освоено и даст плоды. Вместо жидких и бесформенных фекалий желто-белого цвета вы увидите сформировавшийся коричневый кал.
Особый запор
Есть и другие причины запора у младенцев. К сожалению, с ними гораздо сложнее разобраться, поскольку это патологии развития, болезни, травмы.
Острый запор . Развивается по анатомическим причинам, например, из-за непроходимости толстой кишки, или при инвагинации — внедрении одной части кишки в другую, что вызывает закупоривание просвета. На фоне полного благополучия малыш внезапно становится беспокойным, плачет, отказывается от еды. Приступ заканчивается так же неожиданно, как и начался, но через 3–5 минут повторяется и усиливается: появляется одно- или двукратная рвота с примесью желчи зеленого цвета. Если кал отходит, то в нем видны примеси крови. Спустя 5–6 часов стул прекращается, а из прямой кишки выделяются кровянистые выделения. При этом живот у малыша мягкий. Температура чаще всего нормальная. Ребенок даже может терять сознание. При подобных симптомах необходимо вызвать «скорую помощь».
Болезнь Гиршпрунга . В ее основе лежит нарушение иннервации толстой кишки — центральная нервная система не может управлять этим отделом желудочно-кишечного тракта. В результате переработанная пища скапливается в кишечнике. Картина заболевания довольно разнообразна. Если поражена только короткая часть кишки, то запоры формируются постепенно, и без хирургического вмешательства удается обойтись довольно долго. Когда поражен более длинный отрезок, то отсутствие стула чревато тяжелым состоянием и требуется незамедлительное хирургическое вмешательство.
Инфекционная атака . Если в первые месяцы жизни кроха перенес кишечную инфекцию, нервные клетки в толстом кишечнике могут погибнуть, что приведет к задержке акта дефекации, скоплению каловых масс и развитию запора. При дизентерии возможен так называемый токсический мегаколон (резкое расширение толстой кишки). У ребенка развивается нарушение сознания и повторная рвота. Резко увеличивается живот из-за сильно расширенного кишечника. Осложнение требует экстренной хирургической помощи.
Проблемы с ЦНС . Травмы при родах и синдром детского церебрального паралича также отражаются на работе желудочно-кишечного тракта, поскольку сопряжены с различными осложнениями, например, нарушением глотания, срыгивания, рвотой.
Васкулит . Воспаление сосудов распространяется и на нервные сплетения и чувствительные клетки, расположенные в кишечной стенке.
Нарушения в работе эндокринной системы . При гипотиреозе (недостатке функции щитовидной железы) замедляется продвижение содержимого по кишечнику. При дисфункции паращитовидных желез запор возникает из-за нарушения минерального обмена, при сахарном диабете становится следствием повреждения нервных сплетений кишечника или обезвоживания организма ребенка.
Медикаментозный запор . Перед тем, как давать ребенку любой препарат, назначенный врачом, внимательно ознакомьтесь с инструкцией. Так, средства от анемии, содержащие железо, могут вызывать запор. Избежать его поможет соблюдение правил приема — непосредственно во время еды, уменьшение доз железа при введении в рацион продуктов с высоким содержанием железа — гречка, яблоки, зелень. Особого внимания заслуживают запоры, ставшие следствием лечения нестероидными противовоспалительными, нейролептиками, сорбентами и антибиотиками, которые вызывают дисбактериоз кишечника.
Болезни и состояния, сопровождающиеся запором, у грудничков встречаются не так часто. Многие педиатры вспоминают о них не сразу. Перед тем, как добраться до истины, они назначают много ненужных лекарств, забывая про эффективные исследования кишечника, например, рентген.
Источник https://doct.ru/articles/zapor-u-grudnogo-rebenka.html
Источник https://nv-clinic.ru/articles/voprosy-vrachu/chto-delat-esli-u-rebenka-zapory/
Источник https://www.gmsclinic.ru/blog/art-constipation