Неинфекционный гастроэнтерит и колит неуточненный (K52.9)
Колит — воспалительное или воспалительно-дистрофическое поражение толстой кишки.
Примечание 1
В данную подрубрику включены следующие клинические понятия:
— неинфекционная диарея;
— неинфекционный энтерит;
— неинфекционный сигмоидит;
— неинфекционный еюнит;
— неинфекционный илеит.
Из данной подрубрики исключены: колит, диарея, энтерит, гастроэнтерит:
— Диарея и гастроэнтерит предположительно инфекционного происхождения — A09
— Неинфекционная диарея у новорожденного — P78.3
— Соматоформная дисфункция вегетативной нервной системы (психогенная диарея) — F45.3
Примечание 2. Перечень терминов, описывающих колит, применительно к данной подрубрике:
— Колит атрофический — хронический колит, сопровождающийся атрофией слизистой оболочки толстой кишки.
— Колит вторичный — колит, наблюдаемый при поражении других органов (например, при гастрите, холецистите).
— Колит геморрагический — колит, сопровождающийся кровотечениями из эрозированной или изъязвленной стенки толстой кишки.
— Колит запорный — колит, развивающийся вследствие частых запоров.
— Колит катаральный — колит, характеризующийся гиперемией и отеком слизистой оболочки с образованием обильного, главным образом, слизистого, экссудата.
— Колит кистозный — колит, сопровождающийся закупоркой кишечных крипт, что приводит к скоплению в них слизи и кистозному расширению.
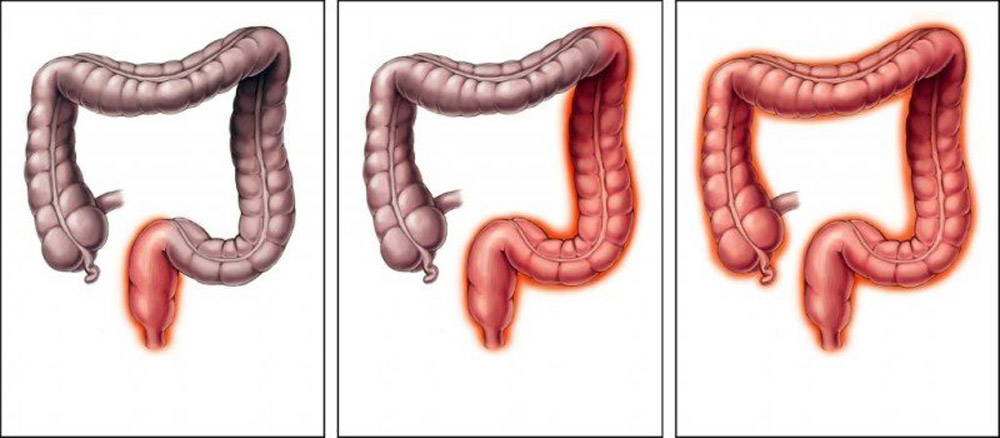
— Колит левосторонний — колит, при котором поражены преимущественно отделы толстой кишки, расположенные слева (нисходящая ободочная, сигмовидная ободочная кишка).
— Колит медикаментозный — колит, развивающийся как осложнение лекарственной терапии (при аллергии, интоксикации, дисбактериозе).
— Колит некротический — колит, сопровождающийся некрозом слизистой оболочки толстой кишки.
— Колит острый — колит, характеризующийся внезапным началом, поносом, энтералгией и, как правило, непродолжительным течением.
— Колит поверхностный — колит с локализацией патологического процесса в поверхностном слое слизистой оболочки толстой кишки.
— Колит полипозный — колит, сопровождающийся образованием одного или нескольких полипов на слизистой оболочке толстой кишки.
— Колит пострезекционный — колит, развивающийся вследствие обширной резекции кишечника или желудка.
— Колит правосторонний — колит, при котором поражены преимущественно отделы толстой кишки, расположенные справа (слепая и восходящая ободочная кишка).
— Колиит сегментарный- колит с изолированным поражением одного или нескольких отделов толстой кишки (например, тифлит, трансверзит, проктосигмоидит).
-Колит фибринозный — колит, при котором на слизистой оболочке откладывается фибрин в виде пленок.
-Колит фолликулярно-язвенный — колит, сопровождающийся нагноением или изъязвлением лимфатических фолликулов кишечной стенки.
-Колит фолликулярный — колит, сопровождающийся множественным увеличением лимфатических фолликулов кишечной стенки.
— Колит хронический — колит, характеризующийся постепенным началом и длительным течением с чередованием ремиссий и обострений.
— Колит эрозивный — колит, характеризующийся образованием эрозий в слизистой оболочке толстой кишки.
— Колит язвенный — колит, характеризующийся образованием язв в слизистой оболочке толстой кишки.
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
По клинико-морфологическим признакам:
1. Острый колит.
2. Хронический колит:
— фаза обстрения;
— фаза ремиссии.
По распространенности процесса:
— панколит — процесс локализуется во всех отделах толстой кишки;
— сегментарный колит — процесс локализуется в отдельных частях толстой кишки;
— тифлит — правосторонний колит, характеризующийся поражением проксимальных отделов толстой кишки;
— сигмоидит, проктосигмоидит — левосторонний колит, характеризующийся поражением дистальных отделов толстой кишки;
— колит в сочетании с энтеритом и гастритом;
— илеит (терминальный) — поражение подвздошной кишки (на границе с тонкой);
— трансверзит — поражение поперечной ободочной кишки;
— гастроэнтерит — поражение любого отдела желудка и тонкого кишечника.
По патогенезу:
— первичный колит (изолированное поражение);
— вторичный колит (осложнение других заболеваний).
Этиология и патогенез
Острый колит
Этиология:
1. Инфекционные колиты:
— дизентерийный;
— брюшнотифозный;
— колибациллярный;
— стафилококковый;
— грибковый;
— протозойный;
— септический;
— туберкулезный;
— сифилитический.
2. Токсический колит:
— уремический;
— сулемовый;
— медикаментозный.
3. Токсико-аллергический колит: алиментарный.
Патологическая анатомия
Формы острого колита:
1. Катаральный острый колит — отмечается гиперемированная и отечная слизистая оболочка кишки, на поверхности которой видны скопления экссудата (серозного, слизистого или гнойного характера). Воспалительный инфильтрат пронизывает толщу слизистой оболочки и подслизистый слой, в котором видны кровоизлияния. Дистрофия и некробиоз Некробиоз — более или менее длительный процесс необратимого нарушения жизнедеятельности тканей, предшествующий их гибели (некрозу)
эпителия сочетаются с десквамацией Десквамация — чешуйчатое шелушение (отслаивание) эпителия или других тканей с поверхности органа, происходящее либо в норме, либо вследствие различных патологических процессов
поверхностного эпителия и гиперсекрецией желез.
2. Фибринозный острый колит. В зависимости от глубины некроза слизистой оболочки и проникновения фибринозного экссудата различают крупозный и дифтеритический фибринозный колит.
3. Гнойный острый колит — отмечается флегмонозное воспаление (флегмонозный колит, флегмона толстой кишки).
4. Геморрагический острый колит — в стенке кишки формируются множественные кровоизлияния, возникают участки геморрагического пропитывания.
5. Некротический острый колит — наблюдается омертвение слизистой оболочки и нередко — подслизистого слоя.
6. Гангренозный острый колит.
7. Язвенный острый колит — как правило, выступает завершающей стадией дифтеритических или некротических изменений стенки кишки, но в ряде случаев язвы в толстой кишки могут возникать и в самом начале болезни.
Хронический колит
Представляет собой первично или вторично возникающее хроническое воспаление толстой кишки.
Этиология
Хронический колит вызывается теми же факторами, что острый (инфекционные, токсические и токсико-аллергические факторы). В развитии хронического колита важное значение имеет длительность действия этих факторов в условиях повышенной местной (кишечной) реактивности.
В основной массе случаев возникновение заболевания связано с кишечным дисбактериозом, который формируется вследствие острых кишечных инфекций и усугубляется длительным приемом некоторых лекарственных препаратов (антибиотиков).
Причиной хронического колита могут выступать паразитарные инвазии, хронические интоксикации промышленными ядами (свинцом, мышьяком и др.), облучение, алкоголизм.
Хронический колит может быть вторичным — как следствие заболеваний других органов пищеварительного аппарата: хронического гастрита с секреторной недостаточностью, хронического панкреатита с внешнесекреторной недостаточностью поджелудочной железы, хронического калькулезного холецистита, язвенной болезни, гепатита, цирроза печени, врожденного или приобретенного дефицита кишечных ферментов.
Описан хронический колит аллергической природы.
В развитии хронического колита определенную роль играют иммунные расстройства.
В ряде случаев природа хронического колита неизвестна (болезнь Крона и неспецифический язвенный колит).
Патологическая анатомия
Биопсия при хроническом колите выявляет изменения, схожие с таковыми при хроническом энтерите. Отличием является тот факт, что при колите более отчетливо выражены воспалительные явления, которые сочетаются с дисрегенераторными изменениями и ведут к атрофии и склерозу слизистой оболочки.
1. Хронический колит без атрофии слизистой оболочки. Слизистая оболочка отечная, тусклая, зернистая, имеет серо-красную или красную окраску, нередко отмечаются множественные кровоизлияния и эрозии. Наблюдаются уплощение и десквамация призматического эпителия, увеличение числа бокаловидных клеток в криптах. Крипты укорочены, имеют расширенный просвет, иногда напоминают кисты (пастозный колит).
Собственная пластинка слизистой оболочки, в которой встречаются кровоизлияния, инфильтрирована лимфоцитами, плазматическими клетками, эозинофилами; клеточный инфильтрат зачастую проникает в ее мышечный слой. Клеточная инфильтрация может быть умеренной очаговой или резко выраженной диффузной с формированием отдельных абсцессов в криптах и очагов изъязвления.
2. Хронический атрофический колит. Характерно уплощение призматического эпителия, уменьшение числа крипт, гиперплазия гладкомышечных элементов. В слизистой оболочке наблюдается преобладание гистиолимфоцитарной инфильтрации и разрастания соединительной ткани. В ряде случаев встречаются эпителизирующиеся и рубцующиеся язвы.
Так называемый «коллагеновый колит» выделяют как одну из форм хронического колита. Характеризуется накоплением вокруг крипт слизистой оболочки коллагена, аморфного белка и иммуноглобулинов. В качестве причин развития коллагенового колита предполагают нарушение синтеза коллагена или аутоиммунизацию.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 1
Неинфекционный колит встречается довольно часто:
— в детском возрасте — за счет алиментарного гастроэнтероколита;
— в молодом и пожилом возрасте — за счет неспецифического язвенного колита и болезни Крона;
— во всех возрастах — за счет токсического и радиационного колита и микроскопических колитов.
Точные данные отсутствуют, но общее мнение специалистов указывает на рост заболеваемости и распространенности неинфекционного колита. Возможно это связано с улучшением качества диагностики, изменением питания, общим увеличением продолжительности жизни, накоплением мутаций.
Факторы и группы риска
— инфекционные энтероколиты Энтероколит — воспаление слизистой оболочки тонкой и толстой кишки.
в анамнезе;
— наличие аутоиммунных заболеваний;
— длительная или многократная медикаментозная терапия (антибактериальная терапия, ИПП ИПП (ИПН) — ингибиторы протонной помпы. Лекарственное вещество, уменьшающее секрецию желудочной соляной кислоты путем блокирования протонного насоса в обкладочных (париетальных) клетках желудочных желез.
, НПВС Нестероидные противовоспалительные препараты (нестероидные противовоспалительные средства/агенты, НПВП, НПВС, НСПВП, NSAID) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление.
);
— нерациональное питание;
— семейная предрасположенность.
Клиническая картина
Клинические критерии диагностики
диарея, запор, боли в правой половине живота, боли в левой половине живота, боли в животе, тенезмы, вздутие живота, болезненность при пальпации нижних отделов живота, слизь в стуле, прожилки крови в стуле, неустойчивый стул, частый стул, тахикардия, субфебрильная температура, непереносимость отдельных продуктов питания, усиленная перистальтика кишечника, диспепсия
Cимптомы, течение
Острый колит. Клиническая картина:
1. Острое начало.
2. Частый стул. Испражнения необильные, жидкие или кашицеобразные с примесью слизи или, нередко, крови и гноя; могут терять каловый характер.
3. Схваткообразные боли в животе.
4. При поражении дистальных отделов толстой кишки отмечаются тенезмы Тенезмы — ложные болезненные позывы к дефекации, например при проктите, дизентерии
.
5. Живот вздут. Толстая кишка спазмирована, болезненна при пальпации (особенно дистальные отделы).
6. Возможны нарушения со стороны сердечно-сосудистой системы ( тахикардия Тахикардия — повышенная частота сердечных сокращений (более 100 в 1 мин.)
, гипотензия Гипотензия — пониженное гидростатическое давление в сосудах, полых органах или в полостях организма.
).
Хронический колит
1. Расстройства стула — ведущий симптом колита.
Характерны поносы (в особенности при левостороннем колите), позывы на дефекацию иногда имеют императивный характер. При обострении возможно учащение стула до 10-15 раз в сутки. За один акт дефекации выделяется небольшое количество жидкого или кашицеобразного кала, содержащего много слизи.
У некоторых больных позывы на дефекацию появляются при приеме пищи (гастроилеоцекальный или желудочно-кишечный рефлекс).
Возможны также запоры (чаще при правостороннем колите). Стул может быть неустойчивым: поносы сменяются запорами и наоборот (данный тип расстройств стула необходимо отличать от «ложных» поносов у пациентов с функциональными запорами или копростазом Копростаз — застой кала в толстой кишке
, когда каловые массы разжижаются в результате раздражения ими слизистой оболочки толстой кишки).
Типичным при хроническом колите является симптом недостаточного опорожнения кишечника, когда после дефекации у больного остается ощущение неполного его освобождения.
Обострение процесса характеризуется ложными позывами к дефекации, которые сопровождаются отхождением газов и отдельных комочков каловых масс, покрытых тяжами или хлопьями слизи (возможно — с прожилками крови), либо периодическим отхождением слизи в виде пленок.
2. Боль в животе — постоянный симптом хронического (особенно правостороннего) колита. Боли локализуются в основном в нижних отделах живота (более редко — по всему животу_: при левостороннем колите — в левой подвздошной области, при правостороннем — в правых отделах живота.
Боли, как правило, ноющие и монотонные, реже — имеют приступообразный характер.
В некоторых случаях больные могут жаловаться на чувство распирания, нарастающее к вечеру.
Может наблюдаться усиление болей после еды (особенно после употребления некоторых овощей, молока). Также может присутствовать гастроцекальный синдром — позывы, появляющиеся сразу же после принятия пищи.
Боль становится менее интенсивной после отхождения газов, акта дефекации, а также при воздействии тепла, приеме спазмолитических, антихолинергических средств. Обратная ситуация отмечается при присоединении мезаденита Мезаденит — воспаление лимфатических узлов брыжейки кишечника
— боли усиливаются после дефекации, клизм, при резких движениях.
Поражение прямой кишки сопровождается тенезмами и болями в этой области после дефекации.
3. Диспепсия:
— метеоризм вследствие нарушения переваривания пищи в тонкой кишке и дисбактериоза;
— повышенное отхождение газов;
— урчание и ощущение переливания в животе.
4. Общее состояние:
— невротические расстройства и признаки дисфункции вегетативной нервной системы (быстрая утомляемость, раздражительность, лабильность пульса, гипергидроз подмышечных впадин);
— снижение массы тела (обусловлено снижением объема потребляемой пищи в результате диеты или опасения усиления симптомов);
— гиповитаминоз (в около 50% случаев) и анемия алиментарного происхождения или вследствие бесконтрольного приема антибактериальных препаратов.
5. Физикальное исследование:
— живот умеренно вздут;
— при пальпации: болезненность всей толстой кишки или отдельных ее сегментов, стенка кишки утолщена; выявляется сниженная подвижность кишки при вовлечении в процесс серозной оболочки и формировании спаек;
— при аусультации: усиленная перистальтика.
Диагностика
Острый колит (гастроэнтероколит, энтероколит)
Диагноз устанавливают на основании анамнеза и клинической картины.
С целью исключения инфекционной природы заболевания применяют тщательное бактериологическое исследование кала, серологические тесты, ПЦР, а также эндоскопию, рентгенологическое исследование.
Хронический колит (гастроэнтероколит, энтероколит)
Диагноз устанавливают на основании анамнеза, клинической картины, а также результатов инструментального и лабораторного исследований.
1. Рентгенологические методы:
1.1. Определение локализации и протяженности поражения ( панколит Панколит — воспаление толстой кишки на всем ее протяжении
, право- или левосторонний колит, трансверзит Трансверзит — форма сегментарного колита (воспаление слизистой оболочки толстой кишки с изолированным поражением ее одного или нескольких отделов), характеризующаяся локализацией процесса в поперечной ободочной кишке
).
1.2. Выявление характера патологических изменений (эрозивный, с явлениями перивисцерита Перивисцерит — воспаление ткани, окружающей внутренний орган.
), их выраженности, наличия стенозов и свищей.
При колите складки набухают (подушкообразная форма) или могут исчезать совсем. Складки имеют беспорядочное направление (иногда — поперечное); характерно возникновение мелких подвижных дефектов наполнения вследствие скоплений слизи.
1.3. Определение преобладающей формы сопутствующей дискинезии Дискинезия — общее название расстройств координированных двигательных актов (в т.ч. внутренних органов), заключающихся в нарушении временной и пространственной координации движений и неадекватной интенсивности отдельных их компонентов.
толстой кишки, которая проявляется интенсивными сегментарными сокращениями толстой кишки (вплоть до резкого спазма). Кишка приобретает вид шнура с зубчатыми контурами в области спастических сокращений.
Функциональные нарушения толстой кишки проявляются изменением скорости прохождения по ней контрастной массы.
При гипермоторной дискинезии Дискинезия — общее название расстройств координированных двигательных актов (в т.ч. внутренних органов), заключающихся в нарушении временной и пространственной координации движений и неадекватной интенсивности отдельных их компонентов.
наблюдается быстрое (через 8-12 часов) опорожнение толстой кишки. В некоторых случаях усиление моторики отмечается только в некоторых сегментах толстой кишки, в то время как в других ее отделах контрастная масса может задерживаться на 48 часов и более.
При гипомоторной дискинезии Дискинезия — общее название расстройств координированных двигательных актов (в т.ч. внутренних органов), заключающихся в нарушении временной и пространственной координации движений и неадекватной интенсивности отдельных их компонентов.
пассаж содержимого по толстой кишке замедлен.
2. Эндоскопическое исследование ( ФГДС ФГДС — фиброгастродуоденоскопия (инструментальное исследование пищевода, желудка и двенадцатиперстной кишки с помощью волокнооптического эндоскопа)
, колоноскопия Колоноскопия — метод исследования внутренней поверхности толстой кишки, основанный на ее осмотре с помощью колоноскопа.
, ректороманоскопия Ректороманоскопия — метод исследования прямой и сигмовидной ободочной кишок путем осмотра поверхности их слизистой оболочки с помощью ректороманоскопа, введенного в просвет кишки
) исследование.
В зависимости от локализации процесса при колоноскопии и ректороманоскопии более часто обнаруживают гиперемию, отек, кровоточивость, язвы; более редко — эрозивные изменения, скопления слизи или истонченность и бледность слизистой оболочки.
3. Исследование биоптатов из разных отделов кишечника — наиболее важный диагностический критерий.
В последнее время наблюдается гипердиагностика хронического колита (энтероколита), врачи ставят этот диагноз только на основании жалоб больного на боли в животе, неустойчивость стула, вздутие и другие симптомы, в то время как постановка диагноза хронического колита требует морфологического подтверждения (по аналогии с хроническим гастритом).
Лабораторная диагностика
Лабораторные исследования, свидетельствующие об обострении хронического колита:
1. Общий анализ крови:
— повышение СОЭ (как правило);
— анемия (часто).
— тромбоцитоз (иногда).
2. Биохимический анализ крови:
— повышение уровня CRP;
— снижение уровня альбумина;
— незначительное снижение концентрации электролитов в плазме.
3. Коагулограмма: признаки гиперкоагуляции (редко).
4. Копрология:
— при левостороннем колите: повышение содержания в кале слизи, лейкоцитов, клеток эпителия кишечника, иногда эритроцитов;
— при правостороннем колите: повышение количества йодофильной флоры, переваримой клетчатки, внутриклеточного крахмала (цекальный копрологический синдром);
— повышение уровня кальпротектина;
— скрытая кровь (не эритроциты, не видимые прожилки крови) в кале появляется при гастроэнтероколите с кровотечением в верхних отделах кишечника (желудке).
Примечание
1. Обнаружение в сыворотке диагностически значимых величин pANCA pANCA — антинейтрофильные перинуклеарные IgG-антитела — аутоантитела к компонентам цитоплазмы нейтрофилов
и ASCA ASCA — антитела к сахаромицетам классов IgG и IgA
, при отсутствии васкулитов, переводит неуточненный колит в подрубрики «Неспецифический язвенный колит» и «Болезнь Крона» соответственно.
2. Тесты на инфекционную природу гастроэнтероколита должны проводиться в обязательном порядке. Позитивные серологические, бактериологические, ПЦР-тесты переводят гастроэнтероколит в рубрики «Кишечные инфекции» (A00-A09).
3. Положительные тесты на клостридиальные токсины (А и В) в кале могут свидетельствовать как о первичном псевдомембранозном колите, так и о присоединении клостридиальной инфекции, как осложнения, к неинфекционным энтероколитам.
Дифференциальный диагноз
I. Уточненные колиты
1. Ишемический колит. Возникновение заболевания связано с нарушениями мезентериального кровообращения вследствие различной сосудистой патологии (атеросклероз мезентериальных сосудов, геморрагический васкулит, узелковый периартериит, системная красная волчанка и др.) Поражается преимущественно область селезеночного угла толстой кишки.
Типы ишемического колита (в зависимости от калибра пораженного сосуда, быстроты его окклюзии , состояния коллатералей ):
— некротизирующий (молниеносный) — развивается типичная клиническая картина острого живота;
— стенозирующий (обусловлен постепенным замедлением кровотока) — исходом заболевания являются стриктуры толстой кишки;
— обратимый (доброкачественный).
Начало заболевания — острое, сопровождается сильными болями в левой половине живота.
Основные проявления:
— диспептические расстройства (метеоризм, рвота и др.);
— поносы, часто с кровью (у 50% больных) или запоры; возможно чередование поносов и запоров;
— повышение температуры тела.
Пальпация: выраженная болезненность по ходу нисходящей ободочной кишки, нередко — напряжение передней брюшной стенки в левой половине живота.
Ректороманоскопия: выявляется кровь, попадающая в прямую кишку из более высоко расположенных отделов кишечника.
Колоноскопия: слизистая оболочка толстой кишки отечна, в области ишемии возможны язвенные дефекты, полиповидные образования (псевдополипы).
Рентгенологическое исследование толстой кишки: псевдополипы, нарушения гаустрации , стриктуры.
Важное диагностическое значение имеют селективная брыжеечная ангиография и аортография .
2. Псевдомембранозный колит, вызванный клостридиями. Развивается, как правило, после приема антибиотиков широкого спектра действия. Течение заболевания волнообразное. Возникновение обострений, как правило, связано с приемом пищи, содержащей аллергены.
Основные проявления:
— внезапные приступообразные боли в животе без четкой локализации;
— понос или запор;
— кал фрагментирован, окутан слизью, практически без остатков непереваренной пищи.
Микроскопическое исследование кала: повышенное количество клетчатки, крахмала, слизи, лейкоцитов, эритроцитов, нейтральных жиров, жирных кислот, йодофильных бактерий. Решающее значение имеет выявление в кале клостридиальных токсинов.
Рентгенологические исследования: изменения рельефа слизистой оболочки толстой кишки, нарушения тонуса, моторики.
Колоноскопия и ректороманоскопия: слизистая оболочка толстой кишки гиперемирована, влажная, блестящая, рисунок просматривается плохо, возможно выявление эрозий; при проктосигмоидите выявляются катаральные, эрозивно-язвенные или субатрофические изменения.
3. Болезнь Крона и неспецифический язвенный колит. В отличие от других колитов, данные заболевания сопровождаются внекишечными проявлениями. Зачастую внекишечные проявления могут быть основной причиной жалоб и первым поводом для обращения, а их тяжесть коррелирует с тяжестью кишечного процесса.
Также в целях дифференциальной диагностики осуществляются исследования биоптатов, выявление лабораторных маркеров, рентгенологические исследования.
4. Аллерегические и алиментарные гастроэнтероколиты связаны с приемом определенной пищи, возникают в младенчестве и в детском возрасте, имеют ассоциированную аллергическую патологию. Такие заболевания хорошо лечатся элиминационными диетами.
Инструментальные исследования не выявляют каких-либо специфических изменений.
5. Радиационные энтероколиты связаны с облучением. Специфические диагностические изменения при инструментальных исследованиях отсутствуют.
6. Токсические энтероколиты возникают вследствие приема медикаментов, эндоскопических процедур, приема с пищей солей металлов. В анализах мочи и волос обнаруживается токсический агент или его метаболиты.
Инструментальные исследования выявляют картину недифференцируемого колита, гастрита, энетерита.
7. Микроскопические колиты. Диагноз устанавливается только при биопсии, исходя из специфических признаков.
8. Инфекционные гастроэнетроколиты (в том числе — туберкулез) связаны с эпиданамнезом и имеют положительные тесты на выявление инфекционных агентов.
Основные дифференциально-диагностические признаки колитов (по Silvio Danese, Claudio Fiocchi, 2011, с изменениями)
Анамнез: хирургическое вмешательство с выключением части кишки.
Локализация: воспаления в сегменте, исключенном из пассажа кишечного содержимого.
Биопсия: хронический колит с деструкцией крипт, возможна лимфоидная гиперплазия
Анамнез: факторы, предрасполагающие к ишемии (пожилой возраст,
атеросклероз, шок, перенесенная операция, прием вазоконстикторов и др). Эпизоды перенесенной ранее ишемии.
Локализация: в селезеночном углу, сигмовидной кишке.
Эндоскопия: прерывистое поражение с четкой демаркационной линией.
Биопсия: исчезновение вследствие некроза поверхностного эпителия и эпителия
крипт при сохранении собственной пластинки и очертаний крипт; отек и пропитывание фибрином собственной пластинки слизистой оболочки; внутрислизистые геморрагии, отложения гемосидерина
Анамнез: острое начало
Биопсия: группы нейтрофилов в собственной пластинке слизистой оболочки, нейтрофилы в поверхностном эпителии и в эпителии крипт, признаки хронического воспаления отсутствуют, обнаружение кишечных патогенов.
Диагностика: положительные серологические, бактериологические, ПЦР-тесты
II. Функциональные состояния ( диспепсия , запор, синдром раздраженного кишечника).
Важно дифференцировать хронический энтероколит с дискинезией толстой кишки. Диагноз хронического колита зачастую необоснованно ставят больным с функциональными заболеваниями кишечника (под распространенным в клинической практике диагнозом «спастический колит» обычно подразумевают дискинезию кишечника).
III. Дивертикулез и дивертикулит .
IV. Опухоли кишечника. Имеют специфическую картину на КТ и МРТ. Решающим диагностическим исследованием является биопсия.
Осложнения
— перфорация Перфорация — возникновение сквозного дефекта в стенке полого органа.
;
— кровотечение острое и хроническое;
— токсическая дилатация Дилатация — стойкое диффузное расширение просвета какого-либо полого органа.
толстой кишки;
— анемия;
— белково-энергетическая недостаточность с потерей веса;
— гиповитаминозы;
— тромбоэмболические осложнения;
— абсцессы Абсцесс — полость, заполненная гноем и отграниченная от окружающих тканей и органов пиогенной мембраной
;
— спайки и рубцовые стриктуры Стриктура — резкое сужение просвета какого-либо трубчатого органа вследствие патологических изменений его стенок
с развитием непроходимости;
— колоректальный рак.
Лечение
Лечение как острого, так и хронического колита, в зависимости от тяжести состояния проводят амбулаторно или в стационаре.
Общие правила
Лечение должно быть дифференцированным и комплексным. Следует учитывать:
— локализацию патологического процесса;
— характер моторно-эвакуаторных нарушений;
— вид дисбактериоза;
— выраженность аллергических проявлений;
— выраженность астеновегетативного синдрома .
Поскольку в данной в подрубрике описывается неуточненный тип гастроэнтерита и колита, ниже приводятся только общие подходы к терапии.
Диета
Имеют большое значение в комплексной терапии заболевания.
В период обострения показан щадящий рацион с целью уменьшения перистальтики и устранения раздражения слизистой оболочки кишечника.
При преобладании диареи из рациона исключаются черный хлеб, цельное молоко, сырые овощи и фрукты, жирная и острая пища.
При выраженном метеоризме ограничивается потребление продуктов, вызывающих образование кишечных газов (бобовые, капуста, мягкий хлеб, сладости, газированные напитки).
При сопутствующих колиту запорах ежедневно показана пища, содержащая в среднем 30 г балластных веществ (пищевые волокна, не расщепляющиеся пищеварительными ферментами и выделяющиеся в неизмененном виде). Пищевые волокна при диарее они удлиняют продолжительность транзита химуса по кишке, а при запоре — уменьшают ее.
Медикаментозная терапия
1. Гидратация и коррекция электролитов.
Питьевой режим: больным, страдающим запором, необходимо выпивать до двух литров жидкости в сутки; при диарее потери могут наблюдаться значительные потери со стулом жидкости и электролитов.
При легких и среднетяжелых формах дегидратации предпочтительна оральная регидратация. При тяжелых формах дегидратации, значительной кровопотере или выраженном электролитном дисбалансе, возникающих при обострении или молниеносном течении, жидкости вводятся парентерально. Предпочтение (до уточнения показателей электролитов в плазме) отдается максимально сбалансированным нормотоническим солевым средам (рингер лактат, реамберин, мафусол), которые могут быть дополнены растворами калия хлорида.
С целью поддержания ОЦК могут быть применены растворы растворы гидроксиэтилкрахмалов и/или декстраны (в небольших количествах). Гипопротеинемия коррегируется введением альбумина и аминокислотных смесей (частичное или полное парентеральное питание).
2. Спазмолитики и холинолитики применяются как симптоматическое средство при сильных спастических болях. Не влияют на патогенез процесса, но облегчают состояние пациента.
3. Противодиарейные средства используются как симптоматическая терапия. Возможно комбинированное использование с м-холинолитиками.
4. Прокинетики. Используются в случае запоров у ограниченного количества пациентов.
5. Антигистаминные препараты. Используются в основном при аллергических гастроэнтеритах и колитах, как дополнение к основному методу лечения — элиминационной диете.
6. Пробиотики и пребиотики. Существуют ограниченные доказательства о пользе применения про- и пребиотиков в лечении тяжелых колитов. При лечении легких и среднетяжелых форм доказательств их эффективности пока нет.
7. Антибактериальная терапия — назначается только в случае доказанного присоединения инфекции (избыточный бактериальный рост) и/или развитии осложнений ( перфорация , абсцесс ). Предпочтение отдается метронидазолу, ципрофлоксацину, клиндамицину. В отдельных случаях могут использоваться ванкомицин, ко-тримоксазол. Противогрибковые препараты назначаются по показаниям.
8. 5-АСК. Препараты применяются внутрь, ректально (свечи, пена для клизм) и в комбинации, в зависимости от локализации процесса. Используется в основном для лечения неспецифического язвенного колита и болезни Крона.
9. Системные ГКС. При среднетяжелом и тяжелом течении болезни больным следует сразу же назначать преднизолон. Кортикостероиды используют внутривенно в высокой дозе в случае тяжелого течения болезни.
Системные побочные проявления и низкая эффективность системных ГКС в поддержании клинической ремиссии ограничивают длительность приема препаратов. Почти у 50% пациентов развиваются стероидная зависимость или рефрактерность.
Среди нового поколения ГКС с преимущественно местным действием наиболее хорошо зарекомендовал себя будезонид.
10. Цитостатики. Отсутствует единое мнение о целесообразности использования иммунодепрессантов (азатиоприн, метотрексат, циклоспорин). Применяются при длительной терапии кортикостероидами для достижения стойкого клинического эффекта с помощью минимальных доз.
11. Моноклональный иммуноглобулин (инфликсимаб) — первый препарат биологического происхождения, примененный в терапии болезни Крона. Согласно имеющимся данным, у большей части больных наблюдалась клиническая и эндоскопическая ремиссия после внутривенного однократного введения 10 или 20 мг препарата на 1 кг массы тела. Это позволило уменьшить дозу или отказаться от ГКС.
Хирургическое лечение
Абсолютные показания: перфорация и перитонит, токсическая дилатация кишки, тяжелые кровотечения, острая кишечная непроходимость.
Осуществляется резекция пораженного участка кишки, после чего пациент должен находиться под наблюдением гастроэнтеролога, при необходимости ему назначают медикаментозное лечение.
Колит сигмовидной кишки: виды, причины и лечение
Колит сигмовидной кишки — сигмоидит – самое распространенное заболевание сигмовидной кишки. Это воспаление слизистой оболочки, при котором ухудшается функциональность, снижается моторика этого отдела кишечника. Воспаление с этого отдела может опускаться вниз, вызывая воспаление прямой кишки, геморрой и другие неприятности.
Подробнее о заболевании
Правильное функционирование сигмовидной кишки поддерживает нормальную работу внутренних органов и способствует росту тканей. Если нарушается её деятельность, то нарушается работа всего кишечника, а это провоцирует появление колита. Его необходимо незамедлительно лечить, так как пренебрежение к сигмовидному колиту может привести к довольно серьезным осложнениям. Ни в коем случае не стоит задерживать лечение этой болезни! Необходимо при появлении первых признаков сразу обращаться к гастроэнтерологу или хирургу.

Следует учитывать, что строение органов пищеварительной системы, а также толстый и тонкий кишечник, играют важную роль в состоянии здоровья человека. Сигмовидная кишка – это главная составляющая всей пищеварительной системы. Если работа данного отдела сбалансирована и правильна, то это положительно отражается на здоровье человека, поскольку организм получает необходимую подпитку полезными веществами от употребляемой пищи.
Сигмовидная кишка имеет S-образную форму (название происходит от латинской буквы сигма). Она находится в нижней части кишечника, соединяя нисходящую ободочную (отдел толстого кишечника) и прямую кишку. Длина этого отдела различна у каждого человека, составляет от 10 до 65-65 см. Средний показатель – 40 см. Брыжеечная связка обеспечивает подвижность сигмовидной кишки, поэтому она может менять расположение.
В сигмовидной уже не происходит активное переваривание пищи. Здесь всасывается потребленная жидкость, растворенные в ней электролиты, происходит формирование каловых масс.
Анатомия сигмовидной кишки устроена таким образом, чтобы при сбоях в работе пищеварительной системы каловые массы не двигались в обратном направлении. При наличии некоторых факторов (снижение перистальтики, малоподвижный образ жизни) каловые массы могут застаиваться в этом отделе, вызывая воспаление сигмовидной кишки.
Виды патологии
Существует несколько разновидностей сигмоидита:
- Катаральный. В этом случае воспалительный процесс охватывает только поверхностный слой слизистой. Симптомы слабо выражены, такая форма зачастую не вызывает серьезных осложнений, при правильном и своевременном лечении от этого заболевания можно избавится навсегда.
- Эрозивный. Это вторая стадия заболевания, при которой дефект слизистой более серьезный. На ней образуются очаги воспаления – эрозии, которые нередко кровоточат. Повреждение проникает вглубь слизистой, вызывает боли у человека в нижней левой части живота.
- Язвенный. На этом этапе повреждаются все слои слизистой, иногда воспаление поражает и мышечные слои. Язвы, которые образуются на кишечнике, кровоточат, могут привести к сильному кровотечению.
- Перисигмоидит. Эта форма заболевания приводит к сквозному поражению кишки, в результате воспаление «перекидывается» на брюшную полость. Развиваются спаечные процессы. Спайка – сращение петель кишечника, из-за чего значительно снижается моторика, а воспаление стремительно распространяется.
Кроме названных выше форм, морфологически выделяют также геморрагический (воспаление слизистой оболочки, сопровождающееся появлением точечных кровоизлияний) и гнойно-геморрагический сигмоидит (геморрагическая форма с наличием большого количества гноя на поверхности слизистой оболочки кишечника).
В зависимости от распространения воспалительного процесса различают:

- Проктосигмоидит (сигмопроктит) – воспаление сигмовидной кишки и толстого кишечника.
- Ректосигмоидит – заболевание, которое охватывает одновременно и сигмовидную, и прямую кишку.
Дивертикулез
Загиб кишечника в этом отделе происходит намного чаще, чем в отделах тонкого кишечника. Это происходит потому, что сигмовидный отдел очень подвижный. Существует две формы этого заболевания: острая и хроническая. Острая характеризуется сильными приступообразными болями и непроходимостью. При хронической форме болит сигмовидная кишка не сильно, а запоры и атония кишечника развиваются постепенно.
Дивертикулез — воспалительный процесс, который охватывает сигмовидную кишку и сфинктер, соединяющий ее с прямой. Возникает из-за нарушения кровообращения, застоя каловых масс. Характеризуется задержкой стула и сильными болями в левой части живота.
Долихосигма — заболевание, которое может возникнуть в любом возрасте. Это чрезмерное удлинение сигмовидной кишки или ее брыжейки, из-за чего снижается моторика кишечника и функциональность этого отдела.
Острый и хронический сигмоидит
Как и все воспалительные процессы, сигмоидит может протекать в острой и хронической форме. Острый сигмоидит развивается, как правило, внезапно и бурно. Болевой синдром нередко бывает таким интенсивным, что приходится проводить дифференциальную диагностику с патологиями «острого живота» (острый аппендицит, почечная колика, острые гинекологические заболевания у женщин и т.д.).
Помимо боли в животе слева, острый сигмоидит проявляется частым жидким стулом, часто с гноем и кровью, тенезмами. Нередко наблюдаются тошнота, не приносящая облегчения рвота, лихорадка. Хронический сигмоидит протекает с периодами ремиссий, когда признаки воспаления стихают.
Обострение заболевания, как правило, бывает связано с: нарушениями диеты; нервным или физическим перенапряжением; травмами; переохлаждением; острыми инфекционными заболеваниями (грипп, ОРЗ). Выраженность симптомов во время обострения хронического сигмоидита может варьировать в широких пределах, и во многом зависит от заболевания, ставшего причиной воспаления сигмовидной кишки.
Причины возникновения заболевания
Почему возникает сигмоидит? Причины могут быть самыми разными, но основной является строение тела человека. Как ни странно, мы не можем повлиять на анатомию своего кишечника и других органов. Толстая кишка имеет изгибы, у каждого человека разное их количество. Чем больше изгибов в кишечнике, тем выше вероятность воспаления, так как содержимому сложно свободно проходить через кишку, что приводит к застою каловых масс.
Всё нужно делать вовремя, особенно если это касается здоровья. Сигмоидит может развиваться как независимо от других недугов, так и вместе с ними. Так что следует быть внимательным в этом вопросе, при малейших симптомах обращаться к специалисту.
У беременных женщин воспаление сигмовидной кишки может происходить в результате давления со стороны матки. Также причиной данного заболевания могут стать другие недуги желудочно-кишечного тракта, такие как дисбактериоз или проктит. Так как сигмовидная кишка является слабо защищённым органом, то она больше других подвержена заболеваниям. Сигмоидит является довольно серьёзным недугом, может привести к необратимым сбоям в пищеварительном тракте человека.
Симптомы колита сигмовидной кишки
Клинические проявления сигмоидита зависят от целого ряда факторов, таких как:
- тип течения заболевания (острое или хроническое);
- характер поражения стенки кишечника (катаральный, эрозивный или язвенный сигмоидит);
- особенности нарушения моторики (спастический или паралитический сигмоидит);
- наличие местных и дальних осложнений процесса.
Кроме того, клиническая картина будет дополняться признаками заболевания, вызвавшего воспалительный процесс в сигмовидной кишке.
Тем не менее, существуют общие характерные симптомы сигмоидита:
- болевой синдром;
- патологические изменения характера и частоты стула;
- нарушения общего состояния пациента.

В типичных случаях боль при воспалении сигмовидной кишки локализуется в левой подвздошной области (внизу живота слева). Боль, как правило, достаточно интенсивна, отдаёт в поясницу и левую ногу. Нередко болевой синдром напоминает приступ острого левостороннего аппендицита. В таких случаях она нередко усиливается при поднятии ноги в положении лежа.
Однако следует учитывать анатомические особенности строения сигмовидной кишки. Ее длина может варьировать от 16 до 63 см. Кроме того, этот участок ободочной кишки имеет длинную брыжейку, что способствует повышенной мобильности отдела. Таким образом, сигмовидная кишка может смещаться в правую половину живота или вверх, вплоть до диафрагмы. Соответственно, болевой синдром в таких случаях будет иметь нетипичную локализацию, поэтому необходимо будет проводить дифференциальную диагностику с поражениями других органов или/и отделов кишечника.
Независимо от анатомического расположения отдела, боль при сигмоидите, как правило, усиливается после опорожнения кишечника, при резких движениях, длительной ходьбе и тряской езде. Для сигмоидита характерны нарушения частоты стула в виде поносов, реже запоров. Пациенты жалуются на частые болезненные позывы на дефекацию – тенезмы.
Нередко тенезмы сопровождаются выделением небольшого количества слизи, гноя и/или крови. Кал чаще жидкий, нередко зловонный, имеющий вид мясных помоев. В каловых массах невооруженным глазом видны такие патологические включения, как гной, слизь и/или кровь. При длительном течении заболевания происходит общее истощение организма пациента, степень которого указывает на тяжесть поражения сигмовидной кишки.
Симптомы воспаления сигмовидной кишки будут зависеть от того, какой вид и форма болезни будут наблюдаться у человека.
| Форма сигмоидита | Симптомы |
| Острый сигмоидит | боли в животе внизу слева; |
| тошнота; | |
| рвота, которая не приносит облегчения; | |
| боль в кишке может отдавать в левую ногу или поясницу; | |
| повышение температуры тела; | |
| вздутие живота; | |
| понос, имеющий неприятный запах; | |
| примеси слизи, гноя или даже крови в кале; | |
| обезвоживание; | |
| слабость и сонливость. | |
| Хронический сигмоидит | запоры и диарея чередуются между собой; |
| боли то стухают, то возвращаются вновь; | |
| распирание в области брюшной полости; | |
| болезненный акт дефекации; | |
| нервозность. |
Признаки воспаления сигмовидной кишки могут при хроническом течении быть вызваны внешним или внутренним фактором, который проявит наличие болезни, но ни как не будет ее первопричиной, как думают многие.
К таким факторам относят:
- получение травм живота;
- стрессовые и конфликтные ситуации;
- нарушение режима питания и несоблюдение принципов рационального питания;
- резкие смены вкусовых предпочтений в еде;
- переохлаждение;
- наличие инфекционных заболеваний, особенно тех, что затрагивают именно кишечник.
Если воспаление сигмовидной кишки пропустить в остром периоде (залечить или не долечить его, лечить, не установив диагноза), то сигмоидит может стать хроническим. Он характеризуется периодами ремиссии, то есть симптомы то стухают, то возвращаются вновь.
Такое воспаление сигмовидной кишки можно лечить только в момент обострения и только после консультации с врачом. Если заболевание запустить, то могут возникнуть такие осложнения как перитонит, вследствие прободения кишки, а также сращивание кишечника с близлежащими органами.
Диагностика заболевания
При появлении хотя бы одного из вышеперечисленных симптомов необходимо в первую очередь обратиться к терапевту или гастроэнтерологу. По результатам опроса и первичного осмотра человеку назначаются дополнительные методы исследования сигмовидной кишки:
- Ректороманоскопия. Ректороманоскопом возможно осмотреть прямую кишку и нижний отдел сигмовидной кишки. С помощью этого метода осматриваются слизистые стенки кишки, выявляются полипы, опухоли, эрозивные процессы. Возможно взятие биопсийного материала.
- Колоноскопия. Используется длинный усовершенствованный эндоскоп, который позволяет осмотреть все отделы толстого кишечника в отличие от ректороманоскопа.
- КТ (компьютерная томография). Используется для точного определения локализации опухоли, ее размеров, наличия патологических образований, которые смещают кишку. С помощью данного метода выявляется воспалительный процесс в сигмовидной кишке.
- МРТ (магнитно-резонансная томография). Более информативный метод по сравнению с компьютерной томографией при раковом поиске. Высокая разрешающая способность позволяет выявлять новообразования сигмовидной кишки без введения контрастных веществ, точно устанавливает размеры опухолей, наличие метастазов в другие органы и ткани.
- Ирригография. Метод основан на рентгенологическом исследовании кишки с контрастным веществом. С помощью ирригографии можно определить аномалии развития, форму кишки, ее протяженность, перистальтику, наличие патологических образований, наличие непроходимости, эрозии.

Лечение колита сигмовидной кишки
Купирование воспалительных процессов на слизистой сигмовидной кишки занимает достаточно продолжительное время. И успех лечения напрямую зависит от способности пациента неукоснительно соблюдать все рекомендации лечащего врача.
Как лечить сигмоидит? Основными моментами лечения являются медикаментозная терапия и строгое соблюдение диеты.
При наличии острого течения патологии, пациенту предписывается соблюдение постельного режима. Действие лекарственных средств, назначаемых при диагностированном сигмоидите, направлено на купирование причин возникновения болезни, воспаления на слизистой, а также симптоматических проявлений заболевания.
Таким образом в число препаратов, составляющих основу лечения, входят:
- обезболивающие (в зависимости от индивидуальных особенностей пациента и переносимости тех или иных компонентов);
- спазмолитики;
- абсорбирующие препараты — Неосмектин, Смекта (при наличии противопоказаний — активированный уголь);
- антибиотики — Доксициклин, Тетрациклин (при более серьезных или обширных инфекциях — Ампиокс, Фталазол);
- антациды — Алмагель и другие;
- противовоспалительные препараты — Салофальк и прочие;
- пробиотики — Линекс, Хилак-форте (обязательный прием после курса антибиотиков или после купирования симптомов);
- ректальные свечи (супозитории) — свечи при сигмоидите назначаются, как дополнительная мера. В зависимости от преследуемых целей, могут быть прописаны препараты с митилурацилом, облепиховым маслом и прочие.
В некоторых случаях, в частности, если диагностирован катаральный сигмоидит (то есть наименее опасный и невыраженный), назначаются микроклизмы с лекарственными средствами.
Лечение хронического сигмоидита консервативное, включает в себя диету, этиотропную и симптоматическую терапию. В период обострения пациентам рекомендуют исключить продукты, раздражающие стенку кишечника, употреблять диетические супы и блюда, приготовленные на пару. В период ремиссии больных хроническим сигмоидитом переводят на общий стол с исключением спиртных напитков и пищи, вызывающей раздражение стенки кишечника. При склонности к запорам в меню включают продукты с большим количеством грубых пищевых волокон: курагу, морковь, свеклу, тыкву, чернослив, хлеб с отрубями.
При инфекционном хроническом сигмоидите назначают антибактериальные средства, при паразитарной форме болезни – противопаразитарные препараты. При хроническом сигмоидите, обусловленном заболеваниями других отделов пищеварительной системы, осуществляют лечение первичной патологии. При дисбактериозе применяют пробиотики. При спазмах рекомендуют принимать спазмолитики. Наряду с медикаментозной терапией в процессе лечения хронического сигмоидита широко используют лекарственные травы с противовоспалительным и вяжущим действием. В период ремиссии больного направляют физиотерапевтические процедуры.
Диета
Лечение сигмоидита зависит от причины, вызвавшей заболевание, однако во всех случаях первостепенное значение имеет лечебное питание. Базовыми диетами при сигмоидите являются столы 4-4в.
Главными задачами образа питания, составляемого при лечении сигмоидита, являются:
- недопущение раздражения слизистой оболочки сигмовидной кишки;
- способствование купированию воспаления на этом участке;
- восстановление нормальной работы пищеварительного тракта.
Диета при сигмоидите, а вернее при антисигмоидитной терапии, подразумевает серьезное снижение потребляемых жиров и углеводов.
Результатом становится практически полное отсутствие процессов брожения и гниения содержимого кишечника. Наблюдается улучшение перистальтики, а также выработка только необходимого для нормального переваривания пищеварительного сока.
Минимальный срок соблюдения диеты такого типа составляет 7 дней. Она также предусматривает принцип дробного питания, то есть употребление пищи часто, но небольшими порциями (среднее количество перекусов в день должно составлять 6-7 раз).
Одной из рекомендаций будет приучение пищеварительной системы к режимному питанию — употребление пищи каждый день в одно и то же время, это способствует улучшению перистальтики и нормальному перевариванию, употребленных продуктов.
Еще одной особенностью является вид подаваемой пищи — она должна быть перетертой, в жидком виде или в виде пюре. Твердые большие куски категорически не рекомендуются.
Главное — это диета при воспалении сигмовидной кишки, которая подразумевает исключение из рациона:
- свежеиспеченный хлеб и кондитерские изделия;
- жирные сорта мяса и рыбы;
- продукты копчения и консервирования (особенно промышленного);
- наваристые бульоны и супы из молока;
- цельное молоко и его производные;
- кисломолочная продукция с высоким содержанием жиров;
- овощи, ягоды, фрукты и зелень в свежем виде;
- острые специи и пряности, маринады;
- газированные напитки (в том числе и домашние, например, квас), кофе, крепкий чай;
- алкогольная продукция.
И наоборот, основу питания должны составлять продукты из следующего списка:
- мясо, рыба и птица нежирных сортов (пропущенные через терку или блендер);
- суфле из мяса, котлеты на пару;
- овощное пюре;
- подсохший хлеб (белый);
- омлеты на пару и яйца, приготовленные всмятку;
- каши (овсяная, рисовая, гречневая), исключительно приготовленные на воде и пропущенные через блендер;
- кисломолочные продукты с пониженным содержанием жиров;
- слабый зеленый чай и компоты из фруктов и ягод;
- яблоки (пропущенные через терку в небольших количествах).
При острой форме патологии, сопровождающееся болевыми ощущениями повышенной интенсивности, нужно в течении 1-2 дней вообще ограничить употребление пищи, то есть поголодать.

Питание при остром сигмоидите имеет свои особенности. При выраженной диарее рекомендуют провести 1-3 голодных дня. Пациенты могут пить крепкий чай без сахара, отвар шиповника и т.п. Затем переходят на диету номер 4, которую при стихании явлений воспаления расширяют до вариантов 4б и 4в. Основной принцип диеты при сигмоидите: больные должны получать достаточное количество питательных веществ, прежде всего белков, витаминов, электролитов и микроэлементов.
При назначении стола номер 4 количество жиров и углеводов снижается до нижней границы физиологической нормы. Расширенные варианты 4б и 4в предусматривают нормальное содержание всех элементов. Под ограничение попадают соль — до нижней границы нормы (8-10 г), а также все блюда, содержащие механические, химические или термические раздражающие факторы. Таким образом, исключаются холодные (ниже 15 градусов Цельсия) и горячие блюда, пищу варят или готовят на пару.
Стол 4 предусматривает особо тщательную механическую обработку пищи (протирание). Данное требование несколько снижается в вариантах 4б и 4в. Диета при сигмоидите основана на дробном питании (5-6 раз в сутки). Исключаются продукты, усиливающие процессы брожения и гниения в кишечнике (грубая растительная клетчатка, блюда из недиетического мяса, содержащие большое количество соединительной ткани), а также пища, стимулирующая выделение пищеварительных соков и желчи.
При стихании процесса больного переводят на общий стол с исключением острых, соленых, жареных, копченых блюд, пряностей и алкоголя.
При хроническом сигмоидите во время ремиссии для предотвращения запоров в питание включают продукты, богатые пищевыми волокнами. Рекомендуют: свекла; морковь; тыква; курага; чернослив; овощные и фруктовые соки; печенье и хлеб с отрубями. При склонности к запорам очень эффективно назначение пшеничных и ржаных отрубей. Столовую ложку отрубей заливают стаканом кипятка, и дают настояться в течение 30 минут. Затем воду сливают, а полученную кашицу добавляют в каши, творог, супы, или принимают в чистом виде, запивая водой.
Дозу отрубей можно увеличивать до 6-8 столовых ложек в день (при отсутствии болевого синдрома и поносов). В случае стойкой ремиссии лучше всего перейти на общий стол с исключением жирного мяса, острых и соленых блюд, копченостей и консервов, сдобного теста и алкоголя. Если назначение общей диеты вызывает обострение процесса, необходимо вернуться к диете 4в.
В случаях, когда заболевание протекает в тяжелой форме, и больной сильно теряет в весе (15% и более от массы тела), приходиться прибегать к парентеральному питанию. Через катетер в подключичную вену вводят растворы белковых препаратов, незаменимых аминокислот, жировые эмульсии, растворы глюкозы, электролитов.
Народные методы лечения
Народные способы лечения используют в качестве необязательного, дополнительного компонента комплексного лечения. Их рекомендуют для облегчения симптомов болезни. Так как при сигмоидите и проктосигмоидите дефекация болезненна, рекомендуют вызывать стул с помощью клизмы с настоем ромашки.
При поносах с кровавыми выделениями пьют отвары из:
- корневища лапчатки прямостоячей;
- корневища кровохлёбки лекарственной;
- травы пастушьей сумки.
Для уменьшения бродильных и гнилостных процессов назначают отвары:
- коры дуба;
- шишек ольхи;
- плодов черёмухи.
Осложнения
Если правильно лечить сигмоидит, человеку не придется испытывать дискомфорт, однако терапия предусматривает строгое соблюдение предписаний врача и длится долго. Показано соблюдать строгое питание, отказаться от вредных привычек, вести здоровый образ жизни. Если лечение не назначено, у человека развивается ухудшение здоровья, обостряется воспаление нисходящей кишки, затрагивается и восходящая ее часть. Если эрозии прогрессируют, нарушается целостность тканей слизистой, что приводит к перитониту.
Профилактика
Сигмоидит нередко заканчивается тотальным поражением толстой кишки. Заболевание, даже протекающее в лёгкой форме, чревато опасными осложнениями. А не допустить его развитие можно, для этого надо:
- отказаться от курения;
- не забывать о гигиене;
- правильно питаться (не только выбирать полезные продукты, но и соблюдать основные правила приёма пищи);
- не назначать себе лекарств, и в первую очередь антибиотиков;
- своевременно лечить другие заболевания.
Хронический колит
![]()
- МЕНЮ РАЗДЕЛА
Меню раздела
- Аллергология-Иммунология
- Аллергический риноконъюнктивит
- Аллергия на пыльцу деревьев
- Вакцинопрофилактика
- Аллергический альвеолит
- Аллергический васкулит кожи
- Аллергия на домашних животных
- Аллергия на домашнюю пыль и ее компоненты
- Аллергия на насекомых
- Аллергия на пыльцу
- Аллергия на пыльцу злаковых трав
- Экзема и другие иммунологически опосредованные дерматозы
- Аллергия на пыльцу сорных трав
- Аллергия на ужаление насекомых
- Ангионевротический отек и отек Квинке
- Атопический дерматит
- Иммунодефицитные состояния
- Лекарственная аллергия
- Острая и хроническая крапивница
- Первые признаки аллергии
- Энцефалит
- Почему болит яичник и что с этим делать?
- Гиперпластические процессы эндометрия (гиперплазия, полипы)
- Миома матки: как правильно диагностировать и предотвратить осложнения
- Эстетика и здоровье интимной области
- Современный подход к диагностике патологии шейки матки
- Как подготовиться к приему гинеколога
- Причины болей внизу живота
- Апоплексия яичника
- Бартолинит, киста или абсцесс бартолиновой железы
- Внематочная беременность
- Гематометра
- Гидросальпинкс
- Дисплазия шейки матки
- Эндометрит матки
- Лейкоплакия шейки матки
- Миома матки
- Нарушения менструального цикла
- Опухоли яичников (кисты и кистомы)
- Опущение и выпадение матки и влагалища
- Поликистоз яичников
- Полип шейки матки
- Самопроизвольный аборт
- Эндометриоз
- Эрозия и эктропион шейки матки
- PRP-терапия при лечении гинекологических заболеваний
- Синуситы
- Хронический ринит
- Фурункул носа
- Фарингит
- Тонзиллит
- Полипозный этмоидит
- Отит
- Острый ринит
- Носовое кровотечение
- Ларингит
- Искривление перегородки носа
- Диагностика ЛОР органов
- Вскрытие паратонзиллярного абсцесса
- Пневмония
- Бронхит
- Бронхиальная астма
- Аллергический альвеолит
- Мерцательная аритмия
- Стенокардия
- Сердечная недостаточность
- Пороки сердца
- Перикардит
- Пароксизмальные состояния. Обмороки
- Осложнения инфаркта миокарда
- Нейроциркуляторная дистония
- Нарушение сердечного ритма
- Инфаркт миокарда
- Артериальная гипертония
- Посттромбофлебитический синдром
- Атеросклероз артерий нижних конечностей
- Варикозное расширение вен нижних конечностей
- Когда пора идти к флебологу?
- Опоясывающий лишай (опоясывающий герпес)
- Инсульт
- Энцефаломиелит
- Рассеянный склероз
- Гидроцефалия головного мозга
- Головная боль напряжения
- Головокружение
- Дегенеративно-дистрофические поражения позвоночника
- Демиелинизирующие заболевания
- Дорсопатия (остеохондроз, радикулит, межпозвоночная грыжа/протрузия, спондилоартроз)
- Ишиалгия: симптомы
- Хроническая ишемия мозга (дисциркуляторная энцефалопатия)
- Контрактура Дюпюитрена: причины и симптомы
- Мигрень
- Остеохондроз позвоночника
- Паническая атака. Паническое расстройство
- Повреждения сухожилий, нервов кисти: последствия
- Постгерпетическая невралгия: симптомы
- Восстановительное лечение после перенесенных инсультов и черепно-мозговых травм
- Синдром хронической усталости
- Восстановительное лечение после инсульта
- Цирроз печени
- Хронический панкреатит
- Хронический вирусный гепатит
- Пищевая аллергия
- Гепатит
- Гастрит
- Дивертикулит кишечника
- Дивертикулез кишечника
- Хронический колит
- Как проводится гастроскопия под наркозом и без
- Как проходит колоноскопия под наркозом и без?
- Когда лучше выполнять комплексную процедуру гастроскопии и колоноскопии под наркозом
- Что такое острый холецистит
- Патологии желчевыводящей (билиарной) системы
- Полипы
- Гастроэзофагиальная рефлюксная болезнь (ГЭРБ)
- Мочекаменная болезнь
- Камни в почках: причины образования
- Цистит
- Фимоз
- Уретрит
- Структура уретры
- Рак простаты
- Простатит
- Орхит, эпидидимит
- Бесплодный брак
- Аденома простаты
- Эндокринная офтальмопатия
- Сахарный диабет
- Остеопороз позвоночника
- Заболевания эндокринной системы
- Заболевания щитовидной железы
- Диагностика и лечение заболеваний щитовидной железы
- Диффузный токсический зоб – диагностика и лечение
- Болезни щитовидной железы
- Остеопороз — симптомы и лечение
- Мастопатия
- Заболевания диафрагмы
- Синдром карпального канала кисти
- Гигрома
- Анальная трещина
- Атерома
- Бедренная грыжа
- Болезни желчного пузыря, постхолецистэктомический синдром
- Геморрой
- Грыжа белой линии живота
- Грыжа передней брюшной стенки
- Диагностика и лечение холецистита
- Заболевания желудка и 12-перстной кишки
- Желчнокаменная болезнь
- Заболевания желчного пузыря и других органов панкреато-дуоденальной зоны
- Заболевания пищевода
- Заболевания тонкой и толстой кишки, а также анального канала
- Острый панкреатит
- Паховая грыжа
- Пупочная грыжа
- Экстренные оперативные вмешательства
- Язвенная болезнь желудка или двенадцатиперстной кишки
- Парапроктит
- Перианальные кондиломы (остроконечные кондиломы, кондиломатоз)
- Эпителиальный копчиковый ход (киста копчика, свищ копчика)
- Остеохондромы, липомы, гемангиомы, мезенхиомы кисти
- Кератоконус
- Отслойка сетчатки
- Возрастная макулярная дегенерация (ВМД)
- Глаукома
- Пресбиопия
- Катаракта
- Синдром сухого глаза
- Офтальмоскопия. Как проверяют глазное дно
- Болезни суставов и сухожилий
- Гигрома
- Болезни мышц, синовиальных оболочек и сухожилий
- Контрактура лучезапястного сустава
- Синовит лучезапястного сустава
- Стилоидит лучезапястного сустава
- Артрит лучезапястного сустава
- Тендовагинит лучезапястного сустава
- Артроз и остеоартроз лучезапястного сустава
- Гигрома / Ганглий лучезапястного сустава
- Hallux valgus
- Артроз
- Кисты костей, идиопатический асептический некроз кости
- Эндопротезирование тазобедренного сустава: ход операции
- Пяточная шпора
- Ревматоидный артрит кистей рук
- Связки надколенника
- Сухожилия большой грудной мышцы
- Сухожилия двуглавой мышцы плеча (бицепса)
- Сухожилия трёхглавой мышцы плеча (трицепса)
- Сухожилия четырехглавой мышцы бедра (прямой мышцы бедра)
- Тендинит пяточного (ахиллова) сухожилия (ахиллобурсит)
- Травмы ахиллова (пяточного) сухожилия
- Эндопротезирование коленного сустава: что нужно знать?
- Когда необходимо МРТ голеностопного сустава (голеностопа)
- Повреждения связочного аппарата голеностопного сустава (нестабильность голеностопного сустава)
- Вывихи костей стопы
- Перелом диафизов костей предплечья
- Перелом диафиза плечевой кости
- Перелом головки плечевой кости
- Перелом головки лучевой кости
- Перелом вертлужной впадины
- Множественная травма (политравма)
- Переломы межмыщелкового возвышения большеберцовой кости
- Замедленно консолидирующиеся переломы
- Вывихи плечевой кости в плечевом суставе
- Вывихи костей кисти
- Перелом костей голени
- Вывихи в локтевом суставе
- Вывихи бедренной кости в тазобедренном суставе (в т.ч. вывихи головки эндопротеза, эндопротезирование тазобедренного сустава, перипротезные переломы)
- Вывихи акромиального, грудинного концов ключицы
- Травмы / разрывы связок кисти
- Травмы лучезапястного сустава
- Травмы (переломы) локтевого сустава
- Травмы (переломы) лучевой кости
- Травмы/разрывы сухожилий сгибателей и разгибателей пальцев
- Перелом лучезапястного сустава
- Вывих лучезапястного сустава
- Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»)
- Перелом костей плюсны и предплюсны
- Переломы фаланг пальцев
- Перелом костей таза
- Переломы пястных костей
- Чрезвертальный перелом бедренной кости
- Травмы ахиллова (пяточного) сухожилия
- Повреждение сухожилий и нервов кисти
- Повреждения менисков, крестообразных связок
- Перелом вращательной манжеты плеча
- Перелом ребер
- Перелом мыщелков большеберцовой кости
- Перелом лопатки, ключицы
- Перелом / вывих коленного сустава, надколенника
- Перелом лодыжки
- Переломы диафиза бедра
- Переломы грудины
- Переломы костей запястья
- Переломо-вывихи голеностопа
- Перелом шейки плечевой кости
- Перелом шейки бедра
- Перелом пилона
- Перелом мыщелков плечевой кости
- Перелом мыщелков бедренной кости
- Перелом венечного отростка локтевой кости
- Растяжение / разрыв связок лучезапястного сустава
- Удаление пластинки после сращения перелома
- Удаление металлоконструкции
- Восстановительное лечение после травм и операций на опорно-двигательном аппарате
- Ложные суставы
- Реабилитация после перелома шейки бедра
- Межпозвоночная грыжа
- Операция при межпозвоночной грыже
- Массаж при грыже позвоночника
- Плавание при грыже позвоночника
- Занятия спортом при грыже позвоночника
- Упражнения при грыже позвоночника
- Грыжа позвоночника в поясничном отделе
- Грыжа позвоночника в грудном отделе
- Реабилитация после операции по удалению грыжи межпозвонкового диска
- Поясничный стеноз
- Стеноз шейного отдела позвоночника
- Дегенеративный стеноз
- Относительный стеноз
- Абсолютный стеноз
- Сухость кожи зимой: топ-7 правил ухода
- Периодонтит зуба
- Стоматит слизистой оболочки полости рта
- Пульпит зуба
- Гингивит десен
- Варикозная болезнь вен нижних конечностей
- Флебиты
- Тромбофлебит вен нижних конечностей
- Тромбозы
- Трофические язвы
- Лимфоотеки
- Как происходит удаление вен
- Природа онкологических заболеваний
- Онкоскрининг
- Диагностика рака молочной железы
- Онкомаркеры в диагностике рака: что нужно знать пациентам
- Грипп — симптомы болезни, методы лечения и профилактики
- Менингококковая инфекция
- Вакцинация при планировании беременности
- Вакцинация на протяжении всей жизни (Life-course immunization)

Курс лимфодренажного массажа со скидкой

Проверка зрения 40+
Гастроскопия и колоноскопия во сне — комплексная процедура от 15400 рублей

Диагностика глазного дна

Диагностика и лечение сухости глаз

Медицинский массаж спины: пятый сеанс в подарок

Курс иглотерапии и прием рефлексотерапевта по специальной цене

Курс гирудотерапии со скидкой до 30%

31 марта в КДЦ НКЦ №2 пройдет отбор на операции по ОМС
ЛДЦ и Стационар- м. Ясенево, Литовский бульвар, д 1А
- м. Ленинский проспект,
ул. Фотиевой, д 10
НИИ педиатрии
и охраны здоровья детей- м. Ленинский проспект,
ул. Фотиевой, д 10, стр 1
Стоматология
- м. Ленинский проспект,
ул. Фотиевой, д 10
Пн-Пт с 07:30 до 20:00,
Сб с 9:00 до 20:00,
ВС с 9:00 до 20:00,
госпитализация 24/7
Записаться на прием
Оставьте свои контактные данные чтобы записаться на прием
Заявка отправленаНаши специалисты свяжутся с вами в ближайшее время
Последние новости

Дата публикации: 07.06.2023

Дата публикации: 05.06.2023

Дата публикации: 31.05.2023

Дятлов Семён Леонидович
Врач-гастроэнтеролог, терапевтХронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Причины возникновения и факторы риска
Хронический колит кишечника может быть спровоцирован целым рядом причин:
- Неправильное питание – самая распространенная причина появления заболевания. Однообразие, минимум витаминов, много белков и углеводов, мало клетчатки – все это факторы, которые могут повлиять на развитие патологии.
- Низкая подвижность, употребление алкоголя.
- Заболевания желудка и пищеварительной системы в целом – гастрит, панкреатит, энтерит, холецистит, в результате которых пища неправильно обрабатывается ферментами.
- Последствия острых кишечных инфекций, поражения глистами и другими паразитами.
- Нарушенная функция кишечника, в том числе врожденная.
- Следствие приема препаратов, влияющих на среду кишечника.
- Экзогенная интоксикация ртутью, мышьяком, солями фосфора, свинцом.
- Эндогенная интоксикация, вызванная уремией, гипертиреозом.
- Печеночная недостаточность.
- Воздействие радиации, лучевая терапия.
- Атеросклероз — вызывает ишемический колит у пациентов старшего возраста.
- У женщин во время беременности.
- После
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Симптомы заболевания
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
- В первую очередь проявлением заболевания становится боль спастического ноющего характера. Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.
- Появление проблем со стулом – часто с запорами и выделением кала, фрагментированного и покрытого слизью или диареей. Также наблюдается «запорный понос» — выделение жидкого кала после порции нормального.
- Боли при позывах к опорожнению кишечника.
- Вздутие живота, урчание, повышенное образование газов.
Виды колита
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
- Первичный:
- Инфекционный – вызывают патогенные грибки.
- Токсический – интоксикация химическими веществами.
- Паразитарный – вызванный паразитами.
- Аллергический – реакция на лекарства или пищу.
- Радиационный.
- Лимфоцитарный, коллагеновый и другие – этиология пока неизвестна.
- Механический – следствие множественных запоров.
- Медикаментозный – реакция на прием антибиотиков и других лекарств.
- Вторичный – является следствием других заболеваний, как лечить его зависит от обстоятельств, спровоцировавших заболевание.
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Диагностика
Хронический колит выявляется при помощи проведения следующих этапов обследования:
- Копрологические исследования – анализ кала с целью определения качества обменных процессов и состояния пищеварительной системы в целом. Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.
- Ирригография или рентгеновский снимок кишечника для определения локализации заболевания, оценки состояния слизистой, определения дискинезии.
- Ректороманоскопия и колоноскопия – важные исследования, помогающие диагностировать катаральные и атрофические изменения толстой кишки.
Лечение хронического колита
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
Возможные осложнения
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
- Кишечное кровотечение.
- Перфорацию язвы.
- Появление спаек.
- Дивертикулез
- Кишечную непроходимость.
К какому врачу обратиться
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике НКЦ №2 (ЦКБ РАН). В арсенале специалистов — собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Источник https://diseases.medelement.com/disease/%D0%BD%D0%B5%D0%B8%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D0%BE%D0%BD%D0%BD%D1%8B%D0%B9-%D0%B3%D0%B0%D1%81%D1%82%D1%80%D0%BE%D1%8D%D0%BD%D1%82%D0%B5%D1%80%D0%B8%D1%82-%D0%B8-%D0%BA%D0%BE%D0%BB%D0%B8%D1%82-%D0%BD%D0%B5%D1%83%D1%82%D0%BE%D1%87%D0%BD%D0%B5%D0%BD%D0%BD%D1%8B%D0%B9-k52-9/4697
Источник https://akonit-med.ru/articles/gastroenterologiya/5852-kolit-sigmovidnoj-kishki-vidy-prichiny-i-lechenie.html
Источник https://www.ckbran.ru/cure/alimentary-system/khronicheskij-kolit