Подагрический артрит
В последние годы специалисты отмечают рост заболеваемости подагрой. Лечение далеко не всегда способно предупредить очередной подагрический приступ. Часто это связано с непониманием пациентами необходимости лечения подагрического артрита в состоянии ремиссии, что приводит к хронизации патологического процесса и постепенной утрете функции суставов.
Общие сведения о заболевании
Подагрический артрит – это системное заболевание обмена веществ, связанное с отложением солей мочевой кислоты в суставных и околосуставных тканях. Болеют чаще мужчины после 40 лет. У женщин подагра встречается реже и начинается позже – в постменопаузальном периоде после 50-60 лет. Всего подагрой страдают около 2,5% данных контингентов населения. С возрастом этот процент значительно увеличивается и к 80 годам составляет 9% у мужчин м 6% у женщин. Код по МКБ-10 — М10.
Подагрический артрит коморбиден (часто сочетается) с заболеваниями почек и хронической почечной недостаточностью, сердечно-сосудистыми заболеваниями (стенокардией, высоким АД), сахарным диабетом 2-го типа, ожирением.
Несмотря на то, что лечение этого заболевания разработано, держать под контролем атаки подагры удается далеко не всегда. В основном это происходит из-за непонимания пациентами механизма развития (патогенеза) подагры и отказа или нерегулярного проведения поддерживающей терапии.
Подробнее об артрите, его симптомах и лечении в этой статье.
Причина и механизм развития (этиология и патогенез) заболевания
Причиной подагрического артрита является нарушение пуринового обмена. Пурины – это химические соединения, составляющие основу нуклеиновых кислот, необходимых для образования молекул ДНК и РНК. При распаде клеток пурины разлагаются до мочевой кислоты (МК). Последняя попадает в межклеточное пространство и в плазму крови, соединяется там с натрием, образуя соль – моноурат натрия (МУН).
Повышенное содержание уратов в крови (гиперурикемия — ГУ) может быть следствием генетической предрасположенности (почки не выводят МУН полностью), повышенного артериального давления (АД), употребления большого количества животной пищи, алкоголя.
При избытке уратов, когда они уже не могут растворяться в окружающей жидкости (концентрация МУН более 0,4 ммоль/л), соли кристаллизуются, откладываются в суставных и околосуставных тканях и окружаются белковыми кольцами. Такое образование называется тофусом. Высвобождение МУН из тофуса вызывает иммунологическую реакцию: в синовиальной оболочке и суставной жидкости появляется большое количество нейтрофилов (один из видов лейкоцитов, отвечающих за клеточный иммунитет).
Нейтрофилы заглатывают кристаллы МУН, что вызывает выброс провоспалительных (вызывающих и поддерживающих воспаление) цитокинов и развитие острой воспалительной реакции в синовиальной оболочке. Острые атаки в виде синовитов протекают очень болезненно, но не оставляют после себя каких-либо последствий. Длительное хроническое течение заболевания с частыми повторными атаками приводит к разрушению суставного хряща, разрастанию костной ткани, деформации и нарушению функции сустава. Отложение МУН в почках вызывает снижение их функции.
Факторы, способствующие повышению уратов в крови:
- наличие в рационе большого количества мясных блюд, субпродуктов, яиц, спиртных напитков,
- избыточный вес;
- прием некоторых лекарств – мочегонных, аспирина, никотиновой кислоты, лекарств для снижения АД (Конкор) и др.;
- отравление свинцом;
- усиление распада пуринов при заболеваниях крови, псориазе и др.;
- повышение образования пуринов;
- нарушение функции почек и выведения мочевой кислоты.
Классификация
По причинам возникновения подагрический артрит делится на формы:
- первичную – связанную с наследственными особенностями пуринового обмена м выведением МУН почками;
- вторичную – причиной развития являются какие-то другие заболевания, нарушения питания, вредные привычки и др.
По механизму накопления МУН подагра делится на типы:
- метаболический – повышенная внутренняя выработка пуринов при их нормальном выведении почками;
- почечный – нарушение выведения мочевой кислоты почками;
- смешанный.
По степени тяжести:
- легкое течение – атаки подагрического артрита не чаще 2-х раз в год с поражением не более двух суставов; тофусы единичные не более 1 см в диаметре; осложнений со стороны почек и нарушения суставной функции нет;
- средней тяжести — не более 5 приступов в год с поражением не более 4-х суставов с небольшими изменениями в хрящевой и костной ткани; большое количество мелких тофусов; камни в почках;
- тяжелое – атаки подагрического артрита более 5 раз в год, множественные крупные тофусы и артриты; снижение функции почек.
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови. Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л. Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.

В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Симптомы подагрического артрита особенно выражены в ночное время.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 – 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы – мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни – ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
- появились суставные боли, сопровождающиеся резким покраснением и отеком тканей; повысилась температура тела, появились озноб и недомогание;
- появились сильные приступообразные боли в нижней части спины – приступ мочекаменной болезни;
- суставные боли беспокоят и в межприступный период – признак хронического течения подагрического артрита.
Чем опасно заболевание
Подагрический артрит опасен тем, что может осложниться:
- стойким нарушением суставной функции и инвалидностью;
- нарушением функции почек;
- мочекаменной болезнью;
- тяжелым течением сердечно-сосудистых заболеваний, сахарного диабета.
Стадии подагрического артрита
Подагрический артрит протекает в 4 стадии:
- Бессимптомная — Повышенное содержание МУН в крови без наличия кристаллов и приступов подагры.
- Бессимптомная — повышенное содержание МУН в крови с наличием кристаллов в синовиальной оболочке и суставной жидкости, но без признаков подагрического артрита и наличия тофусов.
- Интермиттирующая — отложение кристаллов МУН в тканях в сочетании с приступами острого подагрического артрита.
- Хроническая тофусная — наличие тофусов в суставных и околосуставных тканях в сочетании с хроническим артритом, разрушением хрящевой ткани, нарушением суставной функции и поражением почек.
Любая форма артрита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Если подагрический артрит не лечить
При подозрении на подагрический артрит следует немедленно обращаться к ревматологу. Заболевание требует лечения, как во время приступа, так и в межприступный период. Основная причина, по которой развитие подагрических атак не удается взять под контроль, — отказ пациентов от проведения лечения в межприступный период, что неизбежно приводит к:
- гиперурикемии – повышению содержания уратов в крови;
- возобновлению приступов подагрического артрита;
- переходу острого подагрического артрита в хронический;
- разрушению суставов и инвалидности;
- тяжелым осложнениям со стороны почек и сердечно-сосудистой системы.
Что делать при обострениях
При появлении сильных суставных болей в сочетании с резким отеком и покраснением тканей, повышением температуры тела, недомоганием, следует:
- принять любое успокоительное + лекарство из группы нестероидных противовоспалительных средств (НПВС) – Диклофенак (таблетку внутрь или ректальную свечу), Ибуклин, Найз и др. На кожу над больным суставом нанести мазь или гель из этой же группы (Вольтарен, Пенталгин и др.);
- вызвать врача на дом;
- лечь и принять положение, максимально снижающее боль в суставах.
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем – шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела – это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга – конского хвоста. При этом нарушается функция органов малого таза – происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Диагностика
Несмотря на то, что подагрический артрит имеет ярко выраженную симптоматику, правильный диагноз при первой атаке удается поставить только 10% больных. В остальных случаях выставляется диагноз других видов артритов. Диагностическими критериями подагры являются:
- острый артрит 1-го пальца стопы;
- наличие крупных и мелких тофусов;
- повышенное содержание мочевой кислоты в крови;
- выявление кристаллов МУН в суставной жидкости и тканях.
При выявлении не менее двух критериев диагноз подагрического артрита считается достоверным.
- общий анализ крови – признаки воспаления;
- биохимический анализ крови – содержание мочевой кислоты более 0,32 ммоль/л; повышение уровня С-реактивного белка (признак воспалительной реакции);
- общий анализ мочи;
- исследование синовиальной жидкости методом поляризационной микроскопии – выявление кристаллов МУН и большого количества лейкоцитов.
- УЗИ суставов – выявление кристаллов МУН на поверхности хряща и тофусов;
- рентгенография суставов – на ранних стадиях изменений нет; на поздних выявляются костные изменения;
- компьютерная томография (КТ) – выявляет наличие изменений в области позвоночника.
Лечение подагрического артрита
Целью лечения подагрического артрита является улучшение исходов заболевания. Для этого применяются в основном медикаментозные методы лечения. Немедикаментозные методы имеют вспомогательное значение.
Медикаментозное лечение
Основными задачами медикаментозного лечения подагрического артрита являются:
- снятие воспалительных явлений и болей при остром артрите;
- предупреждение приступов артрита путем снижения содержания мочевой кислоты в крови.
Лечение острого приступа артрита
В купировании приступа подагрического артрита используют препараты:
- Колхицин — сухой экстракт семян безвременника осеннего. Выпускается в таблетках. Эффективен в первые 12 часов от начала подагрического приступа. Результатом его применения является устранение отека и боли. Назначают препарат в небольших дозировках. Суточная доза делится на несколько приемов. Сначала назначают большую часть суточной дозы, зачтем через час – меньшую. При необходимости прием можно повторить несколько раз в день. Через сутки после начала приступа минимальными дозировками не обойтись, их увеличивают, что способствует проявлению побочных эффектов, главным образом, со стороны ЖКТ. Все дозировки подбираются врачом.
- Нестероидные противовоспалительные средства (НПВС) – снимают воспаление, боль и отек. Эти лекарства делятся на 2 группы: неселективные и селективные. Неселективные или НПВС 1-го поколения подавляют действие биологически активных веществ – простагландинов, поддерживающие воспалительные процессы. Но действуют они не избирательно, подавляя также действие простагландинов, защищающих слизистую оболочку желудка. Поэтому такие препараты, как Диклофенак, Индометацин, Ибупрофен имеют побочные эффекты со стороны желудочно-кишечного тракта (ЖКТ). Тем не менее, некоторым пациентам они подходят и их достаточно часто назначают, как внутрь, так и внутримышечно. Селективные НПВС (Нимесулид, Эторикоксиб, Целекоксиб) относятся ко второму поколению. Они действуют избирательно на провоспалительные простагландины и почти не оказывают воздействия на ЖКТ. Подбор препарата осуществляется индивидуально, в соответствии с особенностями организма пациента.
- Глюкокортикоидные гормоны (ГК) – быстро снимают воспаление, боль и отек, но подходят не всем, так как могут повышать артериальное давление, сахар крови и вызывать обострение язвенной болезни. Назначают короткими курсами внутрь (Преднизолон), внутримышечно (Бетаметазон), в виде внутрисуставных инъекций. В настоящее время стараются применять преимущественно препараты группы НПВС и только при наличии противопоказаний для их применения используют ГК.
- Канакинумаб (торговое название Иларис) — моноклональные антитела к интерлейкину-1бета (ИЛ-1b). ИЛ-1b – это информационные белковые молекулы (цитокины), отвечающие за реакцию воспаления. Антитела связываются с ИЛ-1b и нейтрализуют его действие, что приводит к устранению воспаления и боли. Канакинумаб применяют в индивидуально подобранной дозировке пациентам, имеющим противопоказания к применению Колхицина, НПВС и ГК.
Снижение содержания мочевой кислоты в крови в межприступный период
Вне приступов пациентам, страдающим подагрическим артритом, назначают длительные курсы уратснижающей терапии (УСТ), понижающие содержание мочевой кислоты (МК) в сыворотке крови, предупреждающие образование кристаллов МК в тканях. При низком содержании МК в крови уже имеющиеся в тканях кристаллы постепенно рассасываются. При наличии хронического подагрического артрита, тофусов содержание МК снижают до минимального (ниже 0,3 ммоль/л), что способствует ускоренному устранению тофусов. При отсутствии тофусов допустимо содержание МК равное 0,36 ммоль/л.
Для уратснижающей терапии при подагрическом артрите применяют следующие группы лекарственных препаратов:
- Группа средств, нарушающих образование мочевой кислоты. Они подавляют действие фермента, участвующего в образовании МК. При их назначении необходим постоянный контроль содержания МК в сыворотке крови. К таким лекарствам относятся:
- Аллопуринол – препарат, применяющийся для лечения подагры более 50 лет. Назначается длительными курсами через 2 недели после окончания подагрического приступа с небольших доз, которые постепенно доводят до необходимых. Иногда дает побочные эффекты со стороны почек, печени, тяжелые аллергические кожные реакции. На начальном этапе лечения часто вызывает обострение подагрического артрита, поэтому его комбинируют с назначением НПВС.
- Фебуксостат (торговые названия – Аденурик, Азурикс) – более современный препарат этой группы, действует избирательно только на один фермент, участвующий в синтезе МК. Другие ферменты не подавляет, поэтому имеет меньше побочных эффектов. Действует мягко и эффективно. Дозы подбираются индивидуально и вначале лечения сочетают с применением НПВС.
- Препараты, усиливающие выведение МК через почки. Назначаются при непереносимости лекарств первой группы или неэффективности их применения:
- Пробенецид – назначается длительными курсами, противопоказан при наличии камней в почках.
- Ферменты, отсутствующие у человека, способные снижать содержание МК в крови. Фермент уриказа присутствует в крови некоторых млекопитающих и снижает содержание в крови МК, но в крови человека его нет. Генно- инженерным способом из бактерий был изготовлен препарат расбуриказа (рекомбинантная бактериальная уриказа), которая применяется при подагрическом артрите, если другими способами снизить МК в крови не удается. Недостатком препарата является повышенная аллергенность, поэтому применяется он строго по показаниям.
Пегуриказа – это уриказа с полиэтиленгликолем, который подавляет повышенную аллергенность. Более современный препарат, но он также применяется строго по показаниям.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Немедикаментозное лечение
Данный вид лечения включает в себя:
- диету;
- контроль за течением коморбидных (часто сочетающихся с подагрой и отягощающих ее течение) заболеваний;
- физиотерапевтические процедуры;
- народные средства.
Диета при подагрическом артрите
Пациенты, страдающие подагрическим артритом, не должны употреблять продукты, богатые пуриновыми основаниями. Но последние исследования установили, что отрицательное воздействие оказывают только продукты животного происхождения. Это жирное красное мясо, субпродукты (печень, почки, сердце, мозги), крепкие мясные бульоны, консервы из рыбы в масле, мясные консервы и паштеты.
Напротив, растительные продукты, содержащие пуриновые основания не должны полностью исключаться из рациона. Это орехи, горох, фасоль, чечевица, бобовые, какао и кофе. Очень полезны молочно-растительные диеты с нежирными молочными продуктами, разнообразными овощами и фруктами. Особенно полезны продукты, богатые витамина С, который способствует выведению мочевой кислоты.
Из рациона следует исключить алкоголь: крепкие спиртные напитки и пиво, в том числе, безалкогольное. Разрешается только небольшое количество сухого вина. Не следует употреблять сладости, сдобу и особенно сладкие газированные напитки. Необходимо также отказаться от курения.
Контроль за течением коморбидных заболеваний
С подагрическим артритом часто сочетаются и отягощаю его течение ожирение, сахарный диабет, сердечно-сосудистые и почечные заболевания.
Ожирение требует постоянного контроля массы тела. Это соблюдение диеты с пониженной калорийностью суточного рациона, подвижный образ жизни, курсы лечебной гимнастики.
Сахарный диабет также требует постоянного наблюдения, лабораторного контроля и поддерживающего лечения.
Частыми сопутствующими заболеваниями при подагрическом артрите бывают также артериальная гипертензия (стабильно высокое АД) и ишемическая болезнь сердца с приступами стенокардии. В настоящее время имеются лекарственные препараты, позволяющие стабилизировать состояние таких больных, но для этого необходимо постоянно наблюдение кардиолога.
Осложняет течение подагрического артрита и любая почечная патология. Ее также нужно наблюдать и лечить.
Физиотерапевтические процедуры
Физиолечение является дополнительным методом лечения подагрического артрита. В период подагрической атаки назначают электрофорез с глюкокортикоидными гормонами и ультрафиолетовое облучение пораженной области.
В период ремиссии назначают курсы магнито- и лазеротерапии, улучшающие микроциркуляцию крови и восстанавливающие измененные суставные ткани.
При отсутствии подагрических атак в течение полугода можно проводить санаторно-курортное лечение. Подойдут санатории Кавказский Минеральных Вод и Крыма.
О других методах лечения артрита читайте в этой статье.
Народные средства
Чтобы снять воспаление, отек и боль при подагрической атаке, народная медицина рекомендует компрессы с активированным углем. Раньше для этой цели использовали древесный уголь, сегодня достаточно взять 50 таблеток активированного угля, растолочь, развести водой до консистенции домашней сметаны, ввести столовую ложку растительного масла, перемешать и нанести на воспаленный участок, сверху приложить салфетку, компрессную бумагу, вату, прибинтовать и оставить на всю ночь. Отлично снимает воспаление, отек, уменьшает болевые ощущения.
Хирургическое лечение
При крупных тофусах, которые часто нагнаиваются и сдавливают окружающие ткани, нарушая их функцию, проводят их удаление.
Хирургические операции, направленные на восстановление функции сустава, проводятся строго по показаниям, при разрушении хрящевой такни, разрастании костной ткани с суставной деформацией и утратой функции конечности. При полном разрушении сустава проводится его замена на искусственный (эндопротезирование).
Подход к лечению подагрического артрита в клинике «Парамита»
В нашей клинике разработана уникальная методика лечения подагрического артрита. Применяются два противоположных подхода к выявлению и лечению этого заболевания. Прежде всего, проводится тщательное клиническое, лабораторное и инструментальное обследование пациента. После установления окончательного диагноза и сопутствующих заболеваний, назначается индивидуально подобранное комплексное лечение, включающее:
- современные западные методики, в том числе с применением новейших лекарственных препаратов; это позволяет устранить воспаление и боли при подагрической атаке и поддерживать нужный уровень мочевой кислоты в сыворотке крови в межприступный период;
- традиционные восточные методики, оказывающие регулирующее воздействие на организм в целом и на очаг воспаления; методики позволяют устранить боль уже после первого сеанса; после курса лечения пациент ощущает прилив сил и полное обновление.
Совмещаем проверенные техники востока и иновационные методы западной медицины
Проведенный курс лечения и правильно подобранная уратснижающая терапия позволяет пациенту надолго (в большинстве случаев до конца жизни) забыть о приступах подагры. Более подробную информацию о лечении в клинике вы сможете получить на нашем сайте.
Общие клинические рекомендации пациентам с подагрическим артритом
Всем больным, страдающим подагрой, рекомендуется:
- соблюдать диету, вести подвижный образ жизни;
- выполнять все назначения врача, в том числе принимать назначенные уратснижающие лекарства;
- следить за своим весом;
- лечить сопутствующие заболевания: сахарный диабет, ожирение, стенокардию, высокое АД, хронические заболевания почек.
Профилактика подагры
Подагра чаще всего связана с наследственными особенностями обмена. Не есть также факторы, предрасполагающие к развитию этого заболевания. Если устранить их влияние, то, даже имея отягощенную наследственность, можно значительно снизить риск развития заболевания. Для этого нужно выполнять следующие рекомендации:
- не переедать, снизить калорийность суточного рациона, не употреблять субпродуктов, красного мяса, алкоголя, бросить курить;
- избавиться от избыточного веса;
- прием любых лекарств согласовывать с врачом – некоторые из них повышают концентрацию мочевой кислоты (диуретики, никотинка, ацетилсалициловая кислота и др.);
- регулярно лечить хронические заболевания: сахарный диабет, ожирения, почечные и сердечно-сосудистые заболевания;
- мужчинам после 40 лет, а женщинам после 50 лет периодически проверять содержание мочевой кислоты в крови.
Подагра ног у мужчин

Согласно медицинским данным, от подагры страдают примерно всего 2 % всех людей на планете. Такая статистика свидетельствует о том, что недуг довольно редкий. Несмотря на это, он представляет определенную опасность, поскольку может привести к инвалидности. В силу некоторых особенностей, от подагры в большей степени страдают мужчины, чем представительницы прекрасной половины человечества. Обусловлено это тем, что женский организм продуцирует в большом количестве эстроген — гормон, способствующий скорому выведению мочевой кислоты. Именно она, скапливаясь в суставах, приводит к формированию заболевания.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Что такое подагра у мужчин на ногах?
Первые признаки заболевания появляются после сорока лет. Подагра способна поразить любой сустав в человеческом теле, но чаще всего страдают сочленения на нижних конечностях. Коварное заболевание локализуется в стопах, коленях и голеностопе. Наиболее распространенный симптом недуга — это воспаленный большой палец ноги. Мужчины больше предрасположены к этой болезни в силу гастрономических предпочтений и генетики. Дело в том, что в пиве, копченостях и жареном мясе — продуктах, которые любимы большинством мужского населения, — содержится большое количество мочевой кислоты. Также сказывается особенность мужской хромосомы, влияющей на работу почек.
Симптомы подагры у мужчин
Начало болезни чаще всего внезапное. Явным признаком подагры является боль. Она локализуется в области пораженных суставов. Усиливается боль в ночное время и под утро. Кроме нее, для подагры характерны такие проявления, как:
- отечность в области воспаленного сустава;
- покраснение кожных покровов в месте поражения;
- невозможность совершить движение;
- возрастание температуры в месте воспаления, сустав становится горячим на ощупь;
- появление тофусов — узелков, наполненных кристаллами соли.
Кожа в области воспаления становится блестящей и гладкой. Приступы боли при обострении могут длиться от трех дней до двух недель. В этот период человеку трудно совершать даже простые действия. При отсутствии лечения признаки и симптомы подагры у мужчин становятся более выраженными, а частота приступов и их продолжительность увеличиваются.

Причины заболевания
По утверждениям медиков, возникновение подагры у мужчин провоцируют нарушения метаболизма, в частности, затрудненное выведение пуринов. Предрасполагающими факторами для развития этого патологического процесса могут быть:
- малоподвижный образ жизни;
- ожирение;
- чрезмерное потребление жирной, пряной, копченой пищи;
- злоупотребление алкогольными напитками.
Кроме того, подагра нередко возникает в качестве осложнения другого недуга. Чаще всего она возникает у людей, страдающих от:
- сахарного диабета;
- повышенного артериального давления;
- мочекаменной болезнью.
Иногда признаки подагры возникают у мужчин, чьи родственники проходили лечение этого недуга. Это объясняется тем, что заболевание может передаваться на генетическом уровне. Также вызвать болезнь могут патологии поджелудочной железы и печени
К какому врачу обратиться?
При возникновении признаков необходимо отправиться за помощью в медицинское учреждение. Промедление чревато быстрым развитием болезни, которая распространится и на соседние суставы. Это, в результате, приведет к ограничению передвижения и инвалидности. Диагностика и лечение подагры в компетенции:
Диета при подагре
Подагра — это заболевание, возникающее в результате нарушения обмена веществ. Она возникает, когда высокий уровень мочевой кислоты в крови (более 360 мкмоль/л) вызывает образование кристаллов моноурата натрия. Кристаллы скапливаются в суставах и вокруг них, вызывая боль.
Подагру называют мужской болезнью, ведь мужчины страдают от нее гораздо чаще женщин.

Лидия Штандель
кардиолог, ревматолог, ООО «Институт Здоровья»
— Полностью вылечиться от подагры невозможно. Но с помощью соответствующего рациона питания можно снизить уровень мочевой кислоты в крови, уменьшить частоту приступов, замедлить разрушение суставов и продлить периоды ремиссии. Поэтому диета при подагре играет очень важную роль и составляет неотъемлемую часть терапии.
Симптомы подагры:
- обычно очень сильная суставная боль, которая быстро нарастает и проходит через несколько часов или суток;
- припухлость сустава;
- покраснение кожи над суставом.
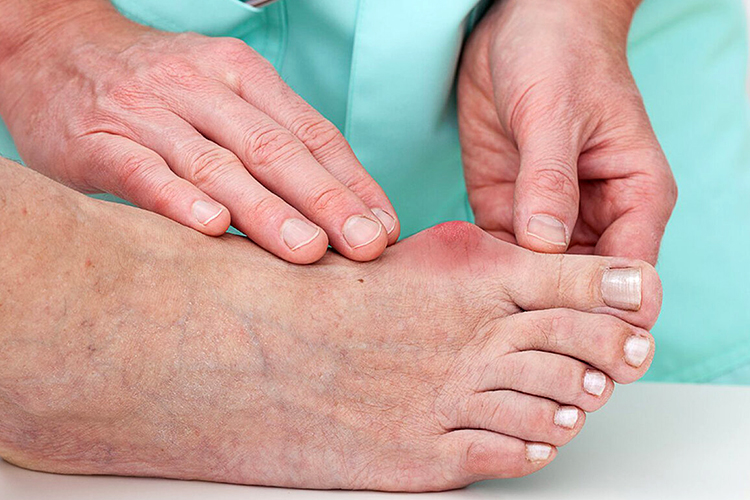
Также могут наблюдаться повышенная температура тела, слабость, усиленное потоотделение.
Причины подагры
Причина подагры — гиперурикемия. Это состояние, при котором в организме накапливается слишком много мочевой кислоты в результате расщепления химического вещества, называемого пурином (содержится во многих продуктах питания). Сами по себе пурины безопасны. В организме здорового человека они распадаются и выводятся с мочой.
В зависимости от механизма развития заболевания различают три вида подагры:
- Метаболическая — возникает из-за избыточного образования мочевой кислоты, связанного с нарушениями в обменных процессах.
- Почечная — начинается из-за проблем с почками, так как затрудняется выведение мочевой кислоты из организма.
- Смешанная — сочетает в себе причины метаболической и почечной: мочевая кислота излишне образуется и при этом не выводится в нужном количестве.
Подагра также бывает первичная и вторичная.
Первичная обусловлена генетически.
Вторичная возникает в результате болезней:
- сопровождающихся избыточным образованием мочевой кислоты (гемолитическая анемия, гемобластозы, псориаз и т. д.);
- нарушающих процесс выведения мочевой кислоты из организма (например, заболевания почек).
Подагра считается преимущественно мужским заболеванием
Особенно в зоне риска мужчины после 40 лет — они заболевают в 3—4 раза чаще, чем женщины. Женщины гораздо реже страдают от подагры до наступления менопаузы, поскольку гормон эстроген, выделяющийся во время их репродуктивного цикла, способствует выведению мочевой кислоты из организма. После менопаузы шансы заболеть подагрой у женщин возрастают.
Надо отметить, что возраст женской подагры заметно «помолодел». Она все чаще встречается у молодых женщин с гинекологическими проблемами и ранним климаксом. При этом у них болезнь протекает в более тяжелой форме.
Также к факторам, повышающим вероятность развития гиперурикемии, относятся:
- наследственная предрасположенность к нарушению обмена пуринов;
- рацион питания с повышенным содержанием пуринов;
- избыточный вес;
- сердечная недостаточность;
- гипертония;
- устойчивость к инсулину;
- метаболический синдром (нарушение обмена веществ, ведущее к ожирению);
- диабет;
- нарушение работы почек;
- регулярный прием мочегонных средств.
Хроническая и обострившаяся подагра: что происходит?
Вспышки подагры начинаются внезапно и могут длиться несколько дней или недель. За этими острыми периодами следует длительная ремиссия — недели, месяцы или годы без симптомов, прежде чем случится новое обострение. Во время острой фазы локальная температура сустава может подниматься до 38—40 градусов Цельсия.
Примерно в половине случаев подагра начинается с одного сустава. Чаще всего от нее страдает большой палец ноги (первый плюснефаланговый сустав стопы), стопы, лодыжки, колени, локти, запястья, пальцы рук. Тазобедренный и плечевой подагрический артрит встречаются реже.
Если человек не обращается к врачу и не начинает лечение артрита, каждый последующий приступ становится сильнее, а периоды ремиссии между ними укорачиваются.
Когда подагра переходит в хроническую стадию, вокруг сустава образуются тофусы (tofus — с латинского переводится как «пористый камень») — единичные или множественные узелки белого и желтого цвета.
Визуально врач может диагностировать болезнь во время обострения, когда сустав горячий, опухший и болезненный. Подагру также можно установить с помощью лабораторного теста на выявление кристаллов мочевой кислоты в пораженном суставе, рентгеновских снимков и лабораторных анализов крови.
Что нельзя есть при подагре?
Ревматолог Лидия Штандель поясняет:
— В период обострения подагры запрещены мясные и жирные продукты, так как они препятствуют выведению мочевой кислоты почками и провоцируют приступ. В период ремиссии можно есть отварное нежирное мясо (2—3 раза в неделю), а также отварную рыбу (тоже 2—3 раза в неделю).
При подагре категорически нельзя есть следующие продукты:
- жирное красное мясо (говядина, баранина и свинина) и жирная птица;
- мясные субпродукты, такие как печень и почки;
- молочные продукты высокой жирности;
- мясные, рыбные, грибные бульоны;
- грибы в любом виде;
- икра рыб;
- бобовые: фасоль, соя, горох, чечевица;
- арахис и арахисовая паста;
- сладкие газированные напитки;
- сдобная и сладкая выпечка;
- шоколад;
- соленый сыр;
- копченые продукты, а также острые и сильносоленые: специи, приправы;
- малина, калина, клюква, инжир;
- продукты с высоким содержанием фруктозы (например, фруктовые соки);
- крепкий кофе и чай;
- алкоголь — особенно противопоказаны пиво и дистиллированные ликеры.
Что можно есть при подагре?
Для профилактики подагры и облегчения ее симптомов необходимо включить в рацион следующие продукты:
- вегетарианские супы: щи, овощные, окрошка, свекольник и т. д.;
- нежирное вареное или запеченное мясо, птица и рыба;
- кисломолочные продукты, молоко, творог;
- яйца (одно в день);
- крупы (в умеренном количестве);
- свежие, термически обработанные или квашеные овощи;
- фрукты и ягоды;
- корнеплоды;
- хлеб (2 сорт);
- нежирная рыба;
- курица, индейка, кролик;
- чернослив;
- вишня;
- цитрусовые;
- орехи — лесные, миндаль, кешью, грецкие и кедровые;
- цикорий;
- некрепкий зеленый и травяной чай;
- некрепкий кофе с нежирным молоком;
- мед, пастила, мармелад.
- Необходимо ежедневно пить не менее 1,5—2 литров воды, а в периоды обострений — по три литра в день.
Исследования показали, что овощи с высоким содержанием пуринов, такие как спаржа и шпинат, не повышают риск развития подагры и не провоцируют ее приступы.
С осторожностью нужно есть рыбу и морепродукты, которые содержат пурины
К таким морепродуктам относятся креветки, мидии, морские гребешки, анчоусы, сардины, тунец, форель. Общая польза для здоровья от их употребления может превышать риски, присутствующие при подагре. Поэтому умеренные порции рыбы и морепродуктов можно включать в рацион питания — естественно, наблюдая за реакцией своего организма.
Врач может, помимо диеты и приема лекарств от подагры, рекомендовать прием витамина С, поскольку он способствует выведению мочевой кислоты.
Питание при подагре — пример диеты
Мануил Певзнер, советский ученый-диетолог, гастроэнтеролог, разработал специальную диету — стол № 6, — которая назначается врачом при нарушении пуринового обмена и повышенном содержании мочевой кислоты в крови. Данная диета практически исключает поступление пуринов в организм из продуктов питания.
Общие принципы диеты при подагре аналогичны рекомендациям по здоровому питанию.
Рацион питания на неделю для людей, страдающих от подагры
Варианты 1-го завтрака:
- сырники, фруктовое желе / джем / мед, кефир;
- творожная запеканка, морковно-яблочный сок;
- овсянка с яблоком, домашний компот;
- гречневая каша, тост с вареньем, нежирное молоко.
Варианты 2-го завтрака:
- нежирный йогурт со злаками;
- яйцо отварное, салат морковь + тыква;
- хлопья с нежирным молоком;
- молочный суп;
- фрукты с нежирными сливками;
- чай с мармеладом, медом или пастилой.
- молочный суп, кабачковые котлеты с картофелем, домашний компот;
- суп с кабачками, отварная рыба, картофельное пюре;
- овощной суп, салат из капусты, томатный сок;
- гречка, котлета из говядины, тушеная капуста, сок;
- вегетарианский борщ, морковные котлетки, молоко;
- тушеные овощи, кефир;
- картофельный суп с перловкой, блинчики, компот.
- творог с фруктами;
- фруктовый кисель, фрукты;
- фрукты или ягоды;
- кефир, фрукты;
- сок морковно-яблочный.
- овощные голубцы, некрепкий чай или травяной отвар;
- салат (яйцо, морковь, сухарики, сметана), кукурузная каша, ряженка;
- овсянка, запеченные овощи, некрепкий чай;
- рис с болгарским перцем, блинчики с фруктами, компот;
- салат из свежих овощей, отварное или запеченное куриное филе, домашний морс;
- сырники с бананом, отвар из трав.
Из перечисленных вариантов блюд вы сможете составить разнообразное меню на каждый день.
Западные специалисты также предлагают свои варианты меню на день:
- цельнозерновые несладкие хлопья с обезжиренным или нежирным молоком;
- 1 чашка свежей клубники;
- кофе;
- вода.
- обжаренные ломтики куриной грудки в цельнозерновом рулете с горчицей;
- смешанный зеленый салат с овощами, одной столовой ложкой кедровых орехов и заправкой из бальзамического уксуса и оливкового масла;
- обезжиренное молоко или вода.
- 1 чашка свежей вишни;
- вода.
- запеченный лосось;
- запеченная или приготовленная на пару зеленая фасоль;
- 1/2—1 чашка цельнозерновой пасты с оливковым маслом;
- нежирный йогурт;
- травяной чай.
Соблюдение такой диеты поможет ограничить выработку мочевой кислоты и усилить ее выведение. Конечно, от болезни она не избавит, но поможет уменьшить количество приступов, и они будут не столь тяжелыми.
Образ жизни при подагре
Занимайтесь спортом хотя бы 150 минут в неделю. Рекомендуемые виды физической активности: ходьба, плавание или езда на велосипеде. Они наименее травматичны и не создают большую нагрузку на суставы.
Для людей с избыточным весом или ожирением очень важно уменьшить массу тела
Это необходимо, чтобы снизить давление на суставы, особенно на бедра и колени. После того как вес нормализуется — боль ослабнет и замедлится прогрессирование болезни.
Регулярно посещайте своего лечащего врача и следуйте назначенному плану лечения. Это особенно важно, если у вас, помимо подагры, есть сопутствующие хронические заболевания.
Следите за новостями, подписывайтесь на рассылку.
При цитировании данного материала активная ссылка на источник обязательна.
Источник https://clinica-paramita.ru/info/podagricheskij-artrit/
Источник https://openclinics.ru/bolezni/podagra/podagra-priznaki-i-lechenie-u-muzhchin/
Источник https://rskrf.ru/tips/eksperty-obyasnyayut/dieta-pri-podagre/