Ревматическая лихорадка. Причины, симптомы, признаки, диагностика и лечение патологии

Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Острая ревматическая лихорадка (ревматизм) – системное воспалительное заболевание соединительной ткани, развивающееся у людей с генетической предрасположенностью после инфицирования В-гемолитическим стрептококком группы А. Структурные компоненты данной бактерии схожи с некоторыми тканями человеческого организма. В результате этого иммунная система, борясь с инфекцией, уничтожает и клетки организма хозяина, что приводит к поражению различных органов – сердца, суставов, кожи и центральной нервной системы.
Распространенность острой ревматической лихорадки (ОРЛ) в развитых странах составляет 3 – 8 случаев на 10 тысяч населения. Максимальная заболеваемость отмечается у детей в возрасте от 7 до 15 лет, причем мальчики и девочки болеют с одинаковой частотой. Это объясняется тем, что в данном возрасте обычно происходят первые контакты детского организма со стрептококком, что и обуславливает соответствующую реакцию иммунной системы. У 10 – 15% пациентов первые проявления заболевания могут возникать и в более позднем возрасте.
- Ревматическая лихорадка развивается у 3% людей, перенесших стрептококковую инфекцию.
- Поражение сердца при ревматической лихорадке является одной из самых распространенных причин инвалидности среди людей трудоспособного возраста.
- В начале 20 века более 40% людей, заболевших ревматической лихорадкой, умирали. У 70% развивались необратимые пороки сердца.
- Сегодня, ввиду широкого распространения антибиотиков, частота развития ревматической лихорадки и ее осложнений снизилась в несколько раз.
- Поражение суставов при ревматической лихорадке является полностью обратимым.
Как нарушается работа иммунной системы при ревматизме?
Для того чтобы понять суть происходящего в организме больного при ревматической лихорадке, необходимы определенные познания в области иммунологии.
Иммунная система – комплекс органов и тканей человека, которые обеспечивают иммунитет, то есть сопротивляемость организма по отношению к чужеродным бактериям, вирусам, грибкам и другим органическим структурам. Эта функция осуществляется благодаря наличию и совместной работе, так называемых, иммунокомпетентных клеток.
Органы иммунной системы
После рождения организм ребенка защищен врожденным иммунитетом, который осуществляется посредством циркуляции в его крови иммунных факторов (антител), перешедших от матери. Примерно через 6 месяцев жизни функциональная активность материнских антител истощается, и у ребенка начинает активно развиваться собственная иммунная система (вырабатывается приобретенный иммунитет).
- Красный костный мозг. Располагается преимущественно в губчатых костях (таза, грудины, тел позвонков). Является основным органом кроветворения, в котором также образуются клетки иммунной системы.
- Тимус (вилочковая железа). В нем происходит образование и дифференциация (обучение) Т-лимфоцитов.
- Селезенка. В данном органе происходит дифференциация иммунокомпетентных клеток, а также разрушение «старых» и поврежденных клеток крови, чужеродных бактерий и других инородных частиц.
- Лимфатические узлы. Располагаются по ходу лимфатических сосудов во всем организме и содержат Т-лимфоциты и В-лимфоциты. В лимфоузлах происходит уничтожение различных бактериальных и вирусных частиц, что предотвращает их дальнейшее распространение по организму.
Клетки иммунной системы
В центральных органах иммунной системы (в костном мозге и тимусе) происходит образование и дифференцировка всех иммунокомпетентных клеток. После этого они поступают в общий кровоток и в другие органы, где выполняют свои функции.
- Лимфоциты (Т и В) – основные иммунокомпетентные клетки, регулирующие деятельность всей иммунной системы.
- Нейтрофилы – мигрируют в очаг воспаления, где фагоцитируют (то есть поглощают и разрушают) небольшие фрагменты бактерий, грибов.
- Эозинофилы – участвуют в поглощении и нейтрализации фрагментов бактерий и грибов, а также оказывают токсическое действие на других паразитов в очаге воспаления (посредством выработки антител).
- Базофилы – играют важную роль в развитии аллергических реакций.
- Моноциты – находятся в тканях различных органов, поглощая и уничтожая чужеродные микроорганизмы и опухолевые клетки.
Важно отметить, что клетки собственного организма человека также содержат определенные антигены, однако в процессе синтеза лимфоцитов данные антигены программируются как «свои» и не разрушаются.
- клеточный иммунитет;
- гуморальный иммунитет.
Клеточный иммунитет
Данный вид иммунитета подразумевает непосредственное участие иммунокомпетентных клеток в выявлении и уничтожении чужеродного агента, попавшего в организм. Клеточный иммунитет регулируется различными подвидами Т-лимфоцитов (Т-хелперами, Т-киллерами, Т-супрессорами и Т-клетками памяти), а также другими клетками иммунной системы.
В чистом виде «чужой» антиген не способен взаимодействовать с иммунной системой человека, поэтому он поглощается так называемыми антигенпрезентирующими клетками, обрабатывается и представляется на поверхности их клеточных мембран. В таком виде микробные антигены распознаются Т-хелперами. Это приводит к ускоренному образованию и активации Т-киллеров (особых лимфоцитов, способных разрушать клетки, на поверхности которых имеется чужеродный антиген), моноцитов и других клеток иммунной системы, которые распространяются по всему организму, находя и уничтожая «чужие» антигены.
Результатом описанных реакций является разрушение всех клеток, содержащих бактериальные антигены (как чужих, так и собственных, пораженных инфекцией).
Гуморальный иммунитет
Антигенпрезентирующие клетки, на поверхности которых находится чужеродный антиген, попадают в лимфатическую систему. С током лимфы они доставляются в ближайший лимфатический узел, являющийся местом скопления большого количества В-лимфоцитов. При контакте с чужеродным антигеном (прямом либо опосредованном Т-хелперами) В-лимфоциты превращаются в так называемые плазматические клетки, в которых синтезируется большое количество особых антител (иммуноглобулинов класса M, G и других), строго специфичных к распознанному антигену. Данные антитела выделяются в кровь, связываются с чужеродными антигенами и активируют целый ряд неспецифических иммунных реакций (систему комплемента, фагоцитоз, синтез нейтрофилов и моноцитов), что приводит к разрушению «чужого» антигена и всех клеток, на мембране которых он расположен.
Весь процесс активации В-лимфоцитов и синтеза антител занимает около 2 недель. Как только чужеродный антиген полностью удаляется из организма, прекращается и образование плазматических клеток. Однако определенная часть В-лимфоцитов превращается в так называемые В-клетки памяти, которые могут циркулировать в крови на протяжении многих лет. Они несут в себе информацию об инфекционном агенте, вызвавшем иммунный ответ. При повторном его проникновении в организм клетки памяти обуславливают быструю (в течение нескольких минут или часов) активацию В-лимфоцитов и синтез большого количества специфических антител.
Нарушения работы иммунной системы при ревматической лихорадке
Как говорилось ранее, ревматическая лихорадка развивается в результате попадания в организм человека В-гемолитического стрептококка группы А. Этот микроорганизм обладает огромным набором различных антигенов (м-протеином, полисахаридами), а также вырабатывает множество токсинов (стрептолизины S и О, протеиназу, гиалуронидазу и другие), каждый из которых активирует образование специфических антител.
Центральным звеном патогенеза ревматической лихорадки является тот факт, что некоторые антигены В-гемолитического стрептококка структурно схожи с антигенами определенных тканей человеческого организма. В результате этого антитела, вырабатываемые с целью уничтожения чужеродных агентов, взаимодействуют и с клетками тканей человека, вызывая их разрушение.
Важно отметить, что системные поражения обусловлены не только нарушениями в работе иммунной системы, но и способностью некоторых токсинов В-гемолитического стрептококка непосредственно повреждать ткани человеческого организма.
- Соединительную ткань. Это особый тип ткани, имеющийся практически во всех органах человека и выполняющий поддерживающую и защитную функции. При ревматической лихорадке поражается преимущественно соединительная ткань сердца, стенок сосудов и суставов, что и приводит к соответствующим клиническим проявлениям заболевания.
- Кардиомиоциты. После того как клетки сердечной мышцы поражаются стрептококковыми токсинами, некоторые их антигены начинают распознаваться иммунной системой как «чужие», в результате чего к ним также могут вырабатываться антитела.
- Нервные клетки (нейроны). Нейроны определенных зон мозга (субталамического и хвостатого ядер) также имеют сходство с антигенами стрептококков и могут поражаться антителами.
Причины ревматической лихорадки
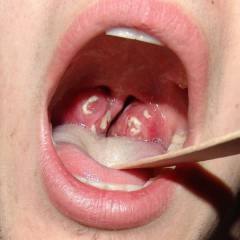
Острая ревматическая лихорадка развивается после различных инфекционных заболеваний верхних дыхательных путей, вызванных В-гемолитическим стрептококком группы А (то есть является осложнением данных заболеваний).
Заболевания, которые могут осложниться острой ревматической лихорадкой
Важно отметить, что ОРЛ возникает только после инфицирования лимфоидных образований глотки. Гемолитические стрептококки могут поражать и другие участки тела (кожу, мягкие ткани), однако развивающиеся в данном случае заболевания не осложняются острой ревматической лихорадкой. Это объясняется различиями в иммунных реакциях, которые активируются в ответ на поражение кожи и глотки, а также различным антигенным составом стрептококков, участвующих в развитии данных инфекционных заболеваний.
- Острый тонзиллит (ангина). Это инфекционное воспаление лимфоидных образований глотки, чаще небных миндалин (гланд). Заболевание проявляется болью в горле, повышением температуры тела, покраснением слизистой оболочки небных миндалин. Иногда на них может появляться белый налет или язвочки.
- Фарингит. Данным термином обозначается воспаление слизистой оболочки глотки, развивающееся при попадании стрептококка в дыхательные пути. Заболевание проявляется першением и болью в горле, сухим, мучительным кашлем и повышением температуры тела до 37,5 – 38,5ºС.
- Скарлатина. Инфекционное заболевание, проявляющееся мелкой сыпью на коже, симптомами общей интоксикации (повышением температуры, ознобом, мышечными и головными болями), а также поражением лимфоидных образований глотки по типу ангины.
Сенсибилизация организма
Для развития острой ревматической лихорадки недостаточно единичного попадания стрептококка в организм. Дело в том, что при первичном инфицировании (которое обычно происходит до 3 – 5 лет) клетки иммунной системы взаимодействуют со стрептококковыми антигенами, однако освобождение организма от инфекции и выздоровление наступает быстрее, чем развиваются патологические иммунные реакции.
Для возникновения ревматической лихорадки необходимы повторные и длительные контакты иммунной системы с антигенами и развитие так называемой сенсибилизации (или повышенной чувствительности) к микроорганизму. Если организм человека сенсибилизирован к стрептококку, то при очередном инфицировании развивается длительная, выраженная иммунная реакция (как клеточная, так и гуморальная). Этим объясняется тот факт, что дети до трехлетнего возраста болеют ревматической лихорадкой в исключительно редких случаях.
Генетическая предрасположенность
Многие проведенные исследования указывают на наличие генетической предрасположенности к ОРЛ. Это подтверждается более частым развитием ревматической лихорадки у близнецов, а также у братьев и сестер, если один или оба их родителя страдали данным заболеванием.
Точный механизм наследования науке неизвестен, однако предполагается участие генов так называемого главного комплекса гистосовместимости (MHC). Исследованиями последних лет установлено, что у детей с генетической предрасположенностью, часто страдающих стрептококковыми инфекциями, в области небных миндалин образуются специальные рецепторы к поверхностным антигенам В-гемолитического стрептококка, что и обуславливает развитие выраженного иммунного ответа при контакте с данным микроорганизмом.
Подпишитесь на Здоровьесберегающий видеоканал


Симптомы ревматической лихорадки
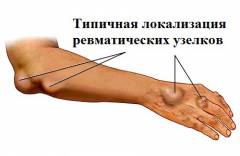
Обычно первые симптомы появляются через 2 – 3 недели после перенесенной ангины, фарингита или скарлатины. Стоит отметить, что перечисленные заболевания могут протекать в латентной, скрытой форме с минимальными клиническими проявлениями либо вовсе без них, однако это не исключает вероятность развития ревматической лихорадки.
Появлению симптомов ОРЛ обычно предшествует так называемый период мнимого благополучия, когда признаки перенесенной инфекции выражены минимально (может отмечаться слабость, повышенная утомляемость, безболезненное увеличение подчелюстных лимфоузлов). В это время происходит превращение В-лимфоцитов в плазматические клетки и синтез специфических антител. Когда антитела начинают выделяться в кровь в больших количествах, наступает период развернутых клинических проявлений заболевания.
Клинические проявления ОРЛ различаются в зависимости от возраста больного, поражаемых органов и проводимого лечения. У детей дошкольного и младшего школьного возраста симптомы возникают остро, ярко выражены и существенно сказываются на общем состоянии ребенка. У взрослых заболевание характеризуется более медленным началом и менее выраженной симптоматикой.
- повышением температуры тела;
- поражением сердца (кардитом);
- воспалением суставов (полиартритом);
- подкожными ревматическими узелками;
- кольцевидной эритемой (специфической сыпью);
- поражением центральной нервной системы (малой хореей);
- поражением других органов и систем.
Повышение температуры
Как только антитела начинают поступать в кровь, они взаимодействуют со стрептококками и с антигенами соединительной ткани организма хозяина, вызывая системный воспалительный процесс. В очаг воспаления мигрируют лейкоциты (нейтрофилы, моноциты, базофилы), которые выделяют биологически активные вещества (главным образом серотонин и гистамин), что и обуславливает повышение температуры.
Чем сильнее больной человек сенсибилизирован к инфекции, тем быстрее будет развиваться воспалительный процесс и тем выраженнее будет температурная реакция организма. В тяжелых случаях температура тела может повышаться до 38 — 39ºС и выше, сопровождаясь обильным потоотделением, общей слабостью, сонливостью, головными и мышечными болями.
Стоит отметить, что у взрослых людей данный симптом менее выражен, а у пожилых может и вовсе отсутствовать, что связано с уменьшением активности иммунной системы в старческом возрасте.
Поражение сердца
Поражение сердца встречается у 50 – 80% больных при первом эпизоде ревматической лихорадки и почти у 100% больных при рецидивах заболевания.
Сердце представляет собой мышечный орган, состоящий из четырех камер — двух предсердий (правого и левого) и соответствующих им желудочков. Камеры сердца разделены между собой клапанами, которые открываясь и закрываясь в определенной последовательности обеспечивают циркуляцию крови в организме.
Насыщенная кислородом (артериальная) кровь из легких поступает в левое предсердие, а из него через митральный клапан – в левый желудочек. Через аортальный клапан артериальная кровь изгоняется из левого желудочка в системный кровоток, отдавая кислород тканям и превращаясь в венозную. Венозная кровь собирается в венах и впадает в правое предсердие, а затем (через трикуспидальный клапан) в правый желудочек, откуда (через клапан легочной артерии) перекачивается в легкие.
В структуре сердца различают три оболочки, которые в равной степени могут повреждаться антистрептококковыми антителами, что и будет обуславливать клиническую картину заболевания.
- эндокардитом;
- миокардитом;
- перикардитом.
Результатом воспалительного процесса является образование рубцов на эндокарде, причем наиболее опасным является поражение клапанов сердца. Их рубцовые изменения могут привести к стенозу (сужению просвета) либо к недостаточности (неполному смыканию створок клапанов), в результате чего может нарушаться кровоснабжение всего организма.
Чаще всего поражаются митральный и аортальный клапаны, что может проявляться общей и мышечной слабостью, частыми головокружениями и обмороками, а в тяжелых случаях – кашлем, одышкой, отеком легких и другими симптомами сердечной недостаточности.
Миокардит (воспаление сердечной мышцы)
Возникает как в результате прямого токсического влияния стрептококков на сердце, так и вследствие поражения кардиомиоцитов антителами. Насосная функция сердечной мышцы при этом сильно снижается и организм не получает достаточного количества крови, в связи с чем человек может жаловаться на колющие боли в области сердца, одышку (чувство нехватки воздуха), общую слабость и быструю утомляемость при физических нагрузках.
Перикардит
Редкое проявление ОРЛ (встречается не более чем у 10% больных), при котором воспаляется наружная оболочка сердца (перикард). Перикард состоит из двух листков, один из которых прилегает непосредственно к сердечной мышце, а второй фиксирует орган в грудной клетке. В норме между этими листками существует небольшое щелевидное пространство, позволяющее им смещаться друг относительно друга во время сердечных сокращений.
При воспалении перикарда в этом пространстве скапливается больше количество воспалительной жидкости (экссудата), либо откладывается особый белок – фибрин, который склеивает наружный и внутренний листки перикарда между собой. В обоих случаях происходит сдавливание сердца и снижение его насосной функции, что может проявляться болями в грудной клетке, одышкой в покое или при физической нагрузке, кашлем.
Воспаление суставов
Полиартрит встречается более чем у 70% больных ревматической лихорадкой. Поражение суставов развивается остро и часто сочетается с другими проявлениями заболевания.
В норме любой сустав состоит из суставных поверхностей двух костей, на концах которых располагается суставной хрящ. Полость сустава окружена плотно прилегающей оболочкой – синовиальной мембраной. Она содержит небольшое количество синовиальной жидкости, которая выполняет питательную и защитную функции. При поражении синовиальной мембраны антителами в ней развивается выраженный воспалительный процесс, который сопровождается миграцией лейкоцитов к очагу воспаления и выделением гистамина и серотонина. В полость сустава выделяется большое количество экссудата, что повышает внутрисуставное давление и нарушает подвижность в нем.
- Поражением множества суставов. Признаки воспаления возникают одновременно в обоих симметричных суставах, что является характерной особенностью ревматической лихорадки. Вначале поражаются наиболее крупные суставы (коленный, плечевой). Через некоторое время присоединяется поражение средних суставов – локтевых, голеностопных. Воспаление мелких суставов (кистей, стоп) встречается реже и свидетельствует о тяжелом течении заболевания.
- Болью. Боль обусловлена выделением медиаторов воспаления и носит острый характер, усиливается при любых активных или пассивных движениях в пораженном суставе и при его пальпации (прощупывании).
- Покраснением. В очаге воспаления происходит расширение кровеносных сосудов (обусловленное выделением гистамина), в результате чего цвет кожных покровов становится более красным.
- Припухлостью. Гистамин и серотонин повышают проницаемость мелких сосудов, в результате чего жидкая часть крови выходит из сосудистого русла в окружающие ткани. Этим обусловлено развитие отека и припухлости пораженных суставов.
- Местным повышением температуры. Расширение сосудов приводит к увеличению количества крови, поступающей в очаг воспаления. В результате этого температура кожи над пораженным суставом повышается на 1 – 2 градуса по сравнению с соседними участками (что определяется при пальпации).
- Нарушением функции пораженных суставов. Выделение экссудата в полость синовиальной оболочки, а также выраженная болезненность при любых движениях заставляют больного максимально снизить нагрузку на пораженные суставы, что может повлиять на повседневный образ жизни.
В легких случаях заболевания поражение суставов может проявляться только болезненностью (артралгией) без других признаков воспаления.
Подкожные ревматические узелки
Подкожные узелки встречаются крайне редко (в 1 – 3 % случаев). Они развиваются в результате разрушения соединительной ткани и компенсаторного разрастания непораженных участков, расположенных вокруг зоны воспаления. При пальпации ревматические узелки определяются как плотные, малоподвижные и безболезненные образования, от 1 мм до 2 см в диаметре. Чаще всего они обнаруживаются над костными выступами, в местах прикрепления сухожилий (на разгибательных поверхностях крупных суставов, в области лодыжек, затылка, позвоночника).
Данные образования появляются позже других симптомов болезни (обычно через 5 – 10 дней после начала клинических проявлений). Узелки рассасываются медленно (в течение 2 – 4 недель), однако исчезают без остаточных явлений.
Кольцевидная эритема
Обычно возникает на пике клинических проявлений заболевания, на фоне выраженной лихорадки и полиартрита. Характеризуется появлением на коже в области туловища или верхних частей рук и ног красных или розовых пятен различных размеров (до нескольких сантиметров в диаметре). Они не возвышаются над поверхностью кожи, имеют четкие края, безболезненны, не чешутся, бледнеют при надавливании. Пятна постепенно увеличиваются в размерах, при этом в центре появляется относительно бледное пятно (внешне напоминает кольцо). Они могут сливаться друг с другом, появляться и исчезать в различных областях тела, но никогда не располагаются в области лица.
Развитие данного симптома связывают с поражением кожи специфическими антителами, в результате чего развивается воспалительная реакция, сопровождающаяся расширением кровеносных сосудов. После стихания воспалительного процесса кольцевидная эритема исчезает без каких-либо остаточных явлений.
Поражение центральной нервной системы
Механизм поражения центральной нервной системы (ЦНС) при ревматической лихорадке окончательно не установлен. Считается, что основную роль в этом играет выработка антител, которые поражают нервные клетки. Первые признаки поражения ЦНС появляются через 2 – 4 месяца после стихания лихорадки, редко сопровождаются артралгиями или другими симптомами заболевания.
Типичным проявлением ревматической лихорадки является малая хорея, которая характеризуется появлением неконтролируемой, беспорядочной двигательной активности. Внешне движения ребенка напоминают нормальные, однако характеризуются чрезмерно выраженной амплитудой и интенсивностью. Данное состояние развивается постепенно — родители замечают, что ребенок начинает ронять предметы из рук, нарушается его почерк, позже появляются непроизвольные подергивания мышц лица и конечностей. Несмотря на повышенную двигательную активность мышечный тонус у таких детей снижен, что является характерным признаком ревматической хореи.
В тяжелых случаях может отмечаться нарушение походки, трудности при общении, нарушение процессов глотания. Ребенок становится агрессивным, раздражительным, плаксивым. Обычно данное состояние длится от 2 до 4 месяцев, однако при назначении противострептококковой терапии симптомы регрессируют довольно быстро.
Помимо разрушения нейронов специфическими антителами, нарушения в работе центральной нервной системы могут быть обусловлены поражением сосудов, питающих головной и спинной мозг.
- Энцефалитом – воспалением головного мозга.
- Менингитом – воспалением оболочек головного и/или спинного мозга.
- Невралгиями – болезненностью определенного участка тела, иннервируемого пораженным нервом.
- Нарушением умственного развития – ухудшением памяти, снижением успеваемости в школе и так далее.
Поражение других органов и систем
Перечисленные выше симптомы являются наиболее характерными проявлениями ревматической лихорадки, однако при данном заболевании поражаться может практически любой орган и любая ткань, что будет отражаться на состоянии пациента.
- Поражение легких. Развивается на пике лихорадки. Характеризуется воспалительным повреждением легочной ткани (пневмонией) либо легочных сосудов (васкулитом), а также экссудативным плевритом (скоплением экссудата в плевральной полости – щелевидном пространстве между легкими и грудной клеткой). Это может проявляться болью в груди, одышкой, кашлем с небольшим количеством мокроты. Ревматический характер пневмонии подтверждается полным отсутствием эффекта при применении антибиотиков и быстрым улучшением состояния пациента после назначения противоревматических препаратов.
- Поражение желудочно-кишечной системы (абдоминальный синдром). Проявляется резкими острыми болями в животе. Их возникновение может быть связано с воспалением сосудов брыжейки (особой ткани, фиксирующей кишечник в животе), перитонитом (воспалением брюшины – тонкой пленки, покрывающей поверхность внутренних органов). Кроме этого, больные могут жаловаться на диарею или запоры, тошноту, рвоту. Как и при поражении легких, симптомы полностью исчезают после назначения противоревматических препаратов.
- Поражение почек. В норме в почках происходит фильтрация крови, в результате чего побочные продукты обмена веществ и часть жидкости превращаются в мочу и выводятся из организма. При ОРЛ функция почек нарушается, следствием чего может стать появление в моче клеток крови и других веществ (например, белков), которые обычно в ней отсутствуют.
- Поражение печени. Воспаление ткани печени (гепатит) встречается довольно редко. Гораздо чаще поражение печени обусловлено развитием сердечной недостаточности – состояния, при котором сердце не может перекачивать необходимое количество крови, в результате чего она скапливается в печени. Это приводит к перерастяжению органа и нарушению его функций, что проявляется тяжестью и болями в правом подреберье.
- Поражение глаз. Характеризуется воспалением радужной оболочки (иритом), роговицы (кератитом) и других структур глаза. Это может проявляться режущей болью в глазах, усиленным слезотечением, светобоязнью, помутнением роговицы и другими симптомами, вплоть до нарушения зрения.
- Поражение сосудов. Как уже говорилось, воспалительный процесс может поражать любые сосуды организма, приводя к самым разнообразным проявлениям – кровотечениям, нарушению кровоснабжения и некрозу (гибели) части органа и так далее.
Диагностика ревматической лихорадки
Диагностикой и лечением данного недуга занимается врач-ревматолог, который после тщательного опроса и обследования больного в обязательном порядке дожжен назначить дополнительные лабораторные и инструментальные исследования. Это позволит не только окончательно подтвердить или опровергнуть диагноз, но также выявить поражения различных органов и в соответствии с этим назначить адекватное лечение.
- выделение стрептококка из носоглотки;
- общий анализ крови;
- биохимический анализ крови;
- иммунологическое исследование крови;
- общий анализ мочи;
- электрокардиография (ЭКГ);
- эхокардиография (Эхо-КГ);
- фонокардиография (ФКГ);
- рентгенография органов грудной клетки.
Выделение стрептококка из носоглотки
Выделение В-гемолитического стрептококка группы А из носоглотки является обязательным условием для подтверждения диагноза ревматической лихорадки. Забор материала на анализ производится в лаборатории, где медсестра стерильной ватной палочной несколько раз проводит по слизистой оболочке зева, глотки, полости рта и носа. Затем производится посев полученного материала на специальных питательных средах, на которых стрептококк растет и размножается лучше всего.
Рост колоний В-гемолитического стрептококка подтверждает наличие данного микроорганизма на слизистой оболочки носоглотки, однако не дает информацию о давности инфицирования и степени активности заболевания. Стоит отметить, что культура стрептококка может выделяться при полном отсутствии клинических проявлений инфекции (у так называемых бессимптомных носителей), однако это не исключает возможность развития ревматической лихорадки у таких пациентов.
Общий анализ крови
Данное исследование позволяет подтвердить наличие инфекции в организме, а также выявить некоторые признаки системного воспалительного процесса.
- Увеличением количества лейкоцитов. При наличии стрептококковой инфекции и в течение нескольких дней после нее может определяться повышение общего числа лейкоцитов (более 9,0 х 10 9 /л), преимущественно за счет молодых (палочкоядерных) форм нейтрофилов. Это обусловлено активацией иммунной системы в ответ на наличие чужеродной бактерии в организме, в результате чего лейкоциты не успевают полностью дифференцироваться в лимфоидных органах и выделяются в кровоток в незрелом виде.
- Повышением скорости оседания эритроцитов (СОЭ). Данный показатель определяется путем помещения крови в пробирку и измерения времени, за которое более тяжелые эритроциты осядут на дно пробирки. В нормальных условиях поверхность эритроцитов заряжена отрицательно, что препятствует их сближению и поддерживает клетки крови во взвешенном состоянии. При наличии воспалительного процесса в кровь выделяется большое количество белков острой фазы воспаления, что способствуют более быстрому оседанию эритроцитов. СОЭ при этом может увеличиваться в несколько раз (при норме не более 10 мм в час у мужчин и 15 мм в час у женщин).
Биохимический анализ крови
Биохимическое исследование крови назначается с целью выявления так называемых белков острой фазы воспаления – веществ, концентрация которых в крови повышается при наличии любого воспалительного процесса в организме. Чем выраженнее воспаление, тем больше белков острой фазы будет определяться в крови, что позволяет судить о тяжести заболевания.
Белки острой фазы воспаления
| Название | Норма |
| С-реактивный белок | Менее 5 мг/л. |
| А-1 антитрипсин | 0,9 – 2 г/л |
| А-2 глобулин | Мужчины: 1,5 – 3,5 г/л. |
| Женщины: 1,75 – 4,2 г/л. | |
| Фибриноген | 2 – 4 г/л. |
| Церулоплазмин | 0,15 – 0,6 г/л. |
| Лактоферрин | 190 – 750 нг/мл |
| Гаптоглобин | 0,8 – 2,7 г/л. |
Иммунологическое исследование крови
С помощью данного исследования определяют концентрацию иммуноглобулинов, вырабатываемых плазматическими клетками в ответ на проникновение стрептококка в организм.
Концентрация (титр) иммуноглобулинов при стрептококковой инфекции
| Название | Что обозначает | Норма |
| Иммуноглобулин М (IgM) | Концентрация IgM в крови начинает повышаться через несколько часов после инфицирования. По мере освобождения организма от инфекции их концентрация будет снижаться. | 0,5 – 3,5 г/л. |
| Иммуноглобулин G (IgG) | Появляются в крови через 10 – 14 дней после инфицирования и нарастают по мере развития заболевания. Могут оставаться в крови на протяжении длительного времени, обеспечивая защиту от перенесенной инфекции. | 7,0 – 17,0 г/л. |
Более информативным является определение специфических антител, образующихся к стрептококковым антигенам. Их концентрация достигает максимума к 3 – 4 неделе после инфицирования, а по мере удаления стрептококков из организма снижается, что является надежным маркером выздоровления.
Лабораторные маркеры стрептококковой инфекции
| Название | Допустимые значения |
| Антистрептолизин-О (АСЛ-О) | Взрослые: до 200 Международных Единиц в 1 мл (МЕ/мл). |
| Дети: до 150 МЕ/мл. | |
| Антистрептогиалуронидаза (АСГ) | до 335 МЕ/мл. |
| Антистрептокиназа (АСК) | до 300 МЕ/мл. |
| Анти-дезоксирибонуклеаза-В (анти-ДНКаза-В) | Взрослые: до 120 МЕ/мл. |
| Дети: до 200 МЕ/мл. |
В процессе диагностики и лечения необходимо многократное определение титра иммуноглобулинов и антистрептококковых антител в крови. Их повышение будет говорить о нарастании активности воспалительного процесса, в то время как снижение будет свидетельствовать о выздоровлении.
Общий анализ мочи
При ревматической лихорадке специфических изменений в общем анализе мочи не наблюдается.
- Протеинурия – наличие белка в моче в концентрации более 0,033 г/л.
- Гематурия – наличие в моче более 2 – 3 эритроцитов в поле зрения (при исследовании под микроскопом).
Электрокардиография
Данное исследование назначается при подозрении на ревматическую лихорадку в обязательном порядке, так как поражение сердца является частым осложнением заболевания.
- Признаки миокардита – снижение (брадикардию) или увеличение (тахикардию) частоты сердечных сокращений, нарушение их ритма, нарушение проводимости в сердечной мышце.
- Признаки поражения клапанов – на них может указывать гипертрофия (увеличение размеров) сердечной мышцы, развивающаяся при наличии стеноза или недостаточности аортального клапана.
- Признаки перикардита – снижение вольтажа (высоты зубцов) на ЭКГ и подъем сегмента RS-T (отражает переход воспалительного процесса с перикарда на верхние слои миокарда).
Эхокардиография
Суть данного метода заключается в использовании ультразвуковых волн для исследования строения и функции сердца. Определяются размеры стенок и объемы камер сердца, а также количество крови, изгоняемой во время сердечного сокращения (ударный объем).
- Экссудативный перикардит. В данном случае воспалительная жидкость скапливается в перикарде, уменьшая наполнение сердца кровью, вследствие чего снижается ударный объем.
- Стеноз аортального клапана. Проявляется наличием рубцовых изменений в области клапана, а также уменьшением ударного объема. При длительном течении возможно развитие гипертрофии (утолщения) стенки левого желудочка.
- Недостаточность аортального клапана. Проявляется регургитацией (обратным током) крови через не полностью сомкнувшиеся створки клапана во время расслабления сердечной мышцы (диастолы).
- Стеноз митрального клапана. Проявляется наличием рубцов в области клапана и гипертрофией левого предсердия (при длительном существовании порока).
- Недостаточность митрального клапана. Проявляется регургитацией крови из левого желудочка в левое предсердие во время систолы.
Фонокардиография
Суть данного метода заключается в следующем. С помощью высокочувствительного микрофона производится определение тонов и шумов сердца, которые после компьютерной обработки отображаются в виде графика (на бумаге или на мониторе).
- Шум трения перикарда – появляется при фибринозном перикардите в результате трения листков перикарда друг об друга.
- Систолические шумы – могут появляться при стенозе аортального клапана либо при недостаточности митрального.
- Диастолические шумы – возникают при недостаточности аортального клапана либо при стенозе митрального.
Диагностические критерии ревматической лихорадки
Так как кинические проявления данного заболевания весьма разнообразны, с целью упрощения диагностики были разработаны специальные критерии, наличие которых у больного человека позволяет подтвердить диагноз ревматической лихорадки.
Диагностические критерии ОРЛ
- кардит;
- полиартрит;
- подкожные ревматические узелки;
- кольцевидная эритема;
- малая хорея.
- боли в суставах и лихорадка;
- лабораторные признаки воспаления (повышение СОЭ и белков острой фазы);
- признаки поражения сердца на ЭКГ и/или Эхо-КГ.
Лечение ревматической лихорадки

Лечение данного недуга производится врачом-ревматологом только в специализированном отделении стационара. Госпитализация является обязательной мерой даже при подозрении на ревматическую лихорадку, так как для подтверждения диагноза необходим целый ряд дополнительных исследований, а промедление в диагностике и начале лечения может привести к развитию серьезных осложнений.
При выраженном воспалительном процессе с вовлечением сердца, суставов и центральной нервной системы пациентам показан постельный режим на срок от 5 до 14 дней. Расширять режим возможно только в том случае, если устранены признаки кардита, полиартрита и малой хореи.
Выписка пациента из стационара производится после стихания клинических проявлений и нормализации лабораторных показателей (снижения СОЭ и белков острой фазы воспаления). В дальнейшем пациенту показано санаторно-курортное и амбулаторное лечение (на дому), при этом он должен регулярно посещать лечащего врача и сдавать необходимые анализы, чтобы контролировать процесс выздоровления и предотвратить развитие осложнений.
Лечение ревматической лихорадки медикаментами
Лекарственная терапия является основным методом лечения острой ревматической лихорадки. С этой целью применяются средства, снижающие активность воспалительного процесса и предупреждающие дальнейшее повреждение тканей и органов (включая антибактериальную терапию, направленную на уничтожение В-гемолитического стрептококка).
Важно помнить, что чем раньше начато адекватное лечение, тем больше будет его эффективность и тем меньше вероятность развития осложнений заболевания, поэтому при появлении первых признаков ревматической лихорадки необходимо немедленно обратиться к врачу.
Медикаментозное лечение ревматической лихорадки
| Группа медикаментов | Основные представители | Механизм лечебного действия и показания к использованию | Способ применения и дозы |
| Противовоспалительная терапия | |||
| Нестероидные противовоспалительные препараты (НПВП) | Диклофенак | Ингибируют циклооксигеназу и синтез простагландинов, тем самым угнетая образование и высвобождение медиаторов воспаления. Оказывают противовоспалительное, обезболивающее и жаропонижающее действие. | |
- Взрослым– по 10 – 20 мг 2 раза в день после еды.
- Детям – 0,7 – 0,8 мг/кг/сутки, разделенные на три приема.
- Взрослым — по 400 000 – 1 000 000 Единиц Действия (ЕД) 4 раза в сутки.
- Детям – по 100 – 150 тысяч ЕД 4 раза в сутки.
- Взрослым – 500 мг 2 раза в стуки.
- Детям – 30 мг/кг 1 раз в сутки.
- мочегонные препараты – фуросемид, спиронолактон;
- сердечные гликозиды – дигоксин, дигитоксин;
- медикаменты, снижающие артериальное давление – лизиноприл, атенолол;
- при развитии аритмии применяются антиаритмические средства – лидокаин, амиодарон и другие.
- успокоительные препараты – мидазолам, фенобарбитал;
- антипсихотики – галоперидол, дроперидол;
- ноотропные препараты (улучшающие умственную активность) – пирацетам (ноотропил);
- психотерапия.
Санаторно-курортное лечение
Санаторно-курортное лечение назначается после стихания острого воспалительного процесса, подтвержденного клинически и лабораторно (нормализацией СОЭ и белков острой фазы, снижением общего количества лейкоцитов).
Пациент направляется в специализированный ревматологический санаторий на 1,5 – 2 месяца, где продолжает принимать противовоспалительное и антистафилококковое лечение. Кроме того, для каждого пациента разрабатывается специальная диета и индивидуальный комплекс лечебной физкультуры, направленный на нормализацию работы сердечно-сосудистой и легочной систем и предотвращение дальнейшего поражения суставов.
- в остром периоде ревматической лихорадки;
- при наличии активного инфекционного процесса в носоглотке – пациент является переносчиком и распространителем инфекции;
- в случае выраженного поражения органов и систем – при сердечной недостаточности, отеке легких и так далее;
- при наличии тяжелых сопутствующих заболеваний – опухолей, туберкулеза, психических отклонений.
Амбулаторное лечение
Все больные, перенесшие острую ревматическую лихорадку, должны в обязательном порядке продолжать лечение на дому, систематически посещая врача и сдавая необходимые анализы (общий анализ крови и мочи, посев из носоглотки) раз в 3 – 6 месяцев.
Кроме этого, больные должны принимать профилактические дозы антибиотиков в течение нескольких лет (вторичная профилактика), чтобы предотвратить прогрессирование заболевания и его рецидивы. С этой целью чаще всего используется бензатина бензилпенициллин, вводимый внутримышечно, 1 раз в 3 недели. Взрослым препарат вводится в дозе 2,4 миллиона ЕД, детям с массой тела менее 25 кг – 600 тысяч ЕД, а с массой тела более 25 кг – 1,2 миллиона ЕД.
Длительность такого лечения после неосложненной ревматической лихорадки должна продолжаться до 5 лет, а в случае развития пороков сердца – до 10 лет и более (иногда пожизненно).
Диета при ревматической лихорадке
Специальной диеты при данном заболевании не требуется. Тем не менее, пациентам во время обострения ревматической лихорадки, а также на протяжении всего периода выздоровления необходимо полноценное, сбалансированное питание, чтобы организм мог адекватно сопротивляться инфекции (стрептококку) и в то же время восстанавливать поврежденные органы и ткани.
- Употреблять не менее 1 грамма белков на килограмм массы тела в сутки (белки являются строительным материалом, за счет которого происходит восстановление поврежденных тканей).
- Употреблять фрукты и овощи, содержащие витамины С (шиповник, красную смородину, яблоки), В1 (орехи, фасоль), В2 (молоко, яйца) и В5 (зеленые овощи, яичный желток). Данные витамины участвуют в восстановлении тканей организма после различных повреждений.
- При развитии сердечной недостаточности назначается диета (стол) номер 10 по Певзнеру, при этом рекомендуется потреблять не более 3 – 5 г соли в сутки (включая соль в различных продуктах питания). Это объясняется тем, что соль задерживает жидкость в организме, тем самым увеличивая объем циркулирующей крови и нагрузку на сердце.
Хирургическое лечение
Основными показаниями к хирургическому лечению при ревматической лихорадке являются развившиеся пороки сердца (стеноз и/или недостаточность митрального и/или аортального клапанов), при которых нарушается функция органа (развивается сердечная недостаточность, отек легких). Вид хирургического вмешательства зависит от типа порока сердца и общего состояния пациента (операция производится только при отсутствии активного воспалительного процесса).
- Баллонная вальвулопластика. Через артерию вводится катетер с баллончиком на конце. Когда баллончик оказывается на уровне пораженного (стенозированного) клапана – в него накачивается воздух, в результате чего спайки и рубцы на створках клапана разрываются.
- Открытая вальвулопластика. Через разрез в передней стенке грудой клетки производится рассечение спаек на пораженном клапане (при его стенозе). Частота рецидивов поражения клапана после данного метода довольно высока.
- Протезирование клапана. Производится удаление пораженного клапана и пересадка нового, механического либо биологического (от свиньи, коровы либо от доноров).
Последствия ревматической лихорадки

Ревматическая лихорадка не является заболеванием, представляющим непосредственную угрозу для жизни. Основным фактором, определяющим прогноз при данном недуге, является формирование необратимых пороков сердца, а также частота и выраженность обострений заболевания, адекватность и своевременностью проводимого лечения.
- Стеноз или недостаточность клапанов сердца. Один или несколько клапанных пороков развивается более чем у 60% людей, впервые перенесших ревматическую лихорадку, в то время как после рецидива данный показатель приближается к 90%.
- Аритмия. Нарушение ритма и частоты сердечных сокращений может возникать из-за формирования рубцов непосредственно в миокарде, что нарушает распространение нервных импульсов по сердечной мышце и ток крови в ней.
- Хроническая сердечная недостаточность. Развивается в результате выраженных повреждений сердечной мышцы или клапанного аппарата, при которых сердце оказывается не в состоянии перекачивать необходимые объемы крови. При этом состоянии кровь скапливается в венах организма и может выходить из сосудистого русла, что проявляется отеками ног, увеличением печени, одышкой, отеком легких и другими симптомами.
- Тромбоэмболия (закупорка просвета артерии тромбом). Нарушение целостности эндокарда предрасполагает к тромбообразованию. Иногда тромбы могут отрываться от эндокарда и с током крови разноситься по всему организму, застревая в артериях мелкого диаметра и закупоривая их. Это приводит к инфаркту (гибели участка ткани, который кровоснабжался пораженной артерией) и формированию рубца. При множественных инфарктах какого-либо органа его функция значительно снижается, что может проявляться соответствующими симптомами. Наиболее опасной считаются тромбоэмболия легочной артерии, сосудов головного мозга и почек, которые могут привести к смерти больного.

В чем особенности ревматической лихорадки у детей и подростков?
При возникновении ревматической лихорадки в детском или подростковом возрасте отмечается более тяжелое течение острого периода заболевания и более частое развитие осложнений со стороны сердца. Прослеживается прямая зависимость между первым проявлением и дальнейшим течением заболевания — чем раньше ребенок перенес первую атаку ревматической лихорадки, тем более высока вероятность поражения внутренних органов и систем, развития необратимых пороков сердца и возникновения рецидивов.
- Обязательным наличием инфекции верхних дыхательных путей (ангины, скарлатины, фарингита) за 2 – 3 недели до начала заболевания.
- Выраженным повышением температуры (до 39 – 41ºС). Ребенок становится вялым, плаксивым, жалуется на сильные головные боли и боли в мышцах.
- Более тяжелым течением у девушек в подростковом возрасте (от 14 до 17 лет), чем у детей и взрослых. Это связано с особыми изменениями (нервными и эндокринными), происходящими в женском организме в период полового созревания.
- Быстрым формированием клапанных пороков сердца. Почти в 70% случаев первая атака острой ревматической лихорадки сочетается с кардитом (поражением сердца) и осложняется развитием митрального стеноза (сужения левого предсердно-желудочкового отверстия).
- Частым вовлечением суставов в воспалительный процесс (отеком, покраснением, болезненностью при движениях), причем одновременно поражаются как крупные (коленные и локтевые), так и мелкие суставы кистей и стоп.
- Поражением центральной нервной системы при первом обострении заболевания (отмечается более чем у 25% подростков).
- Трудностями в лечении подростков, связанными с нетипичными реакциями их организма на принимаемые медикаменты, частым нарушением режима лечения, отказом от приема лекарственных средств. Этим обусловлен тот факт, что рецидивы ревматической лихорадки у подростков наблюдаются почти в два раза чаще, чем у детей и взрослых.
Что такое первичная профилактика ревматической лихорадки?

Первичная профилактика заключается в активном лечении инфекций носоглотки (ангины, фарингита, скарлатины) антибиотиками. Это предотвращает длительный контакт человеческого организма с В-гемолитическим стрептококком группы А – бактерией, являющейся основной причиной развития ревматической лихорадки (РЛ).
Сразу после установления диагноза инфекции верхних дыхательных путей необходимо назначить антибиотики широкого спектра действия и взять мазок со слизистой носоглотки с целью определения конкретного микроорганизма, вызывавшего заболевание. Также в лаборатории проводится антибиотикограмма (определение чувствительности бактерии к различным антибиотикам), на основании результатов которой подбирается наиболее эффективный антибактериальный препарат.
Первичная профилактика ревматической лихорадки
| Название медикамента | Механизм лечебного действия | Способ применения и дозы |
| Амоксициллин | Пенициллиновые антибиотики широкого спектра действия. Нарушают синтез клеточной стенки бактерий, что приводит к их гибели. | Внутрь, после еды, не менее 10 дней подряд. |
- Детям с весом до 25 кг – по 125 мг 3 раза в сутки.
- Детям с весом более 25 кг – 250 мг 3 раза в сутки.
- Взрослым – 500 мг 3 раза в сутки.
- Детям с весом до 25 кг – 600 тысяч ЕД (единиц действия).
- Детям с весом более 25 кг – 1,2 миллиона ЕД.
- Взрослым – 2,4 миллиона ЕД.
- Детям – 12 миллиграмм на килограмм массы тела в сутки за 1 прием.
- Взрослым – в первый день лечения 500 мг (за 1 прием), а в дальнейшем по 250 мг 1 раз в день.
- Взрослым – по 150 мг каждые 6 часов.
- Детям – по 7 мг/кг 3 раза в сутки.
Что такое вторичная профилактика ревматической лихорадки?

Вторичная профилактика заключается в применении профилактических доз антибиотиков длительного действия с целью предупреждения рецидивов (повторных случаев) инфицирования В-гемолитическим стрептококком. Она показана всем пациентам, перенесшим хотя бы 1 эпизод острой ревматической лихорадки.
- Детям с весом менее 25 кг – в дозе 600 000 ЕД.
- Детям с весом более 25 кг – в дозе 1 200 000 ЕД.
- Взрослым – в дозе 2 400 000 ЕД.
Препарат вводится внутримышечно, один раз в три недели. Длительность применения определяется различными факторами.
Определение длительности вторичной профилактики ревматической лихорадки
- Если ребенок впервые перенес ревматическую лихорадку до 16 лет – ретарпен следует принимать до 21 года.
- Если первая атака заболевания случилась в старшем возрасте – длительность антибиотикопрофилактики должна составлять 5 лет.
Какова классификация ревматической лихорадки?

В клинической практике существует несколько классификаций ревматической лихорадки, основанных на течении заболевания, клинических проявлениях и развитии осложнений. При постановке диагноза врач использует сразу несколько из них, что позволяет наиболее точно отобразить тяжесть заболевания и подобрать адекватное лечение.
- впервые возникшую ревматическую лихорадку;
- повторную ревматическую лихорадку (рецидив).
- Латентное (скрытое) течение – клинические проявления заболевания отсутствуют, однако в крови определяются антитела к В-гемолитическому стрептококку (бактерии, являющейся причиной развития заболевания) – антистрептолизин-О, антистрептокиназа, антистрептогиалуронидаза и другие.
- Ревмокардит – поражение сердца, обусловленное действием антистрептококковых антител.
- Артрит – поражение суставов с вовлечением или без вовлечения сердца.
- Малую хорею – нарушение функции центральной нервной системы (ЦНС), которое может сочетаться с поражением других систем либо быть единственным проявлением заболевания.
- Поражение кожи и мягких тканей – кольцевидную эритему, подкожные узелки.
- Артралгию – характеризуется болезненностью в суставах, без других проявлений заболевания.
- Поражение внутренних органов (абдоминальный синдром).
Определение активности ревматической лихорадки
- Скорость оседания эритроцитов (СОЭ) – более 20 мм/час (при норме до 10 мм/час у мужчин и до 15 мм/час у женщин).
- С-реактивный белок (показатель активности воспаления) – более 5 мг/л.
- Концентрация антистрептолизина-О в крови – более 200 единиц действия (ЕД).
- СОЭ – более 30 – 40 мм/час.
- С-реактивный белок – более 20 – 50 мг/л.
- Концентрация антистрептолизина-О в крови – более 400 ЕД.
- СОЭ – более 50 мм/час.
- С-реактивный белок – более 80 мг/л.
- Концентрация антистрептолизина-О – более 600 ЕД.
- Выздоровление (полное исчезновение всех симптомов заболевания после проведения лечения и отсутствие осложнений).
- Хроническая ревматическая болезнь сердца без клапанного порока.
- Хроническая ревматическая болезнь сердца с клапанным пороком.
Как ревматическая лихорадка влияет на течение беременности и родов?

Ревматическая лихорадка в неактивной фазе и без развития осложнений не является противопоказанием к беременности или родам. В то же время обострение заболевания с поражением сердца (кардитом) представляет серьезную опасность для здоровья и жизни будущей матери и плода, так как в данном случае высока вероятность развития острой сердечной недостаточности в третьем триместре беременности или во время родов.
Наиболее опасным во время беременности (с точки зрения развития осложнения) считается наличие клапанных пороков сердца. Они формируются при поражении эндокарда (внутренней оболочки сердца), что приводит к снижению функциональной активности сердечной мышцы и нарушению циркуляции крови во всем организме.
- Митральным стенозом – сужением просвета митрального клапана, пропускающего кровь из левого предсердия в левый желудочек.
- Митральной недостаточностью – неполным смыканием створок митрального клапана при его закрытии.
- Аортальным стенозом или недостаточностью – поражением клапана аорты, который пропускает кровь из левого желудочка сердца в аорту (самую крупную артерию организма) и далее в системный кровоток.
Влияние ревматической лихорадки на беременность
- в неактивной фазе ревматической лихорадки;
- если последнее обострение заболевания было более 2 лет назад;
- при отсутствии клапанных пороков и других поражений сердца.
- при отсутствии или минимальных клинических проявлениях острого воспалительного процесса;
- при наличии единичного порока одного клапана сердца;
- при отсутствии или минимально выраженных признаках сердечной недостаточности (кашле, чувстве нехватки воздуха, общей слабости);
- при наличии других осложнений со стороны сердечно-сосудистой системы, легко поддающихся лечению.
- в острой фазе ревматической лихорадки (с повышением температуры до 39ºС и выше, проявлениями поражения сердца, суставов, кожи и центральной нервной системы);
- при наличии сочетанного порока сердца (стеноза и недостаточности одного из клапанов);
- при одновременном поражении нескольких клапанов сердца;
- при тяжелой сердечной недостаточности (III – IV степени);
- при наличии аритмии (нарушения частоты и ритма сердечных сокращений), обусловленной миокардитом (воспалением сердечной мышцы).
Если при наличии абсолютных противопоказаний женщина настаивает на сохранении беременности, она должна быть госпитализирована в специализированное кардиоакушерское отделение, где будет проводиться специфическое лечение на протяжении всей беременности, а при необходимости могут быть оказаны реанимационные мероприятия.
Беременные женщины, хотя бы раз в жизни перенесшие ревматическую лихорадку, но не имеющие абсолютных противопоказаний к беременности, должны систематически госпитализироваться и обследоваться, чтобы врачи могли вовремя обнаружить и предотвратить различные осложнения.
Госпитализация беременных женщин, перенесших ревматическую лихорадку
| Период госпитализации | Цель госпитализации |
| 8 – 12 недели беременности | Выявление пороков сердца и оценка резервов сердечно-сосудистой системы (то есть определяется, сможет ли женщина выносить и родить ребенка). При необходимости на данном этапе может быть поднят вопрос о прерывании беременности по медицинским показаниям. |
| 28 – 32 недели беременности | Женщина госпитализируется в кардиоакушерское отделение, где повторно оценивается функциональное состояние сердечно-сосудистой системы и проводится укрепляющее и поддерживающее лечение. |
| С 34 недели до родов | На данном этапе решается вопрос о способе родоразрешения (через естественные родовые пути или с помощью кесарева сечения). |
Выписывать женщину из роддома рекомендуется не ранее, чем через 2 недели после родов (или кесарева сечения), так как к этому времени нормализуется работа сердечно-сосудистой системы и снижается риск развития осложнений.
В любом случае, женщине, хотя бы раз в жизни перенесшей ревматическую лихорадку, рекомендуется принимать профилактические дозы пенициллинов длительного действия до наступления беременности. С этой целью назначается бензатина бензилпенициллин в дозе 2,4 миллиона единиц действия. Препарат вводится внутримышечно, 1 раз в 3 недели, что предупреждает инфицирование В-гемолитическим стрептококком (бактерией, вызывающей обострение заболевания).
Полиартрит у детей
Полиартрит у детей — это множественное воспаление суставов, которое возникает под действием инфекционных факторов либо в асептических условиях. Синдром наблюдается при ювенильном ревматоидном артрите, реактивных поражениях опорно-двигательного аппарата, становится реакцией на травму. Патология проявляется покраснением, отечностью и повышением кожной температуры над суставами, болезненностью, ограничениями движений. Диагностика полиартрита у детей включает УЗИ и рентгенографию суставов, исследование синовиальной жидкости, анализы крови. Лечение состоит из медикаментозных (НПВС, гормоны, антибиотики) и физиотерапевтических методов (электрофорез, ультразвук, УВЧ).
МКБ-10
М05-М14 Воспалительные полиартропатии

- Причины
- Патогенез
- Симптомы полиартрита у детей
- Осложнения
- Диагностика
- Лечение полиартрита у детей
- Консервативная терапия
Общие сведения
Полиартриты — распространенная патология в детской ревматологии, которая встречается с частотой около 79 случаев на 100 тыс. детей до 14 лет. В подростковом возрасте происходит пик заболеваемости, поэтому распространенность в возрастной группе 14-18 лет составляет более 85 эпизодов на 100 тысяч подростков. Полиартриты значительно ухудшают качество жизни ребенка, могут вызывать тяжелые последствия вплоть до инвалидности, что обусловливает их актуальность в современной педиатрии.

Полиартрит у детей
Причины
В пубертатном возрасте основной причиной суставного воспаления служит ювенильный ревматоидный артрит (ЮРА), который признан мультифакториальным заболеванием с не до конца установленной этиологией. На его развитие влияют наследственные, аутоиммунные и экзогенные факторы. Помимо ЮРА, специалисты называют следующие причины множественного поражения суставов:
- Неправильный иммунный ответ. Асептические иммуноопосредованные реактивные артриты обычно бывают у детей дошкольного и младшего школьного возраста. Они провоцируются урогенитальными (хламидии, уреаплазмы) и кишечными патогенами (иерсинии, сальмонеллы, шигеллы).
- Инфекционные факторы. Намного реже полиартриты связаны с непосредственным проникновением микроорганизмов в суставную полость. Они выявляются при сифилисе, туберкулезе, гонорее, особенно если пациент не получает этиотропное лечение. Инфекционные артриты у детей изредка встречаются при дизентерии и бруцеллезе.
- Псориаз. У 15-20% пациентов суставное поражение является первым симптомом заболевания, но в большинстве случаев оно возникает после высыпания характерных бляшек на коже. Вероятность появления полиартрита повышается у детей с позитивным антигеном HLA-B27, отягощенным семейным анамнезом.
Патогенез
В происхождении полиартритов наблюдается тесное переплетение генетической предрасположенности, нарушений формирования иммунного ответа, влияния инфекционных агентов. Патогенез различается в зависимости от вида болезни. При реактивных артритах в механизме развития выделяют перекрестное реагирование антител с микроорганизмами и собственными клетками суставной сумки, в результате чего организм атакует собственные ткани, и начинается аутоиммунное воспаление.
При классическом инфекционном полиартрите симптомы вызваны попаданием возбудителей в полость сустава, формированием типичного воспалительного процесса. Псориатический артрит возникает как Т-клеточно-опосредованная болезнь. В этом случае усиливается клеточный иммунитет к тканям синовиальной сумки, активизируется синтез провоспалительных цитокинов (ФНО, интерлейкинов и хемокинов).
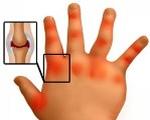
Симптомы полиартрита у детей
Независимо от этиологического фактора, полиартриты у детей имеют сходную клиническую картину. На первый план выходят местные симптомы: субъективные ощущения и объективные изменения суставной области. К первой группе относят болезненность и дискомфорт, утреннюю скованность движений, резкие волнообразные боли при прогрессировании воспалительного процесса. Иногда дети испытывают онемение, чувство жара и жжения вокруг пораженных суставов.
К объективным признакам полиартрита относят покраснение и припухлость кожи над суставами, повышение местной температуры. При длительном существовании заболевания, особенно при ЮРА, заметны деформация и увеличение объема суставных сочленений. Такие проявления длятся от нескольких недель при реактивном артрите, если ребенок вовремя получил лечение, до многих месяцев при ревматоидных патологиях.
Количество и локализация пораженных суставов зависят от причины болезни. При ЮРА у детей в основном воспаляются мелкие суставы кисти и пальцев, отмечается симметричность и зеркальность поражений. Для реактивных полиартритов характерно вовлечение в процесс коленных и голеностопных суставов, реже страдают сочленения на стопе. При псориатическом артрите одновременно воспаляются все суставы пальца, из-за чего тот приобретает форму «сосиски».
Полиартриты сочетаются с общими нарушениями самочувствия, которые служат проявлением основной патологии или возникают как реакция на распространенное воспаление. У ребенка повышается температура тела, беспокоит сильная слабость, могут быть ознобы. Пациенты теряют аппетит, перестают участвовать в активных играх, постоянно жалуются на недомогание.
Осложнения
Полиартриты опасны системными последствиями, которые обусловлены нарушениями иммунного ответа и генерализацией воспаления. У детей возникают миокардиты и перикардиты, системные васкулиты, очаговый нефрит. Поражение дыхательной системы проявляется интерстициальным воспалением легочной ткани, реактивными плевритами. Зачастую поражается зрительный анализатор — развиваются конъюнктивиты, склериты, кератопатии.
Если заболевание имеет ревматическую природу и проявилось в младшем возрасте, существует высокий риск задержки роста и физического развития ребенка. Хронический прогрессирующий полиартрит на фоне ювенильного ревматоидного артрита сопровождается стойкой деформацией и нарушением подвижности в суставах, что со временем заканчивается инвалидностью.
Диагностика
Детский ревматолог тщательно собирает анамнез и осматривает ребенка, чтобы предположить этиологические факторы полиартрита. Врач обращает внимание на симметричность поражения, размер пораженных суставных сочленений, объем движений, скорость развития клинических признаков. Установить диагноз и назначить рациональное лечение невозможно без дополнительных методов обследования, к которым относятся:
- УЗИ суставов. Ультразвуковое исследование информативно для визуализации воспалительной жидкости в синовиальной сумке, определения отечности и утолщения тканей. При УЗИ врач обнаруживает даже начальные стадии полиартрита, которые пока имеют минимальную симптоматику.
- Рентгенография. Рентгенологические снимки суставных сочленений хорошо показывают деструкцию и деформацию костных и хрящевых структур, поэтому более информативны на поздних стадиях полиартрита. Для ранней и высокоточной диагностики используют КТ или МРТ суставов.
- Суставная пункция. Получение воспалительного экссудата и его детальное исследование — основной метод установления первопричины проблемы. Материал подвергают общеклинической, биохимической и микробиологической оценке, что помогает ревматологу подобрать правильное этиотропное лечение.
- Лабораторные анализы. В клиническом и биохимическом исследовании крови выявляют неспецифические маркеры воспаления. Специалиста интересует показатель ревматоидного фактора как основного доказательства ювенильного идиопатического артрита. По показаниям выполняют ПЦР, реакцию Вассермана и другие тесты для подтверждения инфекционной природы полиартрита.
Лечение полиартрита у детей
Консервативная терапия
Немедикаментозные методы включают ограничение физической активности детей на период обострения заболевания, соблюдение диеты с повышенным уровнем полиненасыщенных жирных кислот, которые благотворно влияют на регенерацию суставных тканей. Медикаментозное лечение подбирается с учетом этиологии полиартрита, чаще всего включает медикаменты следующих групп:
- Нестероидные противовоспалительные средства. Основные симптоматические препараты для устранения болевого синдрома и местных симптомов воспаления, которые назначаются детям любого возраста в остром периоде полиартрита.
- Кортикостероиды. Гормоны показаны при ЮРА, тяжелом течении других видов полиартритов. Они принимаются перорально в формате пульс-терапии либо вводятся внутрь сустава для целенаправленного эффекта.
- Антибиотики. Лечение противомикробными средствами проводится при инфекционных и реактивных артритах, чтобы устранить первопричину возникших нарушений в опорно-двигательной системе.
- Биологические препараты. Лекарства на основе моноклональных антител применяются в терапии тяжелых форм ревматоидного артрита, если другие базисные средства не дают эффекта.
В устранении симптоматики и ускорении выздоровления большую роль играет физиотерапевтическое лечение. Детям рекомендованы фонофорез и электрофорез на пораженные участки, ультразвуковые и УВЧ воздействия. Снять боль и воспаление помогают парафиновые и озокеритовые аппликации. Для восстановления суставных функций используют массаж и лечебную физкультуру.
Прогноз и профилактика
При реактивных и инфекционных полиартритах прогноз благоприятный, возможно полное восстановление движений в суставах. При ЮРА происходит прогрессирующая деформация костно-хрящевых структур, вследствие чего ребенку требует помощь ортопедов, коррекция двигательной активности, назначение реабилитационных мероприятий. Несмотря на комплексные меры, при ревматоидном артрите снижаются функциональные возможности опорно-двигательной системы.
Профилактика включает соблюдение гигиены для предотвращения инфекций, разъяснение подросткам необходимости предохранения при половых контактах. Необходимо ограждать ребенка от переохлаждения, вирусных инфекций, чрезмерных нагрузок на суставы, поскольку эти факторы повышают риск развития полиартрита. Детям с ювенильным идиопатическим артритом показано регулярное наблюдение у врача, лечение базисными препаратами.
Литература
1. Реактивные артриты. Клинический протокол диагностики и лечения МЗ РК. — 2016.
2. Ювенильный идиопатический артрит. Клинический протокол диагностики и лечения МЗ РК. — 2014.3. Клиническая динамика ювенильного ревматоидного артрита у детей/ А.Б. Салмина, Е.Ю. Емельянчик, А.К. Михайлова, Е.П. Кириллова и др.// Лечащий врач. — 2011.
Источник https://www.polismed.com/articles-revmaticheskaja-likhoradka-prichiny-simptomy-diagnostika-lechenie.html
Источник https://www.krasotaimedicina.ru/diseases/children/polyarthritis
Источник