Геморрагический васкулит
Распространенным заболеванием иммунного генеза, проявляющимся как воспаление стенок капилляров кожи и внутренних органов, является геморрагический васкулит. Это асептическая патология, для которой характерно активное образование иммунных комплексов и поражение стенки микрососудов с возрастанием их проницаемости. Болезнь носит системный характер и поражает людей в любом возрасте, однако наибольшее число больных приходится на детей и подростков в возрасте от 4 до 12 лет. Мальчики заболевают в 2-2,5 раза чаще, чем девочки.
Что это за болезнь
Это заболевание носит инфекционно-аллергическую природу: основной причиной геморрагического васкулита служит присутствие в крови больных иммунных комплексов и активных компонентов защитной системы протеолитических ферментов. Иммунные комплексы накапливаются в кровотоке, а при чрезмерном количестве антигенов либо недостатке антител происходит отложение белковых образований на эндотелий стенки микрососудов. Факторами, способствующими развитию болезни, являются:
- бактериальные и вирусные респираторные инфекции, перенесенные за 2-4 недели до начала болезни, на которые приходится до 60-80% всех случаев заболевания;
- очаги хронической инфекции (синусит, тонзиллит, кариес и т. д.);
- некоторые лекарственные препараты, преимущественно антибиотического действия;
- потенциально аллергенные продукты (клубника, цитрусовые, шоколад, яйца и т.д.);
- введение вакцины или сыворотки;
- переохлаждение и сырость либо долгое пребывание на солнце.
Существуют данные о наличии наследственной предрасположенности к заболеванию. В некоторых случаях невозможно выяснить, какой именно фактор послужил «спусковым крючком» для организма больного.
Проявления заболевания
Симптомы геморрагического васкулита достаточно разнообразны. Наиболее характерным внешним признаком служит поражение кожи, проявляющееся в виде так называемой пурпуры – яркой сыпи в виде небольших багрово-синюшных пятен, симметрично проявляющихся на голенях и ступнях, а с развитием болезни поднимающихся выше, до других участков тела. Помимо пурпуры, на теле больного могут появляться и другие виды сыпи – эритемы, петехии, везикулы. В тяжелых случаях возможно появление некротизированных участков кожи.
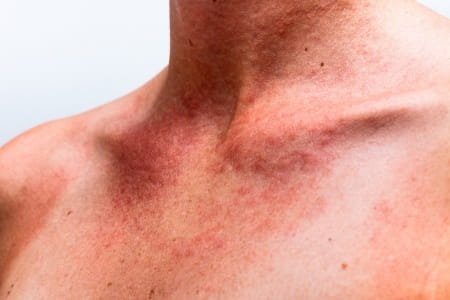
Кроме того, более чем у 2/3 пациентов обнаруживается поражение поверхности суставов. Оно сопровождается болезненными ощущениями и отеками, которые могут продолжаться несколько суток. Наиболее тяжелым признаком геморрагического васкулита становятся боли в животе – следствие геморрагического поражения кишечной стенки. Характер болей сходен с проявлениями аппендицита, язвенной болезни или кишечной непроходимости. В некоторых случаях в каловых массах и рвоте обнаруживается присутствие крови. У отдельных пациентов развиваются гломерулонефрит, кашель, одышка.
Существует определенная разница между проявлениями заболевания у детей и взрослых.
Геморрагический васкулит у детей отличается яркой симптоматикой, в том числе:
- острым началом и течением болезни;
- наличием лихорадки примерно у трети пациентов;
- жидким стулом с кровяными прожилками;
- абдоминальным синдромом;
- проявлениями гломерулонефрита с наличием белка и эритроцитов в моче.
Случаи геморрагического васкулита у взрослых, как правило, характеризуются стертыми, маловыразительными проявлениями в начале болезни. Абдоминальный синдром присутствует не более чем у половины пациентов, в основном без тошноты и рвоты. При поражении почек практически всегда развиваются хронический гломерулонефрит и хроническая почечная недостаточность.
У вас появились симптомы геморрагического васкулита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Диагностические методы
Поскольку у детей заболевание с самого начала проявляется яркой, острой симптоматикой, то с постановкой диагноза, как правило, проблем не возникает. Гораздо более сложной является диагностика геморрагического васкулита у взрослых, особенно при отсутствии характерной сыпи в начале болезни. Как правило, она базируется на лабораторных исследованиях, в числе которых назначают:
- анализы крови – общий, биохимический, коагулограмму;
- исследование мочи на гематурию, протеинурию, цилиндрурию, пробы Нечипоренко и Зимницкого, биохимический анализ;
- анализ кала на присутствие крови.
Важным этапом диагностики, позволяющим установить степень поражения внутренних органов, являются инструментальные исследования – УЗИ брюшной полости и почек, УЗДГ почечных сосудов, гастроскопия. При тяжелом течении болезни назначают биопсию кожи и почек для определения величины отложений иммуноглобулина, проницаемости сосудистой стенки.
Как лечить?

В случаях легкой формы болезни лечение геморрагического васкулита может обойтись без обязательной госпитализации больного, однако в любом случае потребует соблюдения постельного режима. В течение острого периода необходимо пребывание в стационаре под постоянным контролем врачей. Острое заболевание обычно излечивается в течение примерно 2 месяцев, при затяжном характере болезни продолжительность лечения может увеличиться до полугода.
Терапия включает медикаментозное лечение в соответствии с показаниями. При тяжелом течении заболевания могут назначаться глюкокортикостероиды, а также проведение плазмафереза или трансфузионную терапию для детей. При наличии аллергических проявлений назначают антигистаминные препараты. Диета при геморрагическом васкулите направлена на исключение потенциально аллергенных продуктов, способных ухудшить состояние больного, – цитрусовых, клубники, шоколада, кофе, яиц и др. При выраженном почечном и абдоминальном синдроме назначают специальные диеты.
Часто задаваемые вопросы
Чем опасен геморрагический васкулит?
Это системное заболевание, поражающее многие органы. При отсутствии медицинской помощи у тяжелых больных возможен летальный исход, который становится следствием перитонита или перфорации кишечника, кровоизлияний в головной мозг либо развития почечной недостаточности. Кроме того, существует ряд осложнений болезни, в числе которых панкреатит, кишечная непроходимость, церебральные расстройства, невриты, тромбозы.
К какому врачу обратиться по поводу лечения?
Лечение геморрагического васкулита ведет ревматолог, который назначает диагностические исследования, определяет схему лечения и наблюдает за состоянием пациента. Во многих случаях требуются дополнительные консультации нефролога, дерматолога, гастроэнтеролога, пульмонолога, кардиолога и других специалистов.
Благоприятен ли прогноз течения болезни?
Прогноз зависит от формы заболевания. При легкой форме пациенты полностью восстанавливаются и в дальнейшем возвращаются к обычному образу жизни. Тяжелое течение болезни чревато рецидивами и риском развития осложнений. В любом случае, после выписки из стационара пациент должен строго соблюдать рекомендации врача.
Геморрагический васкулит ( Аллергическая пурпура , Болезнь Шенлейн-Геноха , Капилляротоксикоз )
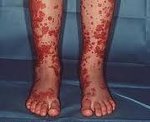
Геморрагический васкулит — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
МКБ-10
D69.0 Аллергическая пурпура
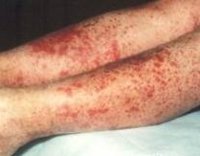
Общие сведения
Геморрагический васкулит (ГВ, болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров. В Международной классификации болезней (МКБ) заболевание имеет название «аллергическая пурпура». Болезнь Шенлейн-Геноха встречается в основном в детском возрасте — от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.

Геморрагический васкулит
Причины
Этиологические аспекты изучены не до конца, известно лишь, что в большинстве случаев патология носит инфекционно-аллергическую природу. Существует сезонная зависимость ‒ наибольшая заболеваемость регистрируется в сырое и холодное время года. Многолетние наблюдения позволили выявить общие триггерные факторы, предшествующие развитию клинических проявлений. К их числу относят:
- Инфекционные заболевания. У большинства заболевших манифестации васкулита предшествует острая инфекция дыхательных путей (трахеобронхит, тонзиллит, ринофарингит). Наиболее часто из смывов носоглотки удается выделить β-гемолитический стрептококк, золотистый стафилококк, кишечную палочку, аденовирус, ВПГ 1 и 2 типов. Меньшая часть больных детей инфицирована цитомегаловирусом, вирусом Эпштейна-Барр, хламидиями, микобактериями туберкулеза, вирусом гепатита В.
- Лекарственная терапия. В ревматологии имеются сообщения о развитии геморрагического васкулита на фоне использования фармакопрепаратов: антибиотиков (пенициллинов, макролидов), НПВС, антиаритмических средств (хинидин). Спровоцировать явления аллергической пурпуры может профилактическая вакцинация, проведенная сразу после перенесенной ОРВИ.
- Аллергическая отягощенность. В анамнезе пациентов с ГВ нередко имеются указания на наличие различных видов аллергии (медикаментозной, пищевой, холодовой). Больные часто страдают аллергическим дерматитом, поллинозом, аллергическим ринитом или проявлениями экссудативно-катарального диатеза.
- Другие эндогенные и внешние причины. В числе производящих факторов может выступать переохлаждение, избыточная инсоляция, укусы насекомых, травмы. У некоторых больных манифестация заболевания наступает на фоне беременности, сахарного диабета, злокачественных опухолей, цирроза печени.
Во многих наблюдениях причинный фактор, вызвавший возникновение васкулита, установить не удается. Ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
Патогенез
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов и повышение активности белков системы комплемента. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров), вызывая ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Классификация
В клиническом течении капилляротоксикоза различают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевание классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. В соответствии с характером течения различают острый (до 2-х мес.), затяжной (до полугода) и хронический ГВ. По тяжести клинических проявлений выделяют васкулит:
- Легкой степени. Отмечается удовлетворительное состояние пациентов и необильный характер сыпи, артралгии.
- Средней степени. Состояние больного средней тяжести, высыпания обильные, артралгии сопровождаются изменениями в суставах по типу артрита, отмечаются периодические боли в животе и микрогематурия.
- Тяжелой степени. Имеет место тяжелое состояние больного, сливные обильные высыпания с некротическими участками, ангионевротические отеки, нефротический синдром, наблюдается макрогематурия и желудочно-кишечные кровотечения, возможно развитие острой почечной недостаточности.
Симптомы
Для клиники аллергической пурпуры типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры. Кожный синдром отмечается в самом дебюте заболевания и наблюдается у всех больных. Он характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Суставной синдром развивается у 70% пациентов. Поражения суставов могут носить кратковременный характер в виде легкой артралгии или сохраняться в течение нескольких дней с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность) и приводящим к ограничению движений в суставе. Типичным является летучий характер поражения с вовлечением преимущественно крупных суставов, чаще коленных и голеностопных. Суставной синдром может появиться в начальном периоде васкулита или возникнуть позже. Зачастую он имеет преходящий характер и никогда не приводит к стойкой деформации суставов. Абдоминальный синдром может предшествовать кожно-суставным проявлениям или сопутствовать им. Он проявляется болями в животе различной интенсивности — от умеренных до приступообразных по типу кишечной колики. Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Абдоминалгии могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения.
Почечный синдром возникает у 25-30% пациентов и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический симптомокомплекс. Поражение других органов при геморрагическом васкулите происходит довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может вызвать развитие геморрагического менингита.
Осложнения
Поражение почек является самым стойким синдромом геморрагического васкулита, может осложняться злокачественным гломерулонефритом и хронической почечной недостаточностью. В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Диагностика
Проводя диагностику, ревматолог учитывает возраст пациента, изучает этиофакторы, сопоставляет клинические и лабораторные данные, исключает другие заболевания. При развитии почечного синдрома пациенту необходима консультация нефролога, при наличии абдоминальных болей — консультация гастроэнтеролога и хирурга. Диагностическая панель включает:
- Гематологические тесты. В общем анализе крови, как правило, отмечаются неспецифические признаки умеренного воспаления (лейкоцитоз и небольшое повышение СОЭ), увеличение количества тромбоцитов и эозинофилов. Биохимический анализ крови показывает увеличение иммуноглобулина А и СРБ. Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ.
- Анализы мочи и кала. В анализе мочи выявляется гематурия, протеинурия, цилиндрурия. Пациентам с почечным синдромом показан мониторинг изменений в анализе мочи, проведение биохимии мочи, пробы Зимницкого, Нечипоренко. Для диагностики скрытого ЖКТ-кровотечения производят анализ кала на скрытую кровь.
- Инструментальную диагностику. С целью оценки состояния органов-мишеней выполняется УЗИ почек, УЗДГ почечных сосудов. Для исключения органических причин кровотечения из пищеварительного тракта и бронхов целесообразно проведение УЗИ брюшной полости, гастроскопии, бронхоскопии.
- Биопсию с гистологией. В тяжелых диагностических случаях показана биопсия кожи или почек. Гистологическое исследование биоптата выявляет характерные изменения: отложения иммуноглобулина А и ЦИК на эндотелии и в толще сосудистой стенки венул, артериол и капилляров; образование микротромбов; выход элементов крови за пределы сосуда.
Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицита, пенетрации язвы желудка, острого холецистита, панкреатита, перфорации кишечника при язвенном колите др. Также необходимо исключить тромбоцитопеническую пурпуру, геморрагический синдром при инфекционных заболеваниях (геморрагических лихорадках, гриппе), лейкоз, ревматоидный артрит, болезнь Стилла, острый гломерулонефрит, системные васкулиты.
Лечение
В острой фазе геморрагического васкулита пациентам необходимо соблюдать постельный режим и гипоаллергенную диету, ограничить употребление жидкости и соли, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма. Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
- При любых синдромах. Основу базисной терапии при всех формах ГВ составляет назначение дезагрегантов (дипиридамола, пентоксифиллина) и активаторов фибринолиза (никотиновой кислоты). Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты.
- При кожном синдроме. Терапия предполагает применение сульфасалазина, колхицина. Использование преднизолона до сих пор является спорным вопросом среди врачей. Возможно его назначение в тяжелых случаях ГВ. При отсутствии эффекта от терапии кортикостероидами препаратами запаса являются цитостатики.
- При суставном синдроме. Выраженные артралгии купируются проведением противовоспалительной терапии (индометацин, ибупрофен). Дополнительно могут назначаться производные аминохинолина (хлорохин).
- При почечном синдроме. Назначаются высокие дозы глюкокортикоидов, цитостатиков. Возможно использование иАПФ, антагонистов рецепторов ангиотензина II, введение нормального человеческого иммуноглобулина, проведение электрофореза с никотиновой кислотой и гепарином на область почек. В терминальной стадии ХПН требуется гемодиализ или трансплантация почки.
- При абдоминальном синдроме. Интенсивный болевой синдром служит показанием к внутривенному введению преднизолона, реополиглюкина, кристаллоидов. При развитии хирургических осложнений (перфорация, инвагинация кишки) применяется хирургическая тактика.
Тяжелое течение заболевания является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении ГВ. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначаются энтеросорбенты.
Прогноз и профилктика
Легкие формы геморрагического васкулита склонны к самопроизвольному излечению после первой же атаки заболевания – их прогноз благоприятен. При молниеносной форме смерть пациентов может произойти в первые несколько суток от начала заболевания. Чаще всего это связано с поражением сосудов ЦНС и возникновением внутримозгового кровоизлияния. Другой причиной летального исхода может стать тяжелый почечный синдром, приводящий к развитию уремии. В целях профилактики аллергического васкулита рекомендуется санация хронических инфекционных очагов ЛОР органов, дегельминтизация при глистных инвазиях, исключение контакта с известными аллергенами и бесконтрольного приема медикаментов.
Васкулиты, ограниченные кожей
ОПРЕДЕЛЕНИЕ
Васкулиты (ангииты) кожи – дерматозы, в клинической и патоморфологической картине которых первоначальным и ведущим звеном выступает неспецифическое воспаление стенок дермальных и гиподермальных кровеносных сосудов разного калибра.
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
В настоящее время единая общепринятая классификация васкулитов кожи отсутствует. Для практических целей используется рабочая классификация васкулитов кожи, разработанная О.Л. Ивановым (1997 г.) (табл. 1) [2].
Таблица 1. Классификация васкулитов кожи
| Клинические формы | Синонимы | Основные проявления |
| I. Дермальные васкулиты | ||
| Полиморфный дермальный васкулит: | Синдром Гужеро-Дюперра, артериолит Рюитера, болезнь Гужеро-Рюитера, некротизирующий васкулит, лейкоцитокластический васкулит | |
| Уртикарный тип | Уртикарный васкулит | Воспалительные пятна, волдыри |
| Геморрагический тип | Геморрагический васкулит, геморрагический лейкоцитокластический микробид Мишера-Шторка, анафи-лактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз | Петехии, отечная пурпура («пальпируемая пурпура»), экхимозы, геморрагические пузыри |
| Папулонодулярный тип | Нодулярный дермальный аллергид Гужеро | Воспалительные узелки и бляшки, мелкие отечные узлы |
| Папулонекротический тип | Некротический нодулярный дерматит Вертера-Дюмлинга | Воспалительные узелки с некрозом в центре, «штампованные» рубчики |
| Пустулезно-язвенный тип | Язвенный дерматит, гангренозная пиодермия | Везикулопустулы, эрозии, язвы, рубцы |
| Некротически-язвенный тип | Молниеносная пурпура | Геморрагические пузыри, геморрагический некроз, язвы, рубцы |
| Полиморфный тип | Трехсимптомный синдром Гужеро-Дюперра, полиморфно-нодулярный тип артериолита Рюитера | Чаще сочетание волдырей, пурпуры и поверхностных мелких узлов; возможно сочетание любых элементов |
| Хроническая пигментная пурпура: | Геморрагически-пигментные дерматозы, болезнь Шамберга-Майокки | |
| Петехиальный тип | Стойкая прогрессирующая пигментная пурпура Шамберга, болезнь Шамберга | Петехии, пятна гемосидероза |
| Телеангиэктатический тип | Телеангиэктатическая пурпура Майокки | Петехии, телеангиэктазии, пятна гемосидероза |
| Лихеноидный тип | Пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма | Петехии, лихеноидные папулы, телеангиэктазии, пятна гемосидероза |
| Экзематоидный тип | Экзематоидная пурпура Дукаса-Капетанакиса | Петехии, эритема, лихенификация, чешуе-корочки, пятна гемосидероза |
| II. Дермо-гиподермальные васкулиты | ||
| Ливедо-ангиит | Кожная форма узелкового периарте-риита, некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями | Ветвистое или сетчатое ливедо, узловатые уплотнения, геморрагические пятна, некрозы, язвы, рубцы |
| III. Гиподермальные васкулиты | ||
| Узловатый васкулит: | ||
| Острая узловатая эритема | Отечные ярко-красные узлы, артралгии, лихорадка | |
| Хроническая узловатая эритема | Узловатый васкулит | Рецидивирующие узлы без выраженных общих явлений |
| Подострая (мигрирующая) узловатая эритема | Вариабельный гиподермит Вилановы-Пиньоля, мигрирующая узловатая эритема Беферштедта, болезнь Вилановы | Асимметричный плоский узел, растущий по периферии и разрешающийся в центре |
| Узловато-язвенный васкулит | Нодулярный васкулит, нетуберкулезная индуративная эритема | Плотные узлы с изъязвлением, рубцы |
Узловатая эритема (L52), ранее рассматривавшаяся как вариант васкулита, ограниченного кожей, в настоящее время относится к группе панникулитов (см. Клинические рекомендации по ведению больных узловатой эритемой)
Этиология и патогенез
Согласно статистическим данным заболеваемость васкулитами кожи составляет в среднем 38 случаев на миллион, при этом преимущественно болеют женщины [1].
Васкулиты в настоящее время рассматривают как полиэтиологическое заболевание. Ведущей является теория иммунокомплексного генеза васкулитов. Наиболее частой причиной развития васкулитов, ограниченных кожей, являются различные острые или хронические инфекции: бактериальные (стафилококки, стрептококки, энтерококки, иерсинии, микобактерии), вирусные (вирус Эпштейна-Барр, вирусы гепатитов В и С, ВИЧ, парвовирус, цитомегаловирус, вирус простого герпеса, вирус гриппа) и грибковые [2–4]. Микробные агенты играют роль антигенов, которые взаимодействуя с антителами, образуют иммунные комплексы, оседающие на стенках сосудов [2, 3, 5–8].
Среди экзогенных сенсибилизирующих факторов особое место отводят лекарственным средствам, с приемом которых связано развитие 10% случаев васкулитов кожи. Наиболее часто к поражению сосудов приводят антибактериальные препараты (пенициллины, тетрациклины, сульфаниламиды, цефалоспорины), диуретики (фуросемид, гипотиазид), антиконвульсанты (фенитоин), аллопуринол. Лекарственные вещества, находясь в составе иммунных комплексов, повреждают стенки сосудов, а также стимулируют продукцию антител к цитоплазме нейтрофилов [9, 10].
В роли провоцирующего фактора также могут выступать новообразования. В результате продукции дефектных белков клетками опухоли происходит образование иммунных комплексов. Согласно другой теории сходство антигенного состава опухоли и клеток эндотелия может приводить к продукции аутоантител [10].
Существенную роль в развитии васкулитов, ограниченных кожей, могут играть хронические интоксикации, эндокринопатии, различные виды обменных нарушений, а также повторные охлаждения, психическое и физическое перенапряжение, фотосенсибилизация, венозный застой [11].
Васкулиты кожи часто выступают в качестве кожного синдрома при диффузных болезнях соединительной ткани (СКВ, ревматоидном артрите и др.), криоглобулинемии, болезнях крови [11].
Клиническая картина
Cимптомы, течение
Клинические проявления васкулитов кожи чрезвычайно многообразны. Однако существует ряд общих признаков, клинически объединяющих эту полиморфную группу дерматозов [2,11,12]:
· воспалительный характер изменений кожи;
· склонность высыпаний к отеку, кровоизлиянию, некрозу;
· симметричность поражения;
· полиморфизм высыпных элементов (обычно эволюционный);
· первичная или преимущественная локализация на нижних конечностях (в первую очередь на голенях);
· наличие сопутствующих сосудистых, аллергических, ревматических, аутоиммунных и других системных заболеваний;
· нередкая связь с предшествующей инфекцией или лекарственной непереносимостью;
· острое или периодически обостряющееся течение.
Полиморфный дермальный васкулит
Заболевание имеет хроническое рецидивирующее течение и отличается разнообразными морфологическими проявлениями. Высыпания первоначально появляются на голенях, но могут возникать и на других участках кожного покрова, реже – на слизистых оболочках. Характерны волдыри, геморрагические пятна различной величины, воспалительные узелки и бляшки, поверхностные узлы, папулонекротические высыпания, пузырьки, пузыри, пустулы, эрозии, поверхностные некрозы, язвы, рубцы. Высыпаниям иногда сопутствуют лихорадка, общая слабость, артралгии, головная боль. Появившаяся сыпь обычно существует длительный период (от нескольких недель до нескольких месяцев), имеет тенденцию к рецидивам.
В зависимости от клинической картины заболевания выделяют различные типы полиморфного дермального васкулита:
– Уртикарный тип. Как правило, симулирует картину хронической рецидивирующей крапивницы, проявляясь волдырями различной величины, возникающими на разных участках кожного покрова. Однако, в отличие от крапивницы, волдыри при уртикарном васкулите отличаются стойкостью, сохраняясь на протяжении 1–3 суток (иногда и более длительно). Вместо выраженного зуда больные обычно испытывают жжение или чувство раздражения в коже. Высыпаниям нередко сопутствуют артралгии, иногда боли в животе, т.е. признаки системного поражения. При обследовании может быть выявлен гломерулонефрит. У больных отмечают повышение скорости оседания эритроцитов (СОЭ), гипокомплементемию, увеличение активности лактатдегидрогеназы, изменения в соотношении иммуноглобулинов. Лечение антигистаминными препаратами обычно не дает эффекта. Окончательный диагноз выставляют после патогистологического исследования кожи, при котором выявляют картину лейкоцитокластического васкулита.
– Геморрагический тип дермального васкулита встречается наиболее часто. Типичное проявление этого варианта – так называемая пальпируемая пурпура – отечные геморрагические пятна различной величины, локализующиеся обычно на голенях и тыле стоп, легко определяемые не только визуально, но и при пальпации, чем они отличаются от других пурпур. Однако первыми высыпаниями при геморрагическом типе обычно бывают мелкие отечные воспалительные пятна, напоминающие волдыри и вскоре трансформирующиеся в геморрагическую сыпь. При дальнейшем нарастании воспалительных явлений на фоне сливной пурпуры и экхимозов могут формироваться геморрагические пузыри, оставляющие после вскрытия глубокие эрозии или язвы. Высыпаниям, как правило, сопутствует умеренные отеки нижних конечностей. Геморрагические пятна могут появляться на слизистой оболочке полости рта и зева.
Описанные геморрагические высыпания, возникающие остро после перенесенного простудного заболевания (обычно после ангины) и сопровождающиеся лихорадкой, выраженными артралгиями, болями в животе и кровянистым стулом, составляют клиническую картину анафилактоидной пурпуры Шенлейна-Геноха, которую чаще наблюдают у детей.
– Папулонодулярный тип встречается довольно редко. Он характеризуется появлением гладких уплощенных воспалительных узелков округлой формы величиной с чечевицу или мелкую монету, а также небольших поверхностных нерезко очерченных отечных бледно-розовых узлов величиной с лесной орех, болезненных при пальпации. Высыпания локализуются на конечностях, обычно на нижних, редко на туловище, и не сопровождаются выраженными субъективными ощущениями.
– Папулонекротический тип проявляется небольшими плоскими или полушаровидными воспалительными нешелушащимися узелками, в центральной части которых вскоре формируется сухой некротический струп обычно в виде черной корочки. При снятии струпа обнажаются небольшие округлые поверхностные язвочки, а после рассасывания папул остаются мелкие «штампованные» рубчики. Высыпания располагаются, как правило, на разгибательных поверхностях конечностей и клинически полностью симулируют папулонекротический туберкулез, с которым следует проводить самую тщательную дифференциальную диагностику.
– Пустулезно-язвенный тип обычно начинается с небольших везикулопустул, напоминающих акне или фолликулит, быстро трансформирующихся в язвенные очаги с тенденцией к неуклонному эксцентрическому росту вследствие распада отечного синюшно-красного периферического валика. Поражение может локализоваться на любом участке кожи, чаще на голенях, в нижней половине живота. После заживления язв остаются плоские или гипертрофические, длительно сохраняющие воспалительную окраску рубцы.
– Некротически-язвенный тип – наиболее тяжелый вариант дермального васкулита. Он имеет острое (иногда молниеносное) начало и последующее затяжное течение (если процесс не заканчивается быстрым летальным исходом). Вследствие острого тромбоза воспаленных кровеносных сосудов возникает омертвение (инфаркт) того или иного участка кожи, проявляющееся некрозом в виде обширного черного струпа, образованию которого может предшествовать обширное геморрагическое пятно или пузырь. Процесс обычно развивается в течение нескольких часов, сопровождается сильными болями и лихорадкой. Поражение чаще располагается на нижних конечностях и ягодицах. Гнойно-некротический струп сохраняется длительное время. Образовавшиеся после его отторжения язвы имеют различную величину и очертания, покрыты гнойным отделяемым, крайне медленно рубцуются.
– Полиморфный тип характеризуется сочетанием различных высыпных элементов, свойственных другим типам дермального васкулита. Чаще отмечают сочетание отечных воспалительных пятен, геморрагических высыпаний пурпурозного характера и поверхностных отечных мелких узлов, что составляет классическую картину так называемого трехсимптомного синдрома Гужеро-Дюперра и идентичного ему полиморфно-нодулярного типа артериолита Рюитера.
Хроническая пигментная пурпура
Хронический дермальный капиллярит, поражающий сосочковые капилляры. В зависимости от клинических особенностей выделяют следующие ее разновидности (типы):
– Петехиальный тип (стойкая прогрессирующая пигментная пурпура Шамберга) – основное заболевание данной группы, родоначальное для других его форм, характеризуется множественными мелкими (точечными) геморрагическими пятнами без отека (петехиями) с исходом в стойкие буровато-желтые различной величины и очертаний пятна гемосидероза; высыпания располагаются чаще на нижних конечностях, не сопровождаются субъективными ощущениями, возникают почти исключительно у мужчин.
– Телеангиэктатический тип (телеангиэктатическая пурпура Майокки) проявляется чаще своеобразными пятнами-медальонами, центральная зона которых состоит из мелких телеангиэктазий (на слегка атрофичной коже), а периферическая – из мелких петехий на фоне гемосидероза.
– Лихеноидный тип (пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма) характеризуется диссеминированными мелкими лихеноидными блестящими, почти телесного цвета узелками, сочетающимися с петехиальными высыпаниями, пятнами гемосидероза и иногда мелкими телеангиэктазиями.
– Экзематоидный тип (экзематоидная пурпура Дукаса-Капетанакиса) отличается возникновением в очагах, помимо петехий и гемосидероза, явлений экзематизации (отечности, разлитого покраснения, папуловезикул, корочек), сопровождающихся зудом.
Ливедо-ангиит
Этот тип дермо-гиподермального васкулита возникает почти исключительно у женщин обычно в период полового созревания. Первым его симптомом служит стойкое ливедо – синюшные пятна различной величины и очертаний, образующие причудливую петлистую сеть на нижних конечностях, реже на предплечьях, кистях, лице и туловище. Окраска пятен резко усиливается при охлаждении. С течением времени интенсивность ливедо становится более выраженной, на его фоне (преимущественно в области лодыжек и тыла стоп) возникают мелкие кровоизлияния и некрозы, образуются изъязвления. В тяжелых случаях на фоне крупных синюшно-багровых пятен ливедо формируются болезненные узловатые уплотнения, подвергающиеся обширному некрозу с последующим образованием глубоких, медленно заживающих язв. Больные ощущают зябкость, тянущие боли в конечностях, сильные пульсирующие боли в узлах и язвах. После заживления язв остаются белесоватые рубцы с зоной гиперпигментации.
Диагностика
Диагностика васкулитов кожи в типичных случаях не представляет существенных затруднений, она базируется на клинико-анамнестических данных (наличие предшествующей общей или очаговой инфекции, прием аллергенных медикаментов, воздействие механических, физических и химических агентов, длительное пребывание на ногах, переохлаждение и др.).
В клинической картине важно определить степень активности патологического процесса (табл. 2). Выделяют две степени активности кожного процесса при васкулитах:
— I степень. Поражение кожи носит ограниченный характер, отсутствие общей симптоматики (лихорадка, головная боль, общая слабость и др.), отсутствуют признаки вовлечения в патологический процесс других органов, лабораторные показатели – без существенных отклонений от нормальных величин.
— II степень. Процесс носит диссеминированный характер, отмечается общая симптоматика, выявляются признаки системного процесса (артралгии, миалгии, нейропатии и др.)
Для подтверждения диагноза при упорном течении заболевания или атипичной его разновидности необходимо проведение патогистологического исследования пораженного участка кожи.
Наиболее характерные патогистологические признаки кожных васкулитов: набухание и пролиферация эндотелия кровеносных сосудов, инфильтрация сосудистых стенок и их окружности лимфоцитами, гистиоцитами, нейтрофилами, эозинофилами и другими клеточными элементами, явления лейкоцитоклазии (разрушение ядер лейкоцитов вплоть до образования «ядерной пыли»), фибриноидные изменения сосудистых стенок и окружающей их ткани вплоть до сплошного или сегментарного некроза, наличие эритроцитарных экстравазатов. Основным патогистологическим критерием васкулита всегда остается наличие признаков изолированного воспаления сосудистой стенки [2,11–14].
Таблица 2. Клиническая и лабораторная характеристика степени активности патологического процесса при васкулитах кожи
| Показатели | Степень активности | |
| I | II | |
| Поражение кожи (по площади) | Ограниченное | Распространенное |
| Число высыпаний | Небольшое | Множественное |
| Температура тела | Нормальная или не выше 37,5°С | Выше 37,5 ° С |
| Общие явления (недомогание, общая слабость, головная боль, артралгии, миалгии и т.п.) | Отсутствуют или незначительны | Резко выражены |
| Общий анализ крови | ||
| СОЭ | До 25 мм/ч | Выше 25 мм/ч |
| Эритроциты | Норма | Менее 3,8×10 12 /л |
| Гемоглобин | Норма | Менее 12 г% |
| Тромбоциты | Норма | Менее 180×10 9 /л |
| Лейкоциты | Норма | Более 10×10 9 /л |
| Биохимический анализ крови | ||
| Общий белок | Норма | Более 85 г/л |
| α2-глобулин | Норма | Более 12% |
| γ-глобулин | Норма | Более 22% |
| С-реактивный белок | Отсутствует или до 2+ | Более 2+ |
| Комплемент | Выше 30 ед | Ниже 30 ед |
| Иммуноглобулины | Норма | Повышены |
| Реакция Ваалера-Роуза* | Отрицательная | Положительная |
| Латекс-тест* | Отрицательная | Положительный |
| Общий анализ мочи | ||
| Протеинурия | Нет | Есть |
Примечание:
* используется для определения ревматоидного фактора в сыворотке крови.
Дифференциальный диагноз
Дифференциальный диагноз васкулитов кожи проводят с туберкулезом кожи, экземой и пиодермиями.
Лечение
Цели лечения
— достижение ремиссии
Общие замечания по терапии
При лечении той или иной формы кожного васкулита учитываются клинический диагноз, стадия процесса и степень его активности, а также сопутствующая патология.
При обострении васкулита больным показан постельный режим, особенно при локализации очагов на нижних конечностях, который следует соблюдать до перехода в регрессирующую стадию.
Необходимо проведение коррекции или радикального устранения выявленных сопутствующих заболеваний, которые могут поддерживать и ухудшать течение кожного васкулита (очаги хронической инфекции, например, хронический тонзиллит, гипертоническая болезнь, сахарный диабет, хроническая венозная недостаточность, фибромиома матки и т.п.). В тех случаях, когда васкулиты выступают в качестве синдрома какого-либо общего заболевания (системного васкулита, диффузного заболевания соединительной ткани, лейкоза, злокачественного новообразования и т.п.), в первую очередь должно быть обеспечено полноценное лечение основного процесса [2].
Используемая медикаментозная терапия должна быть направлена на подавление воспалительной реакции, нормализацию микроциркуляции в коже и терапию имеющихся осложнений.
Схемы лечения
Полиморфный дермальный васкулит
Степень активности I
Нестероидные противовоспалительные средства (B)[2, 13]
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— мелоксикам 7,5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— индометацин 25 мг перорально 3–4 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Антибактериальные препараты (B) [13]
— ципрофлоксацин 250 мг перорально 2 раза в сутки в течение 10–14 дней
или
— доксициклин 100 мг перорально 2 раза в сутки в течение 10–14 дней
или
— азитромицин 500 мг перорально 1 раз в сутки в течение 10–14 дней
Хинолины (А) [15, 16]
— гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в сутки в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Антигистаминные препараты (В)
— левоцетиризин 5 мг перорально 1 раз в сутки в течение 14 дней
или
— дезлоратадин 5 мг перорально 1 раз в сутки в течение 14 дней
или
— фексофенадин 180 мг перорально 1 раз в сутки в течение 14 дней
Наружно:
Глюкокортикостероиды [17]:
— мометазона фуроат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения
или
— бетаметазона 0,1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения
или
— метилпреднизолона ацепонат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Степень активности II
Системные глюкокортикостероиды (А)
— преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель, с дальнейшим постепенным снижением дозы по 1 таб. в неделю.
или
— бетаметазон 2 мл внутримышечно 1 раз в неделю №3–5 с постепенным снижением дозы и увеличением интервала введения
Для уменьшения нежелательных явлений при проведении системной терапии глюкокортикостероидами назначают:
Ингибиторы протонного насоса:
— омепразол 20 мг перорально 2 раза в сутки в течение 4-8 недель
Макро- и микроэлементы в комбинациях:
— калия и магния аспарагинат по 1 таб. 3 раза в сутки перорально
Корректоры метаболизма костной и хрящевой ткани в комбинациях:
— кальция карбонат + колекальцеферол по 1 таб. 3 раза в сутки перорально
Нестероидные противовоспалительные средства (В)
— диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— мелоксикам 7,5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Цитостатики (А) [16]
— азатиоприн 50 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Антибактериальные препараты (В) [13]
— офлоксацин 400 мг перорально 2 раза в сутки в течение 10–14 дней
или
— амоксицилин + клавулановая кислота 875+125 мг перорально по 1 таб. 2 раза в сутки в течение 10–14 дней
Ангиопротекторы и корректоры микроциркуляции(A) [2, 18, 19]
— пентоксифиллин 100 мг 3 раза в сутки в течение 1–2 месяцев
— анавенол по 2 таб. 2 раза в сутки в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 18, 19]
— гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Антигистаминные препараты (В) [13]
— эбастин 10 мг в сутки перорально в течение 14 дней
или
— цетиризин 10 мг в сутки перорально в течение 14 дней
или
— левоцетиризин 5 мг в сутки перорально в течение 14 дней
Антикоагулянты (D) [2]
— надропарин кальция подкожно 0.3 мл 2 раза в сутки, в течение 2–4 недель
Дезинтоксикационная терапия (D) [2]
Заменители плазмы и других компонентов крови
— декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Наружно:
на язвенные дефекты с обильным гнойным отделяемым и некротическими массами на поверхности:
— Трипсин+Химотрипсин – лиофилизат для приготовления раствора для местного и наружного применения — аппликации с протеолитическими ферментами
— мазевая повязка (стерильная)
антибактериальные средства в комбинациях:
— диоксометилтетрагидропиримидин+ хлорамфеникол мазь для наружного применения
антисептики и дезинфицирующие средства:
— сульфатиазол серебра 2% крем, 2–3 раза в сутки наносить на раневую поверхность, длительность применения не должна превышать 60 дней
Хроническая пигментная пурпура
Хинолины (А) [14, 20]
— гидроксихлорохин 200 мг перорально 2 раза в сутки, в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в сутки, в течение 1 месяца, затем по 250 мг 1 раз в сутки в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Витамины (D)
— аскорбиновая кислота+рутозид по 1 таб. 3 раза в сутки перорально
— витамин Е + ретинол по 2 капс. 2 раза в сутки перорально
Ангиопротекторы и корректоры микроциркуляции(A) [2, 18, 19]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
или
— дипиридамол 25 мг перорально по 1 таб. 3 раза в сутки, в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 18, 19]
— гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Наружно:
Глюкокортикостероиды [17]:
— мометазона фуроат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения
или
— бетаметазона 0,1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения
или
— метилпреднизолона ацепонат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Ангиопротекторы и корректоры микроциркуляции:
— троксерутин 2% гель, 2 раза в сутки
Антикоагулянты:
— гепарин натрия мазь, 2–3 раза в сутки до наступления клинического улучшения, в среднем от 3 до 14 дней
Ливедо-ангиит
Степень активности I
Нестероидные противовоспалительные средства (В)[2]
— диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Хинолины (А) [15, 16]
— гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в день, в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции (А) [2, 19, 20]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
— анавенол по 2 таб. 2 раза в сутки перорально в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 19, 20]
— Гесперидин+Диосмин 500 мг 2 раза в сутки в течение 1–2 месяцев
Витамины (D)
— аскорбиновая кислота+рутозид перорально по 1 таб. 3 раза в сутки
— витамин Е + ретинол по 2 капс. 2 раза в сутки перорально [2]
Степень активности II
Системные глюкокортикостероиды (А)
— преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель, с дальнейшим постепенным снижением дозы по 1 таб. в неделю.
или
— бетаметазон 2 мл 1 раз в неделю внутримышечно №3–5 с постепенным снижением дозы и увеличением интервала введения
Целесообразно назначение системных ГКС с корригирующей терапией (см. выше) [2,15,16]:
Цитостатики (А) [2,18,17]
— азатиоприн 50 мг 2 раза в сутки в течение 2–3 месяцев, под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции (А) [2, 19, 20]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
Антикоагулянты (D) [2]
— надропарин кальция подкожно по 0,3 мл 2 раза в сутки №10–14 (2)
Дезинтоксикационная терапия (D) [2]
Заменители плазмы и других компонентов крови
— декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Наружно:
Глюкокортикостероиды:
— бетаметазон + гентамицин крем или мазь, 1–2 раз в сутки до наступления клинического улучшения
или
— клиохинол + флуметазон мазь, наносить на очаги поражения 2 раза в сутки до наступления клинического улучшения, длительность применения не должна превышать 2 недели
Ангиопротекторы и корректоры микроциркуляции:
— троксерутин 2% гель, 2 раза в сутки
Особые ситуации
Терапия больных васкулитами во время беременности назначается с учетом ограничений, прописанных в инструкции к лекарственным препаратам.
Требования к результатам лечения
— регресс высыпаний
Тактика при отсутствии эффекта от лечения
ПРОФИЛАКТИКА
В качестве профилактических мер следует исключать факторы риска (переохлаждение, физическое и нервное перенапряжение, длительная ходьба, ушибы). Больным рекомендуют придерживаться здорового образа жизни.
После проведенного лечения показано санаторно-курортное лечение с использованием серных, углекислых и радоновых ванн для закрепления полученных результатов.
Госпитализация
Показания к госпитализации
— Васкулиты, ограниченные кожей, II степени активности;
— Васкулиты, ограниченные кожей, I степени активности в прогрессирующую стадию с отсутствием эффекта от проводимого лечения в амбулаторных условиях;
— Наличие вторичной инфекции в очагах поражения, не купируемой в амбулаторных условиях
Информация
Источники и литература
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Watts et al. Epidemiology of cutaneous vasculitis. J Rheumatol 1998; 25 (5): 920–947. 2. Иванов О. Л. Справочник кожные и венерические болезни. Издательство «Медицина», 2007. 3. Millikan L.E., Flynn T.C. Infectious etiologies of cutaneous vasculitis. Clin Dermatol 1999; 17: 509–514. 4. Глухов А.И., Гордеев С.А., Силуянова С.Н. и др. Исследование вирусной этиологии ангиитов кожи. Вопр. биол., мед. и фармацевт. химии 1999; 1: 27–30. 5. Tervaert J.W., Popa E.R., Bos N.A. The role of superantigens in vasculitis. Curr Opin Rheum 1999; 11: 24–33. 6. Witort-Serraglini E, Del Rosso M, Lotti T.M. et al. Endothelial injuries in vasculitides. Clin Derm 1999; 17: 587–590. 7. Кулага В.В., Белостоцкая Е.С. Иммунологические нарушения при васкулитах кожи и методы их коррекции // Восьмой Всесоюзн. съезд дерматовенерологов. – М., 1985. – С. 122–123. 8. Насонов Е.Л., Баранов А.А., Шилкина Н.П. Васкулиты и васкулопатии. — Ярославль: Верхняя Волга, 1999. – С. 479–515. 9. Col Rajesh Verma, Lt Col Biju Vasudevan, Lt Col Vijendran Pragasam. Severe cutaneous adverse drug reactions. Medical Journal Armed Forces -2013- Vol.69 –P. 375–383 10. Ryan T.J., Wilkinson D.S. Cutaneus Vasculitis: angiitis. // Textbook of Dermatology, 4th ed. — 1988. — Vol. 2. — P. 1121–1185. 11. Фицпатрик Т. и др. Дерматология. Атлас-справочник. – М., 1999. – С. 376–399. 12. Кулага В.В., Романенко И.М. Васкулиты кожи. – 2-е изд., перераб. и доп. – Киев: Здоровье, 1984. – 184 с. 13. Carlson J.A., Cavaliere L.F., Grant-Kels J.M. Cutaneous vasculitis: diagnosis and management. Clin Dermatol 2006; 24 (5): 414–429 14. Fiorentino D.F. Cutaneous vasculitis. J Am Acad Dermatol 2003; 48 (3): 311–340. 15. Lopez L.R., Davis K.C., Kohler P.F. The hypocomplementemic urticarial vasculitis syndrome: therapeutic response to hydroxychloroquine. J Allergy Clin Immunol 1984; 73: 600–603. 16. Lopez L.R., Davis K.C., Kohler P.F., Schocket A.L. The hypocomplementemic urticarial-vasculitis syndrome: therapeutic response to hydroxychloroquine. J Allergy Clin Immunol 1984;73 (5Pt1): 600–603 17. Callen J.P., Spencer L.V., Burruss J.B., Holtman J. Azathioprine. An effective, corticosteroid-sparing therapy for patients with recalcitrant cutaneous lupus erythematosus or with recalcitrant cutaneous leukocytoclastic vasculitis. Arch Dermatol 1991; 127 (4): 515–522. 18. Heurkens A.H, Westedt M.L, Breedveld F.C. Prednisone plus azathioprine treatment in patients with rheumatoid arthritis complicated by vasculitis. Arch Intern Med 1991;151 (11): 2249–2254. 19. Nürnberg W., Grabbe J., Czarnetzki M. Synergistic effects of pentoxifylline and dapsone in leukocytoclastic vasculitis. Lancet 1994; 343: 491. 20. Wahba-Yahav A.V. Chronic leukocytoclastic vasculitis associated with polycythemia vera: effective control with pentoxifylline. J Am Acad Dermatol 1992, 26 (6), 1006–1007.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Васкулиты, ограниченные кожей»:
1. Олисова О.Ю – профессор, доктор медицинских наук, заведующая кафедрой кожных болезней лечебного факультета ГБОУ ВПО Первого МГМУ им. И.М. Сеченова Минздрава России.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Знаменская Людмила Федоровна – ведущий научный сотрудник отдела дерматологии «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, доктор медицинских наук, г. Москва
4. Чикин Вадим Викторович – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
5. Заславский Денис Владимирович – профессор кафедры дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
6. Горланов Игорь Александрович – заведующий кафедрой дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
7. Сыдиков Акмаль Абдикахарович – ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, кандидат медицинских наук, г. Санкт-Петербург.
8. Чупров Игорь Николаевич – профессор кафедры патологической анатомии ГБОУ ВПО СЗГМУ им. И.И. Мечникова, доцент, доктор медицинских наук, г. Санкт-Петербург.МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).Рейтинговая схема для оценки силы рекомендаций:
Уровни доказательств Описание 1++ Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок 1+ Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок 1- Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок 2++ Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2+ Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2- Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 3 Неаналитические исследования (например: описания случаев, серий случаев) 4 Мнение экспертов Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.Рейтинговая схема для оценки силы рекомендаций:
Сила Описание А По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
или
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатовВ Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
или
экстраполированные доказательства из исследований, оцененных как 1++ или 1+С Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
или
экстраполированные доказательства из исследований, оцененных как 2++D Доказательства уровня 3 или 4;
или
экстраполированные доказательства из исследований, оцененных как 2+Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.Источник https://www.medicina.ru/patsientam/zabolevanija/gemorragicheskij-vaskulit/
Источник https://www.krasotaimedicina.ru/diseases/rheumatology/hemorrhagic-vasculitis
Источник https://diseases.medelement.com/disease/%D0%B2%D0%B0%D1%81%D0%BA%D1%83%D0%BB%D0%B8%D1%82%D1%8B-%D0%BE%D0%B3%D1%80%D0%B0%D0%BD%D0%B8%D1%87%D0%B5%D0%BD%D0%BD%D1%8B%D0%B5-%D0%BA%D0%BE%D0%B6%D0%B5%D0%B9-%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8-%D1%80%D1%84/15221