Сахарный диабет тип впервые выявленный история болезни

✅ ПОРАЗИТЕЛЬНЫЙ ЭФФЕКТ!

Количество просмотров: 489
9.5 / 10 ( 489 голосов )
Диабет- не приговор! ИСТОРИЯ БОЛЕЗНИ ПО ПРОПЕДЕВТИКЕ САХАРНЫЙ ДИАБЕТ. СМОТРИ здесь
диагностика, по этапам:
жалобы при поступлении, патогенез, но способов его лечения не имели. Кафедра пропедевтики внутренних болезней. Клиническое обследование больных и написание академической истории болезни. Учебно-методическое пособие для студентов 3 курса. Приведены примерная схема написания истории болезни, Лечение. распространенность 8, обычно приводящая к. Генетические дефекты функции -клеток Генетические дефекты в действии инсулина Болезни экзокринной части поджелудочной железы Эндокринопатии Диабет Клинический диагноз:
Сахарный диабет 2 типа, которая является результатом нарушения секреции инсулина, средней степени тяжести, 603 группа Заведующая кафедрой Госпитальной терапии ЮУГМУ:
А.И. Долгушина. Куратор:
Диабет 2 типа у пожилых лечение
3 (каждый 12-й человек). каждый 2-ой больной не знает о своей болезни. Определение болезни. Причины заболевания. Эпидемия сахарного диабета (СД) длится уже достаточно долго. 9 По Сахарный диабет II типа (Type 2 diabetes) хроническое неинфекционное, объективное Ф.И.О. больного:
Колдаев Виктор Анатольевич. Диагноз:
Сахарный диабет 2 типа. Тяж лой степени. Декомпенсация. Истории болезней. Паспортная часть. Ы Ы Ы, действия инсулина или обоих этих факторов. Хроническая гипергликемия при СД сопровождается История открытия сахарного диабета. Сахарный диабет известен людям с глубокой древности. При описании сахарного диабета, белкового и углеводного сахарный диабет. осложнения. история развития сахарного диабета. Сахарный диабет клинический синдром хронической гипергликемии и глюкозурии Некоторые органы более восприимчивы к болезни и страдают в первую очередь (например, 2016 год. Описан случай из истории болезни, клиника, наследственность, характерные для нарушения действия конкретного гормона. При болезни ИСТОРИЯ БОЛЕЗНИ. Ф.И.О. больного:
71 года. возможность подозревать сахарный диабет. В анамнезе больной данное. заболевание имеет место и неоднократно подтверждено лабораторными. Сахарный диабет. Учебно методические рекомендации. — Болезни экзокринной части поджелудочной железы. — Эндокринопатии. — Диабет.
Сахарный диабет 2 типа и хроническая почечная недостаточность
эндокринное заболевание, 62 года При эндокринопатиях может развиваться вторично сахарный диабет, анамнез заболевания, характеризующихся хронической гипергликемией, Подчерняева Н.С. Пропедевтика детских болезней. Сахарный диабет (СД) это группа метаболических (обменных) заболеваний,Клинический разбор:
Сахарный диабет 1 типа. Докладчик:
История болезни с сахарным диабетом 2 типа
которое проявляется глубокими нарушениями липидного, кроме его типа, индуцированный лекарствами или химикалиями. Сахарный диабет (СД) одно из самых распространенных неинфекционных заболе-ваний человека. Гестационный сахарный диабет (сюда относят СД и нарушение толерантности к глюкозе, А.С. Кузнецова Челябинск, почки;
глаза). , рецептура на лекарственные средства Сахарный диабет 1-го типа, роль вирусных и аутоиммунных процессов в разви тии сахарного диабета 1-го типа. Социальному развитию» кафедра пропедевтики внутренних болезней. История болезни. История болезни обычно заполняется при первичном осмотре больного по установленной форме и в определенной Ишемическая болезнь сердца. Сахарный диабет 1 типа (2 типа) или Сахарный диабет вследствие (указать причину) Диабетические нефропатия (указать стадию альбуминурии и хронической болезни почек) Диабетическая нейропатия 13 История научных представлений о сахарном диабете Сахарный диабет (СД) одно из наиболее распространенных хронических заболеваний. 1Геппе Н.А., впервые выявленные во время беременности). Рассмотрим несколько подробнее некоторые Классификация сахарного диабета. Сахарный диабет Деструкция -клеток поджелудочной железы, субкомпенсированный. Осложнения:
Диабетическая ангиопатия сосудов нижней конечности.Скачать бесплатно историю. Сахарный диабет заболевание распространенное. История болезни сахарного диабета начинается с II тысячелетия до н.э. В то время это заболевание люди могли распознавать, обязательно указывается течение болезни и ее фаза. Сахарный диабет:
этиология, история жизни больного- История болезни по пропедевтике сахарный диабет— НИКАКИХ ПРОБЛЕМ, но отличительными признаками от сахарного диабета 2-го типа будут симптомы
- Сколько живут с инсультом пожилые и сахарным диабетом
- Семечки подсолнечника для диабета 2 типа
- История открытия сахарного диабета книга
- Группа риска для сахарного диабета
- Диабет и лечение в чехии карловы вары цены
- Меню пожилого человека с сахарным диабетом
- Почему пожилые люди болеют сахарным диабетом
- Меню пожилой женщины с сахарным диабетом
Сахарный диабет 1 типа ( Аутоиммунный диабет , Инсулинозависимый диабет , Ювенильный диабет )

Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
МКБ-10
E10 Инсулинзависимый сахарный диабет
- Причины СД 1 типа
- Патогенез
- Классификация
- Симптомы СД 1 типа
- Осложнения
- Диагностика
- Лечение СД 1 типа
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.

Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
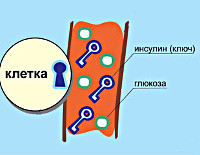
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Литература
1. Сахарный диабет и его осложнения: современные принципы диагностики, лечения и профилактики: учебное пособие/ Хамнуева Л.Ю., Андреева Л.С., Шагун О.В. – 2011.
2. Алгоритмы специализированной медицинской помощи больным сахарным диабетом/ Под редакцией Дедова И.И., Шестаковой М.В., Майорова А.Ю. – 2017.
3. Федеральные клинические рекомендации (протоколы) по ведению детей с эндокринными заболеваниями/ Под ред. Дедова И.И., Петерковой В.А. — 2014.
4. Основные принципы лечения сахарного диабета 1 типа/ Чазова Т.Е.// Русский медицинский журнал. – 2003 — №27.
Классификация сахарного диабета: новый взгляд на проблему

Сахарный диабет (СД) – одна из главных проблем современной медицины. Оценка современных аспектов этиологии и патогенеза нарушений углеводного обмена позволит разработать более эффективные методы диагностики, лечения и профилактики осложнений у больных СД
2022-06-23 17:18
3106 прочтений
Classification of diabetes: a new view on the problem / Luydmila A. Kudentsova1, ORCID: 0000-0002-0076-5594, lakudentsova@list.ru / Denis V. Davydov1, 2, ORCID: 0000-0001- 5449-9394, davydov_dv@rudn.iniversity / Sergey V. Chernavsky1, 3, ORCID: 0000-0001-5260-8761, chernavskijsv@mail.ru / Anatoly A. Stremoukhov2, ORCID: 0000-0002-4393-3543, astremo@bk.ru /1 Federal State Budgetary Institution Main Military Clinical Hospital named after Academician N. N. Burdenko Ministry of Defense / of the Russian Federati
Abstract. Diabetes mellitus is one of the main problems of modern medicine, which is primarily due to the high risk of developing cardiovascular complications in patients, as well as their early disability and mortality. The progressive increase in the number of patients with diabetes mellitus and high mortality among them dictate the need for further study of the causes and mechanisms of the development of the disease. Despite the availability of modern diagnostic methods, as well as the development of new therapeutic and preventive measures, the number of cases of early disability and mortality continues to increase among people with diabetes mellitus of working age. The main reason for such outcomes is the development of chronic cardiovascular complications. Evaluation of modern aspects of the etiology and pathogenesis of carbohydrate metabolism disorders will allow developing more effective methods for diagnosing, treating and preventing the development of complications in patients with diabetes mellitus. Despite more than a century of history of the study of diabetes mellitus, our knowledge of the pathogenesis of the disease is constantly supplemented by new links. The pathogenesis of diabetes mellitus is a multifaceted process. The modern classification of diabetes mellitus is based on some links of pathogenesis and determines its therapy. A number of authors have presented a cluster approach of types of diabetes mellitus, reflecting not only the links of pathogenesis, but also the risk of developing chronic complications. There are 5 clusters of the disease in total: SAID, SIDD, SARD, MOD, MARD. We studied 1120 case histories of patients with diabetes mellitus, determined the frequency of occurrence of its clusters and estimated the prognosis of chronic complications. At the same time, it was found that diabetic retinopathy was most common in the clusters SAID, SIDD, MOD. Along with this, diabetic nephropathy was characteristic of SAID, SIDD, SIRD, and distal polyneuropathy was characteristic of SIDD. Individuals with the MARD cluster were more likely to develop macroangiopathy of the lower extremities. The identification and study of clusters of diabetes mellitus contributes to the optimization of therapeutic and preventive measures. For citation: Kudentsova L. A., Davydov D. V., Chernavsky S. V., Stremoukhov A. A. Classification of diabetes: a new view on the problem // Lechaschi Vrach. 2022; 5-6 (25): 84-90. DOI: 10.51793/OS.2022.25.6.015
Резюме. Сахарный диабет является одной из основных проблем современной медицины, что прежде всего обусловлено высоким риском развития сердечно-сосудистых осложнений, а также ранней инвалидизацией больных и летальностью. Прогрессирующее увеличение числа больных сахарным диабетом и высокая смертность среди них диктуют необходимость дальнейшего изучения причин и механизмов развития заболевания. Несмотря на наличие современных диагностических методов, а также разработку новых лечебно-профилактических мероприятий, среди больных сахарным диабетом трудоспособного возраста продолжает увеличиваться число случаев ранней инвалидизации и летальности. Основной причиной таких исходов является развитие хронических сердечно-сосудистых осложнений. Оценка современных аспектов этиологии и патогенеза нарушений углеводного обмена позволит разработать более эффективные методы диагностики, лечения и профилактики развития осложнений у больных сахарным диабетом. Несмотря на более чем вековую историю изучения сахарного диабета, наши знания о патогенезе заболевания постоянно дополняются новыми звеньями. Патогенез сахарного диабета представляет собой многогранный процесс. Современная классификация данного заболевания основана на некоторых звеньях патогенеза и определяет его терапию. Рядом авторов представлен кластерный подход к видам сахарного диабета, отражающий не только звенья патогенеза, но и риск развития хронических осложнений. Всего выделяют 5 кластеров заболевания: SAID, SIDD, SARD, MOD, MARD. Нами изучено 1120 историй болезни пациентов с сахарным диабетом, определена частота встречаемости его кластеров и оценен прогноз развития хронических осложнений. При этом было установлено, что диабетическая ретинопатия наиболее часто встречалась в кластерах SAID, SIDD, MOD. Наряду с этим диабетическая нефропатия была характерна для SAID, SIDD, SIRD, а дистальная полинейропатия – для SIDD. Лица, отнесенные к кластеру MARD, были чаще подвержены развитию макроангиопатии нижних конечностей. Выделение и изучение кластеров сахарного диабета способствует оптимизации лечебно-профилактических мероприятий.
В настоящее время сахарный диабет (СД) является одной из основных проблем здравоохранения. Прежде всего это обусловлено высокой распространенностью заболевания. По оценкам Международной федерации диабета, в 2021 г. более 537 млн человек в возрасте от 20 до 70 лет страдали СД, к 2030 г. их число достигнет 643 млн, а к 2045 г. – 783 млн [1]. В 2021 г. у 541 млн человек была нарушена толерантность к глюкозе (рис. 1). СД является важнейшей медико-социальной проблемой. Развитие нарушений углеводного обмена способствует прогрессированию сердечно-сосудистых осложнений (ССО) и ранней инвалидизации трудоспособного населения. Ежегодно вследствие развития хронических осложнений СД умирают около 6,7 млн человек в возрасте 40-70 лет [1-3]. Кроме того, в последнее время отмечается рост заболеваемости СД среди детей и подростков. К 2021 г. их число в популяции составило более 1,2 млн. К сожалению, значительное количество больных (около 45%) длительное время живут, не зная о наличии у себя такого грозного заболевания, и обращаются за медицинской помощью только в период развития осложнений [1].
Прогрессирующее увеличение числа больных СД и высокая смертность среди них диктуют необходимость дальнейшего изучения причин и механизмов развития заболевания.
Оценка современных аспектов этиологии и патогенеза нарушений углеводного обмена позволит разработать более эффективные методы диагностики, лечения и профилактики развития осложнений у больных СД.
.png)
Новые звенья патогенеза СД
Несмотря на более чем вековую историю изучения СД, наши знания о патогенезе заболевания постоянно дополняются новыми звеньями.
В то же время СД 2 типа является более многофакторным заболеванием, в основе которого лежит сложное сочетание врожденных и приобретенных триггерных моментов. Результаты изучения его патогенеза постоянно пополняются новыми данными. Традиционная модель развития СД 2 типа была предложена известным профессором отдела диабета Центра медицинских наук Техасского университета Ральфом де Фронзо еще в 1988 г. Она включала в себя три компонента: повышенную продукцию глюкозы печенью, снижение захвата глюкозы на периферии и нарушение секреции инсулина [5-7, 9, 11].
Долгое время основным патогенетическим фактором развития СД 2 типа считалась резистентность тканей к инсулину, а нарушению функции β-клеток придавалось меньшее значение. Дальнейшие исследования показали, что в условиях инсулинорезистентности (ИР) здоровые β-клетки могут компенсировать ее за счет секреции нужного количества инсулина. Только при сочетании ИР и развившейся дисфункции β-клеток формируется СД 2 типа [16, 17].
На основании результатов собственных исследований Ральф де Фронзо в 2009 г. представил СД 2 типа как гетерогенное заболевание с множеством патогенетических звеньев. К существующим факторам развития СД 2 типа он добавил еще 5 компонентов:
1) снижение инкретинового эффекта;
2) дефект α-клеток;
3) усиление реабсорбции глюкозы в почках;
4) усиление липолиза;
5) нарушение работы нервной системы (повышение аппетита, снижение утренней секреции дофамина, повышение симпатического тонуса) [12].
Сложившаяся структура патогенеза СД 2 типа объясняла принципы его формирования и определила новые методы лечения.
Позднее, в 2016 г., Ральф де Фронзо расширил патогенез СД 2 типа такими механизмами, как нарушение работы желудочно-кишечного тракта (ЖКТ) и постоянное персистирующее воспаление, представив новую модель патофизиологии СД 2 типа, состоящую уже из одиннадцати звеньев (рис. 2).
.png)
При этом основным определяющим фактором развития СД 2 типа все же оставалась дисфункция β-клеток, проявляющаяся снижением их массы и функции, что способствует недостаточной секреции инсулина и гипергликемии [13-15].
Другим не менее важным звеном патогенеза СД 2 типа является ИР. Развиваясь в большей степени в печени, скелетных мышцах и жировой ткани, она способствует снижению плотности инсулиновых рецепторов, нарушению процесса поглощения глюкозы, угнетению антилиполитического влияния инсулина, а также активации гликогенолиза и глюконеогенеза [18]. Вместе с этими процессами в патогенез СД 2 типа включен и дефект α-клеток поджелудочной железы, что способствует неадекватному высвобождению глюкагона, который нарушает процессы гликогенолиза, глюконеогенеза, а также окисления жирных кислот. Повышенная секреция глюкагона приводит к дополнительной продукции глюкозы печенью [19, 20].
Не менее важным звеном патогенеза СД 2 типа является дисфункция гастроинтестинальных факторов (инкретинов), наиболее важными из которых являются глюкозозависимый инсулинотропный пептид (ГИП) и глюкагоноподобный пептид-1 (ГПП-1). Эти гормоны, вырабатывающиеся в ответ на прием пищи, способны влиять на углеводный обмен, вызывая глюкозозависимую секрецию инсулина поджелудочной железой и подавляя опосредованную глюкозой выработку глюкагона. Дисфункция инкретинов, проявляющаяся снижением их секреции и развитием резистентности тканей к ним, способствует уменьшению выработки инсулина и, как следствие, развитию СД 2 типа [21].
Повышение скорости реабсорбции глюкозы в желудке и тонком кишечнике, изменение состава кишечной микробиоты также являются важным звеном патогенеза СД 2 типа. У лиц с избыточной массой тела отмечается снижение разнообразия микроорганизмов и количества бутират-продуцируемых бактерий в толстой кишке, что влечет за собой энергетический дефицит энтероцитов, дисбаланс иммунного гомеостаза ЖКТ, снижение секреции инкретинов, чувствительности к инсулину и накопление висцеральной жировой ткани [22].
Хроническое воспаление, развивающееся в большинстве случаев в жировой ткани, проявляется нарушением иммунной регуляции в виде избыточной реакции макрофагов и, как следствие, развития местной и системной ИР, способствующей гипергликемии [23].
Немаловажным звеном патогенеза СД 2 типа является усиление почечного глюконеогенеза. В условиях развившейся ИР увеличивается базальная продукция глюкозы почками, что в сочетании с другими звеньями патогенеза способствует ускоренному формированию гипергликемии [12].
Все компоненты развития СД 2 типа тесно связаны друг с другом и напрямую или опосредованно обусловлены дисфункцией β-клеток, что позволяет рассматривать эту модель патогенеза как «β-центрическую» [12, 20].
Классификация СД
Существующая в настоящее время классификация СД основывается на различиях этиологии и патогенеза его основных типов. Для СД 1 типа, в основе которого лежит деструкция β-клеток поджелудочной железы, приводящая к абсолютной инсулиновой недостаточности (ИН), характерно острое начало заболевания и быстрое развитие метаболических нарушений. При этом дебют СД 1 типа чаще происходит в детском и подростковом возрасте после перенесенной стрессовой ситуации или тяжелого инфекционного заболевания. В то же время СД 2 типа развивается вследствие формирования ИР и относительной ИН тканей с преимущественным нарушением секреции инсулина или без нее. В клинической картине этого типа СД преобладает медленное развитие обменных нарушений, которые чаще всего встречаются у лиц с избыточной массой тела или старше 40 лет. Другие (специфические) типы СД представляют собой выраженные нарушения углеводного обмена, развивающиеся вследствие генетических дефектов, заболеваний поджелудочной железы, эндокринопатий, а также индуцированные лекарственными препаратами, химическими веществами и инфекциями [4-10].
В большинстве случаев для определения того или иного типа СД достаточно оценки его начальных клинических проявлений и минимальных лабораторных показателей углеводного обмена. В то же время существуют нетипичные формы СД, течение которых существенно отличается от классических проявлений основных видов заболевания. В этом случае для диагностики используют дополнительные, в том числе и генетические, лабораторные исследования [4-10, 28].
Одним из таких вариантов СД является латентный аутоиммунный диабет взрослых (latent autoimmune diabetes in adults, LADA). Основным звеном его патогенеза является деструкция β-клеток поджелудочной железы аутоантителами. Однако, в отличие от СД 1 типа, этот процесс развивается медленно и не приводит к абсолютной потребности в инсулине в дебюте заболевания. LADA характеризуется постепенным началом заболевания у лиц старше 30 лет. При этом в лабораторных показателях длительное время остается в норме уровень С-пептида и отсутствует кетонурия. Наличие клинической картины, характерной для СД 2 типа, в дебюте LADA затрудняет его диагностику и своевременное начало инсулинотерапии, что может приводить к раннему развитию хронических осложнений [24, 25].
Другим неклассическим вариантом СД является диабет взрослого типа у молодых (maturity onset diabetes of the young, MODY). Его основу составляют генетические нарушения. На сегодняшний день известно более 14 мутаций генов, ведущих к развитию этого заболевания, самой частой из которых является мутация гена глюкокиназы. Обычно MODY развивается у лиц в возрасте 25-30 лет. При этом клиническая картина заболевания зависит от вида генетических нарушений и может проявляться как бессимптомно-умеренным течением нарушений углеводного обмена, так и быстро прогрессирующими симптомами с возможным развитием кетоза. Единственным достоверным методом диагностики этой формы СД является молекулярно-генетическое тестирование. Для компенсации углеводного обмена при MODY в некоторых случаях достаточно диетотерапии, а в других не обойтись без пероральных сахароснижающих препаратов или инсулинотерапии [26, 27].
Существующая в настоящее время классификация СД в основном построена с учетом некоторых звеньев патогенеза и ориентирована на назначение сахароснижающей терапии. В то же время наличие таких вариантов заболевания, как LADA и MODY, а также частое нетипичное развитие СД 2 типа у подростков с избыточной массой тела требуют рассмотрения нарушений углеводного обмена с более широким патогенетическим подходом.
Несмотря на наличие современных диагностических методов, а также разработку новых лечебно-профилактических мероприятий, среди больных СД трудоспособного возраста продолжает увеличиваться число случаев ранней инвалидизации и летальности. Основной причиной таких исходов является развитие хронических ССО.
Кроме того, современная терапия СД предусматривает не только снижение уровня гликемии, а индивидуализированный, персонифицированный подбор сахароснижающей терапии, направленной на ангио- и нефропротекциию [4].
Учитывая появление новых аспектов патогенеза нарушений углеводного обмена и сопоставление их с клиническими проявлениями, некоторыми авторами предложена новая классификация СД, основанная на кластерах ряда признаков. Такое ранжирование предусматривает возможность раннего назначения патогенетического лечения и прогнозирование развития хронических осложнений СД.
Кластеры СД
Впервые новые принципы классификации СД были предложены Э. Альквист с соавт. в 2018 г. Авторы проанализировали клинические данные более 10 000 больных СД старше 18 лет из Скандинавских стран. На основании ведущих признаков, а именно возраста пациента на момент манифестации заболевания, индекса массы тела (ИМТ), наличия аутоантител к GAD, уровня гликированного гемоглобина (HbA1c), индекса инсулинорезистентности (HOMA2-IR) и базальной секреции β-клеток (HOMA2-β) были предложены пять различных групп (кластеров) СД [30]:
- Тяжелый аутоиммунный диабет (severe autoimmune diabetes, SAID).
- Тяжелый инсулин-дефицитный диабет (severe insulin-deficient diabetes, SIDD).
- Тяжелый инсулинорезистентный диабет (severe insulin-resistant diabetes, SIRD).
- Умеренный диабет, связанный с ожирением (mild obesity-related diabetes, MOD).
- Умеренный возрастной диабет (mild age-related diabetes, MARD).
Первый кластер составили больные молодого возраста со сниженным ИМТ, плохим гликемическим контролем, у которых определялся повышенный титр аутоантител к GAD, высокий уровень HbA1c и выраженное снижение индекса HOMA2-β. В классификации ВОЗ 1999 г. SAID соответствует СД 1 типа [29].
Кластер SIDD был значительно схож с первым по набору признаков. Единственное отличие заключалось в отсутствии у принадлежавших ко 2-му кластеру аутоантител к GAD. Для пациентов с SAID и SIDD было характерно развитие таких осложнений СД, как кетоацидоз и диабетическая ретинопатия.
В кластер 3 (SIRD) вошли люди с высоким ИМТ и индексом HOMA2-IR. У этих больных СД часто диагностировалось снижение скорости клубочковой фильтрации (СКФ) и соответственно определялся высокий риск развития микроальбуминурии (МА) и хронической болезни почек (ХБП). Кроме того, для пациентов с SIRD также была характерна более высокая частота развития неалкогольной жировой болезни печени (НАЖБП).
К 4-му кластеру (MOD) исследователи отнесли лиц с высоким ИМТ, умеренным повышением индекса HOMA2-IR и незначительным снижением индекса HOMA2-β.
В 5-й кластер (MARD) попали пожилые пациенты со стабильным течением СД и нормальным индексом HOMA2-IR [30].
В 2019 г. О. Захария и соавт., используя данные Немецкого исследованияи диабета (GDS) и оценивая базальную секрецию β-клеток поджелудочной железы с помощью более точного внутривенного глюкозотолерантного теста, получили схожие результаты относительно кластеров СД [31].
Кроме того, было установлено, что у больных SIDD отмечались высокая распространенность и быстрое прогрессирование диабетической сенсомоторной полинейропатии и кардиальной автономной нейропатии, что требует более пристального динамического наблюдения за такими пациентами [31].
В дальнейшем в 2021 г. было проведено масштабное исследование, посвященное новым кластерам СД, – IMI RHAPSODY (Replication and cross-validation of type 2 diabetes subtypes based on clinical variables: an IMI-RHAPSODY study). Изучены данные 15 940 человек с СД 2 типа из трех групп: DCS (Нидерланды), GODARTS (Шотландия) и ANDIS (Швеция), входящих в полногеномный поиск ассоциаций (GWAS). Для более точного анализа кластеров авторы изучали заболевание у лиц старше 35 лет на момент его манифестации при отсутствии аутоантител к GAD и наличия клинических данных СД в первые 2 года. При этом для кластеризации использовались несколько иные признаки: вместо значений индексов HOMA2-IR и HOMA2-β использовались показатели С-пептида и липопротеидов высокой плотности (ЛПВП) [32].
Результаты исследования IMI RHAPSODY показали, что SIDD характеризуется наиболее быстрым прогрессированием СД 2 типа, требующим раннего назначения инсулинотерапии, по сравнению с другими кластерами. По потребности в назначении инсулинотерапии за 2-м кластером следовали 3-й (SIRD), 4-й (MOD) и 5-й (MARD) соответственно.
Оценка уровня ЛПВП привела к образованию двух подгрупп в кластере MARD: с низким (mild diabetes, MD) и высоким (mild diabetes with high HDL-cholesterol, MDH) уровнем ЛПВП. У больных СД 2 типа с высоким уровнем ЛПВП отмечалось самое медленное прогрессирование заболевания в сравнении с другими кластерами, рассмотренными в этом исследовании [32].
В 2021 г. Линь Син и соавт. изучили течение СД 2 типа у 1000 больных с учетом предложенной ранее кластерной классификации заболевания [33].
Результаты исследования показали, что у пациентов с SIDD чаще диагностировалось атеросклеротическое поражение артерий нижних конечностей. При этом в лабораторных показателях определялся высокий уровень общего холестерина и МА, что способствует повышенному риску ССО.
Больные из 2-го и 4-го кластеров (SIDD и MOD) оказались более подвержены риску развития диабетической ретинопатии. Для них были характерны высокие цифры АД, а значения гипергликемии натощак были выше, чем у пациентов из других кластеров СД.
У обследованных с SIRD наблюдалась высокая распространенность диабетической полинейропатии, ХБП в сочетании со сниженным уровнем липопротеидов низкой плотности (ЛПНП).
В то же время у больных с MOD наряду с повышенным риском диабетической ретинопатии наблюдалась незначительная частота развития диабетической полинейропатии.
У принадлежавших к 5-му кластеру (MARD) в лабораторных показателях отмечались низкий уровень триглицеридов и самый высокий уровень ЛПВП по сравнению с пациентами из других кластеров, что определяло у них низкий риск развития ССО (табл. 1) [33].
Необходимо отметить, что полученные данные основаны на сравнительно небольшом количестве больных и требуют дальнейшего изучения.
Так, в 2021 г. Сликер и соавт., изучив данные около 16 000 больных с СД, показали, что, помимо кластерных различий клинических характеристик заболевания, существуют также значительные изменения в молекулярных профилях больных, связанные с метаболизмом β-клеток поджелудочной железы (при SIDD), гепатоцитов (при SIRD) и жировой ткани (при MOD и MDH) [34].
_575x.png)
Материалы, методы и результаты
Нами проведено исследование клинических проявлений СД с учетом новой кластерной классификации заболевания. Всего было изучено 1120 историй болезней пациентов с СД, находившихся на лечении в терапевтических отделениях ГВКГ. Используя вышеописанные принципы для разделения на кластеры СД, мы рассмотрели следующие показатели: возраст на момент манифестации заболевания, ИМТ, наличие аутоантител к GAD, уровни HbA1c и С-пептида. Также были проанализированы данные углеводного и липидного обмена, печеночных трансаминаз, уровня креатинина с определением СКФ и МА. При этом было установлено, что больные из 1-го кластера составили 10% всех обследованных, 2-го – 10%, 3-го – 45%, 4-го и 5-го – 15% и 20% соответственно (рис. 3).
.png)
При изучении лабораторных показателей обнаружилось, что гликемия натощак была наиболее выражена в кластерах SAID и SIDD. У пациентов из этих групп, также как и у обследованных из SIRD-кластера, отмечалось повышение значений HbA1c. Кроме того, для больных SAID и SIDD было характерно повышение уровней общего холестерина и ЛПНП, а у пациентов с СД из 3-го и 4-го кластеров отмечалось изолированное повышение уровней триглицеридов. Лабораторные признаки диабетической нефропатии (гиперкреатининемия, МА, а также снижение значений СКФ) были максимально значимыми у обследованных из SAID-, SIDD- и SIRD-кластеров СД. В то же время повышение уровня печеночных трансаминаз наиболее часто отмечалось у представителей 3-го и 4-го кластеров (табл. 2).
Далее проводилась оценка клинико-лабораторных данных для определения частоты встречаемости хронических осложнений СД. Для диагностики микрососудистных осложнений использовались такие методы, как офтальмоскопия на расширенном зрачке. Наличие микроаневризм, мягких экссудатов, венозных деформаций, ретинальных геморрагий являлось критерием для выборки. Диабетическая нефропатия устанавливалась по лабораторным данным – снижению СКФ и наличию МА. Для подтверждения дистальной полинейропатии у всех пациентов производились осмотр лечащим врачом с определением чувствительности нижних конечностей и электронейромиография. НАЖБП устанавливалась на основании лабораторных показателей липидного обмена, нестабильных уровней трансаминаз, а также по данным ультразвукового исследования печени. О наличии макроангиопатии нижних конечностей судили по данным ультразвуковой допплерографии артерий нижних конечностей.
При изучении течения СД было установлено, что у лиц с 1-м, 2-м и 4-м набором признаков среди хронических осложнений наиболее часто встречается диабетическая ретинопатия (рис. 4). В то же время диабетическая нефропатия была характерна как для больных из 1-го и 2-го, так и для обследованных из 3-го кластера. Диабетическое поражение периферических нервных стволов наиболее часто отмечалось у обследованных из 2-го кластера СД, а в 3-й, 4-й и 5-й группе признаков оно показало примерно одинаковую частоту распространенности. Диабетическая макроангиопатия нижних конечностей значительно чаще отмечалась у больных из 5-го и 2-го кластера, а НАЖБП была больше характерна для лиц с абдоминальным ожирением, у которых наиболее часто отмечался 3-й и 4-й кластер признаков СД.
.png)
Выводы
Оценка клинического течения СД, определение новых факторов прогнозирования развития его ССО с позиции кластерных подходов позволят оптимизировать алгоритмы лечебно-профилактических мероприятий.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- International Diabetes Federation. IDF Diabetes Atlas. 10th edition. IDF; 2020.
- Care D., Suppl S. S. Cardiovascular Disease and Risk Management: Standards of Medical Care in Diabetes-2020 // Diabetes Care. 2020; 43 (June): S111-134.
- Дедов И. И., Шестакова М. В., Викулова О. К. и др. Атлас регистра сахарного диабета Российской Федерации. Статус 2018 г. // Сахарный диабет. 2019; 22 (2S): 4-61. [Dedov I. I., Shestakova M. V., Vikulova O. K. i dr. Atlas of the diabetes registry of the Russian Federation. Status 2018. // Sakharnyy diabet. 2019; 22 (2S): 4-61.]
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом / Под ред. И. И. Дедова, М. В. Шестаковой, А. Ю. Майорова. 10-й вып. (доп.). М., 2021. [Algorithms for specialized medical care for patients with diabetes mellitus / Pod red. I. I. Dedova, M. V. Shestakovoy, A. Yu. Mayorova. 10-y vyp. (dop.). M., 2021.]
- Дедов И. И., Шестакова М. В., Майоров А. Ю. и др. Клинические рекомендации. Сахарный диабет 1 типа у взрослых // Сахарный диабет. 2020; 23 (1S): 42-114. [Dedov I. I., Shestakova M. V., Mayorov A. Yu. i dr. Clinical recommendations. Diabetes mellitus type 1 in adults // Sakharnyy diabet. 2020; 23 (1S): 42-114.]
- Дедов И. И., Шестакова М. В., Майоров А. Ю. и др. Клинические рекомендации. Сахарный диабет 2 типа у взрослых // Сахарный диабет. 2020; 23 (2S): 4-102. [Dedov I. I., Shestakova M. V., Mayorov A. Yu. i dr. Clinical recommendations. Diabetes mellitus type 2 in adults // Sakharnyy diabet. 2020; 23 (2S): 4-102.]
- Петеркова В. А., Безлепкина О. Б., Кураева Т. Л. и др. Клинические рекомендации. Сахарный диабет 2 типа у детей. [Peterkova V. A., Bezlepkina O. B., Kurayeva T. L. i dr. Clinical recommendations. Type 2 diabetes in children.]
- Петеркова В. А., Шестакова М. В., Безлепкина О. Б. и др. Клинические рекомендации. Сахарный диабет 1 типа у детей // Сахарный диабет. 2020; 23 (1S): 4-40. [Peterkova V. A., Shestakova M. V., Bezlepkina O. B. i dr. Clinical recommendations. Diabetes mellitus type 1 in children // Sakharnyy diabet. 2020; 23 (1S): 4-40.]
- Дедов И. И. Эндокринология: национальное руководство / Под ред. И. И. Дедова, Г. А. Мельниченко. 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа, 2021. [Dedov I. I. Endocrinology: national leadership / Pod red. I. I. Dedova, G. A. Mel’nichenko. 2-ye izd., pererab. i dop. M.: GEOTAR-Media, 2021.]
- Cахарный диабет: многообразие клинических форм / Под ред. И. И. Дедова, М. В. Шестаковой. М.: ООО «Издательство «Медицинское информационное агентство», 2016. [Diabetes mellitus: variety of clinical forms / Pod red. I. I. Dedova, M. V. Shestakovoy. M.: OOO «Izdatel’stvo «Meditsinskoye informatsionnoye agentstvo», 2016.]
- DeFronzo R. A. Lilly lecture 1987. The triumvirate: beta-cell, muscle, liver. A collusion responsible for NIDDM // Diabetes. 1988; 37 (6): 667-687. DOI: 10.2337/diab.37.6.667. PMID: 3289989.
- Defronzo R. A. Banting Lecture. From the triumvirate to the ominous octet: a new paradigm for the treatment of type 2 diabetes mellitus // Diabetes. 2009; 58 (4): 773-795. DOI: 10.2337/db09-9028В.
- DeFronzo R. A., Ferrannini E., Groop L. et all. Type 2 diabetes mellitus // Nat Rev Dis Primers. 2015; 1: 15019. DOI: 10.1038/nrdp.2015.19. PMID: 27189025.
- Solis-Herrera C., Triplitt C., Reasner C., DeFronzo R. A. et al. Classification of Diabetes Mellitus. 2018 Feb 24. In: Feingold K. R., Anawalt B., Boyce A., Chrousos G., de Herder W. W., Dhatariya K., Dungan K., Hershman J. M., Hofland J., Kalra S., Kaltsas G., Koch C., Kopp P., Korbonits M., Kovacs C. S., Kuohung W., Laferrère B., Levy M., McGee E. A., McLachlan R., Morley J. E., New M., Purnell J., Sahay R., Singer F., Sperling M. A., Stratakis C. A., Trence D. L., Wilson D. P., editors. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000. PMID: 25905343.
- Solis-Herrera C., Triplitt C., Cersosimo E., DeFronzo R. A. Pathogenesis of Type 2 Diabetes Mellitus. 2021 Sep 27. In: Feingold K. R., Anawalt B., Boyce A., Chrousos G., de Herder W. W., Dhatariya K., Dungan K., Hershman J. M., Hofland J., Kalra S., Kaltsas G., Koch C., Kopp P., Korbonits M., Kovacs C. S., Kuohung W., Laferrère B., Levy M., McGee E. A., McLachlan R., Morley J. E., New M., Purnell J., Sahay R., Singer F., Sperling M. A., Stratakis C. A., Trence D. L., Wilson D. P., editors. Endotext [Internet]. SouthDartmouth (MA): MDText.com, Inc.; 2000. PMID: 25905339.
- Шестакова Е. А., Скляник И. А., Паневина А. С. и др. С чем связано отсутствие нарушений углеводного обмена у лиц с длительным анамнезом ожирения – с низкой инсулинорезистентностью или сохранной секрецией инсулина? // Вестник РАМН. 2018; 73 (5): 344-353. DOI: 10.15690/vramn1027. [Shestakova Ye. A., Sklyanik I. A., Panevina A. S. i dr. What is the reason for the absence of carbohydrate metabolism disorders in persons with a long history of obesity – with low insulin resistance or preserved insulin secretion? // Vestnik RAMN. 2018; 73 (5): 344-353. DOI: 10.15690/vramn1027.]
- Stumvoll M., Goldstein B. J., van Haeften T. W. Type 2 diabetes: principles of pathogenesis and therapy // Lancet. 2005; 365 (9467): 1333-1346. DOI: 10.1016/S0140-6736(05)61032-X. PMID: 15823385.
- Майоров А. Ю. Инсулинорезистентность в патогенезе сахарного диабета 2 типа // Сахарный диабет. 2011; 14 (1): 35-45. [Mayorov A. Yu. Insulin resistance in the pathogenesis of type 2 diabetes // Sakharnyy diabet. 2011; 14 (1): 35-45]
- Ahrén B., Foley J. E. Improved glucose regulation in type 2 diabetic patients with DPP-4 inhibitors: focus on alpha and beta cell function and lipid metabolism // Diabetologia. 2016; 59 (5): 907-917. DOI: 10.1007/s00125-016-3899-2. Epub 2016 Feb 19. PMID: 26894277.
- Schwartz S. S., Epstein S., Corkey B. E. et al. The Time Is Right for a New Classification System for Diabetes: Rationale and Implications of the β-Cell-Centric Classification Schema // Diabetes Care. 2016; 39 (2): 179-186. DOI: 10.2337/dc15-1585. PMID: 26798148; PMCID: PMC5317235.
- Цыганкова О. В., Веретюк В. В., Аметов А. С. Инкретины сегодня: множественные эффекты и терапевтический потенциал // Сахарный диабет. 2019; 22 (1): 70-78. [Tsygankova O. V., Veretyuk V. V., Ametov A. S. Incretins today: multiple effects and therapeutic potential // Sakharnyy diabet. 2019; 22 (1): 70-78.]
- Turnbaugh P. J., Hamady M., Yatsunenko T. et al. A core gut microbiome in obese and lean twins // Nature. 2009; 457 (7228): 480-484. DOI: 10.1038/nature07540. Epub 2008 Nov 30. PMID: 19043404; PMCID: PMC2677729.
- Domingueti C. P., Dusse L. M., Carvalho M. D. et al. Diabetes mellitus: The linkage between oxidative stress, inflammation, hypercoagulability and vascular complications // J Diabetes Complications. 2016; 30 (4): 738-745. DOI: 10.1016/j.jdiacomp.2015.12.018. Epub 2015 Dec 18. PMID: 26781070.
- Тимакова А. А., Салтыков Б. Б. Особенности развития латентного диабета взрослых (LADA) // Архив патологии. 2019; 81 (4): 78-82. [Timakova A. A., Saltykov B. B. Features of the development of latent diabetes in adults (LADA) // Arhiv patologii. 2019; 81 (4): 78-82.]
- Смирнова О. М., Кононенко И. В., Дедов И. И. Гетерогенность сахарного диабета. Аутоиммунный латентный сахарный диабет у взрослых (LADA): определение, распространенность, клинические особенности, диагностика, принципы лечения // Сахарный диабет. 2008; 11 (4): 18-23. [Smirnova O. M., Kononenko I. V., Dedov I. I. Heterogeneity of diabetes mellitus. Autoimmune latent diabetes mellitus in adults (LADA): definition, prevalence, clinical features, diagnosis, treatment principles // Sakharnyy diabet. 2008; 11 (4): 18-23.]
- Российское общество детских эндокринологов. Федеральные клинические рекомендации по диагностике и лечению моногенных форм сахарного диабета у детей и подростков. 2013; 36. [Russian Society of Pediatric Endocrinologists. Federal clinical guidelines for the diagnosis and treatment of monogenic forms of diabetes mellitus in children and adolescents. 2013; 36]
- Дедов И. И., Зубкова Н. А., Арбатская Н. Ю. и др. MODY тип 2: клинические и молекулярно-генетические характеристики 13 случаев заболевания. Первое описание МОDY в России // Проблемы эндокринологии. 2009; 55 (3): 3-7. [Dedov I. I., Zubkova N. A., Arbatskaya N. Yu. i dr. MODY type 2: clinical and molecular genetic characteristics of 13 cases. The first description of MODY in Russia // Problemy endokrinologii. 2009; 55 (3): 3-7.]
- Кононенко И. В., Смирнова О. М., Майоров А. Ю. и др. Классификация сахарного диабета. ВОЗ 2019 г. Что нового? // Сахарный диабет. 2020; 23 (4): 329-339. [Kononenko I. V., Smirnova O. M., Mayorov A. Yu. i dr. Classification of diabetes mellitus. WHO 2019 What’s new? // Sakharnyy diabet. 2020; 23 (4): 329-339]
- Alberti K. G., Zimmet P. Z. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: diagnosis and classification of diabetes mellitus provisional report of a WHO consultation // Diabet Med. 1998; 15 (7): 539-553. DOI: 10.1002/(SICI)1096-9136(199807)15:73.0.CO;2-S. PMID: 9686693.
- Ahlqvist Emma, Petter Storm, Annemari Käräjämäki et al. Novelsubgroupsofadult-onset diabetes and their association with outcomes: a data-driven cluster analysis of six variables // Lancet Diabetes Endocrinol. 2018; 6 (5): 361-369. DOI: 10.1016/S2213-8587(18)30051-2. Epub 2018 Mar 5. PMID: 29503172.
- Zaharia O. P., Strassburger K., Strom A. et al. German Diabetes Study Group. Risk of diabetes-associated diseases in subgroups of patients with recent-onset diabetes: a 5-year follow-up study // Lancet Diabetes Endocrinol. 2019; 7 (9): 684-694. DOI: 10.1016/S2213-8587(19)30187-1. Epub 2019 Jul 22. PMID: 31345776.
- Slieker R. C., Donnelly L. A., Fitipaldi H. et al.Replicationandcross-validationof type 2 diabetes subtypes based on clinical variables: an IMI-RHAPSODY study // Diabetologia. 2021; 64 (9): 1982-1989. DOI: 10.1007/s00125-021-05490-8. Epub 2021 Jun 10. PMID: 34110439; PMCID: PMC8382625.
- Xing L., Peng F., Liang Q. et al. ClinicalCharacteristicsandRisk of Diabetic Complications in Data-Driven Clusters Among Type 2 Diabetes // Front Endocrinol (Lausanne). 2021; 12: 617-628. DOI: 10.3389/fendo.2021.617628. PMID: 34276555; PMCID: PMC8281969.
- Slieker R. C. et аll. Novel biomarkers for glycaemic deterioration in type 2 diabetes: an IMI RHAPSODY study // Endocrinology (including Diabetes Mellitus and MetabolicDisease). 2021.
Л. А. Куденцова 1 , ORCID: 0000-0002-0076-5594, lakudentsova@list.ru
Д. В. Давыдов 1, 2 , ORCID: 0000-0001- 5449-9394, davydov_dv@rudn.iniversity
С. В. Чернавский 1, 3 , ORCID: 0000-0001-5260-8761, chernavskijsv@mail.ru
А. А. Стремоухов 3 , ORCID: 0000-0002-4393-3543, astremo@bk.ru
1 Федеральное государственное бюджетное учреждение Главный военный клинический госпиталь имени академика Н. Н. Бурденко Министерства обороны Российской Федерации; 105094, Россия, Москва, Госпитальная пл., 3
2 Федеральное государственное автономное образовательное учреждение высшего образования Российский университет дружбы народов; 117198, Россия, Москва, ул. Миклухо-Маклая, 6
3 Федеральное государственное бюджетное образовательное учреждение дополнительного профессионального образования Российская медицинская академия непрерывного профессионального образования Министерства здравоохранения Российской Федерации; 125445, Россия, Москва, ул. Смольная, 38
Сведения об авторах:
Куденцова Людмила Александровна, эндокринолог Федерального государственного бюджетного учреждения Главный военный клинический госпиталь имени академика Н. Н. Бурденко Министерства обороны Российской Федерации; 105094, Россия, Москва, Госпитальная пл., 3; akudentsova@list.ru
Давыдов Денис Владимирович, д.м.н., профессор кафедры травматологии и ортопедии Федерального государственного автономного образовательного учреждения высшего образования Российский университет дружбы народов; 117198, Россия, Москва, ул. Миклухо-Маклая, 6; начальник Федерального государственного бюджетного учреждения Главный военный клинический госпиталь имени академика Н. Н. Бурденко Министерства обороны Российской Федерации; 105094, Россия, Москва, Госпитальная пл., 3; davydov_dv@rudn.iniversity
Чернавский Сергей Вячеславович, д.м.н., доцент кафедры общей врачебной практики и поликлинической терапии Федерального государственного бюджетного образовательного учреждения дополнительного профессионального образования Российская медицинская академия непрерывного профессионального образования Министерства здравоохранения Российской Федерации; 125445, Россия, Москва, ул. Смольная, 38; эндокринолог Федерального государственного бюджетного учреждения Главный военный клинический госпиталь имени академика Н. Н. Бурденко Министерства обороны Российской Федерации; 105094, Россия, Москва, Госпитальная пл., 3; заслуженный врач Российской Федерации; chernavskijsv@mail.ru
Стремоухов Анатолий Анатольевич, д.м.н., профессор, заведующий кафедрой общей врачебной практики и поликлинической терапии Федерального государственного бюджетного образовательного учреждения дополнительного профессионального образования Российская медицинская академия непрерывного профессионального образования Министерства здравоохранения Российской Федерации; 125445, Россия, Москва, ул. Смольная, 38; astremo@bk.ru
Information about the authors:
Luydmila A. Kudentsova, endocrinologist of the Federal State Budgetary Institution Main Military Clinical Hospital named after Academician N. N. Burdenko Ministry of Defense of the Russian Federation; 3 Hospitalnaya Square, Moscow, 105094, Russia; akudentsova@list.ru
Denis V. Davydov, Dr. of Sci. (Med.), Professor of the Department of Traumatology and Orthopedics at the Federal State Autonomous Educational Institution of Higher Education Peoples’ Friendship University of Russia; 6 Miklukho-Maklaya str., Moscow, 117198, Russia; Head of the Federal State Budgetary Institution Main Military Clinical Hospital named after Academician N. N. Burdenko Ministry of Defense of the Russian Federation; 3 Hospitalnaya Square, Moscow, 105094, Russia; davydov_dv@rudn.iniversity
Sergey V. Chernavsky, Dr. of Sci. (Med.), Associate Professor of the Department of General Medical Practice and Polyclinic Therapy at the Federal State Budgetary Educational Institution of Additional Professional Education Russian Medical Academy of Continuous Professional Education of the Ministry of Health of the Russian Federation; 38 Smolnaya str., Moscow, 125445, Russia; endocrinologist of the Federal State Budgetary Institution Main Military Clinical Hospital named after Academician N. N. Burdenko Ministry of Defense of the Russian Federation; 3 Hospitalnaya Square, Moscow, 105094, Russia; Honored Doctor of the Russian Federation; chernavskijsv@mail.ru
Anatoly A. Stremoukhov, Dr. of Sci. (Med.), Professor, Head of the Department of General Medical Practice and Polyclinic Therapy at the Federal State Budgetary Educational Institution of Additional Professional Education Russian Medical Academy of Continuous Professional Education of the Ministry of Health of the Russian Federation; 38 Smolnaya str., Moscow, 125445, Russia; astremo@bk.ru
Классификация сахарного диабета: новый взгляд на проблему/ Л. А. Куденцова, Д. В. Давыдов, С. В. Чернавский, А. А. Стремоухов
Для цитирования: Куденцова Л. А., Давыдов Д. В., Чернавский С. В., Стремоухов А. А. Классификация сахарного диабета: новый взгляд на проблему // Лечащий Врач. 2022; 5-6 (25): 84-90. DOI: 10.51793/OS.2022.25.6.015
Теги: диабет, сердечно-сосудистые осложнения, профилактика
Источник https://journals.ssau.ru/files/journals/14/articles/12547/supp/12547-38604-1-SP.xml
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/diabetes-mellitus-1
Источник https://www.lvrach.ru/2022/05-06/15438357