Колит
Статья описана в ознакомительных целях. Мы рекомендуем вам посетить врача-гастроэнтеролога, проктолога, сделать эндоскопические и проктологические исследования, сдать анализы.
Клиника в Уручье
Колит кишечника является патологическим состоянием слизистой оболочки толстого кишечника. Для этого заболевания характерный воспалительный процесс с соответствующими симптомами. В большинстве случаев болезнь диагностируется у мужчин 40-60 лет и у женщин 20-60 лет. Причинами развития патологии являются ишемические, лекарственные поражения клеток слизистой оболочки. Проявляется недуг болезненными ощущениями в кишечнике, метеоризмом, диареей или хроническим запором. Такое состояние ухудшает качество жизни человека, может спровоцировать различные осложнения и последствия. Поэтому важно проводить своевременное лечение колита, которое заключается приеме лекарственных средств – эубиотиков, ферментных препаратов, антигельминтных и антибактериальных лекарств. Дополнительно врачами назначается физиотерапевтическое лечение.
Причины возникновения
На сегодняшний день достоверный причины развития данной патологии до конца не изучены. Ученые и медики предполагают только несколько благоприятных для развития колита факторов. Опасность появления болезни увеличивается при наличии сразу нескольких провоцирующих условий. Многие гастроэнтерологи и инфекционисты считают, что колит у взрослых имеет аутоиммунное происхождение, возникает на фоне того, что естественные резистентные функции организма начинают атаковать здоровые клетки. Считается, что такая патология обусловлена наследственной склонностью к таким негативным факторам:
- внедрение в ткани кишечника патогенной микрофлоры;
- продолжительный курс приема нестероидных противовоспалительных препаратов, антибиотиков;
- частичная либо полноценная эмболия артерий, вследствие которой нарушается кровоснабжение в тканях толстого кишечника.
Спровоцировать развитие хронического колита могут прочие заболевания органов желудочно-кишечного тракта, своевременная терапия которых отсутствует. Появление данного недуга может быть вызвано перекусами на бегу, употреблением некачественных продуктов. Если человек вынужден был в течение продолжительного периода времени принимать антибактериальные препараты, может развиваться колит медикаментозного генезиса. Если постоянно присутствует раздражение тканей слизистой оболочки толстого и тонкого кишечника, развивается механический колит. Если присутствует аллергическая реакция на определенные продукты, диагностируют развитие аллергического колита. Если возникает эмболия аорты кишечника, диагностируют ишемический колит, а у людей преклонного возраста чаще всего развивается атоническая форма заболевания.
При исследовании под микроскопом не обнаруживаются какие-либо изменения на поверхности слизистой оболочки. Эндоскопическое исследование также применяется, как и колоноскопия. С помощью биопсии и прочих методов исследования удается обнаружить развитие колита у женщин и мужчин. Патогенная микрофлора, вирусы, паразиты и простейшие постоянно присутствуют в полости кишечника и на его слизистых оболочках. В норме они ничем себя не проявляют, поскольку существует баланс между полезной и условно-патогенной микрофлорой. При ухудшении естественных защитных функций организма патогенная микрофлора активизируется, начинает развиваться, вызывая различные заболевания.
Если кровообращение в толстом кишечнике нарушено, существует риск кровоизлияний и язв, так развивается колит ишемического происхождения. Когда кровоток возобновляется, появляется опасность реперфузионного синдрома, при котором развиваются тяжелые патологии кишечника. Это может спровоцировать раковые заболевания. Ишемический колит нередко диагностируется у людей, которые страдают нарушениями свертываемости крови.
Среди провоцирующих факторов развития колита можно выделить:
- воздействие патогенной и условно-патогенной микрофлоры – бактерий, вирусов, паразитов, простейших;
- заболевания органов желудочно-кишечного тракта – язвенное заболевание, гастриты различного генезиса, панкреатит, гастроэнтерит, холецистит;
- хронические инфекционные заболевания – отит, этмоидит, фарингит, ларингит, бронхит, тонзиллит, пневмония, синусит, гайморит, а также туберкулез, при которых инфекционные агенты проникают из органов дыхательной системы и слуха в кишечник, вызывая развитие воспалительного процесса;
- психоэмоциональное потрясение, хронические стрессы;
- отсутствие сбалансированного рациона, частые переедания, регулярное употребление жареных и острых блюд, мучных изделий, сладостей, высокоуглеводных продуктов, некачественные продукты, дефицит клетчатки;
- наличие аутоиммунных болезней;
- травмы кишечника, хирургическое лечение – это становится причиной спаек и нарушения функции;
- продолжительный курс приема медикаментозных средств без контроля врача;
- интоксикация;
- дивертикулез, полипоз и прочие врожденные дефекты;
- наличие патологической подвижности тонкого или толстого кишечника;
- глютеновая непереносимость, недостаточность выработки ферментов.
Риск развития патологического процесса увеличивается при наличии нескольких провоцирующих факторов.
Симптомы
Острая стадия колита проявляется такими симптомами:
- схваткообразными болями;
- повышенным газообразованием, метеоризмом, урчанием и вздутием живота;
- застоем каловых масс, формированием конкрементов;
- постоянными потугами к дефекации, нарушением процесса опорожнения кишечника;
- диареей с повышением артериального давления;
- запорами, на фоне которых появляются анальные трещины, кровоточивость, развивается внутренний или внешний геморрой;
- субфебрильной или фебрильной гипертермией, это связано с воспалительными процессами;
- вкраплениями и примесями крови, слизи, гноя в каловых массах;
- ухудшением или отсутствием аппетита, резким снижением массы тела;
- приступами тошноты, частыми рвотными позывами, которые возникают после основных приемов пищи;
- быстрой усталостью, повышенной утомляемостью.
У представительниц женского пола симптомы колита похожи на клиническую картину гинекологических заболеваний. В некоторых случаях сложно поставить диагноз, поскольку симптоматика напоминает признаки оофорита, аднексита либо сальпингоофорита, эндометриоза и полипоза матки. В данном случае нужна дифференциальная диагностика.
На ранних этапах развития патологического процесса явный дискомфорт отсутствует. А когда болезнь переходит в запущенную стадию, симптоматика наблюдается в течение всего дня, боль при колите не прекращается даже если человек принимает болеутоляющие препараты. Развитие хронического колита сопровождается такой клинической картиной:
- тяжестью в животе;
- болезненностью, которая становится более интенсивной после физических нагрузок;
- ноющими или схваткообразными болями, которые отдают слева под ребра;
- частыми позывами к опорожнению кишечника;
- болезненностью после дефекации, которая сопровождается на протяжении нескольких часов;
- приступами тошноты или рвоты, которые не приносят облегчения и появляются чаще после приема пищи;
- приступами головных болей;
- в каловых массах присутствуют примеси крови, слизи или гноя;
- сильной слабостью;
- субфебрильной гипертермией, которая сохраняется в течение длительного времени;
- утратой аппетита, снижением массы тела;
- дискомфортом при опорожнении кишечника.
При спастическом колите возникает расстройство кишечника, которое сменяется запором.
Иногда развитие колита сопровождается высыпаниями на поверхности эпидермиса, раздражением конъюнктивы, болезненностью в суставном аппарате.
Виды
Разновидности болезни обусловлены причиной ее развития. Чаще всего диагностируют инфекционный, ишемический, медикаментозный, микроскопический, лучевой или язвенный колит.
Инфекционный

Такой вид болезни встречается у взрослых и детей. Заболевание распространенное, возникает при проникновении в организм патогенной микрофлоры извне либо при активизации болезнетворных микроорганизмов в кишечнике. Воспалительный процесс часто развивается на фоне проживания в антисанитарных условиях, в слишком жарком климате. Лечением такой формы колита занимается врач-инфекционист. Нельзя заниматься самостоятельным лечением, чтобы не спровоцировать такое последствие, как атрофический колит. При такой форме болезни появляются приступы боли, параллельно возникают трудности с опорожнением кишечника, человек начинает терять вес. При таком состоянии могут развиваться дополнительные болезни и последствия.
Ишемический
Симптоматика такой формы болезни появляется во взрослом возрасте, после 45 лет. Вызвать развитие патологического процесса может нарушение микроциркуляции крови с эмболией кишечной аорты. Если нарушено кровообращение в этом органе, начинает развиваться воспалительный процесс. Он приобретает затяжной характер. Важно не игнорировать сигналы организма и вовремя проводить лечение, чтобы предупредить развитие некроза. Лечение проводит врач-колопроктолог.
Медикаментозный

Причиной развития болезни становится длительный прием сильнодействующих медикаментозных средств – нестероидных противовоспалительных препаратов, антибиотиков, гормональных средств. Такие лекарства должны приниматься под контролем врача. Также если появляются первые тревожные признаки, следует посетить лечащего доктора, который при необходимости скорректирует схему терапии.
Микроскопический

Такая форма недуга характерна для людей, страдающих аутоиммунными заболеваниями. При нарушениях работы органов и систем организм становится ослабленным к влиянию патогенных микроорганизмов. Острую форму колита можно купировать медикаментозными средствами. Но если человек страдает аутоиммунной болезнью, справиться с такой патологией нелегко, она может приобретать хроническую форму.
Язвенный

Появляется, независимо от возрастной категории, но чаще диагностируется у пациентов с 15 до 25-летнего возраста. Одинаково часто появляется у мужчин и женщин. Выяснить причину его появления до сих пор не удалось. Многие врачи считают, что язвенный колит имеет аутоиммунное происхождение, которое сопровождается разрушением собственных тканей организма при активизации защитной системы. Ученые предполагают, что такие процессы являются наследственными. Лечение заключается в облегчении состояния и предупреждении дальнейшего развития патологии. В большинстве случаев используется медикаментозная терапия. Иногда нужно вмешательство хирурга. Лечением занимается гастроэнтеролог.
Также есть две формы болезни – острая и хроническая. При отсутствии лечения острая форма переходит в хроническую, терапия которой очень сложная.
В зависимости от течения, выделяют острую и хроническую форму.
Острая
Для этой формы болезни характерны ярко выраженные симптомы:
- специфические болезненные ощущения внизу живота;
- повышенное газообразование, метеоризм, вздутие;
- кровяные прожилки и вкрапления крови в каловых массах;
- приступы тошноты;
- частые позывы к дефекации, в том числе и императивные.
Такая патология часто становится хронической. Также на ее фоне может развиваться язва кишечника. При хронической форме происходит воспалительный процесс в желудке и тонком кишечнике.
Хроническая
Для этой формы недуга характерны аномальные изменения в тканях слизистой оболочки. Возникают они на фоне продолжительного воспалительного процесса. В тканях развивается дистрофия, нарушаются функции толстого кишечника. Симптомы менее выражены, периодически возникают рецидивы обострения. У каждого третьего пациента с хроническим колитом обнаруживаются кишечные инфекции – сальмонеллез, дизентерия. Во многих случаях причиной болезнь является дисбактериоз, который возникает после продолжительного лечения антибактериальными препаратами.
Есть также характеристика заболевания, которая обусловлена распространенностью и локализацией патологического процесса.
Диффузный

Развивается в двух или трех отделах органа. Проявляется ярко выраженной клинической картиной – диареей, субфебрильной гипертермией, интенсивными болями внизу живота.
Проктосигмоидит
Развивается в тканях сигмовидной и прямой кишки. Клиническая картина на этапе обострения яркая, затем становится смазанной. При отсутствии лечения возникают последствия в виде парапроктита, проктита и онкологических процессов.
Сегментарный
Развивается только в одном отделе кишечного тракта. Симптоматика ярко выраженная.
Панколит
Патологические процессы локализуются во всех отделах кишечного тракта.
Тифлит
Заболевание распространено в структурах слепой кишки.
Проктит

Воспалительный процесс и патологические изменения тканей затрагивают прямую кишку, дополняются диареей, хроническими запорами. Может появляться анальная трещина, кровоточивость в процессе дефекации. Есть опасность развития внутреннего или наружного геморроя.
В зависимости от изменений в слизистых оболочках
- Язвенный. Возникает отечность слизистой, на ее поверхности формируются язвочки.
- Геморрагический. Наблюдаются очаги кровоизлияний.
- Атрофический. По поверхности всего органа возникают атрофические процессы.
- Спастический. Сильный колит сопровождается интенсивными спазмами, схваткообразными болями по всему кишечному тракту, дополнительно нарушается перистальтика органа.
- Эрозивный. Сопровождается развитием эрозий. Клиническая картина неярко выраженная.
Диагностика

Диагностикой болезни занимаются колопроктологи, гастроэнтерологи или инфекционисты. Первичная консультация врача включает в себя сбор анамнестических данных, общий осмотр. Очень важно определить разновидность заболевания, от этого будет зависеть успешность терапии.
Среди лабораторных исследований можно выделить такие методы:
- лабораторное исследование анализов крови на общие показатели, которое позволит определить наличие воспалительного процесса;
- лабораторное исследование биохимических показателей крови, благодаря которому можно определить общее состояние организма, очаг воспалительного процесса и возможную причину;
- копрограмма, благодаря которой изучается характер каловых масс, определяется кровь, слизь или гной;
- анализ кала бактериологического характера, который позволит обнаружить количество лакто и бифидобактерий, с помощью такого метода определяется наличие дисбактериоза;
- анализ кала на гельминтов – благодаря этому можно определить, являются ли паразиты причиной развития болезни.
Инструментальные методы исследования:
- аноскопия – позволяет оценить, в каком состоянии находятся ткани слизистой оболочки;
- колоноскопия – очень информативный метод, позволяет провести гистологическое исследование биоматериала, полученного из слизистой, дает возможность определить наличие новообразований и полипов;
- ректороманоскопия – исследуется прямая кишка, анальное отверстие;
- ирригоскопия – при проведении рентгенографии используют контрастное вещество, чтобы установить, где локализуется воспалительный процесс;
- биопсия и дальнейшее гистологическое исследование – позволяет поставить точный диагноз, исключить новообразования;
- фиброилеоколоноскопия – позволяет определить очаг воспаления, стадию развития заболевания;
- ультразвуковое исследование брюшной полости;
- ангиография – назначается при подозрении на эмболию кишечной аорты.
При своевременно проведенной диагностике и правильно назначенной терапии можно исключить развитие опасных последствий.
Лечение
Лечение должно быть комплексным. Применения только медикаментозных средств недостаточно.
Питание

Независимо от обнаруженной формы и стадии болезни, составляется правильный рацион. Так нагрузка на органы пищеварительной системы значительно снижается. Активизируются процессы регенерации тканей слизистой оболочки, восстанавливается полноценная перистальтика. Поэтому следует отказаться от продуктов, которые сложно усваиваются, вызывают процессы брожения и гниения – бобовые, копченые продукты, жирные блюда, сладости, соусы, пряности, свежие фрукты, маринованные и жаренные блюда.
Чтобы улучшить перистальтику, рекомендуется употреблять как можно больше клетчатки. Блюда не рекомендуется жарить. Лучше отваривать, тушить, запекать или готовить на пару. Следует придерживаться принципов дробного питания – порции должны быть небольшими, но питаться каждые два-три часа. Употреблять достаточное количество чистой питьевой воды, отказаться от газированных напитков и алкоголя.
Когда болезнь обостряется, следует предпринять меры, которые позволят быстрее усвоить пищу. Для этого уменьшить порции и обязательно придерживаться диеты, назначенной доктором.
Лечение медикаментозными препаратами

Задачей медикаментозной терапии является купирование воспалительного процесса и предупреждение дальнейшего распространения патологических изменений. Назначаются такие виды лекарственных средств:
- противомикробные и антибактериальные препараты – позволяют нейтрализовать воздействие патогенной микрофлоры;
- вяжущие, сорбенты – помогают избавиться от расстройства кишечника и хронической диареи;
- спазмолитики – помогают избавиться от спастических, схваткообразных болей в любом отделе кишечного тракта;
- пробиотики, пребиотики – восстанавливают нормальную микрофлору, избавляют от дисбактериоза, подавляют активность условно-патогенной микрофлоры;
- противопаразитарные – применяются, если диагностирована паразитарная инвазия;
- иммуносупрессоры. Применяются при ухудшении естественных защитных функций организма, показаны для активизации иммунитета;
- противодиарейные. Снижают перистальтику кишечника и помогают избавиться от расстройства.
Лечение неспецифического язвенного колита требует особой тщательности. Такая болезнь имеет аутоиммунной происхождение. Поэтому в лечении используются специфические препараты. Терапия проводится с помощью цитостатиков, глюкокортикостероидов, аминосалицилатов. Пациент должен регулярно проходить осмотр у гастроэнтеролога, чтобы контролировать состояние.
Хирургическое вмешательство
Используется в редких ситуациях, при неэффективности медикаментозной терапии, если есть опасность для жизни. В большинстве случаев оперативное лечение применяется для избавления от последствий колитов – кишечной инвагинации, внутреннего кровотечения, перитонита, новообразований.
Выбор лечения обусловлен стадией болезни, локализацией патологического процесса, выраженностью клинической картины и общим состоянием пациента.
Профилактика заболевания

Если диагностика и лечение проводятся своевременно, удается предупредить дальнейшее развитие болезни и стабилизировать состояние пациента. Чтобы предупредить дальнейшее обострение недуга, рекомендуется:
- соблюдать принципы правильного питания, рацион должен быть сбалансированным, в нем должно быть достаточное количество клетчатки, чистой воды, рекомендуется отказаться от употребления спиртных напитков, жареных, соленых и копченых блюд, жирных мясных бульонов, фаст-фуда;
- увеличить количество физических нагрузок, которые позволят улучшить процессы метаболизма и активизируют перистальтику в кишечном тракте;
- научиться справляться со стрессовыми ситуациями, если есть необходимость, обратиться к невропатологу, который назначит соответствующие препараты;
- минимизировать количество вредных привычек;
- вовремя заниматься лечением инфекционных и хронических заболеваний пищеварительной системы.
Также важно регулярно проходить профилактические осмотры, благодаря которым воспалительный процесс можно обнаружить на ранней стадии развития и начать своевременное лечение. Также не стоит заниматься самостоятельным лечением, а при необходимости проходить курс лечения антибактериальными или нестероидными противовоспалительными средствами, параллельно обязательно принимать пробиотики и пребиотики для восстановления кишечной микрофлоры и предупреждения развития дисбактериоза. При необходимости лечения подобными лекарственными средствами следует проводить регулярный мониторинг анализов крови, проходить ультразвуковое исследование.
При своевременно проведенной терапии удается избежать таких опасных последствий колитов, как сепсис, кишечная инвагинация, выраженная интоксикация, обезвоживание. Не стоит игнорировать первые симптомы болезни, как можно раньше посетить гастроэнтеролога. Чем раньше будет обнаружено заболевание, тем эффективнее будет терапия.
Статья описана в ознакомительных целях. Мы рекомендуем вам посетить врача-гастроэнтеролога, проктолога, сделать эндоскопические и проктологические исследования, сдать анализы.
Клиника в Уруьче
- Консультация врача-гастроэнтеролога
- Гастрит
- Холецистит
- Желчекаменная болезнь
- Дуоденит
- Цирроз печени
Спастический колит
Спастический колит — это один из воспалительных патологических процессов, который находится в кишечнике и связан с проблемами моторики. Главное проявление болезни — возникновение регулярных спазмов. Заболевание довольно опасное, может стать причиной развития других воспалений в разных отделах ЖКТ.
В группе риска находятся женщины (они болеют чаще) и дети с самых ранних лет.
Симптомы
Приступообразные боли в кишечнике — наиболее распространенный симптом спастического колита. Причем боль наблюдается как днем, так и в ночное время, несколько ослабевая после похода в туалет (дефекации). Иные симптомы зависят от того, на какой стадии находится заболевание. К ним относят:
- Вздутие, метеоризм с болями, урчание в животе. Часто мышцы живота сильно напряжены.
- Отрыжка. Она может быть просто воздухом либо кислотой. Во втором случае речь идет о наличии каких-либо осложнений — то есть воспалительный процесс распространился за пределы кишечника.
- Запор либо диарея.
- Возникновение ложных позывов к дефекации. А если удалось сходить в туалет, есть ощущение, что кишечник опорожнился не полностью.
- Плохой аппетит, чувство тошноты при взгляде на еду.
- Сильный налет на языке, ощущение горечи во рту, зловонный запах дыхания.
- Примесь крови и слизи в кале. Этот симптом спастического колита кишечника необязательный — чаще наблюдается тогда, когда к болезни присоединяются другие заболевания.
Температура обычно не повышается, также не наблюдается резкого снижения веса. У отдельных пациентов на фоне болезненного состояния кишечника начинается сильная потливость.
У детей
Спастический колит у детей имеет свои особенности. У малышей он вполне может сопровождаться температурой, а примеси крови и слизи в кале возникают чаще и быстрее. Основными причинами болезни в детском возрасте являются психотравмирующие факторы, инфекционное и бактериальное поражение ЖКТ.
В группу риска входят слабые дети и малыши, которых кормят искусственно. Нередко у маленьких пациентов проявляются такие внекишечные симптомы, как тахикардия, потливость, головные боли.
Осложнения
Симптомы при таком заболевании постоянно нарастают, из-за чего пациент страдает, а качество его жизни значительно ухудшается. Если же долго терпеть, могут начаться и более серьезные последствия. Так, диарея приводит к обезвоживанию и проблемам с сердцем, почками, другими органами. Запоры могут стать причиной кишечной непроходимости — вплоть до того, что понадобится хирургическое вмешательство. Спастический колит — это небезобидное заболевание, поэтому лечить его нужно своевременно, не дожидаясь, пока начнутся еще более серьезные проблемы.
Причины
Главная причина спастического колита кишечника — нарушение режима питания. Это употребление неправильных (неподходящих человеку) продуктов на фоне сниженного иммунитета, ослабленного организма.

Другие причины и провоцирующие факторы, которые способны вызвать симптомы спастического колита, — это:
- Наследственная предрасположенность к заболеванию.
- Осложнения некоторых видов аллергий.
- Дисбаланс гормонов в организме. А он уже вызывается рядом своих причин.
- Воздействие на ЖКТ паразитов.
- Регулярный, затяжной стресс.
- Сильная чувствительность ЖКТ у конкретного человека.
- Осложнения после хирургического вмешательства.
- Травмы пищеварительного тракта.
- Вредные привычки — злоупотребление спиртными напитками, курение.
- Бесконтрольное использование некоторых лекарственных препаратов. Чаще всего речь идет о слабительных и антибиотиках.
- Постоянные запоры.
- Несоблюдение личной гигиены и т. д.
Причин острого и хронического спастического колита очень много — часто они действуют на организм в совокупности.
Диагностика
Для диагностики заболевания обращаются к гастроэнтерологу. Для начала пациента осматривают, пальпируют область живота и опрашивают. Затем назначается ряд процедур и обследований:
- Общий и биохимический анализы крови, а также исследование на целиакию.
- Исследование кала на яйца паразитов, примести слизи и крови.
- Копроцитограмма (исследование кала под микроскопом).
- Колоноскопия, ирригоскопия, аноректальная манометрия и ряд других подобных исследований — в зависимости от ситуации и назначений врача.
- УЗИ органов малого таза и органов брюшной полости.
- КТ кишечника.
Чем обширнее поражение, тем больше исследований может понадобиться, чтобы максимально точно увидеть картину заболевания и назначить эффективную программу лечения.
Лечение
Это тот случай, когда любые самостоятельные действия запрещены — при первых же признаках заболевания необходимо обращаться к врачу. Сразу посещают гастроэнтеролога — такие специалисты есть в АО «Медицина» в Москве. Каждый пациент, который обратится за помощью в клинику, пройдет тщательную диагностику и получит грамотные рекомендации по любому вопросу.
Обычно лечение спастического колита включает консервативные методы и диету. Пациенту назначают разные медикаменты:
- спазмолитики,
- ферментные средства,
- лекарства против диареи,
- энтеросорбенты,
- противовоспалительные,
- лекарства для восстановления микрофлоры.

Ничего из этого нельзя употреблять самостоятельно. Список подходящих медикаментов немаленький, но их комбинация — сложный процесс, за который несет ответственность лечащий врач. Что касается народных способов лечения, то в редких случаях доктор может порекомендовать отдельные травяные сборы — но это лишь небольшое дополнение к общему плану. Такие средства никак не заменяют традиционные лекарства.
Диета при спастическом колите очень важна. Правильное питание помогает выздоравливать и держать заболевание под контролем. Обычно из рациона исключают мучную продукцию, маринованные, острые, жареные и очень жирные блюда, молоко. Диета может быть индивидуальной, потому что важно убрать продукты, стимулирующие повышенное газообразование — а у разных пациентов это разные вещи.
При этом диета при спастическом колите подстраивается и под основные симптомы конкретного пациента. Если он страдает запорами, нужно есть больше продуктов с клетчаткой (но ни в коем случае не слабительные), если диареей — блюда, которые могут закрепить стул. Все обсуждается индивидуально.
Профилактика
Чтобы симптомы и лечение спастического колита обошли вас стороной, необходимо придерживаться следующих советов:
- Вести умеренно активный образ жизни. Часто моторика кишечника нарушается из-за того, что человек постоянно сидит и мало двигается.
- Исключить переедания и голодания. Питание должно быть регулярным и адекватным.
- Питаться здоровой пищей, делать ставку на сбалансированный рацион.
- Избегать стрессов, лечить нервные расстройства — всегда следить за состоянием своей психики.
- Соблюдать необходимые меры гигиены, регулярно проверяться на наличие паразитов, проводить профилактику их появления.
- Контролировать режимы сна и отдыха.
- При неприятных симптомах в области ЖКТ (даже незначительных) обращаться за консультацией к гастроэнтерологу.
Как и для многих других заболеваний, в данном случае профилактикой будет здоровый образ жизни и внимание к тем переменам, которые происходят в организме.
Вопросы и ответы
В чем главный признак спастического колита?
Главный признак этого заболевания — нарушение моторной функции кишечника. Это отражено в названии недуга: спастический — от слова «спазм».
Какие нарушения стула бывают при спастическом колите?
Это зависит от вида заболевания. У части пациентов наблюдается диарея, у другой части — запор. Нередки и смешанные случаи, когда эти состояния чередуются.
Насколько опасен спастический колит?
В сложных случаях спастический колит может приводить к серьезным нарушениям — вплоть до того, что потребуется операция на кишечнике. А если операцию не сделать, жизнь пациента будет под угрозой.
Колит
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Что такое колит?
Колит — это воспалительное заболевание толстой кишки, причиной которого является ишемическое, инфекционное, лекарственное или иное поражение слизистой оболочки. Основными признаками колита кишечника являются боли в животе, метеоризм, расстройства пищеварения (диарея, запор). Как лечить колит? Терапия комплексная, назначается в зависимости от причин развития заболевания и включает прием эубиотиков, ферментов, этиотропное лечение (антигельминтные, антибактериальные препараты), физиотерапию, бальнеотерапию.
Причины и факторы риска развития патологии
- патогенные и условно-патогенные микроорганизмы (бактерии, паразиты);
- воспалительные заболевания органов пищеварения (язвенная болезнь, гастриты различной этиологии, панкреатит, холецистит, энтерит, желчнокаменная болезнь);
- очаги хронической инфекции в организме (патологии ЛОР-органов, дыхательных путей, гнойничковые болезни кожи, туберкулез), из которых возбудители могут попасть в пищеварительный тракт и вызвать воспаление;
- нервное перенапряжение, хронический стресс;
- неправильное питание (переедание, злоупотребление жареной и острой пищей, мучными изделиями, сладостями, употребление в пищу некачественных продуктов, нехватка клетчатки в рационе);
- аутоиммунные заболевания;
- травмы, перенесенные операции на органах пищеварения, после которых возникает спаечный процесс и нарушается работа кишечника;
- бесконтрольный прием некоторых лекарственных препаратов, интоксикация организма;
- врожденные патологии кишечника, связанные с его расширением или удлинением, формированием дивертикулов или полипов;
- патологическая подвижность отделов кишечника;
- непереносимость глютена, ферментативная недостаточность.
Классификация заболевания
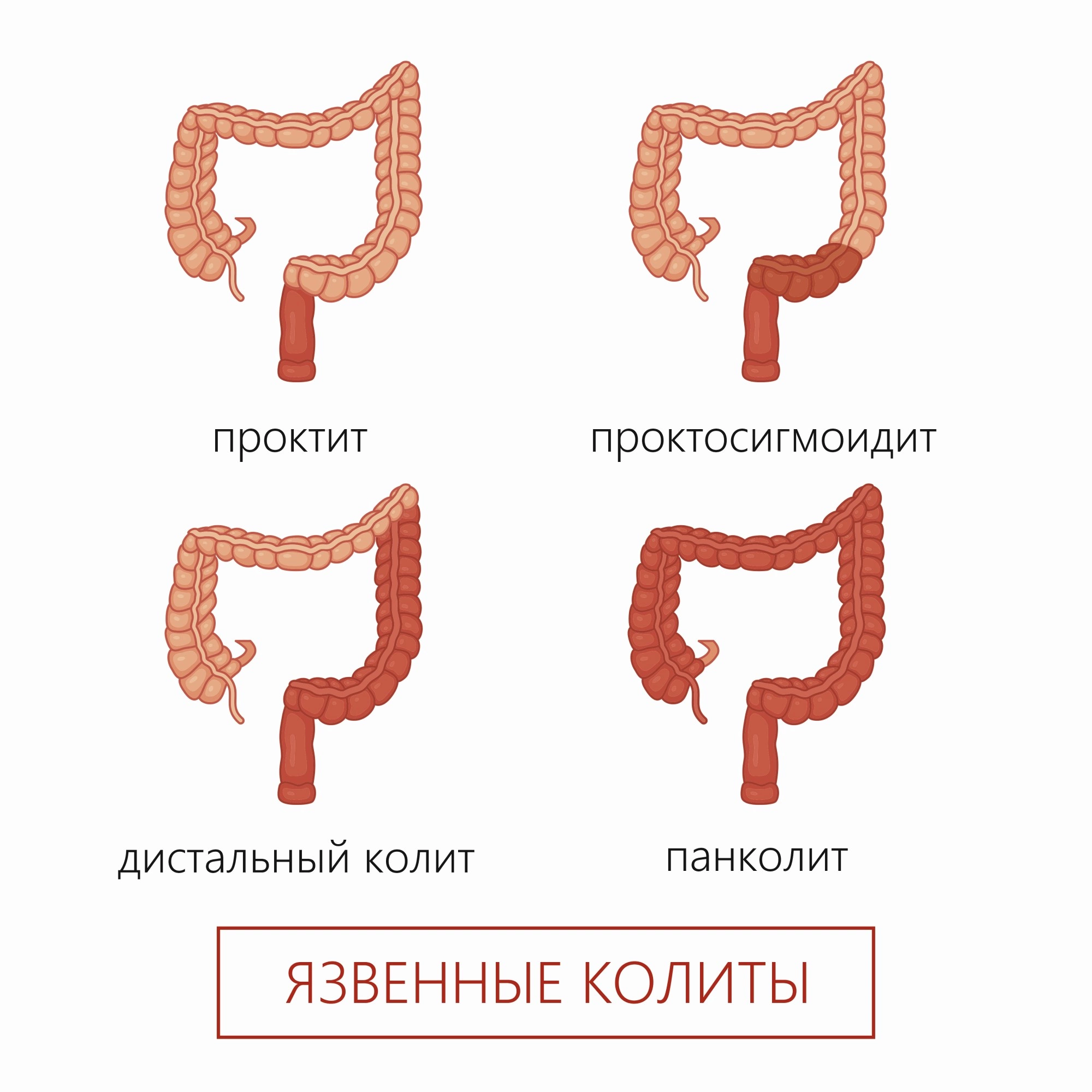
В зависимости от пораженных отделов кишечника выделяют следующие виды заболевания:
- тифлит;
- проктит;
- трансверзит;
- панколит;
- сигмоидит.
В зависимости от причин возникновения выделяют следующие виды колита:
- токсический или лекарственный;
- инфекционный;
- лучевой;
- ишемический (обычно наблюдается у людей пожилого возраста);
- язвенный — самая распространенная разновидность заболевания.
Симптомы колита кишечника
Острая форма заболевания проявляется непроходящими позывы к опорожнению кишечника, метеоризмом и активным газообразованием, урчанием в животе, ощущением дискомфорта во время опорожнение кишечника, нарушением стула в виде диареи, выраженным болевым синдромом, могут быть примеси крови и слизи в каловых массах, быстрой утомляемостью больного, может наблюдаться снижение веса тела, отсутствие аппетита и тошнота после потребления пищи.
При хроническом колите пациент ощущает чувство тяжести в животе, умеренные боли в области живота, возникающие во время физических нагрузок. Ощущение сдавливания и болевая симптоматика чаще всего ноющего характера, проявляющаяся схватками снизу живота с иррадиацией в левое или в правое подреберье подреберье, в поясничную область, могут сопровождаться позывами к опорожнению кишечника, с облегчением после дефекации, частые головные боли и тошнота.
Осложнения
При отсутствии своевременного лечения колит может стать причиной развития следующих осложнений:
- Развитие язвенного колита. Язвы обычно формируются при застарелых формах колита, когда причинный фактор в течение долгого времени воздействует на слизистую кишечника. Язвы могут привести к перфорации стенки кишечника и выходу содержимого за его пределы, что чревато инфекционным заражением и развитием сепсиса. Результатом перфорации также является сильное внутреннее кровотечение, которое требует незамедлительного оперативного вмешательства. В противном случае все может закончиться летальным исходом.
- Заражение крови (сепсис). В кишечнике имеется сложная разветвленная кровеносная система, поэтому любое повреждение его стенок приводит к разрыву кровеносных сосудов. В каловых массах находится большое количество вредных веществ и патогенных микроорганизмов, которые при нарушении целостности стенки кишечника всасываются в системный кровоток, что может привести к развитию сепсиса. Особенно велика вероятность развития данного осложнения при инфекционном колите.
- Кишечная непроходимость. Довольно частое и крайне опасное осложнение колита. В результате воспалительного процесса перистальтика кишечника ухудшается, каловые массы своевременно не эвакуируются, приобретают каменистую структуру. Постепенно они накапливаются и полностью закрывают просвет кишечника, вызывая непроходимость. В этом случае пациенту необходима срочная операция, иначе все может закончиться летальным исходом.
- Интоксикация организма. Колит, особенно его хроническая форма, всегда приводит к развитию застойных процессов в кишечнике. В итоге токсины не выводятся наружу, а повторно всасываются в кровь, отравляя организм. Интоксикация проявляется такими симптомами, как беспричинная слабость, снижение работоспособности, ухудшение аппетита, головные боли неясной этиологии и ряд других.
- Обезвоживание. Из-за частых поносов большая часть жидкости не успевает усваиваться организмом за счет раздражения слизистой и нарушения ее всасывающей способности, что приводит к обезвоживанию.
Диагностика
Диагноз ставит гастроэнтеролог. На первичном приеме врач проводит опрос и осмотр пациента, выясняет клиническую картину заболевания. Большое значение при диагностике колита имеет характер болей, их локализация и продолжительность.
Для подтверждения первоначального диагноза пациенту могут быть назначены следующие лабораторные и инструментальные исследования:
- колоноскопия – один из самых информативных способов обследования кишечника;
- анализ кала (копрограмма, гемоглобин в кале, анализ кала на дисбактериоз, фекальный кальпротектин)
- ректороманоскопия (исследование прямой кишки и области ануса);
- ирригоскопия (рентгенография с использованием контрастного вещества, позволяет определить точную локализацию воспаления);
- биопсия слизистой кишки с последующим гистологическим исследованием — при помощи данного исследования уточняют диагноз, а также исключают вероятность рака кишечника, который имеет схожие с колитом симптомы.
- Общий анализ крови и мочи для выявления признаков воспаления;
- Биохимический анализ крови для оценки функций внутренних органов;
- пальпацию области живота для определения локализации болей, наличия иррадиации и оценки интенсивности болей;
- пальцевое исследование аноректальной области для определения наличия/отсутствия крови, слизи, цвета и консистенции кала, наличия/отсутствия изменения кожи в перианальной области;
- Аноскопию для быстрой диагностики состояния слизистой
Лечение колита
Терапия заболевания комплексная. Схема лечения включает в себя:
1. Диета при колите.
Коррекция питания необходима на любой стадии заболевания. Она позволяет минимизировать нагрузку на органы желудочно-кишечного тракта, стимулирует процессы заживления слизистой и нормализует перистальтику. Поэтому из рациона необходимо исключить все трудноусвояемую пищу.
Список запрещенных продуктов:
- бобовые культуры;
- копчености;
- мясо и бульоны на его основе;
- сахар;
- соль, уксус;
- фрукты, овощи и ряд других.
Количество соли не должно превышать 8-10 граммов. Все блюда необходимо употреблять в вареном, тушеном, протертом виде. Питание должно быть дробным (употреблять пищу нужно часто, но небольшими порциями). Ограничений по приему воды нет, а в первые сутки при диареи рекомендовано увеличить количество потребляемой жидкости.
В периоды обострений необходимо создавать для органов пищеварения максимально щадящие условия и четко выполнять все рекомендации лечащего врача. Для снятия симптомов острой формы болезни обычно достаточно 3-5 дневной диеты.
2. Медикаментозная терапия
направлена на купирование воспалительных процессов и их проявлений. Предусматривает приём следующих фармакологических препаратов:
- Противомикробные средства и антибиотики — при инфекционной этиологии;
- Вяжущие и энтеросептики — для устранения диареи;
- Спазмолитики для устранения болевой симптоматики;
- Пробиотики и пребиотики для нормализации микрофлоры кишечника;
- Противогельминтные препараты — если было выявление поражение гельминтами.
Особого подхода к терапии требует язвенный неспецифический колит. Данная форма заболевания имеет аутоиммунное происхождение, поэтому для лечения назначаются специфические лекарственные средства (аминосалицилаты, цитостатики, глюкокортикостероиды и ряд других), требует динамического пожизненного наблюдения гастроэнтерологом.
3. Оперативное лечение. Хирургическое вмешательство показано в исключительных случаях, когда лекарства и другие способы лечения не помогают и возникает опасность для здоровья и жизни пациента. Кроме этого, операции проводятся для купирования основных осложнений колита (кишечная непроходимость, внутреннее кровотечение, перитонит и другие).
Прогноз и профилактика
При своевременной диагностике, правильно назначенном лечении и соблюдении всех рекомендаций лечащего врача прогноз благоприятный.
Чтобы свести риск развития колита к минимуму необходимо соблюдать следующие рекомендации:
- правильно питаться;
- отказаться от малоподвижного образа жизни;
- по возможности избегать стрессов;
- отказаться от вредных привычек;
- своевременно лечить инфекционные заболевания;
- соблюдать режим труда и отдыха;
- при работе на вредном производстве соблюдать технику безопасности.
При появлении первых подозрительных симптомов необходимо немедленно обратиться к специалисту и пройти обследование. Своевременно начатое лечение поможет избежать развития осложнений, что ускорит выздоровление и улучшит прогноз.
Источники:
- Язвенный колит: описание, генетика, реализация (семейный случай язвенного колита). Ливзан М.А., Бикбавова Г.Р., Лозинская М.Ю. Consilium Medicum №8, 2020. с. 85-89
- Об особенностях течения язвенного колита. Рыбачков В.В., Куликов С.В., Сорогин С.А., Сорогин А.Б., Цыбулько С.В. Медицинский вестник Башкортостана №5, 2020. с. 29-31
- Микроскопический колит с позиций современной гастроэнтерологии. Андреев Д.Н., Маев И.В., Кучерявый Ю.А., Черёмушкин С.В. Consilium Medicum №5, 2021. с. 395-401
- Новые возможности в диагностике язвенного колита. Маркова А.А., Кашкина Е.И., Маслякова Г.Н. Экспериментальная и клиническая гастроэнтерология, 2015. с. 35-39
- Диагностика тяжести течения язвенного колита. Белобородова Э.И., Бурковская В.А., Маркидонова А.А., Наумова Е.Л., Колосовская Т.А. Сибирский медицинский журнал (Иркутск) №3, 2012. с. 136-138
Источник https://klinik.by/stati-o-terapii/kolit/
Источник https://www.medicina.ru/patsientam/zabolevanija/spasticheskij-kolit/
Источник https://www.smclinic-spb.ru/doctor/gastroenterolog/zabolevania/2749-kolit