Холестатическая желтуха
Холестатическая желтуха, или внутрипеченочный холестаз – это состояние, при котором нарушен отток желчи в двенадцатиперстную кишку. В результате в крови повышается уровень прямого и непрямого билирубина, что приводит к окрашиванию кожных покровов и склер в желтый цвет. При этом выделение с калом производных билирубина снижено или совсем отсутствует.
Холестатическая желтуха, как правило, является симптомом других заболеваний.
Причины развития
Самая частая причина такого состояния – лекарственный гепатит, который развивается вследствие приема некоторых препаратов, таких как:
- сульфаниламиды;
- анаболические стероиды;
- андрогены;
- нейролептики (например, аминазин);
- некоторые нестероидные противовоспалительные средства.
Кроме этого, симптоматическая холестатическая желтуха может возникать при заболеваниях печени:
- вирусном гепатите холестатической формы;
- первичном билиарном циррозе;
- алкогольном и токсическом поражении.
Внутрипеченочный холестаз может развиться при некоторых тяжелых патологиях:
- заражении крови (сепсисе);
- тяжелом протекании некоторых острых бактериальных инфекций;
- муковисцидозе;
- амилоидозе и альвеококкозе печени;
- саркоидозе и других.
К редким формам холестатической желтухи относят:
- синдром Саммерскилла – доброкачественный рецидивирующий идиопатический холестаз;
- склерозирующий холангит (первичный);
- холестаз при беременности;
- синдром Кароли (наследственное кистозное расширение желчных протоков внутри печени).
Симптомы
Из-за воздействия вышеперечисленных факторов печень не в состоянии переработать весь билирубин, который в итоге попадает в кровоток и приводит к изменению цвета склер, слизистых, кожи. Нарушается процесс пищеварения в целом из-за недостаточного поступления желчи в кишечник, из-за чего изменяется цвет кала.
Основные симптомы холестатической желтухи следующие:
- Диспепсические расстройства, которые усиливаются после приема пищи. Это метеоризм, тошнота, рвота.
- Сильный кожный зуд, который усиливается в ночное время и может приводить к значительным расчесам.
- Нарушение свертываемости крови и, как следствие, повышенная кровоточивость. Выражается в длительном кровотечении при порезах, удалении зубов, продолжительных менструациях у женщин.
- Увеличение размеров печени.
- Сильное недомогание.
- Сниженный аппетит.
- Возникновение ксантом (отложение жиров в кожных покровах в виде бугорков).
- Желтушность белков глаз и кожи.
- Светлый кал.
- Ломкость костей.
- Появление сосудистых звездочек на теле, венозный рисунок на животе, асцит (скопление жидкости в брюшной полости).
- Волнообразное перегревание организма с повышением температуры тела (гипертермия).
- Дискомфорт и болезненные ощущения в области печени.
Диагностика
Диагностика холестатической желтухи заключается в сборе анамнеза, лабораторных и инструментальных исследованиях.
Сначала врач опрашивает пациента по поводу его жалоб, образа жизни, вредных привычек, хронических заболеваний, приема лекарственных препаратов и анализирует полученную информацию. Затем осматривает кожные покровы и слизистые, прощупывает живот, прослушивает сердце и легкие.
Читайте также:
Если есть показания, доктор назначает лабораторные анализы:
- Биохимический анализ крови. С его помощью оцениваются такие показатели, как уровень билирубина, печеночных ферментов (АЛТ и АСТ), белка, щелочной фосфатазы, протромбина.
- Анализ на гепатиты. Определение поражения печени вирусами.
- Исследование свертывающей системы крови с помощью коагулограммы.
- Анализ кала для определения нарушений в работе пищеварительной системы.
Из инструментальных обследований могут быть показаны следующие:
- УЗИ брюшной полости для осмотра печени и желчных путей, оценка их размера и наличия новообразований.
- КТ или МРТ.
- Рентген желчевыделительного тракта с контрастным веществом.
- Биопсия и эластография (УЗИ-технология для определения эластичности и жесткости тканей) при подозрении на злокачественные опухоли или цирроз.
Лечение
Цели лечения желтухи заключаются в следующем:
- устранить причину развития внутрипеченочного холестаза;
- привести в норму процесс пищеварения;
- снизить выраженность клинических проявлений.
В первую очередь, пациент должен, в зависимости от причин развития заболевания, прекратить прием гепатотоксичных лекарственных препаратов, отказаться от алкоголя или начать лечение вирусных гепатитов.
Терапевтическое лечение включает диетическое питание и прием медикаментов.
Диета
Правильное питание при холестатической желтухе имеет большое значение. Диета помогает снять нагрузку на печень, способствует нормализации оттока желчи, улучшает процесс пищеварения в целом.

При холестазе назначают стол №5. Основные принципы такой диеты следующие:
- Блюда должны быть теплыми.
- Для снижения нагрузки на пищеварительный тракт еда подается в пюрированном, перетертом виде.
- Калорийность суточного питания – не более 2700 килокалорий.
- Показано обильное питье. Это негазированная вода, зеленый чай, компоты.
- Пониженное содержание соли в пище – максимум 8 мг в сутки.
- Нужно включать в рацион: рисовую, гречневую и овсяную каши, нежирные молочные, рыбные и мясные блюда. Рекомендуется употреблять супы-пюре, суфле, желе, галеты, свеклу, растительное масло, тыкву, картофель.
- Необходимо отказаться от грибов, жирных молочных, мясных и рыбных продуктов, острого, жареного, копченого, маринадов, пряностей, субпродуктов, свежей выпечки, сдобы, сладостей, шоколада, газированных напитков, кислых ягод и фруктов, белокочанной капусты, чеснока, перца, лука, майонеза, горчицы, кофе.
Кроме этого, необходимо полностью исключить из рациона алкогольные напитки любой крепости.
Читайте также:
Медикаментозное лечение
Лекарственные препараты назначаются в зависимости от причин заболевания. Как правило, показаны следующие препараты:
- Глюкокортикостероиды для уменьшения воспалительного процесса и стабилизации мембран клеток. Например, препараты с преднизолоном.
- Синтетические и растительные гепатопротекторы.
- Для усиления оттока желчи могут быть назначены желчегонные препараты.
- Для уменьшения повышенной кровоточивости показаны гемостатические средства.
- Витамины.
Чем раньше человек обратится в больницу, тем легче устранить проблему. В тяжелых случаях может потребоваться хирургическое вмешательство.
Профилактика внутрипеченочного холестаза
В качестве профилактических мер врачи советуют:
- Проходить регулярные профосмотры и своевременно обращаться к врачу при появлении любых признаков заболеваний, чтобы поставить диагноз на ранней стадии и быстро начать лечение.
- Правильно питаться, не перегружать печень жирной пищей и алкоголем. От спиртных напитков желательно полностью отказаться.
- Строго придерживаться дозировки и курса лечения медикаментозными препаратами.
- Использовать средства защиты при работе с токсическими веществами.
- Соблюдать правила гигиены.
- Делать прививки от вирусных гепатитов.
- Не практиковать случайных половых контактов или использовать средства защиты.
В заключение
Холестатическая желтуха при отсутствии лечения и нарастании интоксикации может иметь тяжелое осложнение в виде энцефалопатии. Эта патология характеризуется спутанностью сознания, повышенной раздражительностью, заторможенностью.
Холестатическая желтуха симптомы лечение
Т.Е. Полунина
Кафедра пропедевтики внутренних болезней и гастроэнтерологии ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
В статье представлены классификация, этиология и механизмы развития холестаза. Рассмотрен алгоритм дифференциальной диагностики холестатических заболеваний, представляющий собой рациональную последовательность действий врача в зависимости от результатов лабораторных и инструментальных методов обследования больных с холестазом. Предложена тактика ведения пациентов, заключающаяся в базисном терапевтическом лечении и терапии основных симптомов/синдромов, встречающихся при холестазе.
Холестатические заболевания печени возникают вследствие нарушения выработки и выведения желчи гепатобилиарной системой. В результате этого происходит уменьшение канальцевого тока желчи, печеночной экскреции воды и/или органических анионов (билирубина, желчных кислот), накопление желчи в гепатоцитах и желчевыводящих путях, задержка компонентов желчи в крови (желчных кислот, липидов, билирубина). Повреждение клеток печени (гепатоцитов) или клеток желчных протоков (холангиоцитов) приводит к широкому диапазону клинических проявлений – от отдельных нарушений биохимических показателей функции печени до острой печеночной недостаточности или злокачественных образований в гепатобилиарной системе (например, холангиокарциномы).
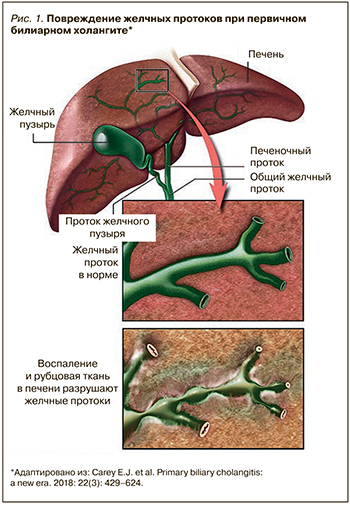
Длительно сохраняющийся холестаз (в течение нескольких месяцев–лет) может привести к развитию цирроза печени [1]. Врожденные, иммунологические, структурные (обструктивные/сосудистые) и токсические факторы также способствуют развитию холестатических заболеваний. К наиболее распространенным и изученным холестатическим заболеваниям печени обычно относятся первичный билиарный холангит (ПБХ) и первичный склерозирующий холангит (ПСХ).
Под ПБХ (прежнее наименование – первичный билиарный цирроз) понимают хроническое аутоиммунное заболевание, характеризующееся прогрессирующим негнойным деструктивным воспалением мелких внутрипеченочных желчных протоков, их дальнейшим разрушением и исчезновением с последующим формированием фиброза и его конечной стадии – цирроза печени (рис. 1) [2].
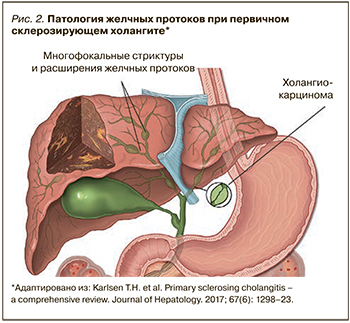
ПСХ – это хроническое заболевание печени, при котором воспаление и фиброз приводят к многоочаговым стриктурам желчевыводящих путей (рис. 2) [3].
Холестаз наблюдается во всех возрастных группах. Однако в младенческом и подростковом возрасте он встречается чаще. Кроме того, нет очевидной разницы в распространенности холестатической желтухи у мужчин и женщин [5]. Женщины имеют более высокий риск атрезии желчных протоков, лекарственного холестаза и внутрипеченочного холестаза беременных.
По многочисленным опубликованным данным, в мире одна из каждой 1000 женщин старше 40 лет страдает ПБХ [6]. Продолжающиеся эпидемиологические исследования помогают лучше уяснить распространенность ПБХ в мире в целом и европейских странах. Заболеваемость им составляет приблизительно 1–2 случая в год на 100 000 населения. По разным данным, заболеваемость колеблется в пределах 0,3–5,8, распространенность — 1,9–40,2 случаев на 100 000 [7, 8, 9].
ЭТИОЛОГИЯ И МЕХАНИЗМЫ РАЗВИТИЯ ХОЛЕСТАЗА
Этиология и механизмы развития холестаза многофакторны. Холестаз принято разделять на внепеченочный и внутрипеченочный [1].
Внепеченочный холестаз развивается чаще всего при механической обструкции магистральных внепеченочных или главных внутрипеченочных протоков. Наиболее частой его причиной выступают камни общего желчного протока [1].
Внутрипеченочный холестаз характеризуется уменьшением тока желчи и ее поступления в двенадцатиперстную кишку при отсутствии механического повреждения и обструкции внепеченочных желчных протоков. Он может быть связан с нарушением механизмов образования и транспорта желчи на уровне гепатоцитов в результате гепатоцеллюлярной патологии, а также может являться следствием повреждения внутрипеченочных протоков или их сочетанием [10, 11]. По механизму расстройства образования желчи холестаз делят на гепатоцеллюлярный и холангиоцеллюлярный.
Гепатоцеллюлярный холестаз может быть обусловлен вирусными, алкогольными, лекарственными, токсическими поражениями печени, застойной сердечной недостаточностью, метаболическими нарушениями (доброкачественный возвратный внутрипеченочный холестаз, холестаз беременных, муковисцидоз, альфа-1-антитрипсиновая недостаточность).
В патогенезе гепатоцеллюлярного холестаза важную роль играет нарушение функций базолатеральной и каналикулярной мембран. В основе этого явления могут лежать нарушения гепатобилиарного транспорта, такие как мутации генов белков-транспортеров и приобретенные дисфункции транспортных систем, обусловливающие нарушение каналикулярной или холангиоцеллюлярной секреции. Гепатоцеллюлярная аккумуляция токсических холефильных соединений вызывает множественные нарушения экспрессии гепатоцеллюлярных переносчиков. Кроме того, недостаток специфических компонентов желчи, вызываемый дисфункцией белков-переносчиков, раскрывает токсический потенциал других компонентов желчи [12].
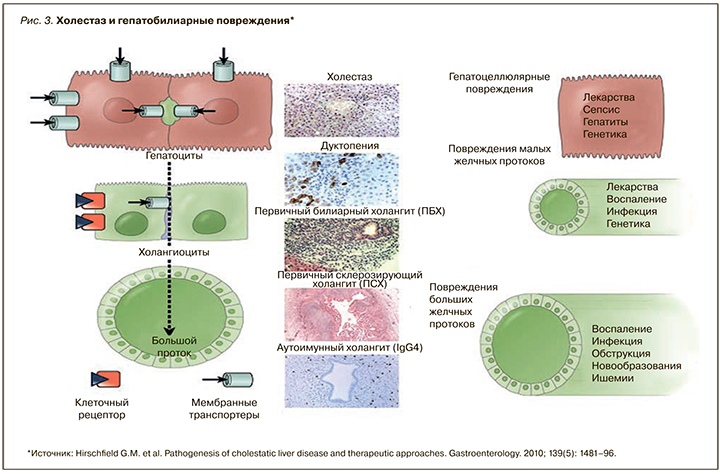
Холангиоцеллюлярный холестаз имеет место при ПБХ, ПСХ и вторичном склерозирующем холангите, билиарной атрезии, болезни Кароли и др. При большинстве из перечисленных заболеваний наблюдается нарушение биохимических процессов в гепатоците, таких как трансметилирование и транссульфурирование (пересульфидирование). В результате угнетения реакций трансметилирования в гепатоцеллюлярных мембранах снижается содержание фосфолипидов, падает активность Na+/К+-АТФ-азы и других белков-переносчиков, что нарушает текучесть мембран, а также захват и выведение компонентов желчи. Нарушение реакций трансcульфурирования снижает клеточные запасы тиолов и сульфатов (глутатиона, таурина и др.), которые служат главными детоксикационными субстанциями в отношении эндогенных и экзогенных ксенобиотиков, включая желчные кислоты, а также обладают выраженным антиоксидантным эффектом. Их дефицит в конечном итоге определяет цитолиз гепатоцитов при холестазах любого генеза. Дуктулярный холестаз развивается в результате повреждения эпителия желчных протоков и нарушения их проходимости, в ряде случаев он связан с нарушением метаболизма желчных кислот, а также изменением их состава.
На рисунке 3 представлена этиология холестатических заболеваний печени, связанных с местом гепатобилиарного повреждения [13]. В ответ на повреждение зрелые холангиоциты и гепатоциты пролиферируют, что может привести к перидуктулярному фиброзу, билиарному фиброзу и холангиту. Прогрессирование заболевания и эффективность восстановления зависят от этиологии и реакции организма человека на повреждение.
Для полноценной детоксикационной функции печени и кишечного пищеварения критически важна эффективная секреция желчи. Холестаз представляет собой нарушение образования и/или оттока желчи, которое может оставаться бессимптомным или проявляться утомляемостью, зудом, неприятными ощущениями в правом верхнем квадранте живота, желтухой [14]. Ранние биохимические маркеры холестаза — повышение уровня щелочной фосфатазы (ЩФ) и гамма-глутамилтрансферазы (ГГТ) в сыворотке крови. Позднее повышается уровень билирубина. Холестаз расценивают как хронический при его продолжительности более 6 мес [15].
В таблице 1 представлены основные причины внутри- и внепеченочного холестаза у взрослых.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ХОЛЕСТАТИЧЕСКИХ ЗАБОЛЕВАНИЙ ПЕЧЕНИ
Хронические холестатические заболевания печени часто остаются бессимптомными на протяжении месяцев и лет, сопровождаясь только повышением уровня ЩФ в сыворотке [15]. ЩФ может поступать в сыворотку из разных источников (печени, тонкой кишки, костей, плаценты): повышение ее сывороточного уровня наблюдается не только при холестатических заболеваниях печени, но и при быстром росте костей у детей, внепеченочных заболеваниях (например, костных, таких как болезнь Педжета), дефиците витамина D или при беременности. О печеночном происхождении высокого уровня ЩФ свидетельствует одновременное повышение уровня ГГТ (или 5’-нуклеотидазы) и/или конъюгированного билирубина.
Для идентификации органа – источника ЩФ применяют определение ее изоформ, но на практике этот метод мало распространен, поэтому у детей более точным маркером холестаза является уровень ГГТ. Алгоритм диагностики хронического холестаза клиническими, биохимическими и визуализирующими методами, позволяющий в большинстве случаев установить его этиологию, представлен на рисунке 4 [15].
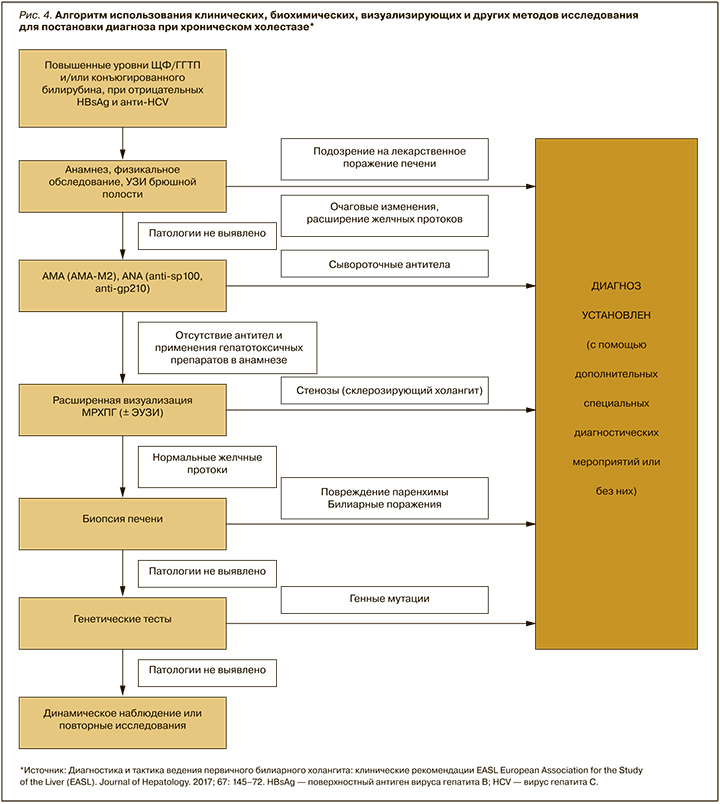
АНАМНЕЗ, ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ И УЗИ БРЮШНОЙ ПОЛОСТИ
В диагностике холестатических заболеваний печени неясного происхождения часто решающее значение имеет тщательно собранный анамнез – индивидуальный (в том числе сведения о поездках в другие страны), социальный, семейный [14]. ПБХ может сопутствовать аутоиммунному тиреоидиту Хашимото, синдрому Шегрена (нарушение секреции слез и слюноотделения), целиакии, системному склерозу. Воспалительные заболевания кишечника часто сопровождаются первичным склерозирующим холангитом.
Вторичный склерозирующий холангит может развиться после длительной интенсивной терапии и/или тяжелой политравмы, иммуноглобулин (Ig)G4-связанный холангит – после длительного контакта с красками, дизельным топливом и другими нефтепродуктами или промышленными газами. Лекарственный анамнез должен охватывать не только когда-либо проводившуюся и проводимую в настоящее время медикаментозную терапию, но и употребление средств нетрадиционной медицины, в том числе растительных, лекарственные зависимости (например, от анаболических стероидов, слабительных и т.п.), сведения о курении и употреблении алкоголя. Холестатический тип повышения уровня печеночных ферментов в сыворотке наблюдается приблизительно в 30% случаев лекарственных поражений печени [14]. Потенциально гепатотоксичны такие антибактериальные препараты, как амоксициллин + клавулановая кислота и триметоприм + сульфаметоксазол, а также анаболические стероиды, азатиоприн [16]. Следует прекратить прием лекарственных средств, начатый за 5–90 дней до развития холестаза, если он не был прекращен ранее по другим причинам, и проследить влияние этой меры на интенсивность заболевания.

Физикальное обследование направлено на выявление гепато- и спленомегалии и внепеченочных признаков далеко зашедшего поражения печени, таких как желтушность кожи, склер и слизистых, ксантелазмы, эритема подошв и ладоней, изменения ногтей и расчесы, особенно на руках и ногах. УЗИ брюшной полости – первоочередное визуализирующее исследование для исключения механической обструкции желчных путей, объемных образований, в том числе внепеченочных, и заболеваний желчного пузыря. УЗИ – чувствительный, неинвазивный и относительно дешевый метод, который, кроме всего прочего, применим у постели больного. Однако его информативность зависит от навыков исследователя, изменения желчных протоков могут остаться не диагностированными. При нормальной УЗИ-картине наиболее вероятен внутрипеченочный холестаз.
СЕРОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ И СТАНДАРТНЫЕ БИОХИМИЧЕСКИЕ ПОКАЗАТЕЛИ ФУНКЦИИ ПЕЧЕНИ
При хроническом внутрипеченочном холестазе как следующий этап диагностики рекомендуется определение антимитохондриальных антител (АМА) и ПБХ-специфических антинуклеарных антител (АНА) – иммунофлюоресцентное исследование и/или тестирование на специфические антитела (анти-sp100 и анти-gp210) с помощью вестерн-блоттинга или твердофазного иммуноферментного анализа (ELISA). В диагностике ПБХ и других хронических холестазов неясной этиологии они высокочувствительны и специфичны, но специфичностью исключительно в отношении ПБХ они не обладают. Распространенность АМА-серопозитивности выше (около 1:1000), чем ПБХ (около 0,4:1000). В некоторых популяциях (например, среди индейцев-шайенов в Колорадо) распространенность AMA- и ПБХ-специфичной АНА-серопозитивности без клинических проявлений ПБХ достигает 15% [15].

Высокий уровень билирубина в сыворотке рассматривается как главный предиктор неблагоприятного исхода [17]. По уровню билирубина в сочетании с уровнем альбумина до начала терапии урсодезоксихолевой кислотой (УДХК-терапии) можно выделить 3 категории риска: низкий (при нормальном уровне обоих показателей), средний (отклонение от нормы только одного из них) и высокий (при сочетании гипербилирубинемии с гипоальбуминемией). В определении уровня риска у больных, получающих УДХК, эффективны также шкала риска Мейо и шкала MELD (модель терминальной стадии болезни печени) [18]. Однако гипербилирубинемия и гипоальбуминемия развиваются только на очень поздней стадии ПБХ. Оценить риск по уровням билирубина и альбумина на ранних стадиях невозможно.
ДОПОЛНИТЕЛЬНЫЕ ВИЗУАЛИЗИРУЮЩИЕ ИССЛЕДОВАНИЯ И БИОПСИЯ ПЕЧЕНИ

Магнитно-резонансная холангиопанкреатография (МРХПГ) при холестазе служит точным и безопасным методом визуализации внутри- и внепеченочных желчных протоков [15]. В диагностике первичного или вторичного склерозирующего холангита решающее значение имеет выявление стеноза и расширения внутри- и/или внепеченочных желчных протоков. В диагностике камней и внепеченочной обструкции желчных протоков, особенно дистальных, эндоскопическое УЗИ по информативности равнозначно МРХПГ.
Если перечисленными методами установить причину внутрипеченочного холестаза не удалось, показана биопсия печени. Биоптат подходящего для диагностики качества должен включать по крайней мере 11 портальных полей. Гистологические находки могут включать:
- изменения желчных протоков: хронический негнойный холангит, облитерирующий фиброзный холангит и более редкие холангиопатии;
- изменения вне желчных протоков: болезни накопления, инфильтративные, воспалительные и гранулематозные поражения, узелковую регенераторную гиперплазию, пелиоз, расширение синусоидов и цирроз различной этиологии;
- гепатоцеллюлярный холестаз с незначительными гистологическими изменениями или без них, наблюдающийся при доброкачественном рецидивирующем внутрипеченочном холестазе, приеме эстрогенов или анаболических стероидов, сепсисе, полном парентеральном питании или как паранеопластический феномен.
В таблице 2 представлены заболевания, связанные с билиарными поражениями.
ГЕНЕТИЧЕСКОЕ ТЕСТИРОВАНИЕ
Описан целый ряд наследственных синдромов, сопровождающихся холестазом [15]. Из моногенных холестатических синдромов наиболее изучены мутации генов транспортных белков ATP8B1, ABCB11 и ABCB4, которые могут проявиться в раннем детстве, подростковом или зрелом возрасте как прогрессирующий семейный внутрипеченочный холестаз 1–3 типа (Progressive Familial Intrahepatic Cholestasis, PFIC type 1–3), доброкачественный рецидивирующий внутрипеченочный холестаз, персистирующая гепатоцеллюлярная секреторная недостаточность, внутрипеченочный холестаз беременных или холестатический синдром вследствие нехватки фосфолипидов. В таблице 3 представлены мутации генов транспортных белков при семейном внутрипеченочном холестазе 1–3 типа.
Молекулярно-генетическая диагностика этих мутаций выполняется в специализированных лабораториях. Она показана в случаях, когда другие причины холестаза исключены и семейный анамнез, клиническая картина, данные биохимических и визуализирующих исследований указывают на его моногенную наследственную природу. Генетическая диагностика чрезвычайно редких холестатических синдромов, таких как синдром Алажилля (дефекты генов Jagged, Notch2), PFIC4 (TJP2), которые связаны с мутациями MYO5B, кодирующего виллин, или FXR, выполняется лишь в отдельных специализированных центрах и показана только при обоснованных подозрениях на эти наследственные расстройства.
Диагностические инструменты важны в клинической практике с нескольких точек зрения. Во-первых, они значимы для отбора пациентов в условиях обычной помощи или при клинических исследованиях; во-вторых, для стратификации пациентов по группам риска и оценки неоднородности по ожидаемому исходу при включении в клинические исследования. В таблице 4 представлены инструменты прогнозирования исходов ПБХ с классификацией пригодности и надежности на 3 уровня (высокий, умеренный и неопределенный).
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ХОЛЕСТАЗОМ
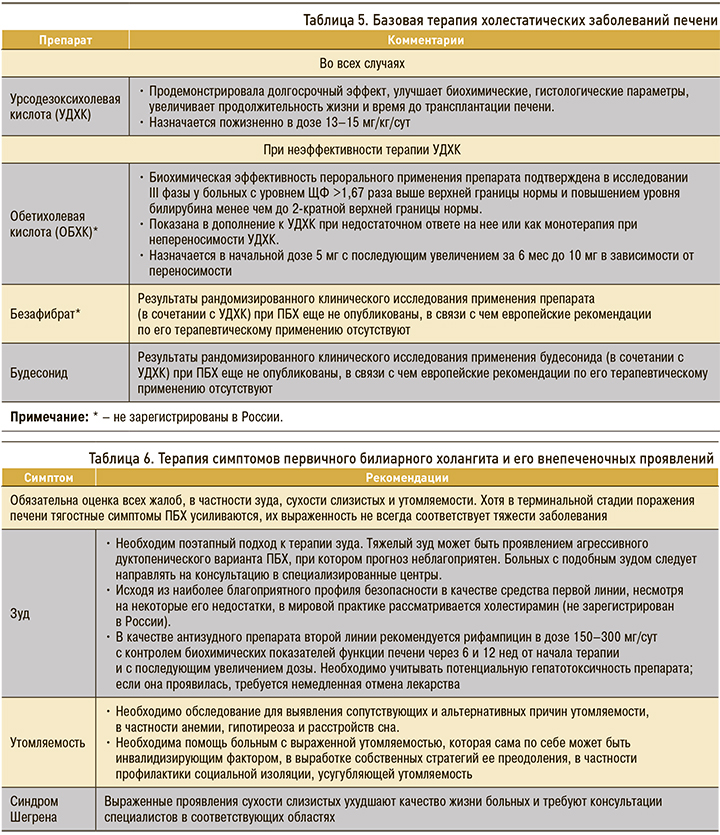
Терапия холестатических заболеваний печени делится на базовую (табл. 5) и терапию основных симптомов/синдромов, встречающихся при холестазе.
Приблизительно у 10% больных ПБХ обнаруживаются проявления аутоиммунного гепатита (АИГ). В большинстве случаев они возникают одновременно с проявлениями ПБХ, но иногда спустя годы после диагностирования ПБХ. Для подтверждения сопутствующего АИГ обязательна биопсия. Она показана при непропорционально высоком уровне аланинаминотрансферазы (АлАТ) и/или IgG.
При ПБХ с характерными для АИГ проявлениями благоприятное действие оказывает иммуносупрессивная терапия, дополняющая УДХК. Она показана при выраженном «пограничном» гепатите. Показания к ней следует оценивать и при умеренном «пограничном» гепатите. Больных необходимо информировать о возможном побочном действии иммуносупрессивных лекарственных средств [15].
Спектр симптомов ПБХ, резко ухудшающих качество жизни, весьма широк [15]: кроме общеизвестных проявлений (зуд, сухость слизистых, утомляемость), он включает и такие, как боль в костях и животе, синдром «беспокойных ног». Рекомендации по симптоматическому лечению ПБХ приведены в таблице 6.
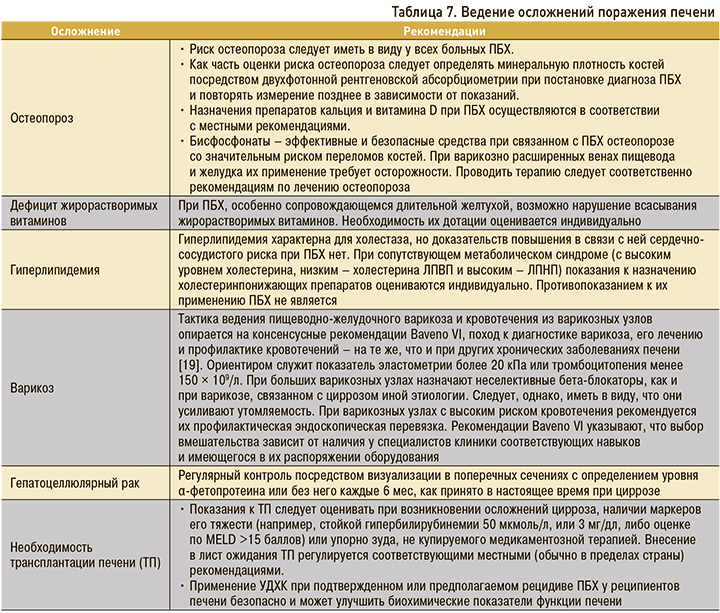
В таблице 7 представлены основные рекомендации по ведению пациентов с осложнениями при ПБХ [15].
В современных руководствах в качестве первой линии лечения пациентов с холестазом рекомендовано применение урсодезоксихолевой кислоты (УДХК) [15].
В обычных условиях УДХК составляет около 1–3% желчных кислот, но при приеме препаратов УДХК внутрь она становится преобладающей в пуле желчных кислот. Степень обогащения желчи ею коррелирует с улучшением биохимических показателей функции печени [15].
УДХК является посттранскрипционным стимулятором секреции гепатоцитов и холангиоцитов, также она усиливает перенос последних через мембраны посредством мощной активации посттранскрипционного сигнального пути транспортных белков и каналов. При холестатических состояниях этот механизм и обеспечиваемая им секреция HCO3, желчных кислот, билирубина и ряда других холефилов нарушается. По опубликованным данным, оптимальная доза УДХК составляет 13–15 мг/кг/сут в один или (в целях лучшей переносимости) два приема.
К препаратам УДХК, широко применяемым в терапии холестатических заболеваний печени, относится Гринтерол® (АО «Гриндекс», Латвия) [20, 21]. Гринтерол® представляет собой микронизированную УДХК полного цикла европейского производства (от субстанции до готовой формы). Процесс микронизации позволяет получать однородные по размерам микрочастицы. Микронизированная УДХК обладает лучшими параметрами биодоступности [23].
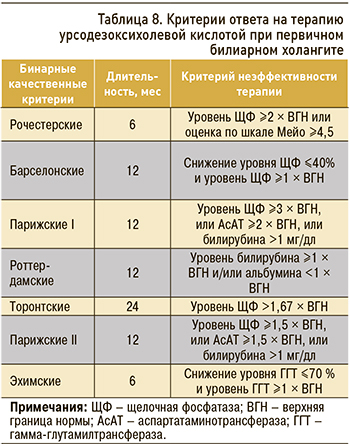
Надежность динамики стандартных биохимических показателей функции печени на фоне терапии УДХК как простого и информативного диагностического инструмента подтверждена последними 10 годами широкого использования препарата. Ответ на УДХК-терапию поддается оценке по модели дискретных бинарных переменных или балльных оценочных систем на основе расчета непрерывных переменных (табл. 8).
Международный консенсус признал наиболее важными критериями ответа на УДХК-терапию при ПБХ уровни ЩФ и общего билирубина [17]. Этим объясняется повышение эффективности Парижских критериев I при разграничении групп низкого и высокого риска. Для более точного прогнозирования в ранней стадии ПБХ, которая имеет место более чем у 2/3 больных исследованных в последнее время групп пациентов, предназначены Парижские критерии II [22].
Таким образом, патофизиологические механизмы развития холестаза многофакторны и взаимосвязаны между собой. Диагностика холестатических заболеваний печени может осуществляться по предложенному алгоритму, в основу которого заложен принцип пошагового исключения наиболее вероятных причин их возникновения. Успех лечения больных с холестазом зависит от своевременно поставленного диагноза и применения лекарственных препаратов первой линии, позволяющих устранить или ослабить патогенетические механизмы развития заболевания. Наиболее изученными и часто применяемыми препаратами для лечения пациентов с холестазом являются препараты УДХК.
Литература
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей. М.: Гэотар-Медицина, 1999. С. 859.
- Carey E.J., Levy C. Primary biliary cholangitis: a new era. 2018: 22(3): 429–624.
- Thorpe M.E., Scheuer P.J., Sherlock S. Primary sclerosing cholangitis, the biliary tree, and ulcerative colitis. Gut. 1967; 8: 435–48.
- Karlsen T.H., Folseraas T., Thorburn D., Vesterhus M. Primary sclerosing cholangitis – a comprehensive review. Journal of Hepatology. 2017; 67(6): 1298–23.
- Fargo M.V., Grogan S.P., Saguil A. Evaluation of jaundice in adults. Am Fam Physician. 2017; 95(3): 164–68.
- Jepsen P., Gronbaek L., Vilstrup H. Worldwide incidence of autoimmune liver disease. Dig Dis. 2015; 33: 2–12.
- Boonstra K., Kunst A.E., Stadhouders P.H., Tuynman H.A., Poen A.C., van Nieuwkerk K.M. et al. Rising incidence and prevalence of primary biliary cirrhosis: a large population-based study. Liver Int. 2014; 34: e31–e38.
- Griffiths L., Dyson J.K., Jones D.E. The new epidemiology of primary biliary cirrhosis. Semin Liver Dis. 2014; 34: 318–28.
- Dahlqvist G., Gaouar F., Carrat F., Meurisse S., Chazouilleres O., Poupon R. et al. Large-scale characterization study of patients with antimitochondrial antibodies but nonestablished primary biliary cholangitis. Hepatology. 2017; 65: 152–63.
- Zollner G., Trauner M. Mechanisms of cholestasis. Clinics in Liver Disease. 2008; 12: 1–26.
- Afdhal N.H. Diseases of the gallbladder and bile ducts. In: Goldman L., Ausiello D. eds. Cecil Medicine. 23rd ed. Philadelphia, Pa: Saunders Elsevier; 2007:chap. 159.
- Широкова Е.Н. Холестаз: вопросы патогенеза, диагностики и лечения. Consilium medicum. 2007; 7: 18–23.
- Hirschfield G.M., Heathcote E.J., Gershwin M.E. Pathogenesis of Cholestatic Liver Disease and Therapeutic Approaches. Gastroenterology. 2010; 139(5): 1481–96.
- European Association for the Study of the L. EASL Clinical Practice Guidelines: management of cholestatic liver diseases. J Hepatol. 2009; 51: 237–67.
- Диагностика и тактика ведения первичного билиарного холангита: клинические рекомендации EASL European Association for the Study of the Liver (EASL). Journal of Hepatology. 2017; 67: 145–72.
- Chalasani N.P., Hayashi P.H., Bonkovsky H.L., Navarro V.J., Lee W.M., Fontana R.J. et al. ACG Clinical Guideline: the diagnosis and management of idiosyncratic drug-induced liver injury. Am J Gastroenterol 2014; 109: 950–66.
- Lammers W.J., van Buuren H.R., Hirschfield G.M., Janssen H.L., Invernizzi P., Mason A.L. et al. Levels of alkaline phosphatase and bilirubin are surrogate end points of outcomes of patients with primary biliary cirrhosis: an international follow-up study. Gastroenterology. 2014; 147: 1338–49.
- Mayo M.J., Parkes J., Adams-Huet B., Combes B., Mills A.S., Markin R.S. et al. Prediction of clinical outcomes in primary biliary cirrhosis by serum enhanced liver fibrosis assay. Hepatology. 2008; 48: 1549–57.
- de Franchis R. Expanding consensus in portal hypertension: Report of the Baveno VI Consensus Workshop: Stratifying risk and individualizing care for portal hypertension. J Hepatol. 2015; 63: 743–52.
- Орешко Л.С., Махов В.М., Балахонов А.А. Влияние терапии препаратом урсодезоксихолевой кислоты Гринтерол® на клинико-биохимические параметры больных с гепатобилиарной патологией. Результаты наблюдательного исследования в 2016–2017 гг. Экспериментальная и клиническая гастроэнтерология. 2018; 154(6): 150–159.
- Махов В.М., Угрюмова Л.Н., Балахонов А.А., Мамиева З.А. Урсодезоксихолевая кислота: взгляд терапевта. Медицинский совет. 2017; 5: 112–116.
- Corpechot C., Chazouilleres O., Poupon R. Early primary biliary cirrhosis: biochemical response to treatment and prediction of long-term outcome. J Hepatol. 2011; 55: 1361–67.
- Mukherjee J., Choudhury H., Karmakar S. Comparative pharmacokinetic and relative bioavailability study of ursodeoxycholic acid tablets in healthy indian volunteers. Int. J. Pharm. Sci. Rev. Res. 2013; 22(2): 69–72.
Об авторах / Для корреспонденции
Татьяна Евгеньевна Полунина, д.м.н., профессор кафедры пропедевтики внутренних болезней и гастроэнтерологии ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России. Адрес: 127473, г. Москва, ул. Делегатская, д. 20, стр. 1. Тел.: 8 (495) 609-67-00. E-mail: poluntan@mail.ru
Похожие статьи
- Гепатобилиарное повреждение как причина летального исхода у пациентки с COVID-19
- Внутрипеченочный холестаз беременных
- Сердечно-сосудистые и метаболические риски у пациентов с ожирением и неалкогольной жировой болезнью печени
- Поражение печени и желчевыводящих путей, индуцированное коронавирусной инфекцией SARS-CoV-2
- Тактика ведения пациента с гастроэзофагеальной рефлюксной болезнью
Холестаз: симптомы и лечение холестатического синдрома

Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
Источник https://familyclinic-spb.ru/info/holestaticheskaya-zheltuha
Источник https://therapy-journal.ru/archive/article/37753
Источник https://citilab.ru/articles/kholestaz-simptomy-i-lechenie-kholestaticheskogo-sindroma/