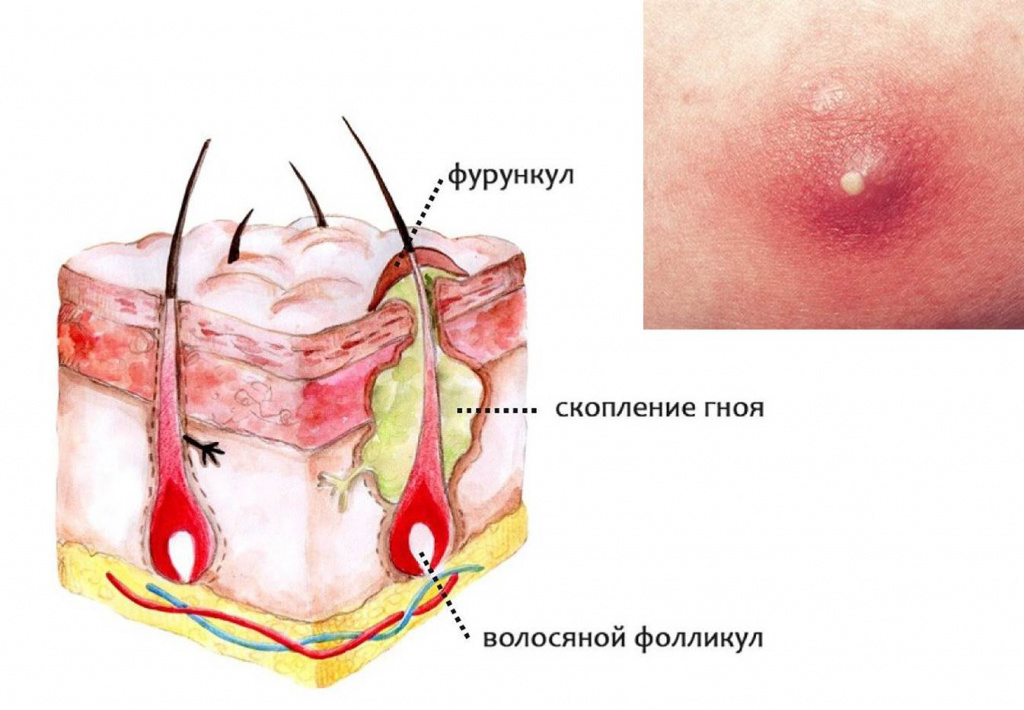
Гнойный гидраденит
Гнойный гидраденит (также называемый болезнь Вернея, болезнь Вельпо) — это хроническое заболевание, характеризующееся опухшими болезненными поражениями, возникающими в области подмышек (подмышечных впадин), паха, анального отдела и молочной железы. Болезнь Вернея возникает из-за обструкции волосяных фолликулов и вторичной инфекции, а иногда и воспаления некоторых потовых желез (апокринных желез).
Гнойный гидраденит прогрессирующее заболевание, при котором единичные, гнойные абсцессы становятся твердыми комочками, затем болезненными, глубоко посаженными, часто воспаленными скоплениями очагов с хроническим просачиванием. Заживление пораженных участков обычно происходит с прогрессирующим рубцеванием (фиброзом) ткани.
При тяжелом течении болезни формируются хронические эпителиальные, иногда взаимосвязанные, синусовые пути. Это часто приводит к попаданию пота и бактерий в окружающие ткани, что вызывает новое воспаление и инфекцию. Гнойный гидраденит может быть чрезвычайно болезненным и изнурительным состоянием, но редко угрожающим жизни; болезнь возникает только тогда, когда бактерия приводит к подавляющей системной инфекции у человека с ослабленным иммунитетом.
Считалось, что гнойный гидраденит является редким заболеванием, потому что сообщалось только о наиболее тяжелых случаях. Гнойный гидраденит был впервые описан в медицинской литературе доктором Вельпо в 1839 году и считался чрезвычайно тяжелой формой прыщей (инверсный акне). Она чаще всего возникает в период полового созревания, поскольку изменения в волосяных фолликулах, вызываются всплеском половых гормонов. Состояние может также начать возникать у пациентов любого возраста после полового созревания, но редко до. Случаи различаются по степени тяжести, но все они требуют некоторого внимания и лечения. Для легких случаев заболевания хватит и домашних средств. Однако при тяжелых формах часто назначают ежедневные лекарства, и в конечном итоге может быть рекомендована радикальная операция. Ранняя диагностика и лечение болезни Вельпо важны, поскольку они могут помочь справиться с симптомами и предотвратить образование новых фурункулов и повреждений.
Признаки и симптомы
Гнойный гидраденит — это хроническое воспалительное заболевание, поражающее потовые железы, известные как апокринные железы. У большинства людей с болезнью рецидивирующие поражения развиваются в подмышечной впадине, паху, вульве или анальной области. Тем не менее, в некоторых случаях состояние может поражать потовые железы молочных желез, кожи головы или других областей. Имеющиеся данные свидетельствуют о том, что у женщин чаще поражаются область подмышек или вульвы, в то время как у мужчин преимущественно анальная область.
Хотя возраст начала может варьироваться, симптомы часто становятся очевидными в период полового созревания или в раннем взрослом возрасте. Заболевание длится много лет, с периодическим улучшением и ухудшением симптомов. Многие вещи могут вызвать вспышки этого заболевания, включая менструацию у женщин, увеличение веса, стресс, гормональные изменения, жар и потливость. В некоторых случаях ранние симптомы, такие как зуд или дискомфорт, могут предшествовать характерным проявлениям заболевания.
Различают 3 клинических стадии болезни. Каждую стадию лучше всего лечить различными методами терапии. В идеале лечение должно остановить прогрессию до стадии 3 как можно дольше. Тем не менее, гнойный гидраденит не излечивается, и болезнь в конечном итоге будет идти своим чередом.
- Стадия 1: В некоторых случаях ранние симптомы, такие как зуд или дискомфорт, могут предшествовать характерным проявлениям состояния (см. фото ниже).
- Стадия 2: Периодически образуются нарывы, с формированием синусовых путей и рубцов. Присутствовать может один или несколько широко разделенных поражений.
- Стадия 3: По всей области поражения наблюдаются диффузные или почти диффузные вовлечения или множественные взаимосвязанные участки и абсцессы.

Обструкция (окклюзия) волосяных фолликулов и разрыв фолликула приводит к развитию чувствительных или болезненных, красноватых узелков и гнойных полостей инфекции (абсцессы). Абсцессы могут самопроизвольно разрываться, выводя наружу гной, который может смешиваться с прозрачной жидкостью (серозно-гнойный), которая часто имеет неприятный запах. При заживлении могут образовываться рубцовые ткани и новые очаги поражения рядом с начальными узлами. В некоторых тяжелых случаях глубокие абсцессы могут дренироваться через аномальные каналы глубоко в тканях кожи, которые соединяют их с поверхностью тела (образование синусового тракта). Повторное заживление и рецидивы приводят к прогрессирующему рубцеванию пораженных тканей, которые могут выглядеть как толстые, похожие на связанные полосы. В чрезвычайно тяжелых случаях состояние может стать обширным и потенциально инвалидизирующим.
Причины и факторы риска
Точная основная причина гнойного гидраденита неизвестна, но состояние, вероятно, является результатом сочетания генетических факторов и факторов окружающей среды.
Симптомы возникают в результате ненормальной обструкции (окклюзии) волосяных фолликулов и вторичной бактериальной инфекции и воспаления с последующим разрывом протоков, распространением инфекции и рубцеванием. Другой возможной причиной является патологическое развитие желез.
Некоторые больные имеют семейную историю болезни, что свидетельствует о том, что генетические факторы могут играть причинную роль. В семейных случаях заболевания был замешан молекулярный комплекс гамма-секретазы.
Затронутые группы населения
Болезни Вельпо поражает женщин примерно в три раза чаще, чем мужчин. Около 1/100 человек страдают от легких случаев заболевания. Состояние обычно становится очевидным в период полового созревания, но почти никогда после 40 лет.
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть похожи на симптомы гнойного гидраденита. Сравнения могут быть полезны для дифференциальной диагностики:
- Фурункулез характеризуется развитием воспалительных узелков, известных как фурункулы или карбункулы, из-за инфекции бактерии стафилококк. Фурункулы представляют собой красные, чувствительные или болезненные комки, которые выделяют центральное ядро ткани и гной. Они могут иногда повторяться. Способствующие факторы, которые делают человека уязвимым для фурункулеза, могут включать ожирение, сахарный диабет и плохую гигиену.
- Туберкулез кожи — инфекционное заболевание, вызываемое бактериями Mycobacterium tuberculosis (Палочка Коха).
- Болезнь Крона — воспалительное заболевание кишечника, которое редко может иметь кожные проявления, имитирующие симптомы гнойного гидраденита.
Существует и ряд других заболеваний, которые могут характеризоваться симптомами, похожими на симптомы, связанные с болезнью Вельпо.
Диагностика
Гнойный гидраденит часто остается недиагностированным в течение многих лет, поскольку пациентам слишком стыдно говорить с кем-либо об их симптомах. Диагноз ставится на основании симптомов, истории болезни, обследования и анализов крови. Если присутствует гной или удаление жидкости, образец жидкости может быть отправлен для анализа культуры, чтобы исключить другие кожные заболевания.
Ультрасонография волосяных фолликулов и толщины кожи может выявить аномалии и показать, как прогрессирует заболевание. Другими тестами, которые используются при оценке стадии заболевания, являются анализ С-реактивного белка, общий анализ мочи, оценка уровня рецепторов IL-2 в сыворотке крови, оценка скорости оседания эритроцитов, а также общий анализ крови с подсчетом тромбоцитов.
Стандартные методы лечения
Какого либо специфического метода лечения гнойного гидраденита нет. Лечение зависит от того, на каком клиническом этапе находится пациент, и от степени тяжести его состояния. Кроме того, то, что работает для одного пациента, может не работать для другого. Легкие случаи заболевания обычно можно лечить с помощью домашних средств, таких как:
- применение теплых компрессов;
- хорошая гигиена;
- использование антибактериального мыла;
- применение антисептиков и противовоспалительных препаратов;
- ношение свободной одежды.
Для пациентов с болезнью также важно поддерживать здоровый вес и не курить. Люди с избыточным весом испытывают большее трение на своем теле, которое раздражает кожу. Они также более склонны к чрезмерному потоотделению. Оба помогают в раздражении кожи, вызывая вспышку гнойного гидраденита.
Многие пациенты с расстройством испытывают трудности с правильным поддержанием своего веса, потому что физические нагрузки вызывают у них боль. Оставаться здоровым очень важно для замедления прогрессирования заболевания, поэтому необходимо приложить все усилия, чтобы найти силы для упражнений. Многие пациенты сообщают, что плавание не только отлично подходит для поддержания формы, но и обеспечивает временное облегчение при болезненных поражениях.
Умеренные и тяжелые случаи гнойного гидраденита могут потребовать лекарств. Возможные препараты включают:
- антибиотики;
- пероральные ретиноидные препараты;
- противовоспалительные препараты;
- кортикостероиды;
- гормоны и ингибиторы альфа-фактора некроза опухолей.
Другие виды лечения, которые, как было показано, приносят некоторую пользу, включают:
- лазерную терапию углекислым газом;
- лазерное удаление волос;
- лучевую терапию;
- хирургическое вмешательство.
В 2015 году Хумира (адалимумаб) был одобрен для лечения гнойного и умеренного гидраденита. Это первый и единственный FDA-одобренный препарат для лечения взрослых с гнойным гидраденитом.
Хирургическое удаление поражений и пересадка кожи пораженных участков могут быть необходимы в случаях обширных, постоянных рубцовых тканей. Эта операция является обширной, поскольку необходимо удалить не только кожу, содержащую поражения, но и широкие края вокруг пораженного участка. Хирургия долгое время считалась лекарством от этой болезни, но конкретные исследования показали обратное. В идеале, болезнь исчезнет в областях, в которые была пересажена кожа; тем не менее, показатели повторяемости могут быть высокими, особенно если брать только узкие поля. Более ограниченное хирургическое вмешательство, состоящее из вскрытия абсцессов и синусовых путей, может быть полезным для смягчения симптомов, но эти поражения почти всегда повторяются.
Прогноз
Гнойный гидраденит — это хроническое заболевание, т.е. оно не проходит само по себе. Несмотря на текущее лечение, нарывы обычно продолжают возвращаться. Заболевание, как правило, постепенно прогрессирует, нарывы появляются чаще, в большем количестве и затрагивают больше областей тела. Патология не угрожает жизни, но люди с расстройством могут испытывать частые боли, затруднения при движении и чувствовать смущение или стыд из-за своей болезни. Это может вызвать социальную изоляцию, депрессию и/или беспокойство и повлиять на качество жизни человека.
Фурункул лечение

Врач-травматолог-ортопед высшей квалификационной категории. Хирург. Пластический хирург. Доктор медицинских наук. Профессор.
Медицинский стаж: 37 лет

Записаться на прием
Доктор медицины. Врач-травматолог-ортопед.
Медицинский стаж: более 41 года

Записаться на прием
Врач-хирург. Хирург-онколог высшей квалификационной категории. Доктор медицинских наук.
Медицинский стаж: более 40 лет

Записаться на прием
Врач-офтальмохирург. Кандидат медицинских наук. Заведующая офтальмологическим отделением. Доцент кафедры офтальмологии ФДПО РНИМУ им. Н.И.Пирогова.
Медицинский стаж: 15 лет

Записаться на прием
Врач-травматолог-ортопед высшей квалификационной категории. Хирург.
Медицинский стаж: 54 года

Врач-хирург. Маммолог.
Медицинский стаж: 12 лет

Записаться на прием
Врач-оториноларинголог
Медицинский стаж: 12 лет

Записаться на прием
Врач-флеболог. Сосудистый хирург высшей квалификационной категории.
Медицинский стаж: 26 лет

Записаться на прием
Врач-флеболог. Сосудистый хирург высшей квалификационной категории.
Медицинский стаж: 26 лет
Другие услуги
В Международном Центре Охраны Здоровья проводится операция холецистэктомия из мини-доступа (МХЭ) – это минимально травматичное удаление желчного пузыря через единственный небольшой разрез на брюшной стенке с использованием эндовидеохирургического оборудования.
Вросший ноготь — это воспалительное заболевание мягких тканей, окружающих ноготь проявляющееся вклинением бокового края ногтевой пластинки в боковые мягкие ткани кожного валика. Это возникает, как правило, на большом пальце ноги. Это довольно распространенная патология, встречающаяся у мужчин и женщин различного возраста. Предрасполагающим фактором является неправильное обрезание ногтя (боковые края срезаются очень коротко и глубоко), хроническая травма (во время занятий спортом), ношение узкой обуви, плоскостопие, грибковое заболевание стоп которое вызывает деформацию, утолщение ногтя, способствуя врастанию в мягкие ткани пальца. В результате боковая пластинка ногтя травмирует кожный валик, развивается воспалительный процесс — паронихию.
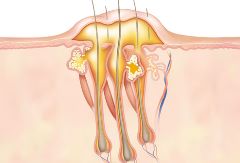
Фурункул – это воспалительный процесс, поражающий волосяные фолликулы и окружающие его ткани, характеризующийся гнойно-некротической реакцией и интоксикацией всего организма. Главными патогенами являются попавшие гноеродные бактерии, в основном золотистый стафилококк. Основными причинами возникновения подобной патологии могут служить: микроскопические травмы кожных покровов (при бритье, депиляции, вросших волосах, сухости кожи, расчесах и так далее), нарушение метаболического ответа и иммунной защиты поверхностных слоев, загрязнение кожи и закупорка протоков желез, располагающихся рядом с фолликулом, нарушение потоотделения и салоотделения, гипо- и авитаминозы, эндокринные нарушения.
Для фурункула, как кожного заболевания, характерна стадийность процесса:
- Развитие инфильтрата в течении 1-2 дней (гиперемия кожных покровов, уплотнение, кожа натягивается и становится уплощенной, блестящей над областью формирования патологического процесса, крайне болезненной);
- На 3-4 день наступает нагноение фолликулярной пустулы, с некротизированным центром;
- Отторжение некротического стержня фурункула;
- Процесс заживления с рубцеванием длится до 10 дней.
Кроме местной реакции для фурункула характерна интоксикация организма. Часто возникает температурная реакция на инфекционный агент и гной, а так же общая слабость.
Фурункул лечение может получить как консервативное, так и хирургическое. На первых стадиях могут назначаться местные противовоспалительные препараты и антисептические средства. Проводят тщательный туалет кожных покровов в месте гиперемии (дезинфицируют йодным или спиртовым раствором), накладываются аппликации с ихтиоловой мазью, применяется сухое тепло и УВЧ. После вскрытия фурункула в процессе отхождения гнойно-некротических масс, накладываются влажно-высыхающая повязка и аппликации с гипертоническим раствором, это способствует лучшему отхождению гноя. После полного очищения язвочки на рану накладываются антибактериальные мази, прекрасно подходит левомеколь. При лицевой локализации процесса могут возникнуть тяжелые осложнения (гнойный менингит или сепсис), поэтому обязательно назначаются антибактериальные системные препараты. В общих чертах медицинское воздействие при данной патологии одинаковое для любой локализации, хотя и есть незначительные различия в клинике и методах лечения. Хирургический способ применяется при невозможности самостоятельного отхождения гнойно-некротического стержня.
Фурункул в ухе
Фурункул в ухе лечение получает терапевтическое с небольшими отличиями. Вскрытие и отторжение некротических масс может сопровождаться их затеком в среднее ухо, что очень неблагоприятно и опасно для органа слуха, поэтому не рекомендуется применение сухого тепла, которое может способствовать также возникновению сепсиса. Спать пациенту рекомендуется на больной стороне для предотвращения затека. Обязательно обращение к врачу отоларингологу. Специалист ведет пациента консервативно на протяжении всего периода и только при необходимости может провести малое оперативное вмешательство. Ни в каком случае нельзя пытаться чистить уши в данный момент, выдавливать фурункул и проводить какие-либо мероприятия. На голове очень хорошо развита сосудистая сеть, поэтому при данной локализации необходимо очень аккуратно подходить к методам лечения, чтобы не вызвать опасные для жизни осложнения. Кроме местной реакции часто возникает сильная головная боль, утрата аппетита, повышенная температура, раздражительность. При развитии подобной клиники назначается симптоматическое дополнительное лечение: жаропонижающие, противовоспалительные, анальгетики.
Фурункул на спине
При обнаружении фурункула на спине необходимо обратиться к врачу. Данная патология может проявляться как местной клиникой, так и интенсивными мышечными болями. При осложнении и развитии флегмон (разлитой гнойник) необходимо хирургическое вмешательство. Врач аккуратно вскрывает полость, очищает ее от некротических масс, тупо разрываются спайки при их наличии. Очаг дренируется и накладывается повязка с гипертоническим раствором (для лучшего отхождения гноя). Фурункул на спине лечение получает с помощью местной и системной антибактериальной терапии. При наличии температуры и общей слабости назначаются жаропонижающие препараты. Мышечная боль снимается анальгетическими препаратами местного и системного применения. Фурункул спины нельзя пытаться удалять самостоятельно, расчесывать, сдирать. Такие действия могут привести только к усугублению патологического процесса и развитию осложнений. Часто при такой локализации встречаются не одиночные, а множественные фурункулы. Образование, содержащее несколько некротических стержней, называется карбункулом. При множественном положении волосяных фолликулов рекомендуется проведение иммунотерапии, также назначаются витаминные комплексы группы В.
Фурункул под мышкой
При локализации фурункула в подмышечной впадине значительно затрудняются движения верхней конечности из-за резкой болезненности образования. Затруднительно приводить или отводить руку. Такое состояние ухудшает жизнь пациента, не дает возможности совершать привычные действия. Развитая сосудистая сеть может способствовать распространению инфекции по всему организму. Часто воспаляются регионарные лимфатические узлы в ответ на местное воспаление, что еще в большей степени затрудняет движения. Характерна лихорадка. Фурункул под мышкой лечение получает в основном консервативное. В период заболевания запрещено бритье подмышечной впадины и использование дезодорантов. Рекомендуется тщательный туалет кожных покровов и дезинфекция кожи при помощи спирта или йодного раствора. В целом консервативные мероприятия проводятся, как и при фурункулах других локализаций. После вскрытия образования накладываются аппликации с физиологическим раствором и антибактериальными мазями. Назначаются антибиотики, при необходимости нестероидные противовоспалительные препараты. При правильном консервативном лечении и избегании травм патологического очага к хирургическому лечению прибегают крайне редко.
Фурункул на ноге
Фурункул на ноге или ягодице часто доставляет неприятности при ходьбе и сидении. Иногда боль и воспаление значительно затрудняет передвижение пациента, который старается щадить пораженную ногу. Фурункулы ягодицы часто осложняются с образованием флегмон. Это часто приводит к образованию обширных некрозов, завершающихся рубцовым процессом. По этой причине фурункул на ягодице лечение получает чаще хирургическое со вскрытием и дренированием гнойника. При данной локализации пациенту рекомендуется щадить пораженный участок, стараться сидеть на здоровом боку, тщательно дезинфицировать место патологического процесса. После отторжения стержня фурункула следует постоянно сменять повязки с антибактериальными мазями для предотвращения заражения окружающих тканей с образованием гнойных затеков. После образования таких гнойников формируются рубцы, имеющие крайне негативный косметический эффект. Фурункул на ноге лечение получает консервативное, подобное, как и при других локализациях. При осложнениях применяются малые операции по вскрытию гнойников. Кроме местного лечения назначаются антибактериальные системные препараты. При одиночном фурункуле ноги и аккуратном обращении с ним, при благоприятном течении заболевания можно проводить консервативные мероприятия самостоятельно. Если фурункул ноги длительно не проходит (более двух недель) или осложняется с появлением температурной реакции, то обязательно необходимо обратиться к врачу.
Фурункул при беременности
Фурункул при беременности лечение имеет наиболее щадящее. Все проводится в рамках консервативной терапии, по возможности рекомендуется применение только местных антибактериальных средств. Любой патологический процесс, как и чрезмерное употребление лекарственных средств, может существенно нарушить развитие плода. Системные антибактериальные препараты назначаются только в крайне тяжелых случаях: множественном фурункулезе, часто рецидивирующем, тяжелом состоянии матери (лихорадка, разлитые флегмоны, сепсис). В крайне тяжелых случаях может стоять вопрос о прерывании беременности и проведении соответствующей терапии. Для того чтобы не возникло подобных угрожающих жизни состояний, нельзя трогать формирующийся фурункул, пытаться самостоятельно разрезать или выдавить. В период беременности, если у женщины возник даже единичный фурункул, обязательно обращение к врачу за консультацией и периодическим контролем развития патологического процесса. Женщина в положении обязательно должна соблюдать диету. При возникновении фурункула стоит уменьшить долю углеводов. На кожу и ее иммунные процессы благоприятно влияют витамины группы B. Назначаются комплексные витаминные комплексы. Биологические добавки к пище с витаминами, дрожжами. Рацион должен быть разнообразным, сбалансированным и регулярным. Очень полезны для стимуляции иммунной системы прогулки по свежему воздуху и занятия гимнастикой.
Лечение фурункула любой локализации направленно на предотвращение развития осложнений. При благоприятном течении процесса происходит самостоятельное отторжения некротического стержня и образование небольшой язвочки на месте фурункула, которая заживает часто не оставляя и следа.
Мы стремимся оказывать качественные услуги с высоким уровнем сервиса. Мы благодарны нашим пациентам за оказанное доверие и отзывы о нашем медицинском центре.
Левомеколь — мазь для лечения ран на коже
«Левомеколь» – антибактериальный комбинированный препарат наружного применения, обладающий широким спектром действия. Мазь «Левомеколь» препятствует распространению болезнетворных микробов, устраняет отек, ускоряет заживление ран, а также повышает местный иммунитет кожи.
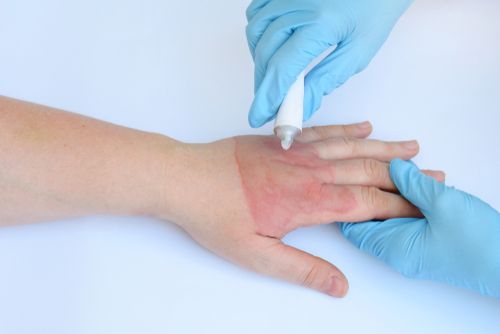
Левомеколь при ожогах
Такое сочетание обеспечивают два активных компонента в составе мази – Хлорамфеникол (он же Левомицетин) и Метилурацил. Хлорамфеникол – натуральный антибиотик, который активно блокирует кишечную, синегнойную и стафилококковую палочку. А метилурацил ускоряет регенерацию эпидермиса. Особенность метилурацила заключается в способности беспрепятственно и быстро проникать в дерму, причем не затрагивая мембранную оболочку клеток. Данный процесс связан с выведением из межклеточного пространства избыточной жидкости, которая обычно является причиной отеков и синяков.
Для чего применяется Левомеколь?
Левомеколь оказывает многоплановое лечебное воздействие:
- быстро уменьшает воспалительный процесс, предупреждает его распространение на здоровые ткани;
- препятствует росту и размножению бактериальных инфекционных агентов;
- быстро устраняет отечность за счет нормализации микроциркуляции;
- обеспечивает доставку к пораженным тканям питательных и биологически активных веществ, а также молекулярного кислорода;
- стимулирует регенерацию пораженных воспалением клеток всех слоев эпидермиса;
- повышает иммунитет на местном уровне.

Мазь быстро убирает все воспалительные процессы на коже
Стоит отметить, что наличие гнойных выделений и некротических тканей не мешает выполнять мази Левомеколь свою функцию. Препарат можно применять для обеззараживания и ускорения регенерации тканей.

Левомеколь, мазь для наружного применения, 40 г, 1 шт.
STADA, Россия
Имеются противопоказания. Необходима консультация специалиста.
Показания к применению мази Левомеколь
Так как мазь Левомеколь обладает антибактериальным эффектом, и при этом стимулирует восстановление структуры тканей, препарат показан при следующих заболеваниях:
- заражение ран патогенной микрофлорой, язвы и гнойные абсцессы на эпидермисе;
- ожоги (преимущественно 2 и 3 степени);
- нарушение целостности тканей при травмах;
- некротические процессы;
- мокнущая и сухая экзема;
- мозоли;
- трофические язвы;
- обморожения конечностей (поверхностные слои кожи);
- прыщи, угревая сыпь, карбункулы, фурункулы;
- отит и гайморит (в том числе и с гнойными выделениями);
- обработка швов после оперативного вмешательства
- пролежни;
- геморрой.

Мазь Левомеколь можно использовать детям
«Левомеколь» можно использовать для детей с 1 года. Но перед этим обязательно необходимо проконсультироваться с педиатром.
Противопоказания
Как и многие препараты, «Левомеколь» имеет противопоказания:
- индивидуальная непереносимость компонентов медикамента;
- гиперчувствительность организма;
- грибковые поражения эпидермиса;
- склонность к аллергическим реакциям;
- псориаз.
В официальной инструкции по использованию указано, что в педиатрии мазь назначается, начиная с 3-х лет. Однако многие педиатры на основании безвредности мази «Левомеколь», разрешают её применение с грудного возраста.
Побочные эффекты
«Левомеколь» считается универсальным препаратом, который обычно хорошо переносится пациентами. Но при передозировке (в случае применения препарата более недели), могут возникнуть аллергические кожные реакции.
- гиперемия;
- жжение;
- зуд;
- крапивниц;
- дерматиты в месте нанесения;
- локальный отек;
- при использовании влагалищных тампонов, может проявиться кандидоз.
О несовместимости с другими лекарственными средствами не сообщалось. Следите, чтобы мазь не попала в глаза, на слизистые оболочки и внутрь. При попадании в глаза и на слизистые оболочки следует немедленно промыть их проточной водой. При проглатывании необходимо промыть желудок.
Во время беременности и грудного вскармливания
Так как Левомеколь принимается местно, не попадает в кровоток и не оказывает системного действия, то противопоказаний, кроме общих, для беременных женщин и мам, которые кормят малыша грудью, нет.

Перед использованием мази необходимо проконсультироваться с врачом
Левомеколь при лечении ожогов
При ожогах Левомеколь нужен, чтобы не допустить заражения раневой поверхности болезнетворными инфекциями, а также для ускорения заживления тканей. Левомеколь справляется и с воспалениями, которые могут повлечь нагноение раны. Мазь хорошо очищает место поражения как от гнойного отделяемого, так и от некротических клеток.
Система обработки ожога небольшой площади 1-2 степени следующая:
- перед нанесением мази рану промывают под проточной водой;
- мазь наносится на стерильную марлевую салфетку, которая накладывается на раневую поверхность;
- повязка накладывается на сутки;
- перевязки делают каждый день – до 5 раз в сутки.
Ожог обрабатывают до полного заживления тканей. Общая продолжительность курса при небольших бытовых ожогах составляет 5 – 14 дней.
Левомеколь при лечении прыщей
«Левомеколь» обладает антибактериальным и ранозаживляющим действием, поэтому широко используется в дерматологии, частности, в лечении угревой сыпи. Курс лечения зависит от степени выраженности заболевания и количества высыпаний на коже.
Мелкие прыщи лечат, нанеся на область поражения тонкий слой мази. Это делается вечером на несколько часов, а перед сном Левомеколь смывается. В течение двух недель прыщики исчезают, кожа лица выравнивается, заживают небольшие рубчики.
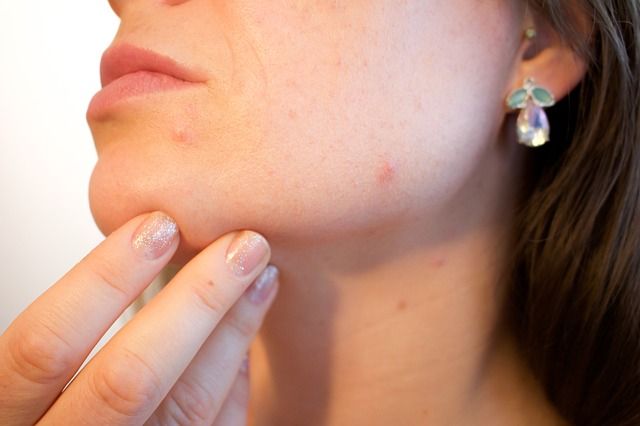
Лечение прыщей с помощью мази
На единичные воспаленные прыщи Левомеколь наносят точечно тонким слоем, а сверху закрывают небольшим кусочком ваты и оставляют на 2-3 часа. Терапия составляет 2-3 дня.
Что касается вскрытых прыщей, то лекарство закладывают непосредственно в образовавшиеся отверстия.
Для лечения угревой сыпи Левомеколь наносят на область поражения на всю ночь. Утром мазь необходимо смыть. Обычно курс лечения занимает 2 недели, в течение которых воспаление спадает, угри прорываются или рассасываются.
Для устранения подкожных прыщей необходимо сделать следующее:
- после умывания с мылом кожу очищают любым тоником или лосьоном;
- наносят мазь тонким слоем на стерильную салфетку и прикладывают к участку кожи с угрями;
- повязку фиксируют с помощью лейкопластыря.
Продолжительность лечебной процедуры составляет 3-5 часов. Если на коже возникли глубокие болезненные гнойники, то повязку держат на теле всю ночь.
Продолжительность терапии составляет около 7-10 дней, в зависимости от степени поражения дермы.
Левомеколь при лечении геморроя
Мазь Левомеколь можно использовать в качестве дополнения к комплексной терапии при геморрое в периоды обострения. Применять мазь рекомендуется в случаях, когда из геморроидальных узлов выделяется кровь. Так как препарат оказывает антибактериальное действие (ранки могут быть инфицированы каловыми массами), помогает снять воспаление и нейтрализовать патогенные бактерии, Левомеколь назначают для регенерации тканей анального отверстия.
- необходимо обмыть промежность и анальное отверстие водой с мылом, и обсушить мягким полотенцем;
- нанести мазь тонким слоем на анус перед сном;
- область воздействия сверху прикрывают бинтовой повязкой и фиксируют лейкопластырем;
- при терапии внутренних узлов мазью пропитывают тампон, который затем вводится в анальное отверстие.

Левомеколь при геморрое
Продолжительность терапии – 10 дней. Поскольку Левомеколь не специализированный препарат антигеморроидального типа, после снятия воспаления решение о продолжении терапии и назначении препаратов принимает только лечащий врач.
Левомеколь при лечении ран
Левомеколь помогает заживлять пораженные ткани и предотвращает инфицирование раневой поверхности. Причем не так важно, нагноилась рана или нет.
Если рана не гнойная, то сначала пораженный участок обрабатывается антисептиком. Мазь наносится тонким слоем на ночь, затем ее необходимо прикрыть стерильной марлевой салфеткой и зафиксировать бинтом. Чаще всего обработка раны требуется один раз в день.
Если же рана гноится, то при помощи смоченных антисептиком ватно-марлевых тампонов убирается гной и выделяемый секрет. Затем в рану закладывается мазь Левомеколь – она должна быть заполнена вся, но не слишком плотно. Сверху пораженный участок покрывается марлевой салфеткой, также пропитанной мазью. Что касается частоты смены повязки, то все зависит от количества выделяемого гноя. Обычно достаточно двукратной перевязки.
А если рана глубокая и сопровождается инфекционным поражением, то Левомеколь предварительно разогревают до 35 градусов Цельсия, затем пропитывают мазью стерильную салфетку (можно использовать несколько, если пораженная область обширная) и вводят в очаг поражения. Если область поражения обширная, используют несколько салфеток с мазью Левомеколь. Важно, чтобы рана была заполнена полностью, но не слишком плотно.
Отметим, что для введения медикамента в колотые и глубокие раны лучше использовать дренажную резиновую трубку, а саму разогретую мазь вводить при помощи шприца.
Продолжительность курса терапии обычно длится от 5 до 10 дней.
Применение мази Левомеколь в гинекологии
Левомеколь успешно применяется в гинекологии и урологии.
В гинекологии терапия проводится с помощью тампонов, с нанесенной на них мазью. Подобный метод показан для лечения следующих состояний:
- воспалительная эрозия шейки матки;
- воспаление придатков матки (яичников, фаллопиевых труб);
- расхождение влагалищных швов после разрывов при родах или операций.
Система лечения представляет собой следующую последовательность действий:
- перед применением женщине необходимо тщательно подмыться и высушить кожу места обработки и промежности;
- если терапия применяется после расхождения влагалищных швов или после операций, то швы необходимо обработать слабым раствором марганцовки или фурацилина;
- необходимо сделать небольшой тампон из ваты, сверху наложить на него мазь размером 15 мм х 15 мм, и высотой 5 мм;
- ввести во влагалище на ночь, а утром извлечь;
- если терапия применяется после расхождения влагалищных швов или после операций, то мазь наносится на марлевую повязку и прикладывается к швам. Затем надевается чистое бельё (если есть необходимость, дополнительно можно использовать прокладку). Повязка остается от 2 до 6 часов.
Описанным выше способом активное вещество мази доставляется к пораженной области и всасывается в окружающие ткани влагалища.
В урологии Левомеколь используют при лечении баланита и баланопостита у мужчин, поскольку оказывает противовоспалительное и противомикробное действие. Система лечения представляет собой следующую последовательность действий:
- перед нанесением мази головку полового члена промывают слабым раствором марганцовки или фурацилина, удаляя гной и отмершие ткани;
- на пораженное место плотным слоем накладывают Левомеколь.
Средство накладывают 1-2 раза в сутки до полного выздоровления. После снятия воспаления Левомеколь накладывают еще в течение недели по 1 разу в день – вечером, перед сном.
Левомеколь или мазь Вишневского. Что лучше?
Начнем с того, что мазь Вишневского и Левомеколь хоть и применяются в похожих случаях, но все-таки имеют разнонаправленный спектр действия. Так, мазь Вишневского эффективна, когда рана находится в процессе регенерации. Поэтому она не может быть использована при нагноении раны или ее сильном воспалении. Да, препарат содержит в составе антисептик, но его концентрации недостаточно, чтобы обеспечить бактерицидный эффект. Тем более дёготь и касторовое масло стимулируют кровообращение в пораженной области, чем усугубляют ситуацию.
Именно поэтому мазь Вишневского не такая эффективная, так как Левомеколь имеет более высокую антибактериальную активность за счёт наличия в нём антибиотика и ускоряет процесс оттока гноя из раны. Также важными являются следующие отличительные черты, которые определяют превосходство мази Левомеколь:
- отсутствие неприятного запаха;
- более высокие репарационные характеристики;
- не провоцирует раздражения в зоне обработки;
- при лечении фурункулов Левомеколь быстрее инициирует нарыв и вскрытие гнойника с последующим заживлением раны.
Но если пациенту помогает мазь Вишневского, то менять ее нет особого смысла.
Аналоги
Аналоги мази Левомеколь обладают бактерицидным и заживляющим эффектом. Но разница заключается в действующем веществе препарата. Так, среди аналогов можно назвать Фугентин, Левосин (дополнительно обладает обезболивающим эффектом), Протэгентин, Фастин-1, Салицилово-цинковая паста.
Синонимами, то есть лекарствами с тем же самым веществом (но в большей концентрации), что и у мази Левомеколь, можно считать Нетран и Левометил. Лекарства-заменители может назначить только лечащий врач.
Источники
- Самаева Екатерина Валентиновна // Сравнительная характеристика особенностей течения регенераторных процессов при пересадке культивированных дермальных аутофибробластов и лечении мазью «Левомеколь» // Universum: медицина и фармакология;
- Циколия Э.М., Ивашев М.Н // ФАРМАКОДИНАМИКА ЛЕВОМЕКОЛЯ // Международный журнал экспериментального образования // 2016.
Мазь Левомеколь — дешевый и эффективный препарат
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Источник https://medcentrls.ru/articles/dermatologiya/7278-gnojnyj-gidradenit.html
Источник https://medvedev.ru/otdeleniya/center-hirurgii/furunkul-lechenie/
Источник https://uteka.ru/articles/lekarstvennye-preparaty/levomekol/