Цистит схема лечения рекомендации уролога
Растущая антибиотикорезистентность возбудителей инфекций мочевыводящих путей является актуальной проблемой во всем мире. Рациональное применение антибактериальных препаратов и использование альтернативной неантибактериальной профилактики инфекций нижних мочевыводящих путей направлены на решение этой проблемы. В статье представлены современные данные по этиологии, патогенезу, диагностике, лечению, профилактике острой неосложненной и рецидивирующей инфекции нижних мочевыводящих путей. Приведены результаты клинических исследований применения проантоцианидинов, D-маннозы и витамина D3 в комплексном лечении и профилактике острого инфекционно-воспалительного процесса в мочевом пузыре. В научной литературе продемонстрирован механизм действия альтернативных средств и их эффективность в снижении частоты рецидивов.
Ключевые слова: инфекция мочевыводящих путей, мочевой пузырь, рецидивирующая инфекция, посткоитальная профилактика, проантоцианидины, D-манноза, витамин D3.
Acute and recurrent cystitis. What do we know?
L.A. Khodyreva 1,2 , A.V. Zaitsev 1 , A.N. Bernikov 1 , Yu.A. Kupriyanov 1,2 , R.V. Stroganov 3 , O.A. Arefieva 2,3
1 A.I. Yevdokimov Moscow State University of Medicine and Dentistry, Moscow
2 Research Institute for Healthcare and Medical Management of Moscow Healthcare Department, Moscow
3 City Clinical Hospital named after S.I. Spasokukotsky, Moscow
The growing antibiotic resistance of urinary tract infection pathogens is an urgent problem worldwide. Rational use of antibacterial drugs and alternative non-antibacterial prevention of lower urinary tract infections are aimed at solving this problem. The article presents current data on the etiology, pathogenesis, diagnosis, treatment, and prevention of acute uncomplicated and recurrent lower urinary tract infection. The article also shows the results of clinical studies on the use of proanthocyanidins, D-mannose and vitamin D3 in the complex treatment and prevention of acute infectious and inflammatory process in the urinary bladder. According to the scientific literature, the mechanism of action of alternative drugs and their efficacy in reducing the frequency of relapses is demonstrated.
Keywords: urinary tract infection, urinary bladder, recurrent infection, postcoital prevention, proanthocyanidins, D-mannose, vitamin D3.
For citation: Khodyreva L.A., Zaitsev A.V., Bernikov A.N. et al. Acute and recurrent cystitis. What do we know? RMJ. 2020;11:69–74.
Ключевые слова:
Для цитирования: Ходырева Л.А., Зайцев А.В., Берников А.Н. и др. Острый и рецидивирующий цистит. Что нам известно? РМЖ. 2020;11:69-74.
Введение
Инфекции мочевыводящих путей (ИМП) являются распространенными заболеваниями, которыми ежегодно страдают около 11% женщин в возрасте старше 18 лет [1]. У женщин наиболее часто встречается острый цистит — инфекционно-воспалительное заболевание слизистой мочевого пузыря, с легким неосложненным течением; у мужчин данное заболевание развивается только при наличии факторов риска. Рецидивное течение неосложненного и осложненного воспалительного процесса мочевого пузыря причиняет существенный ущерб здоровью, снижает качество жизни пациентов и влечет большие расходы системы здравоохранения. Так, например, общие расходы на лечение ИМП у женщин в США в 2000 г. составили приблизительно 2,47 млрд долларов [2]. Длительный или необоснованный прием антибактериальных препаратов, например с целью профилактики ИМП, способствует прогрессивному росту резистентности возбудителей и развитию побочных эффектов, снижению комплаентности.
Неосложненный инфекционно-воспалительный процесс в мочевом пузыре может быть как спорадический, так и рецидивирующий у небеременных женщин и в пременопаузе, без анатомических и функциональных изменений нижних мочевыводящих путей (НМП) и без коморбидных заболеваний и состояний.
Осложненный инфекционно-воспалительный процесс в мочевом пузыре развивается при наличии факторов риска у мужчин, у беременных, у пациентов с анатомическими и функциональными изменениями НМП, с наличием катетеров в мочевыводящих путях, у пациентов с сахарным диабетом, иммунокомпрометирующими заболеваниями, хронической болезнью почек.
Рецидивирующий инфекционно-воспалительный процесс в мочевом пузыре может быть как осложненный, так и неосложненный [3]. Критериями рецидивирующего инфекционно-воспалительного процесса в мочевом пузыре является частота не менее трех рецидивов в год или двух — за последние 6 мес.
Этиология
Возбудителем острого неосложненного цистита в большинстве случаев (около 80–90%) является Escherichia coli и значительно реже — другие возбудители мочевой инфекции: Staphylococcus saprophyticus, Klebsiella spр., Proteus spp. и др. [4].
В настоящее время в мире с целью мониторинга возбудителей ИМП и их антибиотикорезистентности регулярно проводятся многоцентровые клинические исследования. Крупнейшее международное исследование ECO–SENS с участием 4734 пациентов из 252 клиник 16 стран Европы и Канады, закончившееся в 2003 г., позволило выявить следующие закономерности: у 77,7% пациенток ИМП были вызваны E. coli, у 5,2% — Proteus mirabilis, у 2,8% — Klebsiella spp., у 3,9% — другими представителями семейства Enterobacteriaceae, у 4,6% — S. saprophyticus и у 5,8% — прочими микроорганизмами. Нечувствительны к ампициллину оказались 29,8% выделенных штаммов микроорганизмов, к сульфаметоксазолу — 29,1% и к триметоприму — 14,8%. Устойчивость штаммов E. coli к ципрофлоксацину, комбинации амоксициллина и клавулановой кислоты, нитрофурантоину, гентамицину и фосфомицина трометамолу была отмечена менее чем у 3% пациентов [5].
В России под руководством профессора Л.C. Страчунского были проведены аналогичные исследования: UTIAP I (1998–1999 гг.), UTIAP II (2000–2001 гг.) и UTIAP III (2004–2005 гг.). В ходе этих исследований установлено, что на территории России острый цистит в 85,9% наблюдений вызывала E. coli, в 6% — Klebsiella spp., в 1,8% — Proteus spp., в 1,6% — S. saprophyticus, в 1,2% — Pseudomonas aeruginosa и др. Штаммы E. coli, устойчивые к ампициллину, встречались в 22,7–44% случаев, к ко-тримоксазолу — в 16,2–26,9%, к нитроксолину — в 6,8–7,9% наблюдений. Устойчивость штаммов E. coli к норфлоксацину, ципрофлоксацину и нитрофурантоину была отмечена менее чем у 3% больных острым циститом [6, 7].
Многоцентровое исследование «ДАРМИС-2011» показало, что среди возбудителей ИМП доля представителей семейства Enterobacteriaceae составила 83,5%. При этом E. coli выявлялась у 63,5% пациентов. В целом частота выделения возбудителей значимо не различалась у пациентов с осложненными и неосложненными ИМП [8]. В исследовании «ДАРМИС-2018» выявляемость E. coli в группе пациентов с неосложненной инфекцией составила 74,6%, осложненной — 67,2%, Klebsiella pneumoniae — 9,6% и 12,7%; P. mirabilis — 3% и 4,6%; Enterococcus faecalis — 5% и 6,3%; Staphylococcus spр. — 2,3% и 1,2% соответственно; доля P. aeruginosa, которая определялась при осложненных ИМП, составила 1,7%. Зарегистрирована резистентность штаммов E. coli к ампициллину (57,7%), амоксициллину/клавуланату (43%) и триметоприму/сульфаметоксазолу (36,9%), также отмечено снижение чувствительности к ципрофлоксацину (60,6%), которая оказалась существенно ниже, чем 7 лет назад (79,9%). По сравнению с предыдущим исследованием, по данным «ДАРМИС-18», статистически значимо выросло количество патогенных микроорганизмов, продуцирующих β-лактамазы расширенного спектра, — с 8,5% до 27% [8].
Патогенез и клиническая картина
Острый цистит, как правило, является результатом восходящей инфекции (рис. 1).

Как уже было сказано выше, цистит чаще встречается у женщин, что можно объяснить анатомо-физиологическими особенностями их организма. К таковым относятся короткая и широкая уретра, ее близость к естественным резервуарам инфекции (заднепроходное отверстие, влагалище), а также частые сопутствующие гинекологические заболевания (воспалительные процессы во влагалище, в преддверии влагалища, гормональные нарушения, особенно у пожилых женщин в постменопаузе, недержание мочи, пролапс тазовых органов) [9].
Большинство рецидивов возникает в первые 3 мес. после излечения предшествующего эпизода. В течение 6 мес. после первого эпизода ИМП у 27% молодых женщин развивается хотя бы один культурально подтвержденный рецидив, а у 2,7% — не менее двух рецидивов [10].
К факторам риска развития рецидивирующей ИМП у молодых женщин и женщин в период пременопаузы относят [4]:
культуру половой жизни;
смену полового партнера;
наличие в анамнезе ИМП у матери;
анамнез ИМП в детстве;
секреторный статус антигена группы крови.
У женщин в период постменопаузы факторами риска развития рецидивов ИМП являются [4]:
анамнез ИМП до менопаузы;
недержание мочи, цистоцеле;
атрофия слизистых мочеполовых путей, дефицит эстрогенов;
катетеризация мочевого пузыря;
функциональные нарушения мочевого пузыря, деменция, заболевания головного мозга.
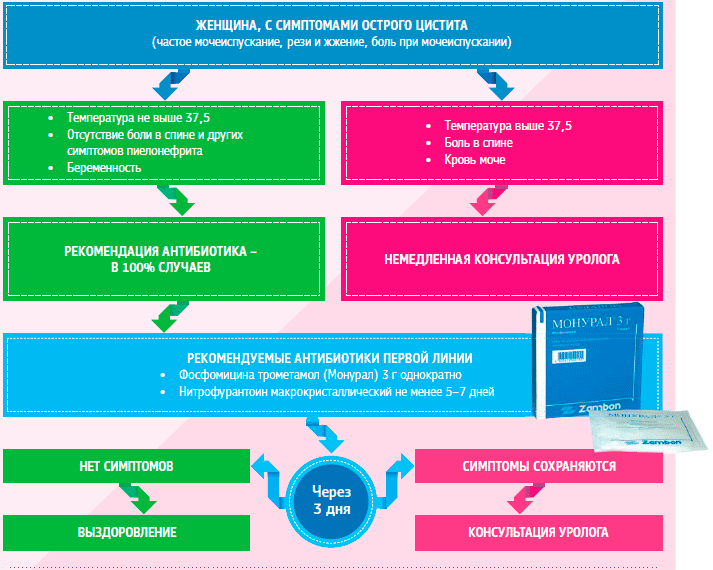
К клиническим симптомам острого инфекционно-воспалительного процесса в мочевом пузыре относятся: боль внизу живота; рези и жжение при мочеиспускании; частое мочеиспускание малыми порциями; примесь гноя в моче, гематурия, субфебрильная температура тела.
Диагностика
В соответствии с европейскими и российскими рекомендациями для подтверждения диагноза острого спорадического цистита необходимо выполнение общего анализа мочи, хотя для назначения лечения достаточно анамнеза заболевания и клинических симптомов [3, 4]. Культуральное исследование мочи с определением чувствительности возбудителя при впервые возникшем остром неосложненном цистите не показано. Лечение, помимо уролога, могут проводить врач общей практики и терапевт.
Консультация уролога и исследование мочи на предмет выявления патогенного возбудителя являются обязательными при осложненном, рецидивирующем цистите или неэффективности назначенной терапии. Необходимо помнить, что культуральное исследование мочи должно проводиться до начала антибактериальной терапии.
В таблице 1 представлены обновленные критерии лабораторной диагностики ИМП, предложенные Американским обществом инфекционных болезней (Guidelines IDSA), опубликованные в рекомендациях Европейской ассоциации урологов (ЕAU, 2019) [4].

В большинстве случаев острый спорадический цистит легко купируется антимикробными препаратами в сочетании с растительными диуретиками или комплексными противовоспалительными препаратами. При определении тактики лечения осложненных и рецидивирующих инфекционно-воспалительных заболеваний НМП необходимо определить причину их развития и провести комплексное обследование пациента. Так, например, у женщин в постменопаузе причиной развития урогенитальных расстройств часто является дефицит эстрогенов, ведущий к атрофии слизистой мочеполовых органов, снижению концентрации лактобактерий во влагалище, повышению значений рН вагинального секрета. Это обусловливает преобладание факультативно-анаэробных микроорганизмов, развитие предрасположенности к ИМП [11]. Кроме того, необходимо помнить, что острый цистит может быть связан с вульвовагинитом бактериальной природы и инфекциями, передающимися половым путем (ИППП). Обильные гнойные выделения из уретры или влагалища, жжение при мочеиспускании, неприятный запах, зуд, диспареуния, дизурия, гиперемия половых губ, преддверия влагалища, болезненность при пальпации, гнойный цервицит или бартолинит — все это симптомы и предрасполагающие факторы для возникновения острого инфекционно-воспалительного процесса НМП. Частыми причинами вульвовагинита служат также грибковая инфекция (кандидоз) и генитальный герпес. Выявление перечисленных выше состояний требует проведения дополнительного обследования пациентки у гинеколога. Ультразвуковое исследование мочеполовых органов применяется довольно широко как скрининговая методика для исключения объемных образований и камней мочевого пузыря [12].
Перед назначением антибактериальной терапии необходимо:
провести физикальный осмотр, включая осмотр на гинекологическом кресле;
при необходимости провести забор биоматериала из влагалища на ИППП, бактериальную флору;
выполнить ультразвуковое исследование почек и мочевого пузыря до и после мочеиспускания;
исследование мочи — общий анализ мочи с подсчетом форменных элементов, микробиологический посев мочи с определением возбудителя и его чувствительности к антибактериальным препаратам.
Лечение
Рост резистентности возбудителей ИМП в мире привел к кардинальным ограничениям и запрету применения ряда антибактериальных препаратов (АБП). Так, Комитет по оценке риска лекарственных препаратов фармаконадзора Европейского медицинского агентства (PRAC EMA), Американская администрация по контролю за пищевыми продуктами и медикаментами (FDA), Американское общество инфекционных болезней (Guidelines IDSA) опубликовали в 2019 г. новые рекомендации по критериям диагностики и лечению ИМП, в частности воспалительных заболеваний мочевого пузыря [3].
Цель лечения острого и рецидивирующего цистита: купирование клинических проявлений заболевания, эрадикация возбудителя, профилактика рецидивов.
При назначении эмпирической антибактериальной терапии необходимо соблюдать: терапевтическую дозу; кратность приема; пути введения препарата; учитывать особенности фармакокинетики и фармакодинамики препарата, чувствительность возбудителя в регионе, стационаре; переносимость и возможные побочные эффекты; сочетание с другими лекарственными препаратами.
При остром неосложненном цистите лечение назначается эмпирически, в соответствии с рекомендациями EAU. Рекомендованы пероральные препараты, эффективные в отношении основного возбудителя острого цистита — E. coli: фосфомицин (чувствительность — 98,4%), фуразидин (95,7%), нитрофурантоин (94,1%) и пероральные цефалоспорины (цефадроксил) (табл. 2).
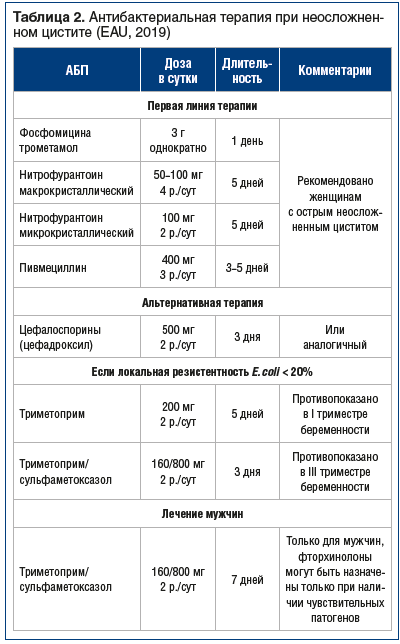
Пациентам, у которых симптомы не купировались или повторились в течение 2 нед. после окончания лечения, показаны полное урологическое обследование и культуральное исследование мочи с определением чувствительности возбудителя к АБП. Лечение рецидивирующей ИМП крайне сложно и связано с наличием факторов риска и образованием биопленок, в которых расположены скопления патогенных микроорганизмов. Длительность терапии должна составлять не менее 7 дней с учетом чувствительности возбудителя к АБП.
Профилактика
Профилактика воспалительного процесса в мочевом пузыре включает следующие меры:
питьевой режим — 2,5 л жидкости;
соблюдение правил личной гигиены и сексуальной жизни;
лечение хронических заболеваний;
регулярное опорожнение мочевого пузыря в течение дня, а также до и после полового акта;
Профилактика рецидивирующих ИМП направлена на изменение образа жизни и питьевого режима, устранение урологических факторов риска и коррекцию сопутствующих заболеваний. EAU и Российским обществом урологов АБП рекомендовано назначать в случае неэффективности поведенческой терапии и мер неантимикробной профилактики, которые рекомендуются после полового контакта [13].
Посткоитальная антибактериальная профилактика должна применяться только после консультирования урологом и проведения курса поведенческой терапии и в тех случаях, когда другие методы лечения неэффективны. Режимы включают нитрофурантоин 50 мг или 100 мг 1 р./сут, фосфомицина трометамол 3 г каждые 10 дней, а во время беременности — цефалексин 125 или 250 мг или цефаклор 250 мг 1 р./сут.
С целью лечения и профилактики ИМП также применяются альтернативные препараты В постменопаузальном периоде показана местная терапия эстрогенами. Европейской и Российской ассоциацией урологов рекомендовано много различных растительных, комплексных препаратов — это лиофилизированный бактериальный лизат 18 штаммов E. coli, гиалуроновая кислота, инстилляции гиалуроновой кислоты и хондроитина сульфата в мочевой пузырь для восстановления гликозамингликанового слоя слизистой мочевого пузыря, препараты, содержащие проантоцианидины, D-маннозу, пробиотики, витамин D3, дефицит, которого характерен для регионов с коротким световым днем, и др. Метаанализ по неантибактериальной профилактике рецидивирующих ИМП показал, что пероральный прием лиофилизированного бактериального лизата 18 штаммов E. coli, проантицианидинов и вагинальных эстрогенов увеличивал безрецидивный период ИМП [14].
Функции витамина D многообразны — это контроль кальций-фосфорного обмена, влияние на физиологические процессы в организме, включающие пролиферацию, дифференцировку, апоптоз, клеточный рост, нервно-мышечную проводимость, иммунитет, экспрессию генов и воспаление как защитную реакцию организма [15].
Впервые на связь между рецидивирующим циститом у женщин в пременопаузе и дефицитом витамина D указали W. Nseir et al. [16]. Исследование, проведенное в Нидерландах van der Starre et al. [17], показало, что у большинства взрослых пациентов с ИМП имелся дефицит витамина D и его уровень был ниже у респондентов, чем в контрольной группе. S. Javadi Nia et al. [18] в перекрестном исследовании сравнили уровень витамина D у 25 детей с ИМП и 40 здоровых. Уровень витамина D был ниже у детей с ИМП, чем в контрольной группе, но разница не была статистически значимой. Авторы пришли к выводу, что дефицит витамина D может играть роль в предрасположенности детей к ИМП, но для более точных результатов необходимо проведение хорошо спланированных исследований на больших когортах.
M. Tekin et al. [19] в обсервационном исследовании сравнивали уровень концентрации витамина D в сыворотке у детей с и без ИМП и показали, что частота появления ИМП у детей с уровнем витамина D ниже 20 нг/мл в 3,5 раза выше, чем у детей с нормальным уровнем витамина D.
Исследования in vitro показали, что эпителий мочевого пузыря у женщин, проходивших лечение с использованием витамина D3, обладает способностью вырабатывать большее количество кателицидина и β-дефензинов, которые являются антимикробными пептидами и оказывают защитное иммунопротективное действие, предотвращая развитие ИМП [20, 21].
Таким образом, в клинических исследованиях подтверждена обоснованность назначения витамина D3 в лечении и профилактике воспалительных заболеваний НМП. Более эффективная профилактика ИМП возможна при использовании сочетания нескольких компонентов, каждый из которых показал в клинических исследованиях свою эффективность.
D-манноза представляет собой сахар, выполняющий важную функцию в метаболизме человека, в особенности в процессе гликозилирования белков протеома человека, а также поддержки функции иммунной, сердечно-сосудистой, мочевой системы организма. В то же время, являясь природным антибактериальным агентом, D-манноза препятствует бактериальной адгезии к клеткам эпителия мочевыводящих путей основных возбудителей инфекционно-воспалительного процесса, таких как E. coli, Klebsiella spp., P. aeruginosa и др. Эксперименты in vitro продемонстрировали, что D-манноза связывается с фимбриями типа I энтеробактерий, препятствуя их адгезии к клеткам эпителия мочевыводящих путей, а снижение уровней бактериурии было подтверждено результатами исследований in vivo на моделях животных [22–26].
В рандомизированном клиническом исследовании показано влияние регулярного приема порошка D-маннозы в дозировке 2000 мг на сокращение в 4 раза частоты рецидивов ИМП в сравнении со стандартной профилактикой нитрофурантоином [27]. После первоначальной антибиотикотерапии острого цистита 308 женщин с рецидивирующими ИМП были случайным образом распределены по трем группам и включены в сравнительное исследование. Первая группа (n=103) в качестве профилактики получала 2000 мг порошка D-маннозы в 200 мл воды ежедневно в течение 6 мес., вторая группа (n=103) — 50 мг нитрофурантоина ежедневно, а третья группа (n=102) не получала профилактического лечения. Частота рецидива ИМП в группе приема D-маннозы составила 14,6%, в группе приема нитрофурантоина — 20,4%, в группе без профилактического лечения — 60,8% (рис. 2). Продолжительность безрецидивного периода в группах нитрофурантоина и без профилактического лечения составила 24 и 28 дней соответственно, а в группе D-маннозы увеличилась до 43 дней. Таким образом, полученные результаты позволяют рекомендовать D-маннозу как средство профилактики ИМП [27].
Хотелось бы отметить, что D-манноза 2000 мг вызывает интерес у европейского урологического сообщества и, как отмечено выше, была упомянута в последних руководствах и рекомендациях как перспективное вещество при лечении и профилактике ИМП.
Способность клюквы (Vaccinium macrocarpon, дикая североамериканская голубика) ингибировать адгезию E. coli к эпителию мочевыводящих путей впервые была продемонстрирована в 1984 г. в рандомизированном клиническом исследовании, проведенном A.E. Sobota [28]. Это действие связано с присутствием танинов (проантоцианидинов и антоцианидинов), которые обладают выраженными антиоксидантными свойствами, ингибируют синтез фимбрий E. coli и снижают выброс медиаторов воспаления, оказывая противовоспалительное действие, тем самым улучшая трофику слизистой оболочки уретры и мочевого пузыря [29–32].
В 2004 г. в журнале Кокрейновской библиотеки был опубликован обзор нескольких клинических исследований, которые подтвердили роль проантоцианидинов в профилактике рецидивирующих ИМП [33].
Опираясь на результаты исследований, проведенных J. Avorn et al. [34] и T. Kontiokari et al. [35] в 2004 г., Французское агентство по безопасности продуктов питания (Afssa-Agence française de sécurité sanitaire des aliments) определило терапевтическую дозировку проантоцианидина — 36 мг.
Для профилактики ИМП целесообразнее всего использовать комбинации веществ, обладающие иммунопротективным действием, улучшающие трофику слизистой мочевого пузыря и оказывающие бактерицидное и бактериостатическое действие. Так, например, биологически активная добавка Уронекст (ООО «НПО Петровакс Фарм», Россия) содержит D-маннозу 2000 мг, проантоцианидины 36 мг (или 500 мг брендированного концентрата экстракта клюквы Cran-Max), витамин D3 1 мкг. Рекомендовано принимать 1 саше 1 р./сут, предварительно растворив в стакане воды (100 мл) комнатной температуры. Длительность приема, согласно инструкции по применению и опыту использования в других странах, составляет 7 дней. Такой короткий курс приема обоснован вышеуказанным составом в правильных и эффективных дозировках и его комплексным действием. Имея в составе необходимую стандартизированную дозировку проантоцианидинов (36 мг), Уронекст отличается повышенной биодоступностью экстракта клюквы за счет запатентованной формулы высвобождения: лигнин-целлюлозные волокна защищают активные молекулы клюквы от деградации в тонком кишечнике, действуя как естественная система доставки.
Применение комбинации активных компонентов, D-маннозы, проантоцианидина и витамина D3, подтвердило свою эффективность и отличный профиль безопасности в рамках международных клинических исследований и показало снижение частоты рецидивов цистита в 4 раза [36]. В проспективном рандомизированном двойном слепом исследовании продолжительностью 45 дней приняло участие 120 пациенток, имевших в анамнезе более 6 эпизодов ИМП за последние 12 мес., развивавшихся после полового контакта. Пациенток случайным образом распределили в три группы. В течение 6 ч после полового акта каждой пациентке 1-й группы требовалось принять 1 капсулу с порошком клюквы, полученным в соответствии с методикой Bioshield (Cran-Max); пациенткам 2-й группы — 1 капсулу сухого экстракта клюквы с содержанием проантоцианидинов А в количестве 36 мг; 3-й группы — 1 капсулу плацебо (магния стеарат и красный оксид железа). В течение периода исследования в 1-й группе рецидив ИМП наблюдали у 10,8% пациенток, во 2-й и 3-й — у 18,9% и 43,2% пациенток соответственно [36].
Заключение
Проблема инфекционно-воспалительного процесса в НМП остается актуальной в связи с большим количеством пациенток и ростом резистентности возбудителей, а также изменением антибактериальной политики в мире. Для повышения эффективности антибактериальной терапии и профилактики рецидивов острого и рецидивирующего цистита рекомендовано применение в комплексной терапии комбинаций активных компонентов, имеющих патогенетическую направленность, таких как Уронекст.
Благодарность
Редакция благодарит ООО «НПО Петровакс Фарм» за помощь в обеспечении взаимодействия между авторами настоящей публикации.
Список литературы Свернуть Развернуть
1. Foxman B., Brown P. Epidemiology of urinary tract infections: transmission and risk factors, incidence, and costs. Infect Dis Clin North Am. 2003;17:227–241. DOI: 10.1016/S0891-5520 (03) 00005-9.
2. Griebling T.L. Urologic diseases in America project: trends in resource use for urinary tract infections in women. J Urol. 2005;173:1281–1287. DOI: 10.1097/01.ju.0000155596.98780.82.
3. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов. Федеральные клинические рекомендации. 2020. [Antimicrobial therapy and prevention of infections of the kidneys, urinary tract and male genital organs. Federal clinical guidelines. 2020].
4. European Association of Urology. Guidelines on Urological Infections. 2019. (Electronic resource) URL: www.uroweb.org. (access date: 28.08.2020).
5. Kahlmeter G. Prevalence and antimicrobial susceptibility of pathogens in uncomplicated cystitis in Europe. The ECO. SENS study. Int J Antimicrob Agents. 2003;22(Suppl 2):49–52. DOI: 10.1016/s0924-8579 (03) 00229-2.
6. Stratchounski L.S., Rafalski V.V. Antimicrobial susceptibility of pathogens isolated from adult patients with uncomplicated community-acquired urinary tract infections in the Russian Federation: two multicenter studies, UTIAP-1 and UTIAP-2. Int J Antimicrob Agents. 2006;28(Suppl 1):4–9. DOI: 10.1016/j.ijantimicag.2006.05.015.
7. Рафальский В.В., Страчунский Л.С., Бабкин П.А. и др. Резистентность возбудителей неосложненных инфекций мочевых путей в России. РМЖ. 2006;14(4):341. [Rafalsky V.V., Strachunsky L.S., Babkin P.A. et al. Resistance of causative agents of uncomplicated urinary tract infections in Russia. RMJ. 2006;14(4):341 (in Russ.)].
8. Палагин И.С., Сухорукова М.В., Дехнич А.В. и др.; исследовательская группа «ДАРМИС-2018». Антибиотикорезистентность возбудителей внебольничных инфекций мочевых путей в России: результаты многоцентрового исследования «ДАРМИС-2018». Клиническая микробиология и антимикробная химиотерапия. 2019;21(2):134–146. [Palagin I.S., Sukhorukova M.V., Dekhnich A.V. Antimicrobial resistance of pathogens causing community-acquired urinary tract infections in Russia: results of the multicenter study «DARMIS-2018». Clinical Microbiology and Antimicrobial Chemotherapy. 2019;21(2):134–146 (in Russ.)]. DOI: 10.36488/cmac.2019.2.134-146.
9. Балан В.Е., Ковалева Л.А. Урогенитальные расстройства в климактерии: особенности лечения. Гинекология. 2014;16(1):81–84. [Balan V.E., Kovaleva L.A. Urogenital disorders in menopause: treatment features. Gynecolgy. 2014;16(1):81–84].
10. Stamm W.E., McKevitt M., Roberts P.L., White N.J. Natural history of recurrent urinary tract infections in women. Rev Infect Dis. 1991;13(1):77–84. DOI: 10.1093/clinids/13.1.77.
11. Серов В.Н. Терапия урогенитальных расстройств, обусловленных дефицитом эстрогенов. Акушерство, гинекология, репродукция. 2010;4(1):21–35. [Serov V.N. Treatment for the urogenital disorders, caused by the estrogen deficiency. Obstetrics, Gynecology and Reproduction. 2010;4(1):21–35 (in Russ.)].
12. Общая ультразвуковая диагностика: практическое руководство. Под ред. В.В. Митькова. М.: Видар-М; 2019. [General ultrasound diagnostics: a practical guide. V.V. Mitkov, ed. M.: Vidar-M; 2019 (in Russ.)].
13. Зайцев А.В., Перепанова Т.С., Гвоздев М.Ю., Арефьева О.А. Инфекции мочевыводящих путей: методические рекомендации. М.; 2017. [Zaitsev A.V., Perepanova T.S., Gvozdev M. Yu., Arefieva O.A. Urinary tract infections: guidelines. M.; 2017 (in Russ.)].
14. Beerepoot M.A., Geerlings S.E., van Haarst E.P. et al. Nonantibiotic prophylaxis for recurrent urinary tract infections: a systematic review and meta-analysis of randomized controlled trials. J Urol. 2013;190(6):1981–1989. DOI: 10.1016/j.juro.2013.04.142.
15. Рылова Н.В., Мальцев С.В., Жолинский А.В. Роль витамина D в регуляции иммунной системы. Практическая медицина. 2019;17(2):10–14. [Rulova N.V., Maltsev S.V., Zholinskiy A.V. Role of vitamin D in regulation of the immune system. Practical medicine. 2017;5(106):10–14 (in Russ.)].
16. Nseir W., Taha M., Nemarny H., Mograbi J. The association between serum levels of Vitamin D and recurrent urinary tract infections in premenopausal women. Int J Infect Dis. 2013;17: e1121–1124. DOI: 10.1016/j.ijid.2013.06.007.
17. Van der Starre W.E., van Nieuwkoop C., Thomson U. et al. Urinary proteins, Vitamin D and genetic polymorphisms as risk factors for febrile urinary tract infection and relation with bacteremia: A case control study. PLoS One. 2015;10: e0121302. DOI: 10.1371/journal.pone.0121302.
18. Javadi Nia S., Noorbakhsh S., Izadi A. et al. Comparison of Vitamin A, D and zinc serum levels between children with urinary tract infection and control group in two university hospital. Tehran Univ Med J. 2013;71:244–249.
19. Tekin M., Konca C., Celik V.A. et al. The association between Vitamin D levels and urinary tract infection in children. Horm Res Paediatr. 2015;83:198–203. DOI: 10.1159/000370046.
20. Hertting O., Holm Å., Lüthje P. et al. Vitamin D induction of the human antimicrobial peptide cathelicidin in the urinary bladder. PLoS One. 2010;5: e15580. DOI: 10.1371/journal.pone.0015580.
21. Perret J.L., Lodge C.J. Seasonality and total 25-hydroxyvitamin D levels as sources of potential misclassification of Vitamin D deficiency. Ann Am Thorac Soc. 2014;11:1336–1337. DOI: 10.1513/AnnalsATS.201406-282LE.
22. Schaeffer A.J., Amundsen S.K., Jones J.M. Effect of carbo-hydrates on adherence of Escherichia coli to human urinary tract epithelial cells. Infect Immun. 1980;30:531–537.
23. Schaeffer A.J., Chmiel J.S., Duncan J.L., Falkowski W.S. Mannose-sensitive adherence of Escherichia coli to epithelial cells from women with recurrent urinary tract infections. J Urol. 1984;131:906–910. DOI: 10.1016/S0022-5347 (17) 50706-5.
24. Bouckaert J., Berglund J., Schembri M. et al. Receptor binding studies disclose a novel class of high-affinity inhibitors of the Escherichia coli FimH adhesin. Mol Microbiol. 2005;55:441–455. DOI: 10.1111/j.1365-2958.2004.04415.x.
25. Michaels E.K., Chmiel J.S., Plotkin B.J., Schaeffer A.J. Effect of D-mannose and D-glucose on Escherichia coli bacteriuria in rats. Urol Res. 1983;11:97–102. DOI: 10.1007/BF00256954.
26. Gouin S.G., Wellens A., Bouckaert J., Kovensky J. Synthetic multimeric heptyl mannosides as potent antiadhesives of uropathogenic Escherichia coli. Chem Med Chem. 2009;4:749–755. DOI: 10.1002/cmdc.200900034.
27. Kranjčec B., Papeš D., Altarac S. D-mannose powder for prophylaxis of recurrent urinary tract infections in women: a randomized clinical trial. World J Urol. 2014;32:79–84. DOI: 10.1007/s00345-013-1091-6.
28. Sobota A.E. Inhibition of bacterial adherence by cranberry juice: potential use for the treatment of urinary tract infections. J Urol. 1984;131(5):1013–1016. DOI: 10.1016/S0022-5347 (17) 50751-X.
29. Howell A.B. Cranberry proanthocyanidins and the maintenance of urinary tract health. Crit Rev Food Sci Nutr. 2002;42(Suppl. 3):273–278. DOI: 10.1080/10408390209351915.
30. Ahuja S., Kaack B., Roberts J. Loss of fimbrial adhesion with the addition of Vaccinium macrocarpon to the growth medium of P-fimbriated Escherichia coli. J Urol. 1988;159(2):559–562. DOI: 10.1016/S0022-5347 (01) 63983-1.
31. Youdim K.A., Mcdonnald J., Kalt W., Joseph J.A. Potential role of dietary flavonoids in reducing microvascular endothelium vulnerability to oxidative and inflammatory insults. J Nutr Biochem. 2002;13(5):282–288. DOI: 10.1016/S0955-2863 (01) 00221-2.
32. Kowalczyk E., Krzesiñski P., Kura M. et al. Anthocyanins in medicine Pol J Pharmacol. 2003;55:699–702. DOI: 10.1016/S0169-409X (03) 00075-9.
33. Jepson R.G., Mihaljevic L., Graig J. Cranberries for preventing urinary tract infections. Cochrane Database Syst Rev. 2004;(1): CD001321. DOI: 10.1002/14651858.CD001321.
34. Avorn J., Monane M., Gurwitz J.H. et al. Reduction of bacteriuria and pyuria after ingestion of cranberry juice. JAMA. 1994;271(10):751–754. DOI: 10.1001/jama.1994.03510340041031.
35. Kontiokari T., Sundqvist K., Nuutinen M. et al. Randomised trial of cranberry juice and lactobacillus drink for the prevention of urinary tract infections in women. BMJ. 2001;322(7302):1571. DOI: 10.1136/bmj.322.7302.1571.
36. Bohbot J.-M. Results of a randomised, double-blind study on the prevention of recurrent cystitis with GynDelta®. The Gynaecologist’s and Obstetrician’s Journal. Special issue from the C.C.D. Laboratory. 2007.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Цистит у женщин
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Бактериальный цистит или неосложненная инфекция нижних мочевых путей (НИНМП) — это инфекционно-воспалительный процесс в стенке мочевого пузыря, локализующийся преимущественно в слизистой оболочке [1]. Бактериальный цистит относят к неосложненным инфекциям нижних мочевых путей, т.е. у пациентов, чаще женщин, при отсутствии каких-либо нарушений оттока мочи из почек или из мочевого пузыря и без структурных изменений в почках или мочевыводящих путях, а также у пациентов без серьезных сопутствующих заболеваний [1, 2, 3].
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
N30.0 Острый цистит
N30.1 Интерстициальный цистит (хронический)
N30.2 Другой хронический цистит
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Цистит классифицируют по различным признакам.
По этиологии выделяют инфекционный (бактериальный); неинфекционный (лекарственный, лучевой, токсический, химический, аллергический и др.).
По течению цистит делят на острый и хронический (рецидивирующий), который подразделяют на фазу обострения и фазу ремиссии.
Выделяют также первичный (неосложнённый) цистит (самостоятельное заболевание, возникающее на фоне условно-нормального пассажа мочи у женщин 18–45 лет без сопутствующих заболеваний) и вторичный (осложнённый) у всех остальных, т.е. возникающий на фоне нарушения уродинамики и как осложнение другого заболевания: туберкулёз, камень, опухоль мочевого пузыря, когда повышен риск отсутствия эффекта от эмпирически назначенной антибактериальной терапии.
По характеру морфологических изменений возможен катаральный, язвенно- фибринозный, геморрагический, гангренозный и интерстициальный цистит [1, 2, 3, 4]. Последний считают самостоятельным заболеванием, при котором происходит смена фаз течения воспалительного процесса, приводящая к выраженной боли в области мочевого пузыря, постепенному уменьшению его ёмкости, вплоть до сморщивания, и нарастанию дизурии.
Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Основным возбудителем НИНМП является уропатогенная Esherichia coli, которую выявляют у 75% пациентов. Реже встречается Klebsiella spp. в 10%, а также Staphylococcus saprophyticus – в 5–10% случаев. Более редко выделяются другие энтеробактерии, например, Proteus mirabilis [2, 4, 5].
Микроорганизмы попадают в мочевой пузырь в основном восходящим (уретральным) путем. Также нельзя исключить и редкий гематогенный путь в случаях бактериемии, септических состояний – при осложненной ИМП. Анатомические особенности у женщин: короткая и широкая уретра, близкое ее расположение к естественным очагам инфекции (влагалище, анус) признаны одним из существенных факторов, способствующих частому развитию цистита у женщин. Транспорту инфекции в мочевой пузырь способствуют и сексуальная активность у женщин, с так называемой, влагалищной эктопией наружного отверстия уретры или гипермобильностью дистального отдела уретры. При осложненной ИМП, при наличии инфравезикальной обструкции у женщин, как органической, так и функциональной (на фоне детрузорно-сфинктерной диссинергии, спазма наружного сфинктера уретры), мочеиспускание происходит аномально. При повышенном внутриуретральном давлении поток мочи имеет не ламинарное, а турбулентное течение с изменением гидродинамических характеристик, появлением завихрений. Бактерии мобилизуются со стенок дистальной уретры и распространяются в проксимальные отделы, а также в мочевой пузырь из-за возникающего в таких случаях уретрально-везикального рефлюкса [6].
Необходимым условием развития бактериального цистита является колонизация и адгезия значительного количества бактерий к поверхности уротелиальных клеток и последующая возможная инвазия их в зонтичные клетки поверхностного слоя слизистой оболочки мочевого пузыря [7]. Бактерии прикрепляются к эпителию с помошью фимбрий — нитевидных белковых структур, расположенных на их поверхности. Не у всех бактерий есть такие приспособления. Уропатогенные кишечные палочки содержат белковые структуры (адгезины, пилины), ответственные за адгезивную способность бактерий. Полагают, что штаммы уропатогенной кишечной палочки различаются адгезинами, и разные типы адгезинов (1, Р, S, AFA) имеют на уровне мочевого пузыря и почек свои места прилипания [8].
Переходный эпителий мочевого пузыря (уротелий) вырабатывает и выделяет на поверхность мукополисахаридную субстанцию, образующую защитный слой. Последний служит антиадгезивным фактором. Адгезия микроорганизмов к уроэпителиальным клеткам возможна вследствие разрушения или изменения защитного мукополисахаридного слоя, что может быть обусловлено конституциональными особенностями муцина, нарушением кровообращения в стенке мочевого пузыря, повышением содержания рецепторов для бактериальной адгезии на клеточных мембранах, снижения выработки антимикробных пептидов [9].
Факторы, препятствующие развитию инфекции нижних мочевыводящих путей:
- акт мочеиспускания, т.е. механический вымывающий эффект мочи;
- наличие мукополисахаридного слоя на слизистой оболочке мочевого пузыря;
- продукция антимикробных пептидов слизистой оболочки мочевого пузыря;
- низкий рН мочи и высокая осмолярность;
- наличие IgA в моче, препятствующие бактериальной адгезии [9].
Эпидемиология
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Циститом болеют преимущественно женщины, что связано с анатомофизиологическими и гормональными особенностями их организма. В России ежегодно регистрируют 26–36 млн случаев цистита. В течение жизни острый цистит переносят 20–25% женщин, у каждой третьей из них в течение года возникает рецидив заболевания, а у 10% оно переходит в хроническую рецидивирующую форму.
Цистит чаще всего развивается в возрасте 25–30 лет, а также у женщин старше 55 лет, т.е. после менопаузы. До 60% обращений к урологу связано с острым или рецидивирующим циститом [1, 2, 3].
Клиническая картина
Cимптомы, течение
- наличие у матери цистита
- связь обострения цистита с половым актом, с переохлаждением ног
- наличие сопутствующих заболеваний (сахарный диабет)
- необходимо выяснить, не было ли каких-либо симптомов со стороны мочеиспускания за 4 недели до обращения
Для острого цистита характерно острое начало. При наличии двух обострений в течение полугода или трёх — в течение года говорят о хроническом или рецидивирующем цистите [1, 5, 6, 7, 8, 10, 11, 12, 13, 14]. Несмотря на определённое беспокойство, причиняемое пациентам, для цистита не характерно тяжёлое течение.
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
При физикальном обследовании пациентов с циститом выявляется болезненность при пальпации в надлобковой области в проекции мочевого пузыря. При локальном осмотре промежности отмечают наличие или отсутствие высыпаний на слизистой оболочке; кондилом; расположение наружного отверстия уретры по отношению к передней стенке влагалища, наличие зуда, выделений из влагалища и характер выделений (слизистые; гнойные; белые, творожистой консистенции и т.д.). Высыпания, остроконечные кондиломы на слизистой оболочке промежности требуют исключения вирусной природы заболевания. Выделения, болезненность при вагинальном исследовании характерны для заболеваний женских половых органов (вагинит, аднексит, сальпингит и др.). При бимануальном влагалищном исследовании обращают внимание на состояние мочеиспускательного канала (особенно у пациентов с рецидивирующей инфекцией нижних мочевых путей), болезненную пальпацию шейки мочевого пузыря [1, 3, 21, 22].
Критерии установления диагноза: на основании патогномоничных данных:
Наличие жалоб на частое болезненное мочеиспускание малыми порциями мочи, рези и боли при мочеиспускании, императивные позывы к мочеиспусканию, отсутствие обильных выделений из влагалища
2.1 Жалобы и анамнез
- При сборе анамнеза и жалоб у всех пациентов с подозрением на цистит рекомендуется выяснить у пациента наличие следующих симптомов острого цистита для уточнения особенностей течения и тяжести заболевания [10, 11, 12, 13, 14, 15]:
— частое мочеиспускание малыми порциями мочи
— рези, боли при мочеиспускании
— боль над лоном
— императивные позывы к мочеиспусканию;
— отсутствие гипертермии (свыше 38°С), болей в поясничной области
— иногда примесь крови в моче (особенно в последней порции)
— отсутствие зуда и обильных влагалищных выделений
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Для обьективной оценки симптомов заболевания предложена количественная оценка по шкале симптомов острого цистита (ACSS). Шкала ACSS состоит из 18 вопросов, на которые пациентка отвечает самостоятельно. Вопросы разделены на четыре категории: а) вопросы о характерных симптомах (1–5); б) вопросы для дифференциального диагноза (7–10); в) вопросы о качестве жизни (11–13); г) дополнительные вопросы об основном заболевании (14–18). Пороговое значение 6 баллов при оценке характерных симптомов имеет чувствительность 91,2% и специфичность 86,5% в отношении прогнозирования острого цистита [16, 17, 18] (Приложение Г1).
- Всем пациентам с циститом рекомендуется заполнить дневник мочеиспускания в течение 2-х суток для обьективной оценки частоты и обьема мочеиспускания [19, 20] (Приложение Г2).
Заполнение дневников мочеиспускания является важным этапом обследования больных, длительное время страдающих дизурией
2.2 Физикальное обследование
Характерные для пациентов с циститом данные физикального обследования приведены в подразделе 2.
2.3 Лабораторные диагностические исследования
- Рекомендуется всем пациентам при осложнённом или рецидивирующем (хроническом) цистите выполнение общего (клинического) анализа мочи для выявления признаков воспаления мочевых путей. [1, 3, 23, 24, 25, 26, 27, 28, 29].
- Не рекомендуется пациентам с острым неосложнённым циститом микробиологическое (культуральное) исследование мочи при первичной диагностике в связи с минимальным увеличением диагностической точности и длительностью исследования [2, 3, 10, 11, 13, 15, 30].
- Рекомендуется выполнять микробиологическое (культуральное) исследование мочи на бактериальные патогены пациентам с осложнённым или рецидивирующем (хроническом) цистите для уточнения возбудителя [5, 30-37].
- Не рекомендуется лечение АСБ: женщинам без факторов риска развития инфекции мочевых путей; пациентам с регулируемым сахарным диабетом; женщинам в постменопаузе; пожилым людям, живущим в домах престарелых; пациентам с нарушенной функцией нижних мочевых путей и после реконструктивных операций на нижних мочевых путях; пациентам с трансплантацией почки; пациентам до артропластики и пациентам с рецидивирующей инфекцией мочевых путей, чтобы избежать риска селекции резистентных микроорганизмов и эрадикации потенциально протективных АСБ штаммов микроорганизмов (27,31)
- Рекомендуется антибактериальное лечение АСБ у беременных женщин и перед инвазивными вмешательствами на мочевых путях и половых органах при которых возможны кровотечение и повреждение слизистой оболочки, с целью профилактики невынашивания беременности, преждевременных родов и инфекционно-воспалительных осложнений (27, 31).
- Рекомендуется у женщин с рецидивирующим (хроническим) циститом (при обострениях цистита после полового акта), выполнить микробиологическое (культуральное) исследование отделяемого из влагалища на аэробные и факультативно-анаэробные микроорганизмы с целью определения дисбиоза влагалища [32, 33, 37, 38, 39, 40, 41, 42, 43, 44].
Комментарий: при рецидивирующем цистите иногда необходимо провести молекулярно- биологическое исследование влагалищного отделяемого на микроорганизмы-маркеры бактериального вагиноза и аэробного вагинита, которые могут влиять на дисбиоз влагалища и тем самым снижать их защитную функцию при восходящем пути инфицирования мочевых путей.
2.4 Инструментальные диагностические исследования
- Не рекомендуется рутинное проведение расширенного обследования (ульразвукового исследования (УЗИ), и/или цистоскопии) при остром цистите или обострении рецидивирующего (хронического) цистита с целью подтверждения диагноза острого цистита. Пациенткам женского пола с рецидивирующим (хроническим) циститом старше 40 лет с факторами риска мочекаменной болезни, интерстициального цистита или рака мочевого пузыря рекомендуется проведение УЗИ мочевого пузыря и цистоскопии. [3, 32, 45, 46].
- Для диагностики острого восходящего пиелонефрита у пациентов с циститом с подозрением на восходящую инфекцию (гипертермия свыше 38 °С, боли в поясничной области, боли при пальпации почек) рекомендуется ультразвуковое исследование почек и/или компьютерная томография почек [1,2, 3, 7,13,21 ,32, 46, 47].
- Рекомендуется цистоскопия у пациентов с макрогематурией для исключения новообразования или туберкулёза мочевого пузыря, а также в исследовательских целях [3, 32, 45].
- Рекомендуется пациентам при рецидивах заболевания, при отсутствии эффекта от проводимого лечения, проведение измерения скорости потока мочи (урофлоуметрии) с определением объема остаточной мочи для уточнения диагноза и определения дальнейшей тактики ведения пациента [3, 19, 29,30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.5 Иные диагностические исследования
Необходимость выполнения иных диагностических исследований определяется в конкретной клинической ситуации в соответствии с состоянием пациента
Лечение
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
- Достижение длительного клинического результата
- улучшение качества жизни больного
- профилактику рецидивов;
- профилактику и лечение осложнений;
- Пациентам с острым неосложненным циститом рекомендуется назначение эмпирической антибактериальной терапии в амбулаторных условиях для элиминации возбудителя [2, 21, 23, 40, 50-59].
- Пациентам с острым неосложненным циститом рекомендуется назначение препарата первого выбора: фосфомицина** в дозе 3г однократно, курс лечения 1 день [77,78,79,80].
- Пациентам с острым неосложненным циститом рекомендуется назначение фуразидина или нитрофурантоина в дозах, соответствующих инструкции к препарату [23,27,32,48,49,50,59].
- Пациентам с неосложненным циститом при непереносимости препаратов первой линии в качестве альтернативы рекомендуется назначение цефиксима в дозе 400мг в сутки в течение 5 дней [45].
- Пациентам с неосложненным циститом не рекомендуется назначение антибиотиков группы хинолонов (фторхинолонов) не только из-за высокого уровня резистентных штаммов микроорганизмов, селекции мультирезистентныз патогенов или повышенного риска Сlostridium difficile ассоциированного колита, но и из-за большого числа серьезных нежелательных побочных действий препаратов этой группы (5, 27, 48, 60, 61,62,63,64,65).
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Пациентам с неосложненным циститом не рекомендуется назначение ампициллина**, амоксициллина**, ко-тримоксазола** из-за высокого уровня резистентных к ним уропатогенов, в частности кишечной палочки [5,60]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Пациентам с рецидивирующим (хроническим) циститом у женщин в постменопаузе рекомендуется назначение вагинальной эстрогензаместительной терапии для уменьшения выраженности симптомов и улучшения качества жизни в соответствие с инструкцией к препарату [23, 48, 75, 76,77].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
- Пациентам с рецидивирующим (хроническим) циститом рекомендуется назначение фосфомицина** в дозе 3 г 1 раз через 10 дней, на протяжении 3 месяцев, с целью лечения и профилактики обострений [27, 23, 64].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
3.2 Иное лечение
Диетотерапия не предусмотрена.
Обезболивание не предусмотрено.
6. Организация оказания медицинской помощи
- макрогематурия;
- тяжёлое состояние пациента, особенно с декомпенсированным сахарным диабетом, иммунодефицитом любой этиологии, выраженной недостаточностью кровообращения и т.д.;
- нормализация общего состояния пациента;
- отсутствие клинико-лабораторных признаков острого цистита
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Дополнительная информация отсутствует.
Медицинская реабилитация
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Медицинская реабилитация не предусмотрена.
Профилактика
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Диспансерное наблюдение не предусмотрено.
- Пациентам с рецидивирующим (хроническим) циститом рекомендуется прием фитотерапевтического препарата, содержащего золототысячник, корень любистока, листья розмарина обыкновенного в дозе 2 т (или по 50 кап) 3 раза в день, в течение 3-х месяцев приема для профилактики рецидивов цистита [23, 55, 56, 57, 58].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Пациентам с частыми рецидивами бактериального цистита рекомендуется назначение иммунопрофилактики лиофилизированным лизатом бактерий Escherihia coli с целью иммунопрофилактики по 1 капсуле х1 раз в день – 3 мес. [23, 51, 52, 53, 54].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: лиофилизированный лизат бактерий Escherichia Coli доказал свою эффективность в ряде клинических исследований и может быть рекомендован для иммунопрофилактики у женщин с рецидивирующими неосложнёнными ИМП.
- У женщин с посткоитальным циститом, когда рецидивы цистита четко связаны с половым актом, рекомендуется с целью посткоитальной антибиотикопрофилактики до или после полового акта #нитрофурантоин 50 мг при неэффективности прочих, неантибактериальных методов [65, 69, 70].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
- Пациентам с рецидивирующим (хроническим) циститом рекомендуются инстилляции протектора вязкоэластичного стерильного для слизистой мочевого пузыря, содержащего гиалуроновую кислоту, в мочевой пузырь, вне стадии обострения с целью профилактики рецидивов [3, 71, 72, 73, 74, 75].
Информация
Источники и литература
- Клинические рекомендации Всероссийского общества урологов
- 1. Kunin C.M. Urinary Tract Infections: Detection, Prevention and Manage- ment. — 5th ed. — Baltimore: Williams & Wilkins, 1997. 2. Hooton T.M. Uncomplicated urinary tract infections. New England Journal of Medicine.2012; 366:1028-37; 3. Перепанова Т.С. Неосложненная инфекция мочевых путей. В кн: «Рациональная фармакотерапия в урологии: Руководство для практикующих врачей-2 изд. исп, и доп/ под общ.ред. Н.А.Лопаткина, Т. С. Перепановой.-М.:Литтерра-2012.стр.303-318 4. Nicolle LE. A Practical Guide to the Management of Complicated Urinary Tract Infection. Drugs. 1997;53:583-92.; 5. Sofia Ny, Petra Edquist, Uga Dumpis, Kirsi Gr¨ondahl-Yli- Hannuksela, Julia Hermes, Anna-Maria Kling, Anja Klingeberg, Roman Kozlov, Owe K¨allman, Danuta O.Lis, Monika Pomorska-Wesołowska, M¯ara Saule, Karin Tegmark Wisell, Jaana Vuopio, Ivan Palagin, Antibiotic resistance of Escherichia coli from outpatient urinary tract infection in women in six European countries including Russia (2018), https://doi.org/10.1016/j.jgar.2018.11.004 6. Shang YJ, Wang QQ, Zhang JR, Xu YL, Zhang WW, Chen Y, Gu ML, Hu ZD, Deng AM: Systematic review and meta-analysis of flow cytometry in urinary tract infection screening. Clin Chim Acta 2013; 424: 90–95 7. Ana L. Flores-Mireles, Jennifer N. Walker, Michael Caparon, and Scott J. Hultgren. Urinary tract infections: epidemiology, mechanisms of infection and treatment options. Nat Rev Microbiol. 2015 May ; 13(5): 269–284. doi:10.1038/nrmicro3432 8. Takashi Hato and Pierre C. Dagher. How the Innate Immune System Senses Trouble and Causes Trouble. Clin J Am Soc Nephrol. 2015 Aug 7; 10(8): 1459–1469. Published online 2014 Nov 20. doi: 10.2215/CJN.04680514 9. Gerard Apodaca. The Uroepithelium: Not Just a Passive Barrier. Traffic 2004; 5: 117–128. doi: 10.1046/j.1600-0854.2003.00156.x 15. Warren J.W., Abrutyn E., Hebel J.R., Johnson J.R., Schaeffer A.J., Stamm W.E. Guidelines for antimicrobial treatment of uncomplicated acute bacterial cystitis and acute pyelonephritis in women. Infectious Diseases Society of America (IDSA). Clin Infect Dis 1999;29:745–758. 16. Alidjanov JF, Abdufattaev UA, Makhsudov SA, Pilatz A, Akilov FA, Naber KG, Wagenlehner FM: New self-reporting questionnaire to assess urinary tract infections and differential diagnosis: acute cystitis symptom score. Urol Int 2014; 92: 230–236. Urol Int 2016; 96: 369. 17. Alidjanov JF, Abdufattaev UA, Makhsudov SA, Pilatz A, Akilov FA, Naber KG, Wagenlehner FM: The acute cystitis symptom score for patient-reported outcome assessment. Urol Int 2016; 97: 402–409. 18. K. G. Naber, Ж. Ф. Алиджанов. Существуют ли альтернативные методы антибактериальной терапии и профилактики неосложненных инфекций мочевыводящих путей? Урология, 2014, №6,с.5-13 19. Chapple CR. Is a voiding diary really necessary in 2014? Eur Urol. 2014 Aug;66 (2):301-2. doi: 10.1016/j.eururo.2014.05.001. Epub 2014 May 15.; 20. Bright E, Drake MJ, Abrams P. Urinary diaries: evidence for the development and validation of diary content, format, and duration. Neurourol Urodyn. 2011 Mar;30(3):348-52. doi: 10.1002/nau.20994. Epub 2011 Jan 31. Review.] 21. Урология: национальное руководство/ под ред. Н. А. Лопаткина. -М.: ГЭОТАР- Медиа, 2009.- с. 484-490 –(Серия «Национальные руководства») ISBN 978-5-9704-0983-1 22. Nicolle L.E. Asymptomatic bacteriuria – to treat or not to treat. In: Naber K.G., Schaeffer A.J., Heyns C., Matsumoto T., Shoskes D., Bjerklund-Johansen T.E., eds. Urogenital infections. Arnhem, Netherlands: European Association of Urology–International Consultation on Urological Diseases, 2010: 303–313 23. Перепанова Т.С., Козлов Р.С., Руднов В.А., Синякова Л.А. «Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов» Федеральные клинические рекомендации 2017г,70с. 24. Colgan R, Williams M.Diagnosis and treatment of acute uncomplicated cystitis. Am Fam Physician. 2011 Oct 1;84(7):771-6. Review; 25. Guglietta A. Recurrent urinary tract infections in women: risk factors, etiology, pathogenesis and prophylaxis. Future Microbiol. 2017 Mar;12:239-246. 26. McLellan LK, Hunstad DA. Urinary Tract Infection: Pathogenesis and Outlook. Trends Mol Med.2016 Nov;22(11):946-957. 27. G.Bonkat, R.R.Bartoletti, F.Bruyere, T.Cai, S.E.Geerlings, B.Koves, S. Schubert, F.Wagenlehner. EAU Guidelines on Urological Infections European Association of Urology 2019, 52 p. . 28. Kaltenis P, Baciulis V, Liubsis A. Reliability of detection of leucocyturia by means of the dip-stick Cytur-Test. Int Urol Nephrol. 1984;16 (3):233-5. 29. Foxman B. Urinary tract infection syndromes: occurrence, recurrence, bacteriology, risk factors, and disease burden. Infect Dis Clin North Am. 2014; 28:1–13. 30. Hooton TM, Roberts PL, Cox ME, Stapleton AE Voided midstream urine culture and acute cystitis in premenopausal women. N Engl J Med. 2013 Nov 14;369(20):1883-91. doi: 10.1056/NEJMoa1302186; 31. Lindsay E. Nicolle, Kalpana Gupta, Suzanne F. Bradley, Richard Colgan, Gregory P. DeMuri, Dimitri Drekonja, Linda O. Eckert, Suzanne E. Geerlings, Béla Köves, Thomas M. Hooton, Manisha Juthani-Mehta, Shandra L. Knight, Sanjay Saint, Anthony J. Schaeffer, Barbara Trautner, Bjorn Wullt, Reed Siemieniuk. IDSA 2019 Clinical Practice Guideline for the Management of Asymptomatic Bacteriuria • Clinical Infectious Diseases 2019: 3/21/2019. https://doi.org/10.1093/cid/ciy1121) 32. Kranz J, Schmidt S, Lebert C, Schneidewind L, Mandraka F, Kunze M, Helbig S, Vahlensieck W, Naber K, Schmiemann G, Wagenlehner FM: The 2017 update of the German clinical guideline on epidemiology, diagnostics, therapy, prevention, and management of uncomplicated urinary tract infections in adult patients: Part I., Urol Int 2018 33. European Committee for Antimicrobial Susceptibility Testing (EUCAST) of the European Society of Clinical Microbiology and Infectious Diseases (ESCMID). EUCAST Definitive Document E.Def 1.2, May 2000: Terminology relating to methods for the determination of susceptibility of bacteria to antimicrobial agents. Clin Microbiol Infect, 2000. 6 (9):p.503-8 34. Kass E.H. Bacteriuria and pyelonephritis of pregnancy. Arch Intern Med 1960; 44:194–198. 35. Wagenlehner F.M.E., Naber K.G. Asymptomatic bacteriuria – shift of paradigm. Clin Infect Dis 2012;55:778–779; 36. Foxman B. Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Dis Mon. 2003; 49:53-70. 37. Chu CM, Lowder JL. Diagnosis and treatment of urinary tract infections across age groups. Am J Obstet Gynecol. 2018 Jul; 219 (1):40-51. doi: 10.1016/j.ajog.2017.12.231. Epub 2018 Jan 2. 38. Silverman JA, Schreiber HL 4th, Hooton TM, Hultgren SJ. From physiology to pharmacy: developments in the pathogenesis and treatment of recurrent urinary tract infections. Curr Urol Rep. 2013; 14:448-56; 39. Nosseir SB, Lind LR, Winkler HA. Recurrent uncomplicated urinary tract infections in women: a review. J Womens Health. 2012; 12:347-354. 40. Wagenlehner FM, Vahlensieck W, Bauer HW, et al. Prevention of recurrent urinary tract infections. Minerva Urol. Nefrol. 2013; 65:9-20. 41. Hopkins WJ, Elkahwaji J, Beierle LM, et al. Vaginal mucosal vaccine for recurrent urinary tract infections in women: results of a phase 2 clinical trial. J Urol. 2007; 12:1349-1353. 42. Bruce AW, Reid G. Intravaginal instillation of lactobacilli for the prevention of recurrent urinary tract infections. Can Journal Microbiol. 1988; 34:339-43. 43. Geerlings SE, Beerepoot MA, Prins JM. Prevention of recurrent urinary tract infections in women: antimicrobial and nonantimicrobial strategies. Infect Dis Clin North Am. 2014 Mar;28(1):135-47. doi: 10.1016/j.idc.2013.10.001. Epub 2013 Dec 7. 44. Cai T, Mazzoli S, Migno S, et al. Development and validation of a nomogram predicting recurrence risk in women with symptomatic urinary tract infection. Int J Urol. 2014; 21:929-34. 45. В.В. Галкин, Е.В. Довгань, С.Н. Козлов, В.В. Рафальский. Цефиксим в сравнении с ципрофлоксацином при остром неосложненном цистите: клинико-экономическое исследование.Клин микробиол антимикроб химиотер 2012, Том 14, № 1, с.59-66 46. Puech P, Lagard D, Leroy C, Dracon M, Biserte J, Lemaître L. Imaging in urinary tract infections in adults. J Radiol. 2004 Feb;85(2 Pt 2):220-40. 47. Kim Y, Seo MR, Kim SJ, Kim J, Wie SH, Cho YK, Lim SK, Lee JS, Kwon KT, Lee H, Cheong HJ, Park DW, Ryu SY, Chung MH, Pai H. Usefulness of Blood Cultures and Radiologic Imaging Studies in the Management of Patients with Community-Acquired Acute Pyelonephritis. Infect Chemother. 2017 Mar;49(1):22-30. doi: 10.3947/ic.2017.49.1.22. Epub 2017 Feb 24.] 48. Kranz J, Schmidt S, Lebert C, Schneidewind L, Vahlensieck W, Sester U, Fьnfstьck R, Helbig S, Hofmann W, Hummers E, Kunze M, Kniehl E, Naber K, Mandraka F, Mьndner- Hensen B, Schmiemann G, Wagenlehner FM: [Epidemiology, diagnostics, therapy, prevention and management of uncomplicated bacterial outpatient acquired urinary tract infections in adult patients: update 2017 of the interdisciplinary AWMF S3 guideline]. Urologe 2017;56:746-758.; 49. Ferry SA, Holm SE, Stenlund H, Monson TJ The natural course of uncomplicated lower urinary tract infection in women illustrated by a randomized placebo controlled study. Scand J Infect Dis 2004; 36:296-301.; 50. Christiaens TC, de Meyere M, Verschraegen G, Peersman W, Heytens S, de Maeseneer JM: Randomised controlled trial of nitrofurantoin versus placebo in the treatment of uncomplicated urinary tract infection in adult women. Br J Gen Pract 2002;52:729-734.
- 51. Beerepoot MA, Geerlings SE, van Haarst EP, van Charante NM, ter Riet G: Nonantibiotic prophylaxis for recurrent urinary tract infections: a systematic review and meta-analysis of randomized controlled trials. J Urol 2013; 190:1981-1989. 52. Kurt G Naber , Yong-Hyun Cho, Tetsuro Matsumoto, Anthony J Schaeffer Immunoactive prophylaxis of recurrent urinary tract infections: a meta-analysis. International Journal of Antimicrobial Agents 2009; Feb; 33:111-19; doi: 10.1016/j.ijantimicag.2008.08.011. 53. Aziminia N, Hadjipavlou M, Philippou Y, Pandian SS, Malde S, Hammadeh MY. Vaccines for the prevention of recurrent urinary tract infections: a systematic review. BJU Int. 2019 May;123(5):753-768. doi: 10.1111/bju.14606. Epub 2018 Dec 19. PMID: 30378242. 54. Kranz J, Schmidt S, Lebert C, Schneidewind L, Mandraka F, Kunze M, Helbig S, Vahlensieck W, Naber K, Schmiemann G, Wagenlehner FM: The 2017 update of the German Clinical Guideline on Epidemiology, Diagnostics, Therapy, Prevention, and Management of Uncomplicated Urinary Tract Infections in Adult Patients: Part II, Therapy and Prevention Urol Int 2018; 100:271-278 DOI: 10.1159/000487645 55. Ivanov D, Abramov-Sommariva D, Moritz K, Eskötter H, Kostinenko T, Martynyuk L, Kolesnik N, Naber KG. An open label, non-controlled, multicentre, interventional trial to investigate the safety and efficacy of Canephron® N in the management of uncomplicated urinary tract infections (uUTIs). Clinical Phytoscience. 2015;1:7. doi:10.1186/s40816-015-0008-x. ; 56. Gessner A (2016): “The influence of urologic therapeutics on the microbiome in an experimental model” in “How the microbiome is influenced by the therapy of urological diseases: standard vs. alternative approaches”. 31st Annual EAU Congress, Munich 2016. 57. Kurt G Naber. «Efficacy and safety of the phytotherapeutic drug Canephron® N in prevention and treatment of urogenital and gestational disease: review of clinical experience in Eastern Europe and Central Asia»// Research and Reports in Urology, Dovepress, 2013:5 39–46 58. Dimitri Abramov-Sommariva, Martina Höller, Hubert Steindl,Kurt G. Naber. Non- Antibiotic Herbal Therapy (BNO 1045) versus Antibiotic Therapy (Fosfomycin Trometamol) for the Treatment of Acute Lower Uncomplicated Urinary Tract Infections in Women: A Double-Blind, Parallel-Group, randomized, Multicentre, Non-Inferiority Phase III Trial Florian M. Wagenlehner. Internationalis Urologia DOI: 10.1159/000493368,Published online: September 19, 2018 59. Dawson-Hahn EE, Mickan S, Onakpoya I, Roberts N, Kronman M, Butler CC, Thompson MJ. Short-course versus long-course oral antibiotic treatment for infections treated in outpatient settings: a review of systematic reviews. Fam Pract. 2017 Sep 01;34(5):511-519. 60. Палагин И.С., Сухорукова М.В., Дехнич А.В., Эйдельштейн М.В., Перепанова Т.С., Козлов Р.С. и исследовательская группа «ДАРМИС-2018»* «Антибиотикорезистентность возбудителей внебольничных инфекций мочевых путей в России: результаты многоцентрового исследования «ДАРМИС-2018» журнал Клиническая микробиология и антимикробная химиотерапия том 21,№2, с.134-146, 2019г. DOI: 10.36488/cmac.2019.2.134- 146 61. Goossens H, Ferech M, Vander Stichele R, Elseviers M, ESAC Project Group. Outpatient antibiotic use in Europe and association with resistance: a crossnational database study. Lancet 2005;365(9459):579e87; 62. Albert X, Huertas I, Pereiro II, Sanfelix J, Gosalbes V, Perrota C. Antibiotics for preventing recurrent urinary tract infection in non-pregnant women. Cochrane Database Syst Rev 2004;(3):CD001209 63. Bader MS, Loeb M, Brooks AA. An update on the management of urinary tract infections in the era of antimicrobial resistance. Postgrad Med. 2017 Mar;129 (2):242-258. doi: 10.1080/00325481.2017.1246055. Epub 2016 Oct 21. 64. Garau J. Other antimicrobials of interest in the era of extended-spectrum beta-lactamases: fosfomycin, nitrofurantoin and tigecycline. Clin Microbiol Infect. 2008 Jan;14 Suppl 1:198-202. 65. Jennifer Anger, Una Lee, A. Lenore Ackerman, Roger Chou et al. American Urological Association (AUA)/Canadian Urological Association (CUA)/ Society of Urodynamics, Female Pelvic Medicine & Urogenital Reconstruction (SUFU) “Recurrent Uncomplicated Urinary Tract Infections in Women: AUA/CUA/SUFU Guideline”/ Copyright © 2019 American Urological Association Education and Research, Inc.®, 36s. 66. Gruneberg R.N. The use of nitrofurans in the treatment of urinary tract infections with some observations on the in vitro properties of nifuratel. In: F. Gasparri, G.Gargani, P.Periti, Firenze, Italy, 1972, pp.109-112; 67. Mendling W, Mailland F. Microbiological and Pharmaco-toxicological Profile of Nifuratel and vits Favourable Risk/Benefit Ratio for the Treatment of Vulvo Vginal Infections/Arzneim Forsch/drug Res 2002;52(1):8-13; 68. Jiří Kladenský, Věra Toršová, Eva Chmelařová PŘÍNOS NIFURATELU PRO LÉČBU AKUTNÍCH NEKOMPLIKOVANÝCH UROINFEKCÍ. Urolog. pro Praxi, 2006; 3: 108–110 69. Albert. X, et al. Antibiotics for preventing recurrent urinary tract infection in non-pregnant women. Cochrane Database Syst Rev, 2004: CD001209, http:/www.ncbi.nlm.nih.gov/pubmed/15266443 70. Osamwonyi B, Foley C, Management of recurrent urinary tract infections in adults, Surgery (2017), http:// dx.doi.org/10.1016/j.mpsur.2017.03.004 71. Droupy S. The therapeutic approach to different forms of cystitis: impact on public health.Urologia. 2017 Sep 14;84(Suppl 1):8-15. doi: 10.5301/uj.5000262. Epub 2017 Aug 17. 72. Costantini E, Lazzeri M, Pistolesi D, Del Zingaro M, Frumenzio E, Boni A, Pietropaolo A, Fragalà E, Porena M. Morphological changes of bladder mucosa in patients who underwent instillation with combined sodium hyaluronic acid-chondroitin sulphate (Ialuril®).Urol Int. 2013;91(1):81-8. doi: 10.1159/000345047. Epub 2013 Mar 13. 73. Madersbacher H, van Ophoven A, van Kerrebroeck PE. GAG layer replenishment therapy for chronic forms of cystitis with intravesical glycosaminoglycans—a review. Neurourol Urodyn. 2013 Jan;32(1):9-18. doi: 10.1002/nau.22256. Epub 2012 Jul 10.; 74. Rocco Damiano The role of sodium hyaluronate and sodium chondroitin sulphate in the management of bladder disease Ther Adv Urol. 2011 Oct; 3(5): 223–232. doi: [10.1177/1756287211418723 75. Raz R, Gennesin Y, Wasser J, Stoler Z, Rosenfeld S, Rottensterich E, et al. Recurrent urinary tract infections in postmenopausal women. Clin Infect Dis 2000;30:152e6. 76. Eriksen B. A randomized, open, parallel-group study on the preventive effect of an estradiol-releasing vaginal ring (Estring) on recurrent urinary tract infections in postmenopausal women. Am J Obstet Gynecol 1999;5:1072e9. 77. Perrotta C, Aznar M, Mejia R, Albert X, Ng CW. Oestrogens for preventing recurrent urinary tract infection in postmenopausal women (Review).Cochrane Database Syst Rev 2008;2:CD005131. 78. M E Falagas, A C Kastoris, A M Kapaskelis, D E Karageorgopoulos. Fosfomycin for the treatment of multidrug-resistant, including extended-spectrum β-lactamase producing, Enterobacteriaceae infections: a systematic review. Lancet Infect Dis 2010; 10: 43–50. www.thelancet.com/infection Vol 10 January 2010 79. Tommaso Cai, Irene Tamanini, Carlo Tascini, Bela Köves, Gernot Bonkat, Mauro Gacci, Andrea Novelli, Juan Pablo Horcajada, Truls E. Bjerklund Johansen, George Zanel. Fosfomycin Trometamol versus Comparator Antibiotics for the Treatment of Acute Uncomplicated Urinary Tract Infections in Women: A Systematic Review and Meta-Analysis. J Urol. 2020 Mar;203(3):570- 578. https://doi.org/10.1097/JU.0000000000000620 80. Patel SS, Balfour JA, Bryson HM.. Fosfomycin tromethamine. A review of its antibacterial activity, pharmacokinetic properties and therapeutic efficacy as a single-dose oral treatment for acute uncomplicated lower urinary tract infections. Drugs. 1997 Apr;53(4):637-56. doi: 10.2165/00003495-199753040-00007.PMID: 9098664 Review 81. Keating GM. Fosfomycin trometamol: a review of its use as a single-dose oral treatment for patients with acute lower urinary tract infections and pregnant women with asymptomatic bacteriuria. Drugs. 2013 Nov;73(17):1951-66. doi: 10.1007/s40265-013-0143- y.PMID: 24202878 Review.
Информация
Список сокращений
АБ – антибиотик
ОНЦ — острый неосложненный цистит
ИМП — инфекция мочевых путей
ИНМП — инфекция нижних мочевых путей
НИНМП – неосложненная инфекция нижних мочевых путей
УЗИ — ультразвуковое исследование
КОЕ — колониеобразующая единица
МКБ-10 — Международная классификация болезней 10-го пересмотра
ПЦР — полимеразная цепная реакция
СНМП — симптомы нижних мочевых путей
УДД — уровень достоверности доказательств
УУР – уровень убедительности рекомендацийТермины и определения
Цистит — это инфекционно-воспалительный процесс в стенке мочевого пузыря, локализующийся преимущественно в слизистой оболочке.
Цистоскопия – эндоскопический метод визуализации мочевого пузыря.Критерии оценки качества медицинской помощи
№ Критерии качества Уровень достоверности доказательств Уровень убедительности рекомендаций 1 Выполнен сбор жалоб и анамнеза у всех пациентов 5 C 2 Выполнен анализ мочи общий при осложненном и рецидивирующем цистите 1 А 3 Выполнено микробиологическое исследование мочи с определением чувствительности к антибактериальным
препаратам при рецидивирующем (хроническом) цистите5 С 4 Выполнено ультразвуковое исследование почек и цистоскопия при рецидивирующем (хроническом) цистите по показаниям: возраст старше 40 лет, с факторами риска мочекаменной болезни, интерстициального цистита или рака мочевого пузыря 3 В 5 Проведена терапия антибактериальными лекарственными препаратами при остром и
рецидивирующем (хроническом) цистите1 A Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Перепанова Тамара Сергеевна — доктор медицинских наук, профессор, заведующая отделом инфекционно-воспалительных заболеваний и клинической фармакологии НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал федерального государственного бюджетного учреждения «Национальный Медицинский исследовательский центр радиологии» Министерства здравоохранения Российской Федерации – председатель Межрегиональной общественной организации «Рациональная фармакотерапия в урологии», председатель Московского общества урологов, почетный член Российского общества урологов (РОУ), член Правления Европейской секции инфекций в урологии (ESIU) Европейской урологической ассоциации (ЕАУ)
Синякова Любовь Александровна – доктор медицинских наук, профессор кафедры урологии и хирургической андрологии федерального государственного бюджетного образовательного учреждения дополнительного профессионального образования «Российская медицинская академия непрерывного профессионального образования» Министерства здравоохранения Российской Федерации, член РОУ, член МОУ, член ЕАУ, член МОО Рациональная фармакотерапия в урологии»
Локшин Константин Леонидович – доктор медицинских наук, заведующий отделением OOO “GMS (Global Medical System) Hospital, член РОУ, член ЕАУ, член МОУ, член МОО “Рациональная фармакотерапия в урологии»
Конфликт интересов
Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2. Методология разработки клинических рекомендаций
- Врач-уролог
- Врач-нефролог
- Врач-терапевт
- Врач-общей практики (семейный врач)
- Врач-акушер — гинеколог
- Врач-гериатр
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД Расшифровка 1 Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа 2 Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа 3 Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования 4 Несравнительные исследования, описание клинического случая 5 Имеется лишь обоснование механизма действия или мнение экспертов Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД Расшифровка 1 Систематический обзор РКИ с применением мета-анализа 2 Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа 3 Нерандомизированные сравнительные исследования, в т.ч. когортные исследования 4 Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» 5 Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР Расшифровка A Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) B Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) C Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов инструкции по применению лекарственного препарата»
Данные клинические рекомендации разработаны с учетом следующих нормативноправовых документов:
1. Порядок оказания медицинской помощи взрослому населению по профилю «урология» (Приказ Минздрава России от 12 ноября 2012 г. N 907н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «урология»).
2. Порядок оказания медицинской помощи по профилю «акушерство и гинекология» (Приказ Министерства здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий»)Приложение Б. Алгоритмы действий врача

Приложение В. Информация для пациента
Циститом называют воспаление стенки мочевого пузыря. В большинстве случаев, это воспаление вызывается бактериальной инфекцией, и является разновидностью инфекции мочевыводящих путей (ИМП). Инфекция мочевого пузыря может быть весьма болезненной и изнурительной, а также может привести к более серьезным проблемам, если восходящим путем попадет в почки.
В редких случаях цистит может являться реакцией на определенные лекарственные препараты, лучевую терапию или другие раздражители: спреи для женской гигиены, спермицидные гели или долгосрочное использование мочевого катетера. Цистит также может быть осложнением другого заболевания.
- Императивные (внезапные и очень сильные) позывы к мочеиспусканию
- Ложные позывы на мочеиспускание
- Жжение и боли при мочеиспускании
- Частые мочеиспускания, малым количеством мочи
- Капли крови в конце мочеиспускания
- Мутная моча и/или моча с резким неприятным запахом
- Дискомфорт в области малого таза
- Болезненные ощущения в нижней части живота
- Субфебрильная температура тела (от 37 до 38 градусов С)
- Боль в спине или в боку
- Лихорадка, т.е. повышение температуры тела свыше 38°С и озноб
- Тошнота и рвота
- Частые, болезненные мочеиспускания, длящиеся более нескольких часов
- Кровь в моче.
Бактериальный цистит
Инфекции мочевых путей обычно возникают, когда бактерии извне проникают в мочевыводящие пути через уретру, и начинают там размножаться. Чаще всего цистит бывает вызван бактериями кишечной палочки.
Бактериальный цистит может возникнуть у женщин после полового акта. Но даже сексуально неактивные девушки и женщины подвержены инфекциям нижних мочевых путей, потому что мочевые пути женщины находятся близко к естественным очагам инфекции – влагалищу и прямой кишке.
Факторы риска
Некоторые люди более склонны к развитию рецидивирующих инфекций мочевых путей, чем другие. Прежде всего, фактором риска является женский пол — короткая уретра делает женщин более уязвимыми перед этим заболеванием.
- Сексуально активны. Половой акт может привести к восхождению бактерий через мочеиспускательный канал в мочевой пузырь.
- Переохлаждение ног и/или всего организма – снижают естественные факторы защиты макроорганизма от инфекции
- Используют некоторые средства контрацепции. Женщины, которые используют внутривлагалищные средства контрацепции – чаще болеют циститом.
- Беременность. Гормональные изменения во время беременности могут увеличить риск цистита.
- Находятся в менопаузе. Снижение уровня женских половых гормонов в климаксе часто провоцируют ИМП.
К другим факторам риска цистита у мужчин и женщин относятся:
- Препятствие оттоку мочи. Оно может быть вызвано камнем в мочевом пузыре или увеличенной простатой (у мужчин).
- Изменения в иммунной системе. Они происходят при таких заболеваниях, как диабет, ВИЧ-инфекция и химиотерапия рака. Подавление иммунной системы увеличивает риск бактериального и, в некоторых случаях, вирусного цистита.
- Длительное использование мочевых катетеров. У пожилых людей и людей с некоторыми заболеваниями может возникнуть необходимость длительного использования мочевых катетеров. Это нередко приводит к повышенной уязвимости перед бактериальными инфекциями, а также прямому повреждению тканей мочевого пузыря.
При быстром и правильном лечении цистит редко приводит к осложнениям.
К осложнениям цистита относится, прежде всего, пиелонефрит (инфекционное воспаление почек). Инфекция из воспаленного мочевого пузыря может попасть в почки восходящим путем, что, в свою очередь, может вызвать пиелонефрит и даже необратимое повреждение почечной ткани, однако это случается редко.Подготовка к визиту врача
- Запишите свои симптомы, в том числе те, которые кажутся вам не связанными с циститом
- Составьте список всех лекарств, витаминов или пищевых добавок, которые вы принимаете
- Запишите вопросы, которые хотели бы задать своему врачу
Помимо расспросов о ваших симптомах и физикального осмотра, ваш врач может рекомендовать определенные анализы и тесты, такие как:
Заполнение опросника симптомов острого цистита, который поможет врачу поставить точный диагноз.Заполнение дома в течение 2-х суток дневника мочеиспускания, в котором отражены частота, количество и особенности ваший мочеиспусканий
Общий анализ мочи или тест-полоски. Тест используется как скрининговый, и как диагностический. О наличии ИМП свидетельствуют повышенное количество бактерий, лейкоцитов, нитритов и лейкоцитарной эстеразы.
Анализ мочи на стерильность и чувствительность к антибиотикам. При подозрении на инфекцию мочевого пузыря врач может назначить анализ мочи на стерильность, который покажет вид бактерий в моче, их количество и их чувствительность к антибиотикам.
Цистоскопия. Во время этого исследования врач вводит цистоскоп — тонкую трубку с подсветкой и видеокамерой, через мочеиспускательный канал в мочевой пузырь, и осматривает его изнутри для изучения структурных аномалий и признаков воспаления.
При цистоскопии врач может также взять небольшой образец ткани (биопсию) из подозрительного места для морфологического исследования. Однако цистоскопия показана далеко не всем больным с циститом, а только некоторым пациентам с рецидивирующим или небактериальным циститом.
Визуализирующие методики. Эти методы исследования тоже требуются далеко не всем пациентам, а только тем, у которых не удается обнаружить иными способами причину рецидивов ИМП. Например, обзорная рентгенография живота, или УЗИ органов забрюшинного пространства могут выявить структурные аномалии мочевого пузыря, мочеточников и почек. В некоторых случаях перед рентгенографией проводится контрастирование, восходящим (цистография) или нисходящим (внутривенная урография) путем.Лечение цистита
Цистит, вызванный бактериальной инфекцией, обычно лечат с помощью антибиотиков. Лечение неинфекционного цистита зависит от его причины.
Лечение бактериального цистита
Антибиотиками первой линии являются препараты, активные против кишечной палочки, или тех бактерий, которые были найдены в моче при посеве.
Первичная инфекция. Симптомы обычно заметно улучшаются уже в первые дни лечения, однако необходимо знать, что даже если вы приняли только одну дозу антибиотика, что сейчас является препаратом первой линии терапии, симптомы цистита могут продолжаться до 5-7 дней, так как они отражают реакцию вашего организма на микроорганизм.Повторная инфекция. Если у вас случился рецидив ИМП, врач первичного звена может рекомендовать альтернативные методы лечения- лечение растительными или иммунными препаратами в течение 3-х месяцев, или направит вас к врачу, узкому специалисту: урологу для выявления причины рецидивов. Для некоторых женщин с рецидивирующими бактериальными циститами, может быть полезной однократная доза антибиотика после каждого полового акта; питье жидкости, чтобы выделялось 2,5 литра мочи.
Образ жизни и домашние средства
- Используйте грелку. Разместите грелку на нижней части живота, это значительно облегчит боль и тяжесть в области малого таза.
- Принимайте сидячую ванну. Погружайте промежность в горячую воду на 15–20 минут, это заметно облегчит боль и дискомфорт.
Клюквенный сок или морс часто рекомендуются для снижения риска рецидивирующих инфекций мочевого пузыря некоторых женщин. Тем не менее, последние исследования показывают, что эти методы не так эффективны, как считалось ранее.
Вы все же можете попробовать принимать ежедневно клюквенный сок, однако помните, что его нельзя сочетать с варфарином, так как это сочетание может привести к кровотечениям.
Пейте много жидкости, особенно воды.
Мочитесь чаще. При каждом мочеиспускании микроорганизмы с мочой выделяются из организма.
Осторожно омывайте кожу вокруг влагалища и ануса. Делайте это ежедневно, но не используйте раздражающие мыла, и не прилагайте энергичных усилий. На нежной коже вокруг этих областей легко возникает раздражение.
Опорожняйте мочевой пузырь как можно скорее после полового акта и подмойтесь.Избегайте использования дезодорантов и аэрозолей, а также иной женской косметики на область половых органов. Эти вещества могут раздражать уретру и мочевой пузырь.
Приложение Г1-Г2. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1 Опросник симптомов острого цистита (ACSS)
Русская версия шкалы (International Prostate Symptom Score):
Источник: K. G. Naber, Ж. Ф. Алиджанов. Существуют ли альтернативные методы антибактериальной терапии и профилактики неосложненных инфекций мочевыводящих путей? Урология, 2014, №6,с.5-13Оригинал: Alidjanov, J. F., Abdufattaev, U. A., Makhsudov, S. A., Pilatz, A., Akilov, F. A., Naber, K. G., & Wagenlehner, F. M. (2014). New Self-Reporting Questionnaire to Assess Urinary Tract Infections and Differential Diagnosis: Acute Cystitis Symptom Score. Urologia Internationalis, 92(2), 230–236. doi:10.1159/000356177
Тип: опросник для пациентов
Назначение: опросник подходит всем пациентам с циститом




Ключ к шкале: Для обьективной оценки симптомов заболевания предложена количественная оценка по шкале симптомов острого цистита (ACSS). Шкала ACSS состоит из 18 вопросов, на которые пациентка отвечает самостоятельно. Вопросы разделены на четыре категории: а) вопросы о характерных симптомах (1–5); б) вопросы для дифференциального диагноза (7–10); в) вопросы о качестве жизни (11–13); г) дополнительные вопросы об основном заболевании (14–18). Пороговое значение 6 баллов и выше при оценке характерных типичных (Typical) симптомов имеет чувствительность 91,2% и специфичность 86,5% в отношении прогнозирования острого цистита. С последующим увеличением суммы баллов увеличивается вероятность цистита. Следующий раздел дифференциальных симптомов (Differential) рекомендуется для дифференциальной диагностики, т.е. если у пациентки есть положительные баллы, чем они выше, тем пристальнее требуется к ней внимание, в плане дополнительных методов исследования: общий анализ мочи, осмотр гинекологом, визуальные методы диагностики (УЗИ, рентгеновские и т.д.). Раздел «Качество жизни» (Quality of life) — оценивает общий дискомфорт, насколько страдает рабочая и социальная активность пациентки. Раздел «Дополнительные» (Additional) — дополнительная информация об осложняющих факторах при установлении диагноза. Раздел «Динамика» (Dynamics) второй, контрольной части анкеты (часть Б) позволяет оценить изменение симптомов с течением времени, на фоне терапии, для того, чтобы в случае неэффективности лечения можно было своевременно заменить на более эффективную терапию [16, 17, 18].
Приложение Г2. Дневник мочеиспускания.
Цистит
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Что такое цистит?
Цистит – воспаление, преимущественно затрагивающее слизистую оболочку мочевого пузыря, редко – подслизистый и мышечный слой. Обычно заболевание вызывается микроорганизмами (бактериальный цистит), но может развиваться без участия патогенной микрофлоры (аллергический, токсический).
Каждый год в России выявляется более 30 млн случаев острого цистита. Больше половины визитов к урологу связаны с острым или рецидивами хронического цистита. Женщины более подвержены циститу, около четверти из них хотя бы однажды сталкивались с этой патологией. Такая ситуация обусловлена особенностями анатомии женского организма, – короткой и широкой уретрой, ее расположением около естественных очагов скопления микроорганизмов (анус, влагалище).У трети пациенток заболевание рецидивирует в течение 12 месяцев, у десятой части – наблюдается его хронизация. На втором месте по частоте выявляемости цистита – дети. У девочек развитие болезни чаще всего провоцируется дисбактериозом влагалища, у мальчиков – фимозом. Иногда у детей обоих полов патология развивается эпизодически, из-за случайного попадания инфекции Источник:
Цистит. Халилова У.А., Скворцов В.В., Исмаилов И.Я., Луговкина А.А., Пролейская Н.А., Калинченко Е.И. Медицинская сестра, 2018. с. 6-11 . У мужчин цистит диагностируется достаточно редко, в основном – одновременно с обострением хронического простатита.Причины заболевания
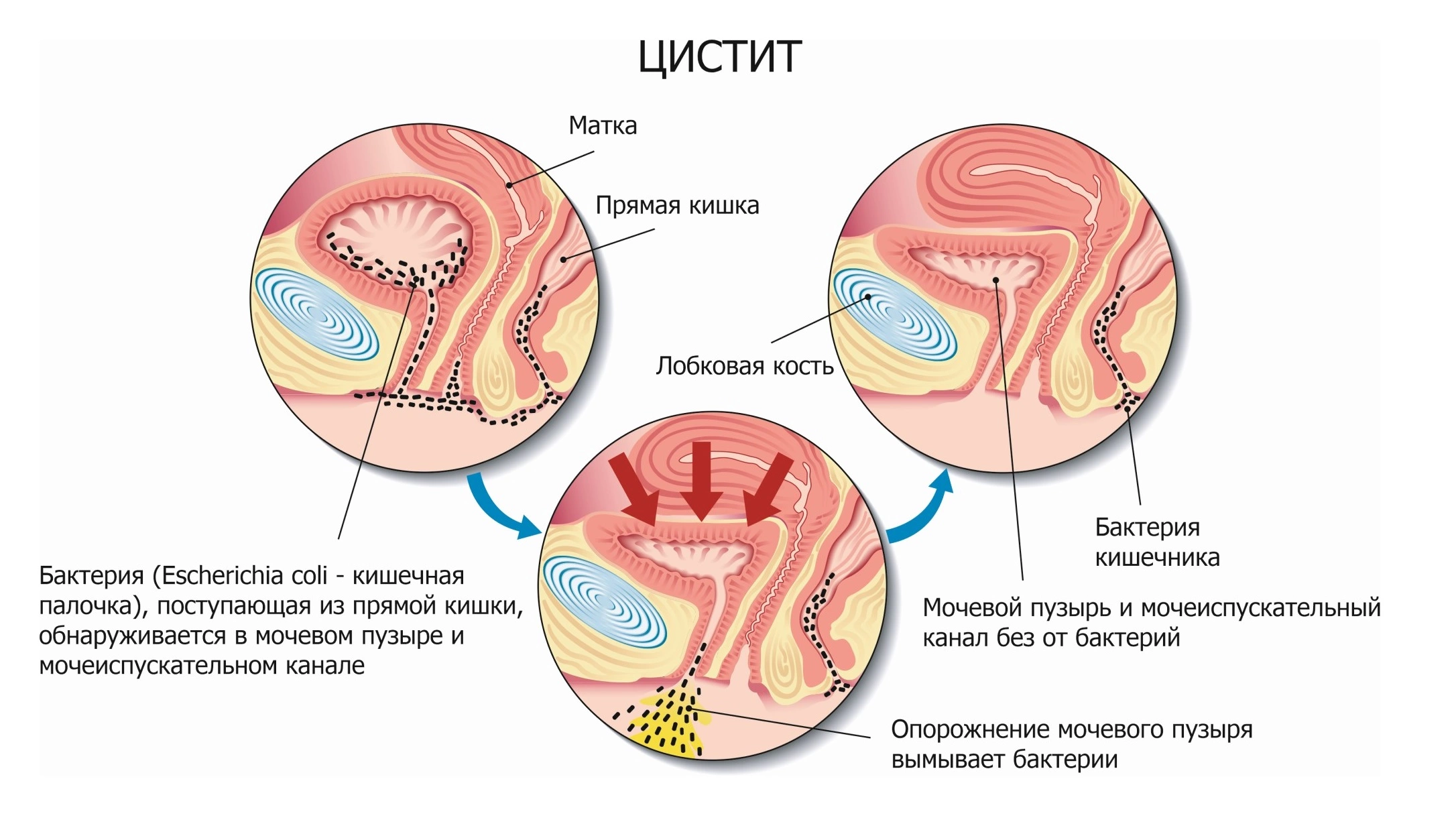
В основном цистит возникает вследствие попадания в мочевой пузырь микроорганизмов. В 80-95 % случаев это кишечная палочка, обитающая в расположенной поблизости от органов мочевыделения прямой кишке. Часто бактерия попадает в уретру при пренебрежении правилами гигиены и неправильном подмывании. Воспаление вызывают и другие микробы – стафило- и энтерококки, возбудители половых инфекций – хламидии, трихомонады, грибы Candida, вирус герпеса. Пути проникновения инфекции:
- восходящий – наиболее распространенный, микроорганизмы проникают по мочеиспускательному каналу;
- нисходящий – из почки, в которой развивается воспаление (пиелонефрит) по мочеточнику;
- прямой – при вскрытии гнойника из близлежащих тканей, при травме, оперативном вмешательстве;
- гематогенный – из отдаленных воспалительных очагов с током крови;
- лимфогенный – с лимфотоком при воспалениях в органах малого таза.
Существуют факторы, повышающие риск появления цистита. К ним относятся:
- переохлаждение;
- хронический стресс, постоянное переутомление;
- общее снижение иммунитета;
- склонность к запорам;
- несоблюдение правил гигиены;
- злоупотребление алкоголем, острой, соленой пищей, пряностями;
- изменения гормонального фона (беременность, климакс);
- застойные явления в органах малого таза;
- хронические патологии мочеполовой сферы;
- нарушение пассажа мочи и неполное опорожнение мочевого пузыря при некоторых заболеваниях, пороках развития органов мочевыделения.
В группы риска по возникновению цистита относятся следующие категории пациентов:
- дети;
- женщины в период начала половой жизни;
- беременные;
- женщины в период менопаузы и постменопаузы.
В редких случаях причинами заболевания становятся неинфекционные факторы – сенсибилизация организма аллергенами, радиационное, химическое, механическое воздействие.
Классификация цистита
По этиологии:
- инфекционный – развивается вследствие бактериального воздействия;
- неинфекционный – развивается в результате воздействия токсинов, аллергенов, лекарственных препаратов, облучения, химических веществ.
По патогенезу:
- первичный (неосложненный) – развивается как самостоятельное заболевание на фоне относительного здоровья и без нарушений оттока мочи у женщин фертильного возраста;
- вторичный (осложненный) – вследствие нарушения уродинамики при сопутствующих патологиях: туберкулезе, опухолях мочевого пузыря, мочекаменной болезни.
По морфологическим изменениям:
- катаральный – воспаление не выходит за пределы слизистой оболочки пузыря;
- геморрагический – поражение затрагивает мелкие сосуды подслизистого слоя;
- язвенно-фибринозный – на слизистой и подслизистой оболочках образуются язвы, проникающие до мышечного слоя;
- гангренозный – развиваются некротические изменения стенки органа;
- интерстициальный – считается самостоятельным заболеванием, при котором вследствие распространения воспаления на слизистую, подслизистую оболочки и мышечный слой, вкупе с воздействием агрессивных элементов, содержащихся в моче, возникают рубцовые изменения слизистой оболочки и гладкой мускулатуры мочевого пузыря, рубцовая деформация, уменьшение объема, недержание мочи.
Иногда отдельно выделяют такие формы заболевания как посткоитальный цистит и «цистит медового месяца» (возникает после дефлорации), развивающиеся вследствие заброса влагалищной слизи в мочеиспускательный канал.
Различают внебольничную и больничную формы воспаления. Больничная характеризуется повышенной устойчивостью вызвавших его микроорганизмов к антибиотикотерапии.
По стадиям цистит разделяют на острый и хронический.
Острый – возникает самостоятельно, без предшествующих ему патологий, нарушений пассажа мочи и структурных изменений в органах мочевыделительной системы.
Хронический рецидивирующий (персистирующий) цистит – характеризуется двумя и более эпизодами в течение 6 месяцев, или тремя эпизодами в течение года. Подразделяется на фазу обострения и фазу ремиссии. Возможно хроническое течение без обострений (латентный цистит), единственным признаком которого является учащенное мочеиспускание.
Симптомы цистита
Острый цистит:
Острый цистит развивается внезапно, на фоне полного здоровья, вследствие воздействия провоцирующих факторов, или без него. Характерный признак – частое и болезненное (особенно в конце опорожнения мочевого пузыря) мочеиспускание. Возможны, но необязательны, боли в области мочевого пузыря вне мочеиспускания, изменение цвета мочи. Общее состояние страдает не всегда, его нарушение (температура, лихорадка, симптомы интоксикации) свидетельствует о распространении воспаления на другие органы системы мочевыделения.
Хронический цистит:
Симптомы хронического цистита аналогичны симптоматике острого процесса, при этом менее выражены. Для хронической формы характерны учащенное, болезненное с резями и дискомфортом мочеиспускание, боли над лобком, внизу живота, в пояснице, по ходу уретры, появление гноя в моче (моча мутная, от белого и белесо-желтоватого до зеленого цвета, с хлопьями). Периодически возможен подъем температуры тела до субфебрильных цифр.
Осложнения цистита:
- пузырно-мочеточниковый рефлюкс;
- пиелонефрит;
- парацистит;
- тригонит – воспаление мочепузырного треугольника;
- интерстициальный цистит;
- абсцесс, эмпиема;
- недержание мочи вследствие дисфункции сфинктера;
- распространение воспаления на органы малого таза;
- нарушение репродуктивной способности.
Источник https://www.rmj.ru/articles/urologiya/Ostryy_i_recidiviruyuschiy_cistit_Chto_nam_izvestno/
Источник https://diseases.medelement.com/disease/%D1%86%D0%B8%D1%81%D1%82%D0%B8%D1%82-%D1%83-%D0%B6%D0%B5%D0%BD%D1%89%D0%B8%D0%BD-%D0%BA%D0%BF-%D1%80%D1%84-2021/16903
Источник https://www.smclinic-spb.ru/doctor/urolog-androlog/zabolevania/2582-cistit