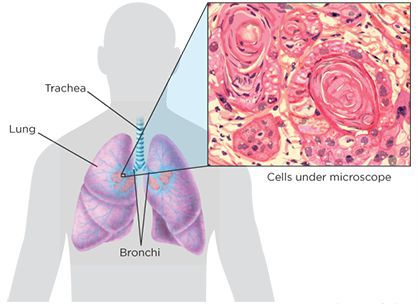
Крупноклеточный рак легкого
Эта разновидность рака легких принадлежит к опухолям с недифференцированными клетками. Особенности – начало развития процесса в субсегментарных бронхах и раннее метастазирование в лимфатические узлы средостения, надпочечники, плевру, кости и головной мозг. Название вид получил из-за формы клеток, которая хорошо видна при гистологическом исследовании – все клетки плохо дифференцированы, крупные и примерно одного размера.
- Симптомы крупноклеточного рака
- Подвиды крупноклеточного рака легкого
- Диагностика
- Лечение
- Врачи
- Акции
Симптомы крупноклеточного рака
Основными признаками болезни являются:
- кашель, который первое время остается сухим, а затем начинает сопровождаться отделением мокроты с примесью крови;
- беспричинная утомляемость, слабость;
- одышка, или боли в груди, боку, спине;
- беспричинное увеличение лимфатических узлов.
При наличии метастазов к описанным симптомам добавляются признаки поражения других органов. Например, развитие воспаления плевры проявляется усилением боли в груди, одышки.
При метастазах в кости могут возникать патологические переломы после легких травм, при поражении надпочечников – гормональные нарушения и т.д. Эта разновидность опухоли отличается выраженным злокачественным течением со склонностью к метастазированию.
Подвиды крупноклеточного рака легкого
Большее значение разделение опухоли на подвиды имеет для тех специалистов-гистологов, которые подтверждают данный диагноз.
- солидный;
- светлоклеточный;
- гигантоклеточный подтипы.
Светлоклеточный считается очень редким. Чаще встречается гигантоклеточный, а еще чаще – солидный. Все они отличаются низкой дифференцировкой клеток и поражают чаще нижнюю треть дыхательных путей.

Диагностика
Метод, которые дает основания заподозрить любой вид рака легкого или другие схожие с ним заболевания – это флюорография. Более четкие результаты позволяет получить компьютерная томография и МРТ. Здесь можно определить форму и внешний вид образования, его размер и т.д.
Иногда для уточнения диагноза прибегают к УЗИ, которое позволяет также определить поражение органов средостения и ближних сосудов. Полезную в диагностике информацию может дать анализ крови на онкомаркеры. Для точной постановки диагноза проводится биопсия (трансторакальная пункционная). Изучение полученного образца под микроскопом позволяет специалисту гистологу выставить диагноз. До этого точно установить тип невозможно.
Показаниями для пункционной биопсии служит наличие округлого образования, одной или нескольких шаровидных теней в легком, которые можно заметить на снимке.
Остались вопросы?
Хотите узнать больше и уточнить цены?
Вы можете связаться с нами по телефону
+7 (910) 123-45-67 или Закажите звонок

Лечение
При крупноклеточной карциноме может применяться комбинация любых из трех видов терапии – лучевой, хирургической и химиотерапии. Однако выбирает комбинацию врач совместно с пациентом с учетом стадии болезни.
При множественном метастазировании (в средостение, головной мозг и т.д.) выбор обычно делается в пользу химиотерапии и лучевого воздействия. На начальных стадиях особенно эффективно хирургическое лечение в комбинации с одним или двумя оставшимися методами.
Контролировать результат лечения можно с помощью оценки концентрации онкомаркеров в крови (Cyfra 21-1, РЭА, и NSE).
В ОН КЛИНИК: химиотерапия проводится в Москве, а основное лечение проходит в Израиле, где доступны все описанные методы, а врач-специалист подберет оптимальное их сочетание для каждого конкретного случая. Мы также внимательно относимся к назначению вспомогательной терапии, которая позволяет легче переносить побочные эффекты и быстрее восстанавливаться.
Рак лёгкого — симптомы и лечение
Что такое рак лёгкого? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зеленского Ивана Владимировича, торакального хирурга со стажем в 14 лет.
Над статьей доктора Зеленского Ивана Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Торакальный хирург Cтаж — 14 лет
Военно-морской госпиталь Саулькина (1409 ВМКГ)
Областная клиническая больница
Клиника «МедЭксперт» на Космонавта Леонова
Дата публикации 21 апреля 2019 Обновлено 3 августа 2021
Определение болезни. Причины заболевания
Рак лёгкого (Lung cancer) — это злокачественное новообразование органов дыхания, возникающее из бронхиального эпителия, который выстилает воздухоносные пути нижних отделов респираторной системы.
В связи с тем, что источником образования опухоли является измененный, ввиду различных причин, эпителий бронхов, зачастую в научной литературе можно встретить иное название данного заболевания — бронхогенный рак или бронхогенная карцинома.
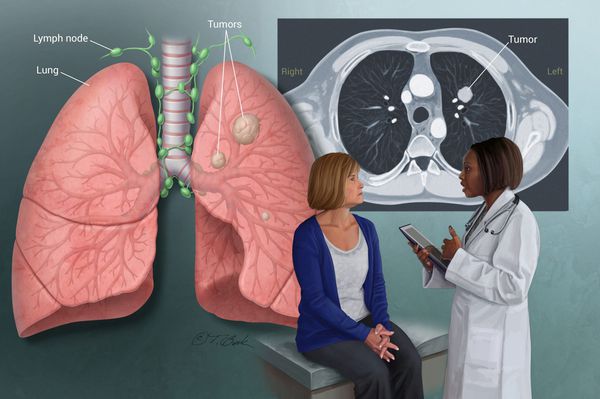
Распространённость
Среди злокачественных новообразований рак лёгкого занимает лидирующие позиции в мире как по своей встречаемости, так и по смертности. Вот уже более 30 лет он остаётся главным «онкологическим киллером». Мужчины болеют в 6 раз чаще, чем женщины. За последние 20 лет общая заболеваемость выросла более чем в 2 раза, при этом среди мужчин на 51%, а среди женщин на 75%. [6]
Средний возраст, в котором диагностируется рак лёгкого, достигает 71 года. Реже всего заболевание обнаруживается у людей младше 20 лет. [16]
Этиология
Причины возникновения или этиологию заболевания можно разделить на две основные группы факторов:
- генетические — неоднократные случаи заболевания в семье (три и более) и первичная множественность опухолей (два и более самостоятельных онкологических заболевания у одного пациента);
- модифицирующие — состояния, предрасполагающие или даже провоцирующие возникновение опухоли.
Модифицирующие факторы делятся на:
- экзогенные (внешние) — курение, загрязнение атмосферы канцерогенами (выхлопные газы, радон), профессиональные вредности (асбест), ионизирующая радиация;
- эндогенные (внутренние) — хронические заболевания респираторной системы (например, туберкулёз и хроническая обструктивная болезнь лёгких), возраст старше 45 лет. [11][15][16]
Курение как ведущий фактор риска
Одним из управляемых экзогенных модифицирующих факторов является табакокурение. Риск развития рака лёгкого у курящего человека зависит от числа ежедневно потребляемых сигарет, продолжительности самого акта курения, стажа курильщика и типа сигарет. [15] Кумулятивный риск смерти от рака лёгкого у курящих мужчин на 22% (у женщин на 12%) выше, чем у некурящих.
Риск смерти от рака лёгкого на 30% выше у женщин, живущих с курящими мужчинами.
Курение сигар или трубки в два раза повышает риск развития рака лёгкого. [5]
Причины рака лёгких у некурящих
Приблизительно 15 % больных раком лёгкого никогда не курили или делали это редко. [15] Точная причина развития заболевания у них неизвестна, вероятно оно вызвано генетической предрасположенностью в сочетании с перечисленными выше факторами риска.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рака лёгкого
У рака лёгкого нет специфических симптомов, а в 15% случаев болезнь протекает бессимптомно.
Первые признаки рака лёгкого
К первым симптомам рака лёгкого относят одышку и кашель, иногда с отделением окровавленной мокроты.
Клиническая картина
Все симптомокомплексы при бронхогенном раке можно разделить на три группы:
- лёгочный синдром — симптомы, связанные с внутригрудным распространением опухоли;
- внелёгочный синдром — симптомы, связанные с внегрудным распространением опухоли;
- паранеопластические синдромы — косвенные признаки, говорящие о присутствии в организме злокачественной опухоли.
В зависимости от клинической формы рака на первый план выступают различные жалобы. Так при центральном раке у 80-90% пациентов присутствует кашель, который зачастую уже не воспринимается курильщиком как сигнал неблагополучия. У половины больных присутствует кровохарканье, которое также, к сожалению, не всегда заставляет их обратиться за помощью.
Кашель и кровь при раке лёгких:
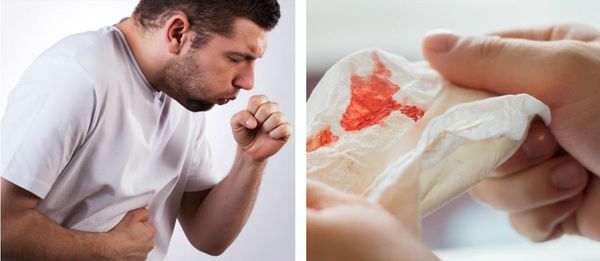
Повышение температуры тела и одышка при центральном раке связаны с нарушением вентиляции части или всего лёгкого и развитием в нём воспалительного процесса, чему виной является опухоль, растущая внутри просвета бронха. Именно поэтому рецидивирующая дважды в год пневмония должна побудить как врача-терапевта или пульмонолога, так и пациента к глубокому обследованию на предмет возможного развития центрального рака лёгкого. [10]
Симптомы периферического рака лёгкого
Значительно коварнее протекает периферическая форма рака лёгкого. Ввиду того, что лёгочная паренхима не содержит болевых рецепторов и опухолевый узел располагается далеко от крупных бронхов, его рост длительное время протекает бессимптомно. Когда же в процесс вовлекается плевра (оболочка лёгкого и грудной полости) или метастазами поражаются внутригрудные лимфоузлы, у 60-65% пациентов возникают боли в грудной клетке различной степени выраженности, кашель, в 30-40% случаев одышка, а при распаде опухоли — клиническая картина абсцесса лёгкого, иногда осиплость голоса.
Симптомы опухоли Панкоста
Для рака Панкоста (опухоль верхней борозды лёгкого) характерна особая триада симптомов (синдром Бернара — Горнера):
- опущение верхнего века;
- сужение зрачка на стороне поражения;
- западение глазного яблока. [4]
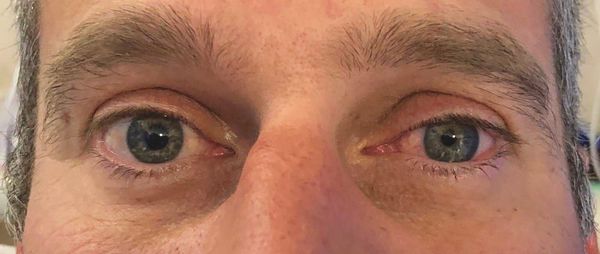
Также данный тип рака способен прорасти в плевру, плечевое сплетение или рёбра, в связи с чем на стороне поражения могут возникнуть болезненные ощущения в плече и руке в целом, слабость и атрофия кисти. [15]
Синдром гормональных нарушений
Прямой зависимости между раком лёгкого и развитием какой-либо эндокринной патологии нет. Однако рак лёгкого может привести к декомпенсации уже существующего или протекающего в скрытой форме эндокринного нарушения. Существует отдельная группа нейроэндокринных опухолей (чаще всего это карциноиды), встречающихся в том числе и в лёгком. Их симптомы связаны с гормональными нарушениями, например с синдромом Кушинга, при котором повышается уровень кортикостероидов [17] . Это приводит к избытку жира в верхней части спины, мышечной слабости, ухудшению состояния кожи, росту артериального давления и быстрой утомляемости [18] .
Патогенез рака лёгкого
Для того чтобы понимать механизм развития рака лёгкого, нужно знать строение бронхо-лёгочной системы.
Лёгкие имеют древовидное строение, где бронхи — это ветви, а лёгочная ткань (паренхима) — это крона. Отсюда и берёт свой исток термин «бронхиальное дерево».
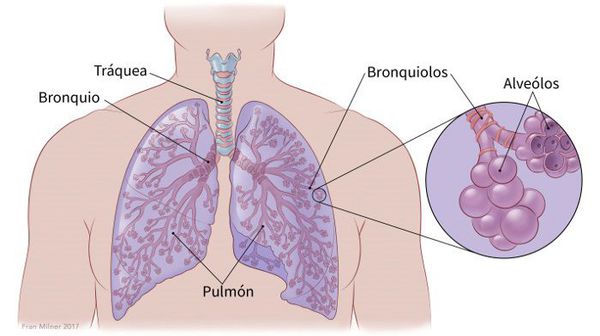
Подобно древесному стволу трахея (центральная дыхательная трубка) делится на два бронха: правый и левый. В зависимости от количества долей в лёгком главные бронхи распадаются на два (слева) и три (справа) долевых бронха. Долевые бронхи дают начало соответствующему числу бронхиальных трубок к сегментам лёгкого (в каждом лёгком по 10 таких трубок). Такое деление происходит до 22 уровня, где лёгкие заканчиваются образованием терминальных и альвеолярных бронхиол, в которых и происходит газообмен.
Длительное воздействие факторов риска на реснитчатый эпителий бронхов приводит к нарушению работы защитных механизмов образования и выведения мокроты, а следовательно, и к непосредственному воздействию канцерогенов на ткани респираторного тракта.
Вторая линия защиты от неблагоприятного воздействия канцерогенов — это десквамация (отслаивание) повреждённого эпителия. Хроническое повреждение дыхательного эпителия вызывает патологическую регенерацию тканей и, в конечном счёте, приводит к перерождению эпителия в бронхогенную карциному. [3]
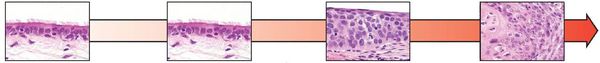
Если новообразование развивается в крупных бронхах (до сегментарного уровня), рак называется центральным, если опухоль выросла из эпителия более мелкого бронха — периферическим. На этом анатомическом принципе базируются основные подходы к диагностике и лечению различных форм рака лёгкого.
Классификация и стадии развития рака лёгкого
Центральный рак лёгкого развивается либо внутри крупного бронха (эндобронхиальная форма), либо вокруг такого бронха (перибронхиально-узловая и перибронхиально-разветвлённая формы).
Периферический рак лёгкого развивается в бронхах мелкого калибра и чаще всего представляет собой новообразование (узел) в паренхиме лёгкого. Если такой узел развивается на верхушке лёгкого и сопровождается специфической симптоматикой (синдром Бернара – Горнера), то такую опухоль называют раком Панкоста.
Более редкая форма рака лёгкого — пневмониеподобная. В таком случае опухоль не имеет одного узла, а рассеивается по всему лёгкому, напоминая на рентгеновском снимке пневмонию. [13]
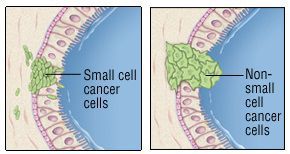
На клеточном уровне заболевание подразделяют на два вида:
- мелкоклеточный рак лёгких — нейроэндокринная опухоль;
- немелкоклеточный рак лёгких — плоскоклеточный, аденокарцинома, крупноклеточный и другие формы.
Плоскоклеточный рак лёгкого отличается медленным ростом и поздней склонностью к возникновению метастазов. Более стремительный рост имеет мелкоклеточный рак и характеризуется частым гематогенно-лимфогенным метастазированием на ранних стадиях.
Стадии рака лёгкого
В развитии рака легкого, как, впрочем, и любого другого злокачественного процесса, выделяют четыре стадии развития. В каждой стадии бронхогенного рака, кроме IV, выделяют подстадии «а» и «b».
- I, II и IIIa стадии рака лёгких характеризуются внутригрудным прогрессированием опухоли,
- IIIb и IV стадии рака лёгких — выходом метастазов опухоли за пределы грудной клетки.
I, II и III стадии рака лёгких:
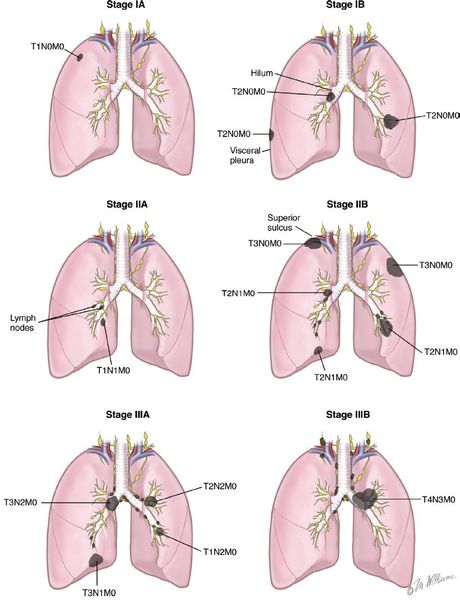
IV стадия рака лёгких:
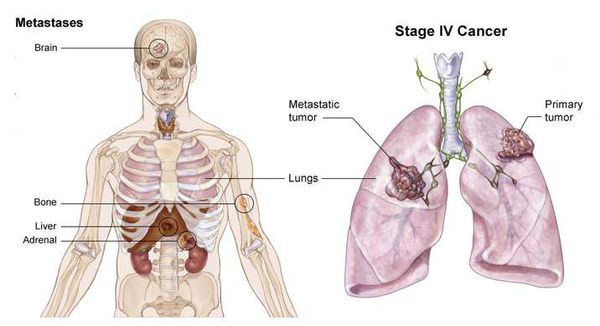
Стадия процесса определяется формулой TNM, где T — распространённость материнской опухоли, N — наличие метастазов в ближайших к материнской опухоли лимфатических узлах, M — наличие отдалённых метастазов в других органах.
Столь сложная многоуровневая классификация объясняется различиями лечебной тактики, применяемой для каждого конкретного клинического случая новообразований лёгкого.
Осложнения рака лёгкого
Самое грозное осложнение рака лёгкого — лёгочное кровотечение.
Не жизнеугрожающими, но не менее серьёзными осложнениями бронхогенного рака являются параканкрозная обтурационная пневмония и плеврит.
Метастазы при раке лёгких
Осложнениями метастатического процесса при раке лёгкого являются:
- опухолевый стеноз (сужение) трахеи с развитием одышки вплоть до тяжёлой формы дыхательной недостаточности;
- дисфагия и бронхо-пищеводные свищи (нарушение глотания и прохождения пищевого кома в желудок при прорастании опухолью пищевода):
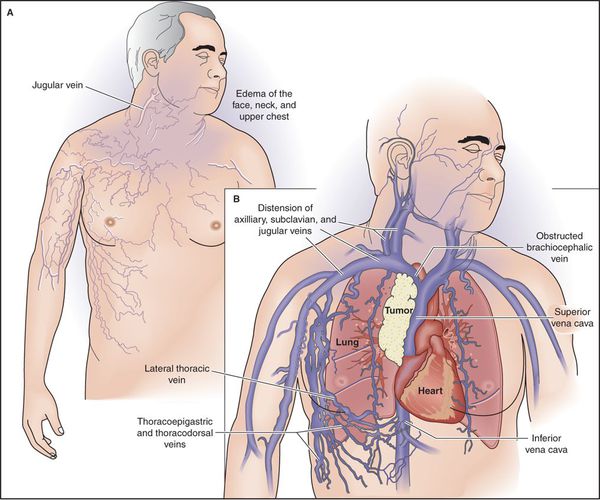
- синдром сдавления верхней полой вены (магистрального сосуда, несущего венозную кровь от головы и рук в сердце).
Излюбленной локализацией метастазов мелкоклеточного рака лёгкого является головной мозг, поэтому нередко заболевание проявляется неврологический симптоматикой. В таком случае пациент поступает в экстренном порядке в нейрохирургическое отделение с клинической картиной инсульта.
У большинства больных раком лёгкого III-IV стадии развития наблюдается значительное снижение массы тела. Это происходит из-за того, что растущая опухоль и её метастазы потребляют белково-энергетический ресурс организма, выделяя при этом в кровь продукты своей жизнедеятельности — опухолевые токсины. Крайнюю степень истощения онкологи называют раковой кахексией.
Зачастую фаза наступающих осложнений говорит о том, что заболевание находится в фазе полного «расцвета». Это резко ухудшает прогнозы не только на жизнь, но и во многих случаях затрудняет, а иногда и вовсе исключает возможность применения «агрессивного» противоопухолевого лечения.
Диагностика рака лёгкого
Скрининговой (профилактической) программы обследования лиц, входящих в группу риска по раку лёгкого, в нашей стране пока нет.
Рентгенологические методы диагностики
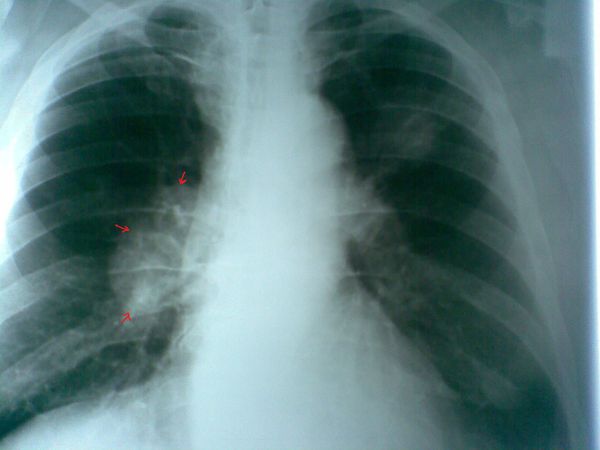
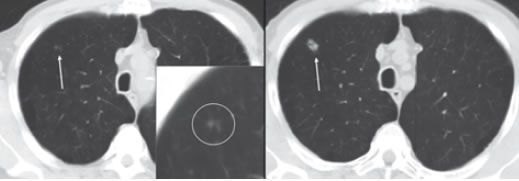
Бессимптомные опухоли органов дыхания в 85-90% процентов случаев обнаруживаются случайно, при проведении флюорографии, и поэтому рентгенологические методы диагностики бронхогенного рака занимают сегодня ведущее место. [8] Среди них полипозиционная рентгенография органов грудной клетки, мультиспиральная компьютерная томография, позитронно-эмиссионная томография.
Как выглядит поражённое раком лёгкое:
Гистологические и цитологические методы исследования рака лёгких
Когда установлена клиническая форма рака (центральный или периферический), необходимо понять, какой гистологический структурой (мелкоклеточной или немелкоклеточной) он представлен, и выяснить, на какой стадии развития находится обнаруженный опухолевый процесс. От этих трёх параметров будет зависеть избираемая онкологическим консилиумом тактика ведения пациента.
Для верификации гистологической формы рака на помощь приходят инвазивные методы диагностики:
- эндоскопические (фибробронхоскопия);
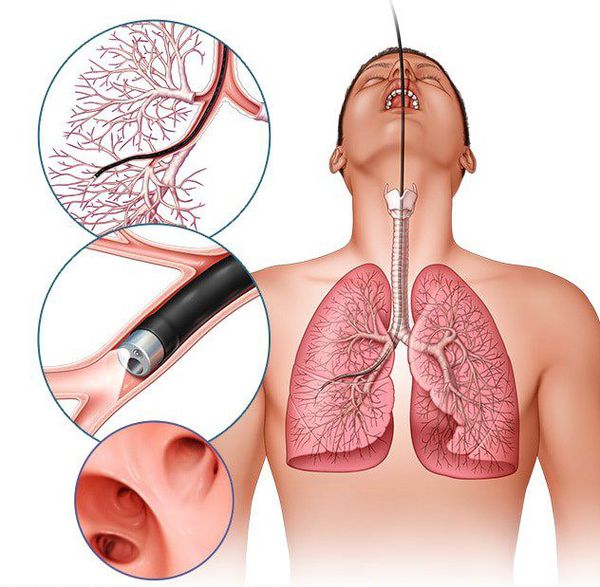
- трансторакальные (биопсия посредством разреза или прокола грудной стенки).
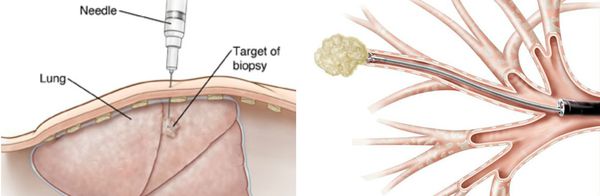
Правильно установить стадию опухолевого процесса помогает только комплексное, посистемное обследование пациента, в том числе органов пищеварения, репродуктивной, мочевыделительной и других систем. Такой тщательный подход к диагностике занимает некоторое время, что зачастую вызывает у ошеломлённого диагнозом пациента недоумение и массу вопросов, а иногда и ложное ощущение затягивания сроков лечения. Однако рак лёгкого — это хроническое заболевание, и опоздать можно лишь с диагностикой раннего этапа развития опухоли.
Онкомаркеры при раке лёгких
Онкомаркеры (CEA, NSE, CYFRA21-1) не определяют рак лёгкого на начальной стадии. Заметное их повышение говорит об уже запущенном онкологическом процессе.
Лечение рака лёгкого
«За последние 30 лет мы хорошо научились лишь классифицировать рак лёгкого, но не лечить его», — однажды горько, полушутя, сказал один из врачей-онкологов в ходе научно-практической конференции. Эту фразу наиболее ярко иллюстрирует сцена выписки из онкологического диспансера одного из героев романа Александра Солженицына «Раковый корпус»:
Прошка шёл весело, и белые зубы его сверкали. Вот так вот, когда приходилось изредка, провожали и на волю.
– Так шо там написано? — беспечно спросил Прошка, забирая справку.
– Ч-чёрт его знает, — скривил рот Костоглотов.
– Такие хитрые врачи стали, не прочтёшь.
Прошка всем им пожал руки и ещё с лестницы весело оборачиваясь, помахивал. И уверенно спускался. К смерти.
А в справке для медицинского учреждения по месту жительства, было написано: “Tumor pulmonum cum invasium cordis, casus inoperabilis (Рак лёгкого, прорастающий в сердце, случай неоперабельный)”. [14]
Действительно, статистика говорит о том, что рак лёгкого, несмотря на суперсовременное диагностическое оборудование в ведущих странах мира, более чем в 80% случаев диагностируется на неоперабельной стадии, т.е. когда хирургически удалить опухоль либо невозможно, либо её удаление не решит проблему пациента и не улучшит его отдалённый прогноз. В то же время хирургический метод лечения рака лёгкого сегодня остаётся единственной надеждой пациента на полное излечение. [2]
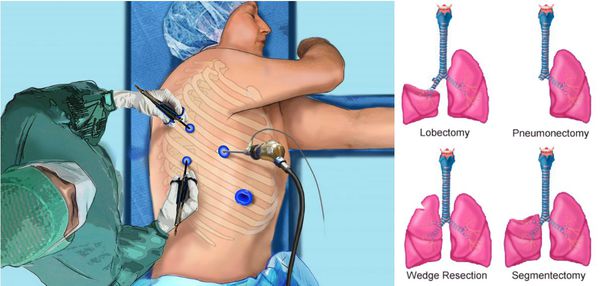
Радикально выполненная операция на I-II стадиях, по показаниям подкреплённая химиолучевой терапией, позволяет пациентам не только пережить 5-летней рубеж, но и вернуться к привычной полноценной жизни. [9]
Лучевая терапия при раке лёгких
Лучевая терапия — это метод локального воздействия на опухоль и зоны метастазирования. Применяется в неоперабельных случаях либо для повышения эффективности хирургического лечения. Суммарная доза облучения дробится на суточные порции. Лечение длится до получения пациентом полной рассчитанной дозы радиации.
Химиотерапия рака лёгкого
Химиотерапия отличается от хирургического и лучевого методов лечения тем, что воздействует не только на опухоль и её метастазы, но и на весь организм целиком, убивая все делящиеся клетки — как опухолевые, так и здоровые.
Химиотерапия проводится как до операции, так и после неё. Назначается самостоятельно или в сочетании с лучевой терапией в неоперабельных случаях. Продолжительность лечения зависит от многих факторов: эффективности, переносимости, тяжести сопутствующей патологии и т. п. Назвать наиболее эффективные схемы химиотерапии при раке лёгкого невозможно, т. к. зачастую результативность лечения зависит от индивидуальных свойств опухоли.
Таргетная терапия рака лёгкого
Что касается III и IV стадий бронхогенного рака, то в этих случаях основные силы онкологов направлены на хронизацию процесса и продление жизни пациента, а это достигается за счёт применения не только химиолучевой, но и таргетной терапии. [1] Таргетные препараты — это современные лекарственные средства, направленные только на опухоль (англ. target — цель). Взаимодействуя на молекулярном уровне с рецепторами мутированной раковой клетки, таргетный препарат заставляет опухоль перестать расти и размножаться, что приводит к её старению и гибели. Однако применение данного вида лечения возможно только у тех пациентов, которые имеют доказанную молекулярно-генетическим исследованием мутацию генов в клетках опухоли. [7] Также нужно понимать, что таргетная терапия не излечивает пациента, она призвана улучшить качество жизни и увеличить её продолжительность.
Симптоматическая и паллиативная терапия рака лёгкого
Любую терапию, используемую при неоперабильных формах рака лёгкого, можно назвать паллиативной, то есть направленной на временное улучшение общего состояния за счёт уменьшения интенсивности симптомов заболевания. К ней относится лучевая и химиотерапия.
Симптоматическая терапия также является паллиативным методом лечения, но она направлена только на улучшение качества жизни пациента путём устранения или снижения интенсивности симптомов.
Паллиативная терапия может проводиться в условиях онкологического стационара, а симптоматическая терапия, как правило, применяется на дому в терминальной фазе развития болезни под динамическим наблюдением участкового онколога или терапевта. К такому виду терапии относится, например, приём болеутоляющих.
Народные методы лечения
Народные способы лечения рака лёгкого в лучшем случае бесполезны, а в худшем — опасны для здоровья. Чем быстрее пациент обратится к онкологу и пройдёт лечение, тем выше его шансы выжить.
Прогноз. Профилактика
Уровень смертности при раке лёгкого остаётся высоким на протяжении долгих лет, поэтому прогнозы выживаемости относительно низки и стабильны. Продолжительность жизни больного раком лёгкого зависит от альянса множества факторов, таких как клиническая и гистологическая формы, стадия процесса, своевременность обращения к онкологу, наличие сопутствующей патологии, а также объём оказанной специализированной помощи. [12]
По данным статистики, рак лёгкого чаще всего развивается в верхней (40%) и в нижней (30%) долях, реже всего в средней (10%). При этом в большинстве случаев опухоль формируется в крупных бронхах (80%).
Принято считать, что центральный рак прогрессирует стремительнее периферического, вызывая появление ряда неблагоприятных симптомов в ранние сроки. Продолжительность жизни пациентов с этим типом опухоли в далеко зашедших стадиях, как правило, не превышает четырёх лет.
Периферические формы рака лёгкого менее агрессивны и длительно существуют без клинических проявлений.
Прогноз заболевания также зависит от гистологического строения опухоли:
- Немелкоклеточный рак лёгкого формируется в 80-85%, прогнозы выживаемости зависят от стадии заболевания, но в целом относительно благоприятны.
- Мелкоклеточный рак лёгкого регистрируется в 10-15% случаев, является довольно агрессивной формой опухоли, она восприимчива к химиотерапии и в 60-80% подвергается обратному развитию. [15] Смертность от рака лёгкого этого вида высока: на I-II стадии новообразования в течение пяти лет могут прожить не более 40% пациентов, двухлетняя выживаемость составляет 50%, пятилетняя — 10-15%.
Риск рецидива
Рецидивом заболевания называют рост опухоли в той же локализации, где она удалялась хирургически или была ликвидирована иными методами. Рецидивы рака лёгкого встречаются значительно реже, чем прогрессирование заболевания.
Прогрессированием онкологи называют рост метастазов за пределами области материнской опухоли. Метастазы — это «дети» первичной опухоли, расселившиеся по всему организму ещё до начала лечения, но незаметные даже для самых высокотехнологичных методов диагностики. Именно по этой причине пациенты наблюдаются у онколога в течение пяти, а зачастую и более лет после окончания лечения. Чем больше времени прошло после завершения терапии, тем меньше вероятность рецидива или прогрессирования онкологического заболевания. Выживаемость пациентов с раком лёгкого прямо пропорциональна стадии заболевания: в течение одного года выжили 88 % пациентов, которым диагноз был поставлен на I стадии и 19 % пациентов, у которых заболевание выявлено на IV стадии [19] .
Возможно ли снизить риск заболевания
В профилактике злокачественного поражения органов дыхания во главе угла находится борьба как с активным, так и с пассивным табакокурением, пропаганда здорового образа жизни, в том числе и профилактика хронизации заболеваний бронхолёгочной системы.
Международное агентство по изучению рака утверждает, что правильная и своевременная профилактика способна в два раза уменьшить частоту встречаемости рака лёгкого.
Основу первичной профилактики составляют мероприятия, которые ориентированы на устранение внешних негативных факторов: существуют специальные государственные программы, направленные на борьбу с загрязнением воздуха и улучшением условий труда на предприятиях вредного производства.
Важное первичное профилактическое мероприятие:
- пропаганда здорового образа жизни;
- ограничение мест для курения;
- предупреждающие надписи на сигаретах;
- уменьшение объёма выпуска табачной продукции;
- увеличение стоимости сигарет.
Отказ от курения значительно снижает вероятность развития рака лёгкого, органы дыхания постепенно восстанавливаются, очищаются от вредных веществ.
Вторичные профилактические мероприятия направлены на проведение плановых медицинских обследований лиц различных возрастных категорий. Для обследования людей из группы риска используют компьютерную томографию, с помощью которой можно выявить опухоли на начальной стадии.
Список литературы
- Пат. 2009124573 РФ. Способ иммунофлуоресцентного анализа маркеров множественной лекарственной резистентности в солидных опухолях человека / Богуш Т.А. и др. // Бюл. — 2009. — № 7. — 10 с
- Вагнер Р.И., Шуткин В.А. Результаты хирургического лечения рака легкого у женщин // Вопр. онкол. — 1986. — № 3. — С. 61-67.
- Григорян A.B., Лохвицкий C.B., Лернер Е.Л. Особенности патогенеза и клиники рака легкого у женщин // Вопр. Онкол.. — 1968, —№ 14. — С. 9, 19-23.
- Давыдов М.И., Полоцкий Б.Е. Рак легкого. — М.: Радикс, 1994. — 207с.
- Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2007 г. // Вестник РОНЦ им. H.Н. Блохина РАМН. — 2009. — Т. 20, № 3 (77).
- Злокачественные новообразования в России в 1998 году (заболеваемость и смертность) / Под ред. В.И. Чиссова, В.В. Старинского. — М., 1999. — 284 с.
- Лактионов К.К. Плоскоклеточный рак легкого. Значение клинико-морфологических и молекулярно-генетических характеристик опухоли в прогнозировании результатов хирургического лечения / Дисс. докт. мед. наук. — М., 2004.
- Мерабишвили В.М., Дятченко О.Д. Статистика рака легкого. Заболеваемость, смертность, выживаемость // Практическая Онкология. — 2000. — № 3. — С. 3-7.
- Михина 3.П. Лучевая терапия при раке легкого // Новое в терапии рака легкого. — М., 2003.
- Таболиновский Н.Г. Рак легкого у женщин / Дисс. докт. мед. наук. — М., 1980.
- Трапезников H.H., Аксель Е.М. Заболеваемость злокачественными новообразованиями и смертность от них населения стран СНГ. — М., 2000.
- Трахтенберг А.Х. Рак легкого / Б-ка практического врача. Злокачественные новообразования. — М.: Медицина, 1987. — 304 с.
- Трахтенберг А.Х., Чиссов В.И. Клиническая онкопульмонология. — М.: ГэотарМедицина, 2000. — 599 с.
- Солженицын А.И. Раковый корпус. — М.: Русская классика, 2015. — 544 с.
- Tsao A.S. Lung Carcinoma // MSD Manual. — 2019.
- Myers D.J., Wallen J.M. Cancer, Lung Adenocarcinoma // StatPearls. — 2019.
- Robert L. Keith. Бронхиальный карциноид // MSD, 2018.
- Ashley B. Grossman. Синдром Кушинга // MSD, 2019.
- Lung cancer survival statistics // Cancer Research UK, 2019.
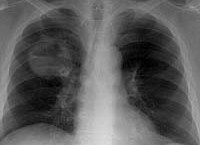
Рак легких
Рак легких – злокачественная опухоль, берущая начало из тканей бронхов или легочной паренхимы. Симптомами рака легких могут служить субфебрилитет, кашель с мокротой или прожилками крови, одышка, боли в грудной клетке, похудание. Возможно развитие плеврита, перикардита, синдрома верхней полой вены, легочного кровотечения. Точная постановка диагноза требует проведения рентгенографии и КТ легких, бронхоскопии, исследования мокроты и плеврального экссудата, биопсии опухоли или лимфоузлов. К радикальным методам лечения рака легкого относятся резекционные вмешательства в объеме, продиктованном распространенностью опухоли, в сочетании с химиотерапией и лучевой терапией.
МКБ-10
C34 Злокачественное новообразование бронхов и легкого

- Причины
- Патогенез
- Классификация
- Симптомы
- Центральный рак легкого
- Периферический рак лёгкого
Общие сведения
Рак легкого – злокачественное новообразование эпителиального происхождения, развивающееся из слизистых оболочек бронхиального дерева, бронхиальных желез (бронхогенный рак) или альвеолярной ткани (легочный или пневмогенный рак). Рак легкого лидирует в структуре смертности населения от злокачественных опухолей. Летальность при раке легких составляет 85% от общего числа заболевших, несмотря на успехи современной медицины.
Развитие рака легкого неодинаково при опухолях разной гистологической структуры. Для дифференцированного плоскоклеточного рака характерно медленное течение, недифференцированный рак развивается быстро и дает обширные метастазы. Самым злокачественным течением обладает мелкоклеточный рак легкого: развивается скрытно и быстро, рано метастазирует, имеет плохой прогноз. Чаще опухоль возникает в правом легком — в 52%, в левом легком – в 48% случаев.

Рак легких
Причины
Факторы возникновения и механизмы развития рака легкого не отличаются от этиологии и патогенеза других злокачественных опухолей легкого. В развитии рака легких главная роль отводится экзогенным факторам:
- курению
- загрязнению воздушного бассейна веществами-канцерогенами
- воздействию радиации (особенно радона).
Патогенез
Раковая опухоль преимущественно локализуется в верхней доле легкого (60%), реже в нижней или средней (30% и 10% соответственно). Это объясняется более мощным воздухообменом в верхних долях, а также особенностями анатомического строения бронхиального дерева, в котором главный бронх правого легкого прямо продолжает трахею, а левый в зоне бифуркации образует с трахеей острый угол. Поэтому канцерогенные вещества, инородные тела, частицы дыма, устремляясь в хорошо аэрируемые зоны и длительно задерживаясь в них, вызывают рост опухолей.
Метастазирование рака легких возможно по трем путям: лимфогенному, гематогенному и имплантационному. Наиболее частым является лимфогенное метастазирование рака легких в бронхопульмональные, пульмональные, паратрахеальные, трахеобронхиальные, бифуркационные, околопищеводные лимфоузлы. Первыми при лимфогенном метастазировании поражаются пульмональные лимфоузлы в зоне разделения долевого бронха на сегментарные ветви. Затем в метастатический процесс вовлекаются бронхопульмональные лимфатические узлы вдоль долевого бронха.
В дальнейшем возникают метастазы в лимфоузлах корня легкого и непарной вены, трахеобронхиальных лимфоузлах. Следующими вовлекаются в процесс перикардиальные, паратрахеальные и околопищеводные лимфатические узлы. Отдаленные метастазы возникают в лимфоузлах печени, средостения, надключичной области. Метастазирование рака легкого гематогенным путем происходит при врастании опухоли в кровеносные сосуды, при этом наиболее часто поражаются другое легкое, почки, печень, надпочечники, мозг, позвоночник. Имплантационное метастазирование рака легких возможно по плевре в случае прорастания в нее опухоли.
Классификация
По гистологической структуре выделяют 4 типа рака легкого: плоскоклеточный, крупноклеточный, мелкоклеточный и железистый (аденокарцинома). Знание гистологической формы рака легкого важно в плане выбора лечения и прогноза заболевания. Известно, что плоскоклеточный рак легкого развивается относительно медленно и обычно не дает ранних метастазов. Аденокарцинома также характеризуется сравнительно медленным развитием, но ей свойственна ранняя гематогенная диссеминация. Мелкоклеточный и другие недифференцированные формы рака легкого скоротечны, с ранним обширным лимфогенным и гематогенным метастазированием. Замечено, что чем ниже степень дифференцировки опухоли, тем злокачественнее ее течение.
По локализации относительно бронхов рак легких может быть:
- центральным, возникающим в крупных бронхах (главном, долевом, сегментарном)
- периферическим, исходящим из субсегментарных бронхов и их ветвей, а также из альвеолярной ткани.
Центральный рак легкого встречается чаще (в 70%), периферический – гораздо реже (в 30%). Форма центрального рака легкого бывает эндобронхиальной, перибронхиальной узловой и перибронхиальной разветвленной. Периферическая раковая опухоль может развиваться в форме «шаровидного» рака (круглой опухоли), пневмониеподобного рака, рака верхушки легкого (Панкоста). Классификация рака легкого по системе TNM и стадиям процесса подробно дана в статье «злокачественные опухоли легких».
Симптомы
Клиника рака легкого схожа с проявлениями других злокачественных опухолей легких. Типичными симптомами служат постоянный кашель с мокротой слизисто-гнойного характера, одышка, субфебрильная температура тела, боли в грудной клетке, кровохарканье. Некоторые различия в клинике рака легких обусловлены анатомической локализацией опухоли.
Центральный рак легкого
Раковая опухоль, локализующаяся в крупном бронхе, дает ранние клинические симптомы за счет раздражения слизистой оболочки бронха, нарушения его проходимости и вентиляции соответствующего сегмента, доли или целого легкого.
Заинтересованность плевры и нервных стволов вызывает появление болевого синдрома, ракового плеврита и нарушений в зонах иннервации соответствующих нервов (диафрагмального, блуждающего или возвратного). Метастазирование рака легкого в отдаленные органы обусловливает вторичную симптоматику со стороны пораженных органов.
Прорастание опухолью бронха вызывает появление кашля с мокротой и нередко с примесью крови. При возникновении гиповентиляции, а затем ателектаза сегмента или доли легкого присоединяется раковая пневмония, проявляющаяся повышенной температурой тела, появлением гнойной мокроты и одышки. Раковая пневмония хорошо поддается противовоспалительной терапии, но рецидивирует вновь. Раковая пневмония часто сопровождается геморрагическим плевритом.
Прорастание или сдавление опухолью блуждающего нерва вызывает паралич голосовых мышц и проявляется осиплостью голоса. Поражение диафрагмального нерва приводит к параличу диафрагмы. Прорастание раковой опухоли в перикард вызывает появление болей в сердце, перикардита. Заинтересованность верхней полой вены приводит к нарушению венозного и лимфатического оттока от верхней половины туловища. Так называемый, синдром верхней полой вены проявляется одутловатостью и отечностью лица, гиперемией с цианотичным оттенком, набуханием вен на руках, шее, грудной клетке, одышкой, в тяжелых случаях — головной болью, зрительными расстройствами и нарушением сознания.
Периферический рак лёгкого
Периферический рак легкого на ранних этапах своего развития бессимптомен, т. к. болевые рецепторы в легочной ткани отсутствуют. По мере увеличения опухолевого узла происходит вовлечение в процесс бронхов, плевры, соседних органов. К местным симптомам периферического рака легких относятся кашель с мокротой и прожилками крови, синдром сдавления верхней полой вены, осиплость голоса. Прорастание опухоли в плевру сопровождается раковым плевритом и сдавлением легкого плевральным выпотом.
Развитие рака легких сопровождается нарастанием общей симптоматики: интоксикации, одышки, слабости, потери веса, повышения температуры тела. В запущенных формах рака легкого присоединяются осложнения со стороны пораженных метастазами органов, распад первичной опухоли, явления бронхиальной обструкции, ателектазы, профузные легочные кровотечения. Причинами смерти при раке легких чаще всего служат обширные метастазы, раковые пневмонии и плевриты, кахексия (тяжелое истощение организма).
Диагностика
Диагностика при подозрении на рак легкого включает в себя:
- общеклинические анализы крови и мочи;
- биохимическое исследование крови;
- цитологические исследования мокроты, смыва с бронхов, плеврального экссудата;
- оценку физикальных данных;
- рентгенографию легких в 2-х проекциях, линейную томографию, КТ легких;
- бронхоскопию (фибробронхоскопию);
- плевральную пункцию (при наличии выпота);
- диагностическую торакотомию;
- прескаленную биопсию лимфоузлов.

КТ ОГК. Солидная мягкотканная опухоль в верхней доле левого легкого с морфологическими признаками злокачественности.
Лечение рака легкого
Ведущими в лечении рака легких являются хирургический метод в сочетании с лучевой терапией и химиотерапией. При наличии противопоказаний или неэффективности данных методов проводится паллиативное лечение, направленное на облегчение состояния неизлечимо больного пациента. К паллиативным методам лечения относятся обезболивание, кислородотерапия, детоксикация, паллиативные операции: наложение трахеостомы, гастростомы, энтеростомы, нефростомы и т. д.). При раковых пневмониях проводится противовоспалительное лечение, при раковых плевритах – плевроцентез, при легочных кровотечениях – гемостатическая терапия.
Прогноз
Наихудший прогноз статистически отмечается при нелеченном раке легких: почти 90% пациентов погибают через 1-2 года после постановки диагноза. При некомбинированном хирургическом лечении рака легкого пятилетняя выживаемость составляет около 30%. Лечение рака легких на I cтадии дает показатель пятилетней выживаемости в 80%, на II – 45%, на III – 20%.
Самостоятельная лучевая или химиотерапия дает 10%-ную пятилетнюю выживаемость пациентов с раком легких; при комбинированном лечении (хирургическом + химиотерапии + лучевой терапии) процент выживаемости за это же период равен 40%. Прогностически неблагоприятно метастазирование рака легких в лимфоузлы и отдаленные органы.
Профилактика
Вопросы профилактики рака легких актуальны в связи с высокими показателями смертности населения от данного заболевания. Важнейшими элементами профилактики рака легких являются активная санпросветработа, предупреждение развития воспалительных и деструктивных заболеваний легких, выявление и лечение доброкачественных опухолей легких, отказ от курения, устранение профессиональных вредностей и повседневного воздействия канцерогенных факторов. Прохождение флюорографии не реже одного раза в 2 года позволяет обнаружить рак легкого на ранних стадиях и не допустить развития осложнений, связанных с запущенными формами опухолевого процесса.
Литература
1. Рак легкого. Клинические рекомендации/Министерство Здравоохранения РФ. – 2017.2. Рак легкого: учебно-методическое пособие для студентов/ Иванов С. А. , Нагла Ю. В., Коннов Д.Ю. – 2011.
Источник https://www.onclinic.ru/krupnokletochnyy-rak-legkogo/
Источник https://probolezny.ru/rak-lyogkogo/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/lung-cancer