Причины крови в сперме: в каких случаях это опасно
Выделение спермы с кровью называется гемоспермией (или гематоспермией). Это не самостоятельное заболевание, а симптом, возникающий при других болезнях мочеполовой системы. Кровь может появляться разово или систематически, окрашивать сперму полностью или присутствовать в виде прожилок. В любом случае такой симптом указывает на воспалительный процесс или травматические повреждения, а в самых серьезных случаях — на онкологическое заболевание. Поэтому появление крови, даже разовое, требует обращения к врачу.

Из-за чего в сперме появляется кровь: когда нужно беспокоиться
Сразу необходимо сказать, что бывают единичные случаи гемоспермии, при которых не нужно беспокоиться. Иногда из-за тяжелой физической нагрузки, перегревания в бане или сауне, слишком бурного или продолжительного полового акта может лопнуть небольшой сосуд. Из-за этого в сперме и появляется кровь. Лечение здесь не требуется — повреждение быстро заживет и не доставит проблем.
Появление крови в сперме может быть следствием того, что повреждена уздечка или крайняя плоть полового члена. К травматическим причинам также относятся медицинские манипуляции вроде биопсии (взятия образцов тканей), катетеризации и инстилляции (промывания) мочевого пузыря. В подобных ситуациях не требуется никакого вмешательства. Беспокоиться необходимо, если кроме гемоспермии есть другие симптомы:
- боль при эрекции, семяизвержении и мочеиспускании;
- появление крови в моче;
- снижение работоспособности, общая слабость;
- повышенная температура;
- ложные позывы к мочеиспусканию;
- боль в паховой области.
Патологические причины гемоспермии
Гематоспермия имеет 2 типа:
- Истинная. Сперма равномерно окрашивается в ржавый, темно-красный цвет, поскольку кровь проникает в нее еще в предстательной железе.
- Ложная. Характеризуется сгустками и прожилками крови в сперме, которые могут также появляться в моче и оставаться в виде следов на нижнем белье. Здесь причина не в предстательной железе, а в мочеиспускательном канале (уретре) или мочевом пузыре.
Если в качестве источника крови в сперме выступает простата, то причинами могут выступать следующие заболевания:
- Острый или хронический простатит. Особенно часто гемоспермия возникает при калькулезной форме заболевания, при которой в железистой ткани органа образуются множественные мелкие камни.
- Везикулит. Представляет собой воспаление семенных пузырьков. При такой проблеме гемоспермия наблюдается длительное время. Причиной может быть бактериальный инфекция или воспалительное заболевание вроде простатита, уретрита, орхита, эпидидимита.
Другой причиной выступает варикоцеле — варикозное изменение вен семенного канатика, которое сопровождается нарушением оттока крови из вен и застое эякулята в простате. Венозные стенки могут истончаться и разрываться, вызывая попадание крови в семявыносящие пути.
Новообразования
Развитие гемоспермии могут провоцировать различные наросты на слизистой уретры. Их повреждение сопровождается кровоточивостью, из-за чего в сперме появляется кровь, причем гемоспермия имеет продолжительный и безболезненный характер. Причинами здесь могут выступать:
- Кондиломы — доброкачественные новообразования вирусной природы, которые могут возникать на слизистой уретры.
- Другие кровоточащие наросты. Кроме кондилом могут быть полипы (возле отверстия или внизу уретры) и кисты нижнего отдела мочевыводящих путей.
Самую опасную группу причин гематоспермии составляют злокачественные опухоли мочеполового тракта, включая простату, яички, семенные пузырьки (с этим чаще сталкиваются мужчина старше 40 лет), и онкологические заболевания крови (лейкоз может возникать в любом возрасте).
Нарушения в работе мочевыделительной системы
Ложную гематоспремию вызывают воспалительные и инфекционные заболевания мочевыделительной системы:
- Уретрит — воспаление мочеиспускательного канала.
- Мочекаменная болезнь — кровь возникает в уретре из-за того, что ее слизистую повреждают мелкие камни, выходящие наружу.
Другие причины
К более редким причинам крови в сперме относят сосудистые заболевания, нарушения кроветворения, авитаминозы. Это может быть болезнь Виллебранда — врожденное заболевание, при котором нарушена нормальная свертываемость крови. Проблемы с этим могут быть вызваны и приемом некоторых препаратов — антикоагулянтов, используемых при разных формах тромбоза. Их действие заключается в разжижении крови. К самым распространенным антикоагулянтам относятся Варфарин, Гепарин, Ривароксабан.
Нередко в поиске ответа на вопрос, почему сперма с кровью, врач обнаруживает туберкулезное поражение. Оно может иметь внелегочную форму. В случае с гемоспермией речь идет о туберкулезе мочеполовой системы.
Что делать, если в сперме появилась кровь
При гемоспермии необходимо обратиться к урологу. По жалобам врач оценивает состояние мужчины и предполагает возможную причину. Здесь важно рассказать о характере гемоспермии: цвете спермы и в каком виде присутствует в ней кровь, а также о дополнительных симптомах. Для поиска причины и назначения лечения гемоспермии назначаются анализы:
- общий анализ крови и мочи;
- биохимический анализ крови;
- спермограмма;
- коагулограмма;
- посев секрета простаты и семенной жидкости;
- УЗИ малого таза;
- ТрУЗИ простаты;
- цистоскопия.
Клиника Dr. AkNer приглашает вас на прием к опытному урологу. Вы сможете получить полноценную консультацию специалиста и пройти все назначенные им анализы, которые помогут поставить диагноз. На протяжении всего времени от первого приема и до полного выздоровления вас будет сопровождать ваш лечащий врач. Для записи на прием воспользуйтесь формой на сайте, напишите в онлайн-чате или позвоните по контактному номеру. Специалист подберет для вас удобное время, придя к которому, вы сразу попадаете на прием без длительного ожидания в очереди.
Меню раздела
- Наши врачи
- Запись на прием
- Онлайн консультация
- Пациентам
- Отзывы
- Задать вопрос урологу
- Акции и спецпредложения
- Новости клиники
- Вакансии
- Статьи и публикации
- Лицензии
Во время секса у женщины пошла кровь
Кровь во время секса может озадачить: очевидно, что это является отклонением от нормы. Чтобы правильно помочь девушке, нужно обратиться к медикам. Ведь в некоторых случаях задержка может стоить ей не только здоровья, но и жизни.

Причины кровянистых выделений
Примерно 1-9% женщин в фертильном периоде сталкивается с вагинальными выделениями патологического характера. Они бывают как обильными, так и практически незаметными. Но треть из них сталкивается с маточным кровотечением.
В медицине маточным кровотечением принято называть обильное и длительное выделение крови из влагалища женщины.
А у 15% представительниц женского пола, страдающих от выделений, испытывают болезненные ощущения при сексуальном контакте. Именно поэтому важно выявить причину, почему потекла кровь при сексе.

Онкология
Примерно у 11% женщин с раком шейки матки или влагалища течет кровь во время секса. К тому же, онкология матки — вторая по распространенности разновидность рака, то есть встречается очень часто.
Чаще всего патология проявляется у женщин старше 50 лет, у которых зафиксированы снижение иммунитета, вирус папилломы человека и тяга к курению. Чаще всего кровотечение возникает при запущенной стадии рака. Поэтому важно тщательно следить за здоровьем.

Доброкачественные сосудистые новообразования
Сосудистые опухоли редко возникают в районе таза. Но эту вероятность нельзя исключать. Доброкачественные новообразования включают в себя гемангиомы, ангиоматоз, лимфангиомы и похожие опухоли.
Главная проблема, связанная с ними, заключается в том, что их невозможно обнаружить самостоятельно: необходим осмотр у гинеколога. Новообразования могут никак не проявлять себя годами, но вагинальный секс может спровоцировать повреждение и разрыв опухших сосудов.

Использование некоторых лекарств
Кровавые выделения при половом акте может проявиться из-за использования некоторых лекарственных средств. Главная причина — мочегонные и гормональные медикаменты, чуть реже на это влияют вагинальные свечи.
Иногда наблюдаются выделения из-за средств, которые провоцируют свертываемость крови, к примеру, Аспирин и прочие коагулянты. Также стоит помнить, что некоторые противозачаточные средства приводят к истиранию внутренней оболочки матки.

Естественные процессы в организме
В некоторых случаях выделение крови во время полового акта — абсолютно нормальное явление. К примеру, это может произойти в середине цикла овуляции, при сексе спустя несколько недель после родов из-за невосстановленной матки, а также перед месячными.
В последней ситуации это становится прямым признаком внедрения оплодотворенной яйцеклетки в эндометрий матки. Еще секс может провоцировать начало менструации, если она должна была начаться в ближайшие сутки.

Дефлорация
Если партнерша девственница, то после дефлорации возможно кровотечение. Крови может быть как много, так и мало — здесь все индивидуально. Кроме того, плева может сохранить целостность, ведь она состоит из эластичной и тянущейся слизистой ткани, обладает разной плотностью и гибкостью. Если произошел разрыв девственной плевы, спустя несколько минут выделения должны прекратиться. О том, что влагалище травмировано, просигнализирует долговременное кровотечение.
При травме следует обратиться к врачу, а также прекратить половую жизнь до полного выздоровления.
Подтвердить факт дефлорации может только гинекологический осмотр.

В случае, если кровь пошла во время первого сексуального опыта девушки, стоит записаться к специалисту. Это поможет избежать потенциальных осложнений и болезней.
Беременность
При излишней интенсивности секса во время беременности также может возникнуть вагинальное кровотечение. Если оно началось, следует немедленно прекратить половой акт и получить консультацию у акушера, ведущего беременность.
Также кровавые выделения могут сигнализировать о проблемах с плодом. Известны также случаи выкидышей во время секса, если женщина не знала о беременности.

Применение презервативов
Неожиданно, но использование презервативов в качестве средства контрацепции может привести к кровотечению из слизистых оболочек матки, спровоцированному раздражением тканей. Материалы, из которых создаются презервативы, не вызывают аллергию.
Но ребристая текстура и интенсивность секса может привести к нарушению целостности покровов влагалища. Именно поэтому важно проанализировать ситуацию и в случае необходимости сменить средство защиты.

Цервицит
Так называют острое заболевание половых путей, а также внутренних тканей шейки матки. Помимо кровавых выделений, наблюдаются водянистые или слизисто-гнойные отделения. Причиной цервицита могут стать хламидии, гонококки, микоплазма и прочие опасные микроорганизмы.
Хроническая форма, в свою очередь, имеет неинфекционный характер. Важно своевременно заняться лечением не только из-за крови, но и из-за риска бесплодия, воспалений и внематочной беременности.

Пролапс тазовых органов
К пролапсу, то есть к выпадению органов таза, может привести введение мужского члена во влагалище. Факторами риска являются хирургическое вмешательство в половую систему женщины, к примеру, удаление матки, избыточный вес, пожилой возраст, постоянные запоры, а также, что удивительно, кашель. В случае пролапса тазовых органов нужно срочно прекратить половой акт и вызвать скорую.

Внутреннее кровотечение или разрывы
Страсть часто заставляет забыть о плавной прелюдии. И это может привести к печальным для женщины последствиям — внутренним разрывам тканей. Кровотечение во время секса может быть обусловлено травмой влагалища или самой матки.
В первые минуты близости разрывы не проявятся, но как только девушка поднимется с кровати, прилив крови усилится.
Разрывы представляют серьезную опасность для женщины. Хотя медицинская практика и говорит о том, что они слабо болят.

Если вовремя не вызвать скорую и не остановить кровотечение, то через несколько часов наступит летальный исход.
Эндометриоз
Это заболевание является одним из наиболее распространенных, каждая третья половозрелая женщина с ним сталкивалась. Эндометриоз характеризуется кровянистыми выделениями, появляющимися либо во время секса, либо после него.
Статистика говорит о том, что наиболее обильными они становятся в середине менструального цикла. При эндометриозе снижается вероятность забеременеть, но возникают резкие боли внизу живота. Именно поэтому важно вовремя начать его лечить.

Эктропион
Эктропионом называют выход эндоцервикального эпителия наружу, по сути, это выворот цервикального канала. Чаще всего он возникает при вынашивании плода, а также при терапии гормональными препаратами или противозачаточными гормонального характера.
Большая часть женщин, страдающих от эктропиона, жалуется гинекологам на вагинальные выделения с примесями крови. Дело в том, что нежная поверхность эпителия травмируется даже при аккуратном контакте.

Цервикальные полипы
Полипы часто обнаруживают при гинекологическом осмотре. Они вырастают в районе шейки матки и представляют собой гладкие дольчатые образования, источающие кровь при малейшем прикосновении.
Обычно цервикальные полипы появляются у женщин, которые неоднократно рожали, а также перешагнули возрастную планку в 40 лет. Чаще всего полипы растут поодиночке, но при многочисленных связях они могут срастаться скоплениями. Полипы подлежат срочному лечению.

Алгоритм обследования при кровавых выделениях
Диагностика начинается с посещения врача. Не следует накручивать себя и полагать, что дело в каком-либо серьезном заболевании. Определить причины кровотечения у женщин или девушек можно только после полноценного обследования.
- В первую очередь проводится выяснение анамнеза. Врач узнает возраст пациентки, время, когда вышли сгустки крови, историю болезней и инфекций половых путей, а также показания последних мазков.
- Проходит осмотр шейки матки. Эта процедура позволяет исключить вероятность полипов, язв цервикального канала, эктропиона и прочих видимых невооруженным глазом заболеваний.


Если кровотечения повторяются, а диагноз до сих пор не установлен из-за нормальных показателей кольпоскопии и хороших результатов мазка, проводится гистероскопия с биопсией внутреннего слоя матки. Это — максимально полное гинекологическое исследование слизистого слоя матки. По итогам появляется возможность наверняка определить причины кровотечения из вагины после полового акта.

Профилактика и меры лечения
Стоит понять, что кровянистые выделения из влагалища при половом акте или после него — это не болезнь, а симптом. Поэтому, прежде чем выбирать курс лечения, необходимо определить причину патологии. Помочь в этом может консультация с гинекологом. Опираясь на врачебную статистику, можно заранее ознакомиться с наиболее частыми причинами болезненных выделений у лиц женского пола, а также с методами их устранения:
| Причина выделений | Меры лечения или первой помощи |
| Онкология шейки матки | Проводится комплексное лечение онкогинеколога, в него входит операция по удалению матки и лимфоузлов, химиотерапия и лучевая терапия. |
| Эндометриоз | Терапия от эндометриоза проводится хирургическим путем. Если стадия заболевания не тяжелая, значит можно лечиться при помощи мощных гормональных средств. |
| Доброкачественные новообразования | Лечение происходит с помощью хирургического вмешательства малоинвазивного характера, чаще всего — криохирургия или лазерное воздействие на опухоль. |
| Инфекционное заболевание | Врачи-гинекологи прописывают антибиотики. После окончания курса женщина должна сдать повторные мазки на микрофлору и чистоту влагалища. |
| Беременность | Необходимо снизить сексуальную активность, а также проконсультироваться с доктором. Особенно это важно, если выделения сопровождаются болезненными ощущениями. |
| Предрак эндометрия | Гормональный препарат Прогестерон, принимаемый после согласования с онкологом, помогает замедлить процесс роста злокачественных клеток и ослабить боль. |
| Внутреннее кровотечение | Если причина заключается во внутреннем кровотечении, пациентке даются анальгетики и спазмолитики, а также происходит хирургическое вмешательство. |
Некоторые перечисленные ранее причины можно быстро ликвидировать, к примеру, изменить способ контрацепции или выбрать новую марку презервативов. Можно прибегнуть к мерам профилактики. Чтобы избежать повторных кровотечений, врачи советуют соблюдать меры сексуальной гигиены, регулярно консультироваться с гинекологом, уменьшить количество половых партнеров, а также применять лубрикаты в случае недостатка естественных выделений.

Когда требуется обращение к врачу
Перед обращением к врачу можно провести предварительную диагностику с учетом характера выделений. Кровавые сгустки обычно указывают на поражении матки. Кровь, смешанная со слизистыми выделениями, сигнализирует о том, что затронута шейка матки. А при травмировании или заболевании наружной части шейки и стенок влагалища может выделяться обычная алая кровь. Также следует проверить, наблюдается ли у девушки один или несколько следующих симптомов:
- вздутие живота;
- нарастающая боль в области кишечника;
- бледность кожных покровов на всем теле;
- появился холодный пот;

Если зафиксирован комплекс симптомов вместе с вагинальным кровотечением, требуется немедленная врачебная помощь. А вместе с ним и медицинское обследование: комплекс симптомов делает риск развития смертельных заболеваний выше. Лечение и обследование в одном из описанных выше случаев должно проводиться в индивидуальном порядке. Это позволит наиболее точно поставить диагноз и подобрать курс терапии так, чтобы он был максимально эффективным для больной.
Выводы
Если во время секса выделилась кровь или слизь с кровавыми разводами, причин может быть множество. Некоторые из них связаны с закономерными изменениями в организме, зависящими от цикла и возраста. Другие же сигнализируют о развитии заболеваний, связанных с половой или выделительной системой. Причину, почему у женщины идет кровь во время секса, можно определить лишь после комплексного гинекологического обследования.
СПИД — симптомы и лечение
Что такое спид? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елизавета Цыганок , научный редактор Ольга Каминская и шеф-редактор Маргарита Тихонова
Инфекционист Cтаж — 15 лет
Медицинский центр «О-Три»
Дата публикации 18 апреля 2022 Обновлено 11 мая 2022
Определение болезни. Причины заболевания
Синдром приобретённого иммунодефицита, или СПИД, (Acquired immunodeficiency syndrome, AIDS) — это жизнеугрожающее состояние иммунной системы, при котором развиваются тяжёлые инфекционные болезни и опухоли.
Термин «СПИД» появился в 1981–1982 гг. в центрах по контролю и профилактике заболеваний в США после развития и описания нескольких случаев пневмоцистной пневмонии и саркомы Капоши (множественных злокачественных новообразований на коже). Причиной этого состояния был ВИЧ, который появился примерно в 70–80 гг. XX столетия.
Причины СПИДа
Почти все случаи СПИДа вызваны именно ВИЧ-инфекцией, поэтому данный термин используют для описания конечной стадии ВИЧ. При наличии вируса иммунодефицита человека иммунная система не может адекватно реагировать на возникающие внешние и внутренние угрозы.
Другими причинами тяжёлого иммунодефицита могут быть поражающая радиация, генетические мутации, приём проитвоопухолевых препаратов и др.
Характеристика возбудителя
В 1983 году Люк Монтанье (институт Пастера, Франция) и Роберт Галло (Национальный институт рака, США) практически одновременно открыли вирус иммунодефицита человека. Он имеет сферическую форму диаметром до 120 нм (0,00012 мм). Наружная оболочка вируса представлена двухслойной липидной мембраной с встроенными в неё гликопротеинами, которые помогают прикрепиться и удержаться на поверхности клеток-мишеней, а после проникнуть в них. Во внутренней оболочке вируса находится его «сердце» — две нити вирусной РНК и важные энзимы, которые участвуют во всех химических реакциях и внутренних процессах. Всего в составе одного вируса содержится несколько тысяч различных молекул.
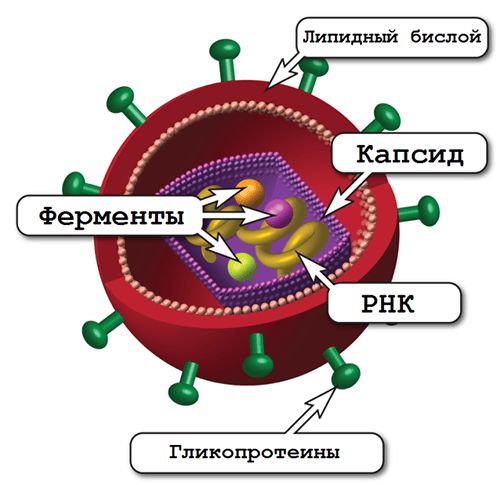
В РНК вируса содержится несколько генов, которые отвечают за размножение новых вирусов, его выделение из заражённой клетки и позволяют ускользнуть от иммунной атаки.
Таксономия возбудителя:
- Домен — Вирусы
- Реалм — Riboviria
- Царство — Pararnavirae
- Тип — Artverviricota
- Класс — Revtraviricetes
- Порядок — Ortervirales
- Семейство — Ретровирусы
- Род — Лентивирусы
- Вид — Вирус иммунодефицита человека 1 (HIV-1) и Вирус иммунодефицита человека 2 (HIV-2).
ВИЧ-1 имеет 9 субтипов, заразен и опасен только человека. Изначально вирус предположительно передался от шимпанзе. ВИЧ-2 — теоретически можно заразиться от животных, например дымчатых мангобеев, однако это происходит крайне редко и в целом суммарная роль ВИЧ-2 в патологии человека незначительна.
ВИЧ размножается только в организме человека и погибает при воздействии:
- любых дезинфицирующих веществ и антисептиков;
- солнечного света и ультрафиолета (от нескольких до десяти минут);
- слюны и пота;
- морской воды и газировки.
Он также теряет активность при нагревании от 56 °С и в щелочной и кислой среде (например, в мыльном растворе, соде, лимонном соке, Кока-Коле или пиве).
В высушенном состоянии при комнатной температуре без солнечного света вирус остаётся живым в течение 7 дней. Примерно такое же время ВИЧ сохраняется в шприцах с кровью, если её температура не превышает 40 ℃ (время жизни зависит от количества крови, количества вируса, температуры, влажности) и в засохшей крови при температуре около 4 ℃. Две недели вирус сохраняет жизнеспособность в трупах при комнатной температуре.
Несмотря на неустойчивость вне тела человека, при благоприятных условиях (консервации) вирус может годами сохраняться в крови и компонентах для переливания. Он также может жить в течение 10 лет в замороженном состоянии, но сразу погибает при размораживании [5] [7] [8] [9] .
Распространённость СПИДа
По данным Объединённой программы ООН по ВИЧ/СПИДу, за 30 лет с начала эпидемии ВИЧ заболело 80 млн человек, от СПИДа умерло не менее 36 млн человек.
По сведениям за 2020 год, в мире живёт около 37 млн людей с ВИЧ (причём более половины из них могут не знать о своём диагнозе) — наибольшее количество заражённых живут в Африке, к югу от Сахары. В России зарегистрировали более 1 млн человек с ВИЧ (реальное количество может быть в два раза больше) и умерло около 388 000 человек.
В 2020 году ВИЧ заразились 1,5 млн человек, от СПИДа умерло 680 тыс человек. При этом число новых случаев инфицирования ВИЧ сократилось на 52 % по сравнению с 1997 годом, когда зарегистрировали наибольшее количество новых случаев. Также количество умерших от СПИДа снизилось на 64 % по сравнению с 2004 годом (наибольшее количество) [3] .
Как можно заразиться ВИЧ и СПИДом
Вирус находится в самых разных тканях и клетках, однако в достаточном количестве для передачи возбудителя он накапливается только в крови, грудном молоке, сперме и вагинальном секрете.
Заразиться ВИЧ-инфекцией может любой человек. Существует около 1–2 % людей, которые имеют некоторую генетическую устойчивость против вируса (ген CCR5), однако она работает только при половом пути передачи (вероятнее всего, из-за недостаточного количества передаваемого вируса) и неэффективна при наркомании и переливании крови.
Невозможно заразиться ВИЧ следующими способами:
- воздушно-капельным путём — через кашель, чихание или разговор;
- фекально-орально — через кал и мочу, при употреблении пищи с частицами крови ВИЧ-инфицированного и использовании общей посуды;
- контактно — через пот, рукопожатие, обычные поцелуи, непроникающие сексуальные действия, в общем бассейне, бане и т. п.;
- на приёме у стоматолога — после использования антисептика и стерилизации ВИЧ погибает;
- при заборе крови — забор производят с помощью одноразовых инструментов, область прокола стерилизуют;
- от укуса кровососущего насекомого — хотя в регионах с высоким уровнем заболеваемости населения у насекомых обнаружили ВИЧ;
- от укуса больного человека — если укусы не сопровождаются обширными ранами, при которых кровь больного попадает в рану здорового человека.
Заражение ВИЧ возможно, когда соблюдены три важных условия:
- источник инфекции — больной человек со значительной вирусной нагрузкой;
- восприимчивый к заражению человек — любой здоровый человек;
- благоприятные обстоятельства для передачи вируса — повреждённая кожа или слизистые, инъекция заражённого материала внутрь тела или его механическое втирание. При этом высохший биологический материал (кровь, сперма) опасности для человека не представляет.
Способы заражения ВИЧ:
- вагинальный половой контакт без презерватива — риску подвержены оба партнёра примерно в равной мере, однако большинство женщин с ВИЧ заразились именно таким путём;
- анальный половой контакт без презерватива — принимающий партнёр более уязвим, так как вирус легко преодолевает тонкую слизистую кишечника;
- совместное использование игл, шприцев и других режуще-колющих медицинских инструментов — при употреблении наркотиков;
- передача ВИЧ от матери ребёнку — возможно при беременности, родах или кормлении грудью, передача без профилактики составляет около 20 %, однако, если мать лечит ВИЧ на протяжении всей беременности и после неё, риск заражения ребёнка составляет менее 1 % [7][9] ;
- оральный секс — редкий вид передачи, возможен при высокой вирусной нагрузке, повреждениях слизистой рта и половых органов, эякуляции, язвах во рту или кровоточивости дёсен;
- переливание крови и её компонентов, трансплантация органов и тканей — крайне редкий вид передачи, так как все материалы тщательно проверяют, заражение в таком случае обычно связано с человеческой ошибкой или умышленным действием;
- глубокий поцелуй — крайне редкий вид передачи, возможен, если у обоих партнёров кровоточат дёсна или во рту есть обширные язвы;
- татуировка и пирсинг — теоретический риск, если манипуляции производят в антисанитарных условиях.
На 2020 год самыми частыми способами заражения ВИЧ в России стали:
- внутривенное введение наркотиков одним шприцем — 50 %;
- гетеросексуальный незащищённый половой контакт — не менее 47 %;
- гомосексуальный контакт — 1,5 %;
- передача вируса от инфицированной матерей ребёнку — 0,6 % [14][15] .
Факторы риска развития СПИДа:
- рискованное сексуальное поведение — беспорядочные половые связи, секс без презерватива;
- употребление алкоголя;
- приём наркотиков;
- постоянный ВИЧ-инфицированный половой партнёр — при незащищённом сексе с больным, который не проходит специальную ВИЧ-терапию;
- бедность.
Постоянный секс без презерватива в гетеросексуальной паре, где один из партнёров является ВИЧ-инфицированным, повышает риск заражения до 30 – 40 % в течение года, причём вероятность заражения жены от мужа выше, чем мужа от жены [7] .
Всеобщее распространение ВИЧ/СПИДа, недостаточное информирование людей о болезни, путях заражения, способах профилактики и лечения привело к формированию так называемой «спидофобии» — состояния, когда человек постоянно боится заболеть СПИДом, находит у себя мнимые симптомы или связывает со СПИДом реальные признаки другой болезни, при этом не доверяет результатам неоднократных отрицательных анализов на ВИЧ [1] [3] [5] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы СПИДа
Как правило, несколько лет после заражения длится инкубационный период, во время которого у человека нет явных симптомов (исключая острый период болезни). Лишь спустя время, когда вирус значительно ослабляет иммунную систему, начинается финальная фаза болезни, при которой появляются симптомы СПИДа.
В среднем от момента инфицирования ВИЧ до развития СПИДа проходит 10 лет, от момента развития СПИДа до смерти — от 6 до 22 месяцев. Время жизни от момента инфицирования до смерти без проведения лечения составляет от 7,5 до 11,6 лет [7] .
Условной границей начала СПИДа считают критическое снижение клеток иммунной системы, которые борются с инфекциями: уровень CD4+-клеток становится ниже 0,2×10*9/л (200 клеток/мкл).
Главный признак СПИДа — это развитие вторичных поражений, прямо угрожающих жизни больного, которые практически не встречаются у здоровых людей (например, оппортунистические инфекции и опухоли).
Оппортунистические инфекции — это болезни, возбудители которых обычно не приводят к заболеваниям и поражают организм только в благоприятных для них условиях. При этом в разных странах частота таких инфекций различается в зависимости от распространённости инфекционных агентов, контингента больных и уровня охвата терапии.
СПИД-индикаторные заболевания
Так как СПИД — это состояние, при котором развиваются другие болезни, — правильнее использовать термин «СПИД-индикаторные заболевания», то есть ассоциированные со СПИДом:
- Пневмоцистоз — одна из наиболее частых инфекций при СПИДе, которая приводит к смерти. Обычно локализуется в лёгких, однако может поразить и другие органы. В основном передаётся напрямую от человека через дыхательные пути с мокротой и слизью. Также бывает внутриутробное заражение. Болезнь может развиться как после активации «спящей» инфекции, так и при новом заражении. Для неё характерно медленное повышение потливости и температуры тела (до 38–40 °С), постепенное развитие слабости, интоксикации и одышки: сначала она появляется только при физической нагрузке, а потом проявляется всё сильнее и не проходит даже в спокойном состоянии. Кашель поначалу напоминает аллергический с чувством першения за грудиной, затем он опускается и становится сильнее, мокрота при этом не выделяется. Больные выглядят бледными, с развитием одышки у них синеет носогубный треугольник, частота дыхательных движений увеличивается с 20 до 60 раз в минуту, дыхание становится поверхностным и жёстким, редко выслушиваются хрипы. Также учащается пульс, нарастает дыхательная и сердечно-сосудистая недостаточность, появляется выраженное беспокойство. Возможны боль в груди и развитие пневмоторакса. Если не лечить болезнь, процесс может стать фатальным. Среди поражений других органов наиболее частыми являются ретинит, тиреоидит, гепатит и поражения кожи.
- Кандидоз — встречается чаще других. Возможны различные проявления болезни: от поверхностного кандидоза до системного с поражением внутренних органов. При поверхностном кандидозе на коже (чаще в области паха, подмышек и под грудью) появляются красные нечёткие пузырьки или язвы, возможно поражение ногтей. Часто развивается вульвовагинит. Практически у всех больных появляется кандидоз рта в различных формах и сочетаниях: белые налёты в виде бляшек, красные и белые пятна, воспаление слизистой оболочки и кожи губ, которые сопровождаются жжением, при этом меняется или исчезает вкус. Для кандидоза пищевода характерно затруднение глотания, при котором у больного развивается боль за грудиной. Также могут присоединяться симптомы поражения желудка, тонкого и толстого кишечника, например тошнота, изжога, дискомфорт и боль в животе, нарушения стула, потеря веса, однако эти симптомы не специфичны. При поражении дыхательных путей пациентов беспокоит першение в горле, осиплость голоса, кашель, могут присоединиться поражения лёгких (кашель с мокротой, при прогрессировании — повышение температуры тела, усиленный кашель с обильной мокротой и примесью крови). Появляется риск кандидозного менингита и менингоэнцефалита (без специфичной симптоматики).
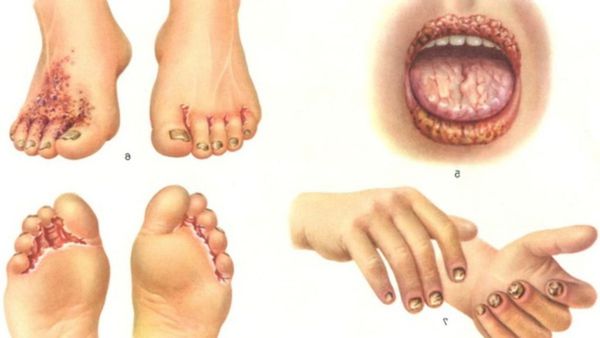
- Криптококкоз — обычно инфекция проникает через лёгкие и оттуда распространяется в другие органы. Чаще поражает нервную систему (менингиты — медленное нарастание лихорадки и головной боли, которое сопровождается тошнотой и рвотой, не приносящей облегчения). Без лечения прогрессирует до комы и смерти. Возможно поражение лёгких, внутригрудных лимфатических узлов, печени, почек, суставов и др.
- Аспергиллёз — крайне агрессивная инфекция с преимущественным поражением лёгких. Для болезни характерно повышение температуры тела, лихорадка, кашель с одышкой, кровохарканье, возможно выделение гнойной мокроты и боль в груди. Часто поражение лёгких сопровождается нарушением мозгового кровообращения, образованием абсцессов головного мозга и иногда абсцессов сердца. Возможно разрушение костей, развитие синусита и язв в ротоглотке, которые сопровождаются разрушением тканей мягкого нёба и сильной болью.
- Токсоплазмоз — наиболее частая причина поражения ЦНС у больных СПИДом (церебральный токсоплазмоз). Обычно развивается из «спящей» формы паразита. Среди симптомов: лихорадка (может появиться внезапно или прогрессировать в течение двух месяцев), температура тела до 38–40 °С, слабость, нарушение памяти и внимания, выраженная сонливость. Далее появляется сильная головная боль, эпилептические приступы, судороги, дезориентация, потеря мышечной силы и речи. При осложнениях (отёке мозга) человек может умереть. В некоторых случаях болезнь поражает несколько органов, главными из которых являются лёгкие (сопровождается сухим кашлем, одышкой, снижением артериального давления, нарушением свёртываемости крови) и глаза (появляется расплывчатость и мушки перед глазами).
- Криптоспоридиоз — характеризуется преимущественным поражением желудочно-кишечного тракта с обезвоживанием организма. Передаётся обычно с пищей и водой. У больных СПИДом криптоспоридиоз, как правило, хронический. Для него характерен частый (в тяжёлых случаях до 90 раз в сутки) водянистый стул и резкая потеря веса. В некоторых случаях присоединяется тошнота, рвота, боль в правом подреберье, желтуха, кашель и одышка.
- Дерматологические заболевания — руброфития (грибковая болезнь, поражающая стопы, кисти рук и крупные складки кожи), отрубевидный лишай (пятна, папулы и бляшки на коже), контагиозный моллюск (обильные элементы сыпи, в том числе на лице), телеангиэктазии (расширение капилляров), глоссофития (почернение спинки языка), волосатая лейкоплакия (беловатые наросты по бокам языка), ксероз (сухость кожи), ихтиоз (толстые чешуйки на коже), папилломы (чаще всего находятся в области промежности, анальной и паховой зоны, может сопровождаться зудом, жжением, поражением ротоглотки и развитием онкопроцесса).
![Отрубевидный лишай [17]](https://probolezny.ru/media/bolezny/spid/otrubevidnyy-lishay-17_s.jpeg)
- Бациллярный ангиоматоз — часто болезнь развивается после того, как человека поцарапала кошка. В рану проникает бактерия, и в течение 20 дней там появляется гнойничок, далее воспаляется ближайший лимфоузел и проявляются симптомы интоксикации. У больного СПИДом процесс распространяется: на коже появляется много красных папул или бляшек, которые иногда кровоточат, усиливается лихорадка и интоксикация, также может присоединиться анемия и увеличиться печень. Без лечения возможны осложнения и смерть.
- Сифилис — при СПИДе наблюдается распространение папул, часто присоединяется вторичная флора.
- Туберкулёз — характерна злокачественность процесса и быстропрогрессирующее течение. Чаще встречается туберкулёз внутригрудных лимфатических узлов с бронхолёгочными поражениями, многочисленными мелкими очагами в лёгких и сепсисом. Проявляется сильной интоксикацией, лихорадкой, резким выделением пота и кашлем. Часто развивается туберкулёзный менингоэнцефалит, поражение кишечника и плевры.
- Внебольничныепневмонии — у больных СПИДом возникают в 5 раз чаще, характерно более тяжёлое и длительное течение.
- Герпесвирусные инфекции — при СПИДе отмечают более широкую распространённость и частое поражение внутренних органов. Простойгерпес поражает кожу и слизистые оболочки глаз, пищевода и желудка, проявляется в виде менингитов и менингоэнцефалитов. При опоясывающем герпесе появляются обширные глубокие высыпания, в том числе на глазах, что приводит к потере зрения. Также для него характерны пневмонии, невриты и энцефалит. Вирус Эпштейна — Барр провоцирует развитие злокачественных новообразований из клеток лимфатической системы, в том числе в ЦНС. Для цитомегаловируса характерны ретинит, эзофагит, пневмонии, поражения кишечника, гепатит, нефрит и энцефалиты. При герпесе 8-го типа развивается саркома Капоши — злокачественные кровоточивые новообразования кожи с возможным поражением внутренних органов.
![Саркома Капоши [16]](https://probolezny.ru/media/bolezny/spid/sarkoma-kaposhi-16_s_mxLzrp2.jpeg)
СПИД при беременности
СПИД оказывает отрицательное влияние на течение беременности, в том числе увеличивает количество самопроизвольных абортов и рождение недоношенных детей, повышает риски заражения и развития болезней, передающихся половым путём, инфекций мочеполовых путей, послеродовой инфекции, бактериальных пневмоний и др.
СПИД у детей
У детей ВИЧ прогрессирует намного активнее, чем у взрослых, так как у них ещё не сформирована иммунная система (особенно опасно раннее заражение), поэтому СПИД у детей наступает быстрее. Его признаками могут быть: грибок кожи и слизистых оболочек, который невозможно вылечить, постоянно повышенная температура тела, быстрое похудение при регулярном вскармливании, пневмоцистная пневмония, сыпь различного характера, цитомегаловирусные поражения и токсоплазмоз. Если не лечить у ребёнка СПИД, в течение нескольких лет, иногда месяцев, он может умереть (чаще всего из-за развития сепсиса) [1] [4] [8] [11] [12] .
Патогенез СПИДа
ВИЧ присоединяется к клеткам с рецепторами CD4. Такие рецепторы есть у большинства Т-лимфоцитов, которые играют важную роль в работе иммунитета.
После того как вирус проникает в клетку, его РНК высвобождается и формируется вирусная ДНК-копия. Она проникает в ядро клетки и встраивается в её геном. Изменённая клетка продуцирует вирусную m-РНК и синтезирует структурные белки, после чего формируются новые вирионы (вирусные частицы), которые выходят из клетки.
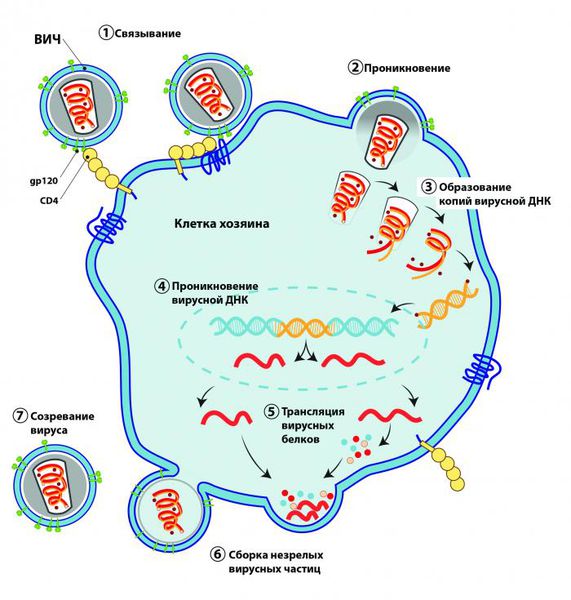
Этот процесс протекает с участием различных вирусных ферментов и длится 3 часа, причём клетка человека от момента инфицирования до гибели успевает «собрать» до 250 вирионов ВИЧ. При этом вирус претерпевает множество мутаций.
Без лечения у человека с ВИЧ планомерно снижается количество клеток СD4, что приводит к истощению иммунитета и неспособности организма противостоять обычным угрозам, после чего развивается СПИД.
Чем быстрее уменьшается количество лимфоцитов, тем быстрее возникает СПИД [2] [3] [9] [10] .
Классификация и стадии развития СПИДа
Министерство здравоохранения России в 2006 году утвердило классификацию ВИЧ-инфекции:
- Стадия 1 — инкубация.
- Стадия 2 — первичные проявления:
- 2А — бессимптомная;
- 2Б — острая ВИЧ-инфекция без вторичных болезней;
- 2В — острая ВИЧ-инфекция со вторичными болезнями (например, грибковыми или гепатическими поражениями. Как правило, они преходящие, т. е. исчезают в дальнейшем).
- Стадия 3 — субклиническая.
- Стадия 4 — вторичные болезни (СПИД):
- 4А — потеря веса менее 10 %, грибковые, вирусные, бактериальные поражения кожи и слизистых, опоясывающий лишай, повторные фарингиты и синуситы;
- 4Б — потеря веса более 10 %, необъяснимая диарея или лихорадка более месяца, поражения кожи и слизистых оболочек, сопровождаемые язвами, которые не получается вылечить более месяца, туберкулёз, повторные или стойкие вирусные, бактериальные, грибковые, паразитарные поражения внутренних органов, повторный или распространённый опоясывающий лишай, саркома Капоши, сосредоточенная в одном месте;
- 4В — кахексия, множественные бактериальные, вирусные, грибковые, паразитарные поражения, пневмоцистная пневмония, болезни пищевода, бронхов, лёгких грибкового, герпесвирусного или цитомегаловирусного происхождения, атипичные микобактериозы, распространённая саркома Капоши, поражения ЦНС различного происхождения.
- Стадия 5 — терминальная (СПИД в конечном варианте, который заканчивается смертью). Сейчас встречается всё реже из-за увеличения количества больных, которые проходят терапию, и разработки более эффективных методов лечения [1][3][7][9][11] .
Хотя ВИЧ переходит в стадию СПИДа из-за ослабления иммунитета, симптомы вторичных заболеваний могут исчезать спонтанно, в результате или на фоне лечения. Поэтому стадия вторичных заболеваний также делится на фазы прогрессирования и ремиссии.
Осложнения СПИДа
Главное осложнение — это тяжёлое течение самой болезни, которое усугубляется оппортунистическими инфекциями, сепсисом, тяжёлой недостаточностью разных органов, множественным опухолевым процессом и т. д. Прогноз при развитии таких осложнений, как правило, неблагоприятный [1] [3] [7] [8] .
Диагностика СПИДа
СПИД устанавливают после подтверждения ВИЧ-инфекции и иммунного нарушения на основании клинической и общелабораторной картины болезни.
Заподозрить СПИД можно при наличии и сочетании следующих болезней:
- длительного (более 2–3 месяцев) необъяснимого увеличения печени и селезёнки;
- снижения веса на 10 % и более, истощения без видимой причины;
- грибкового поражения ногтей, непроходящего кандидоза полости рта, пищевода, трахеи, бронхов, в том числе язвенного характера;
- ангулярного хейлита (постоянных заед в уголках рта из-за кандидозного грибка);
- рецидивирующих язв во рту;
- длительного/рецидивирующего необъяснимого паротита (свинки);
- опоясывающего герпеса;
- цитомегаловирусной инфекции с поражением внутренних органов;
- токсоплазмоза головного мозга;
- длительной необъяснимой диареи (более 14 дней);
- длительной необъяснимой лихорадки (более 30 дней);
- волосатой лейкоплакии языка;
- язвенно-некротического гингивита или периодонтита;
- саркомы Капоши;
- туберкулёза лимфатических узлов;
- туберкулёза лёгких;
- тяжёлых рецидивирующих бактериальных пневмоний;
- других тяжёлых рецидивирующих бактериальных инфекций (менингита, инфекции костей и суставов, эмпиемы и др.);
- лимфоидной интерстициальной пневмонии;
- пневмоцистной пневмонии;
- энцефалопатии неясного происхождения;
- криптококкового менингита;
- первичной лимфомы;
- анемии с уровнем гемоглобина менее 80 г/л;
- нейтропения (аномально низкий уровень нейтрофилов — меньше 0,5×109/л);
- тромбоцитопения (уровень тромбоцитов менее 50×109/л).
Лабораторная диагностика
Для специфической диагностики ВИЧ применяют три типа тестов с разным диагностическим значением и промежутком времени после заражения, при котором можно обнаружить вирус:
- ПЦР крови — выявляет сам вирус и его количество на 10-й день после заражения и позже. Однако когда ВИЧ размножается неактивно, тест не может его обнаружить. Среди недостатков ПЦР крови также можно выделить его дороговизну и тот факт, что обычно он выявляет только ВИЧ-1.
- ИФА крови 4-го поколения — наиболее распространённый, дешёвый и достоверный метод выявления ВИЧ, заключается в реакции «антиген-антитело». При анализе крови из вены достаточно, чтобы после заражения прошло 6 недель (от 18 дней), экспресс-тест по крови из пальца может обнаружить вирус через 18–90 дней.
- ИФА тесты крови или слюны на антитела — проводится через 23–90 дней с момента заражения. Это тесты прошлого поколения, их стараются не использовать.
Учёные продолжают совершенствовать тесты. Они стараются сделать их более точными и чувствительными, чтобы выявить ВИЧ как можно раньше после заражения.
Иммунологические тесты указывают на развитие СПИДа, то есть на подавление иммунной системы. Тяжёлый иммунодефицит устанавливают, когда уровень клеток с рецепторами CD4 составляет менее 200 клеток/мкл (менее 15 %).
Дифференциальная диагностика
Для СПИДа характерно широкое разнообразие проявлений, поэтому дифференцировать его невозможно. Единственным достоверным критерием является лабораторный тест на ВИЧ [1] [2] [5] [6] .
Чтобы уточнить конкретные поражения организма, делают биохимический анализ крови и мочи, проводят ЭКГ, ЭхоКГ, УЗИ органов брюшной полости, КТ и МРТ.
Лечение СПИДа
Невозможно вылечить ВИЧ, но можно не допустить его переход в стадию СПИДа или повернуть вспять развитие СПИДа и восстановить работу иммунной системы.
Чтобы не допустить развития СПИДа, нужно как можно раньше начать специфическую антиретровирусную терапию (АРВТ), которая угнетает вирус и повышает иммунитет. Особенно это важно для ВИЧ-инфицированных детей, так как их иммунная система ещё не до конца развита.
Лечение стоит начинать при любой фазе развития процесса независимо от времени инфицирования и уровня иммунитета. Беспрерывная терапия позволит:
- поддерживать малое количество вируса в крови (от менее 200 копий/мл до неопределяемой вирусной нагрузки);
- сохранять высокий уровень клеток СD4;
- избежать развития СПИД-ассоциированных болезней и жить как человек без ВИЧ;
- обезопасить близких, полового партнёра и будущего ребёнка;
- избежать развития мутаций ВИЧ и возможной устойчивости к его лечению.
Как и любые лекарства, препараты от ВИЧ могут иметь побочные эффекты (например, вызывать тошноту, диарею, головную боль, нарушение сна, сухость во рту или сыпь), однако не стоит их бояться. Как правило, они проходят в течение месяца. Также широкий арсенал существующих препаратов позволяет индивидуально подобрать подходящее лекарство. Сейчас в практику внедряют препараты нового поколения, которые необходимо принимать не каждый день, а лишь раз в 1–2 месяца [1] [6] [7] [9] .
Вакцина, которая могла бы полностью излечить от ВИЧ, пока не разработана, но учёные продолжают работать над этим.
В зависимости от превалирующей оппортунистической инфекции могут потребоваться антибактериальные и противовирусные лекарства, часто в комбинации с препаратами других групп, при этом лечение занимает больше времени.
Как правило, терапию проводят в условиях специализированного стационара. Если развивается недостаточность нескольких органов, лечение проходит в отделении реанимации и интенсивной терапии.
Прогноз. Профилактика
Если начать терапию при первых признаках СПИДа, срок жизни пациентов почти таким же, как и у людей без ВИЧ. В запущенных случаях прогнозы индивидуальны, однако чаще всего больным удаётся стабилизировать состояние и увеличить качество и продолжительность жизни.
Профилактика СПИДа
Эффективным методом профилактики ВИЧ-инфицирования считается доконтактная и постконтактная профилактика.
Доконтактная профилактика предполагает постоянный приём препаратов, если человек входит в группу риска.
Постконтактная профилактика проводится в течение 72 часов после возможного заражения. В это время рекомендуется проконсультироваться с врачом и по его назначению начать приём определённого набора лекарств, например:
- Тенофовир + Эмтрицитабин + Ралтегравир;
- Тенофовир + Ламивудин + Лопинавир или Ритонавир;
- Тенофовир + Эмтрицитабин + Дарунавир или Ритонавир.
Также для профилактики болезни необходимо:
- использовать презервативы при половом контакте;
- применять одноразовые или стерильные инструменты при выполнении любых вмешательств, которые нарушают целостности кожи и слизистых оболочек;
- избегать рискованного полового поведения и не употреблять наркотики;
- регулярно обследоваться на ВИЧ, если человек входит в группу риска (минимум раз в год сдавать ИФА крови);
- придерживаться здорового питания;
- регулярно заниматься спортом;
- отказаться от курения и алкоголя, злоупотребление которым повышает вероятность рискованного поведения и, как следствие, заражения [1][3][7][8] .
Список литературы
- Всемирная организация здравоохранения. ВИЧ/СПИД // ВОЗ, 2021.ссылка
- Всемирная организация здравоохранения. ВИЧ/СПИД. Вопросы и ответы // ВОЗ, 2020.ссылка
- Pitasi M. A., Beer L., Cha S., Lyons S. J. еt al. Vital Signs: HIV Infection, Diagnosis, Treatment, and Prevention Among Gay, Bisexual, and Other Men Who Have Sex with Men — United States, 2010–2019 // Weekly. — 2021. — № 48. — P. 1669–1675ссылка
- Объединённая программа ООН по ВИЧ/СПИД (ЮНЭЙДС). Часто задаваемые вопросы о ВИЧ и СПИДе. [Электронный ресурс]. Дата обращения: 09.03.2022.
- Покровский В. В. Что такое ВИЧ и СПИД // Федеральный научно-методический центр по профилактике и борьбе со СПИДом. [Электронный ресурс]. Дата обращения: 09.03.2022.
- Вирус Иммунодефицита Человека — медицина / под ред. Н. А. Белякова, А. Г. Рахманова. — 2-е изд. — СПб: Балтийский медицинский образовательный центр, 2011. — 656 с.
- Покровский В. В. Лекции по ВИЧ-инфекции. — М.: ГЭОТАР-Медиа, 2018. — 848 с.
- ВИЧ/СПИД сегодня и рядом. Пособие для людей, принимающих решения / под ред. Н. А. Белякова, А. Г. Рахманова. — СПб: Балтийский медицинский образовательный центр, 2012. — 92 с.
- Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧ-инфекцией. Клинический протокол // Эпидемиология и инфекционные болезни. — 2016. — № 6. — 72 с.
- Долгих В. Т. Основы иммунопатологии. — Ростов н/Д: Феникс, 2007. — С. 119–158.
- Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ- инфекции. ВИЧ-инфекция у взрослых: клинические рекомендации. — М., 2020. — 87 с.
- Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ- инфекции. ВИЧ-инфекция у детей: клинические рекомендации. — М., 2020.
- ВИЧ-инфекция в Российской Федерации по состоянию на 31 декабря 2020 г.: справка / Федеральный научно-методический центр по профилактике и борьбе со СПИДом. — 2021. — 2 с.
- ВИЧ-инфекция в Российской Федерации по состоянию на 30 июня 2021 г.: справка / Федеральный научно-методический центр по профилактике и борьбе со СПИДом — 2021. — 2 с.
- ВИЧ-инфекция. Информационный бюллетень № 45 / под ред. Е. В. Соколовой. — М., 2020. — 56 с.
- Kaposi’s Sarcoma // National Cancer Institute, 2001.
- Pityriasis versicolor // Тhe National Health Service. — 2022.
Источник https://drakner.ru/clinic/articles/prichiny-krovi-v-sperme-v-kakikh-sluchayakh-eto-opasno/
Источник https://karpov-clinic.ru/articles/ginekologiya/662-vo-vremya-seksa-u-zhenschiny-poshla-krov.html
Источник https://probolezny.ru/spid/